El sistema sanitario, cada vez más complejo y complicado, hiperespecializado, cristalizando una atención fragmentada y un incremento en el riesgo de eventos adversos que pueden dar lugar al daño a los pacientes. La magnitud de este daño
pasó al primer plano de la atención en EE.UU. en 1999, cuando el Institute of Medicine
(IOM) de EE.UU. publicó el informe pionero, To Err is Human: Building a Safer
Health System (Errar es humano: la creación de un sistema sanitario más seguro), que
subrayaba el riesgo y el impacto de los errores médicos. El informe estimaba que se
producían entre 44 000 y 98 000 muertes cada año debidas a errores prevenibles. Si estas estimaciones son realmente precisas, los errores médicos supondrían la octava causa principal de muerte.
Un estudio más reciente, que utilizaba las estimaciones de la herramienta Global Trigger Tool del Institute for Healthcare Improvement (IHI), estimó que se producen entre 210 000 y 400 000 muertes de pacientes debidas a errores médicos prevenibles.
Estos dos cálculos varían ampliamente, y es probable que nunca se llegue a conocer el número real de muertes de pacientes debidas a eventos adversos.
No obstante, es evidente que demasiados pacientes sufren daños por errores médicos, y que son necesarias mejoras en el sistema de atención sanitaria.
En 2001 se publicó otro informe igualmente importante, Crossing the Quality Chasm: A
new Health System for the 21st Century (Superar la brecha de calidad: un nuevo
sistema de salud para el siglo XXI), donde el IOM observaba que la atención sanitaria
necesitaba cambios significativos y analizaba recomendaciones específicas para mejorar la calidad de dicha atención. El argumento que presentaba Crossing the Quality Chasm era que «la atención proporcionada no es […] la atención que deberíamos recibir […y] la atención sanitaria […] daña con excesiva frecuencia y falla permanentemente en la provisión de sus beneficios potenciales». La atención de salud debe ser efectiva, oportuna, centrada en el paciente, eficiente, segura, equitativa. Que sea efectiva depende del grado de conocimiento, competencia, capacidades instaladas y organización que tenga el sistema de salud. Oportuna, que no existan esperas demoras ni dilaciones que no estén motivadas por una secuencia lógica de proceso. El sistema actual adolece de muchas pérdidas de oportunidades, de dificultades en el acceso. dificultades sobre oferta de personal de salud para ocupar cargos. Centrada en el paciente por humanización de la atención, por lograr participación activa del paciente, para lograr la coproducción de los usuarios, para que aumente la adhesión a los tratamientos. Porque de la visión de un individuo integro no como un órgano o una enfermedad. Eficiente, que sea asequible, que genere valor, que no gaste más de lo que requiera el caso tampoco menos. Tenemos muchas herramientas para que sea eficiente, Para ahorrar prestaciones por sobre utilización, y sobre procesamiento que no agregan valor. equitativa logrando disminuir la desigualdad injusta. Problemas de diferencias por los determinantes sociales. !que sea segura. que se estabilicen los procesos, cultura de seguridad, políticas de calidad, inversión en las medidas preventivas, Linda Emanuel, Don Berwick y Lucían Leape definieron más claramente el campo de la seguridad del paciente como «una disciplina en las profesiones de la atención sanitaria que aplica de la ciencia de la seguridad con el fin de lograr un sistema fiable de administración de la atención sanitaria […y] un atributo de los sistemas de atención sanitaria que minimiza la incidencia y el impacto de los eventos adversos, y que se maximiza a partir de tales eventos».

¿Qué son los factores humanos? Hay muchas definiciones diferentes de factores humanos. Sin embargo, una definición ampliamente aceptada es: «los factores ambientales, organizativos y laborales, y las características humanas e individuales que influyen en el comportamiento en el trabajo de una manera que puede afectar la salud y la seguridad».
Una forma sencilla de ver los factores humanos es pensar en tres aspectos: el trabajo, el individuo y la organización, y cómo impactan en el comportamiento de las personas. Los factores humanos han sido descritos como una disciplina puente. Establece un terreno común entre los seres humanos y sus entornos de trabajo [4]. Los factores humanos se basan en muchos campos como la psicología, la anatomía, la fisiología, las ciencias sociales, la ingeniería, el diseño y la gestión organizativa. Human factors utiliza una amplia gama de teorías, medidas y enfoques para mejorar la seguridad, la calidad y la eficiencia de los lugares de trabajo. Los factores humanos son particularmente importantes en la asistencia sanitaria, ya que se caracteriza por altos niveles de interacciones entre humanos. el beneficio que genera trabajar en la ergonomía es sobre la calidad de las prestaciones de salud, la seguridad de los pacientes y el incremento de la eficiencia.
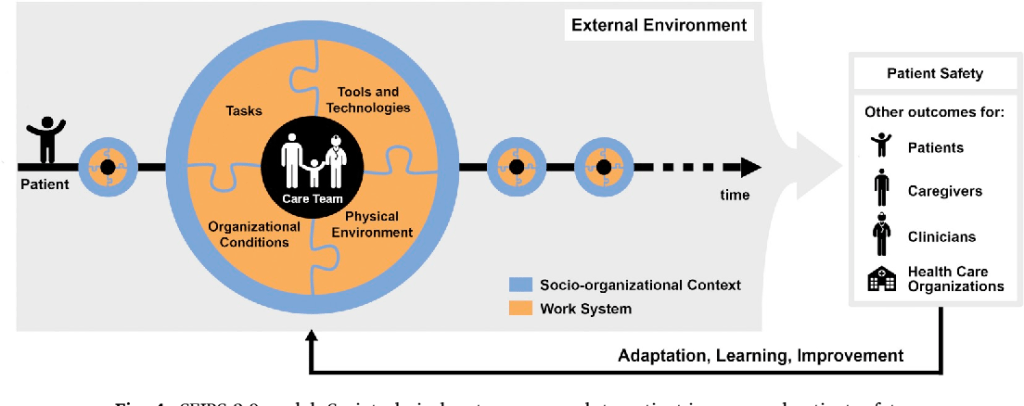
Sistemas SEIPS 3.0 seguridad y atención centrada en las personas, sistemas de trabajo y contexto.
De la misma manera que los enfoques de factores humanos han transformado otras industrias de alto riesgo, existe un gran potencial para que los enfoques de factores humanos tengan un impacto positivo en la industria de la salud. Los profesionales de los factores humanos utilizan una amplia gama de teorías, medidas y enfoques para mejorar la seguridad, la calidad y la eficiencia de los lugares de trabajo; La estrategia y el enfoque apropiados dependerán de la situación problemática y del contexto. No hay soluciones de «talla única».
Human factors and ergonomics as a patient safety practice
Pascale Carayon, Anping Xie,Sarah Kianfar
Muchos incidentes de seguridad del paciente están relacionados con la falta de atención a los factores humanos y la ergonomía (HFE) en el diseño e implementación de tecnologías, procesos, flujos de trabajo, puestos de trabajo, equipos y sistemas sociotécnicos. HFE ahora se reconoce como una disciplina clave para ayudar a reducir o mitigar los errores de medicación, 1 , 2 para mejorar el diseño y la implementación de la TI de salud, 3 y para eliminar los peligros que contribuyen a las caídas de los pacientes. 4 Según la Asociación Internacional de Ergonomía, 5 ‘Ergonomía (o factores humanos) ies la disciplina científica que se ocupa de la comprensión de las interacciones entre los seres humanos y otros elementos de un sistema, y la profesión que aplica principios teóricos, datos y métodos al diseño para optimizar el bienestar humano y el rendimiento general del sistema.’ El objetivo del diseño del sistema basado en HFE es mejorar el bienestar (p. ej., la satisfacción del médico y del paciente) y el rendimiento general del sistema que incluye la seguridad del paciente. 6Desde el punto de vista de HFE, las actividades de seguridad del paciente no solo deben reducir y mitigar los errores médicos y mejorar la seguridad del paciente, sino también mejorar el bienestar humano, como la satisfacción laboral, la motivación y la aceptación de la tecnología. Por ejemplo, los programas de seguridad del paciente que aumentan la carga de trabajo de los médicos ya ocupados no se considerarían bien diseñados desde la perspectiva de HFE. En este documento, describimos varios enfoques y contribuciones de HFE a la seguridad del paciente, y luego brindamos detalles sobre algunos ejemplos ilustrativos de aplicaciones de HFE en la seguridad del paciente.
Enfoques HFE y contribuciones a la seguridad del paciente
En esta sección, describimos algunas contribuciones seleccionadas de HFE a varios dominios de seguridad del paciente. Otras contribuciones de HFE a la seguridad del paciente, como la capacitación en trabajo en equipo, se revisan en otros artículos de este número especial 7 y el informe de la Agencia para la Investigación y Calidad de la Atención Médica sobre estrategias de seguridad del paciente. 8 También destacamos los mecanismos que vinculan HFE a la seguridad del paciente.
Diversos enfoques de HFE para la seguridad del paciente
Un enfoque importante de HFE en el cuidado de la salud y la seguridad del paciente ha sido el diseño de dispositivos médicos seguros y utilizables y TI de salud, 9 como el rediseño del cajón de medicamentos del carrito de códigos. 10 Health IT puede contribuir a la seguridad del paciente eliminando peligros, 11 pero también puede crear nuevos peligros. 12 La facilidad de uso es una característica de diseño de HFE que puede influir en los beneficios de seguridad del paciente de la TI para la salud, o en la falta de ellos. 3
Otro enfoque importante de HFE en la seguridad del paciente ha sido comprender la naturaleza del error humano e identificar los mecanismos del error humano involucrados en la seguridad del paciente. 13 , 14 El modelo Swiss Cheese de Reason 15 describe la alineación de peligros (o ‘agujeros’) que pueden conducir a un accidente (p. ej., un evento de seguridad del paciente) y distingue entre fallas latentes y fallas activas. Vicente y colegas 14adaptó el modelo de queso suizo de Reason a la seguridad del paciente y describió las decisiones de gestión y las fallas latentes que pueden influir en el error y crear condiciones que producen violaciones de seguridad. A su vez, estas condiciones crean problemas para la atención y pueden conducir a actos inseguros (es decir, errores y violaciones), que luego pueden producir un incidente si las defensas y barreras no son adecuadas. Las organizaciones de atención médica pueden utilizar los marcos de Vincent y colegas 14 y Bogner 16 para investigar incidentes de seguridad del paciente.
Los obstáculos de rendimiento pueden poner en peligro a los pacientes al dificultar que los médicos realicen tareas y procedimientos de manera segura. 17 Una variedad de procesos de desempeño físicos (p. ej., levantar, inyectar, registrar), cognitivos (p. ej., percepción, atención, comunicación, conciencia) y sociales/conductuales (p. ej., motivación, toma de decisiones) pueden influir en la seguridad del paciente. 18 Se han identificado obstáculos de desempeño para enfermeras de unidades de cuidados intensivos, 19 , 20 personal en centros de cirugía ambulatoria, 21 y enfermeras hospitalarias. 22
Recientemente, la investigación de HFE en seguridad del paciente se ha centrado en la resiliencia del sistema, 23 o ‘la capacidad de los sistemas para anticipar y adaptarse al potencial de sorpresa y falla’. 24 Debido a que no todos los errores se pueden prevenir, los investigadores de HFE han desarrollado modelos para comprender cómo los operadores pueden detectar, corregir, mitigar y tratar los errores. 25 Se han explorado estrategias para la detección y recuperación de errores entre enfermeras, 26 en particular enfermeras de cuidados intensivos, 27 y entre farmacéuticos. 28 , 29La ingeniería de resiliencia se basa y amplía el trabajo realizado por los investigadores de organizaciones de alta confiabilidad (HRO), en particular el concepto de atención plena de HRO, es decir, la capacidad de prepararse para lo inesperado y estar atento a los peligros. 30
Los primeros cuatro enfoques de HFE se centran en aspectos específicos de HFE y la seguridad del paciente: usabilidad de la tecnología, error humano, desempeño clínico y resiliencia. Se han propuesto varios enfoques de HFE para describir sistemas más completos de atención al paciente, como el enfoque de sistemas propuesto por Vincent y sus colegas 14 , 31 y el modelo de sistema de trabajo y seguridad del paciente SEIPS (Iniciativa de Ingeniería de Sistemas para la Seguridad del Paciente) propuesto por Carayon y sus colegas. 32 Vincent y colegas 14definió siete tipos de factores del sistema que pueden influir en la práctica clínica y dar lugar a incidentes de seguridad del paciente, tales como factores del paciente, factores de tareas y tecnología, y factores organizativos y de gestión. El modelo SEIPS de sistema de trabajo y seguridad del paciente 32 identifica un conjunto ligeramente diferente de factores del sistema: factores individuales (que incluyen características del personal y del paciente), tareas, herramientas y tecnologías, factores ambientales y organizacionales (que incluyen factores de equipo). Además de definir el sistema y enfatizar las interacciones del sistema, 33el modelo SEIPS describe cómo el diseño del sistema puede influir en los procesos de atención y otros procesos relacionados (p. ej., entrega de suministros, limpieza, compra de equipos médicos). Debido a que el modelo SEIPS está anclado en HFE, los resultados de los empleados y de la organización se abordan junto con la seguridad del paciente, lo que refleja el hecho de que la seguridad del paciente y la seguridad y el bienestar del trabajador están positivamente correlacionados y tienen factores comunes que contribuyen al sistema. 34
HFE en el diseño de sistemas para la seguridad del paciente
HFE contribuye a la seguridad del paciente a través de cuatro mecanismos que conectan las variables del sistema con la seguridad del paciente (consulte la tabla 1 ). 35 El primer mecanismo enfatiza la necesidad de incorporar principios de diseño HFE para optimizar elementos específicos del sistema de trabajo. Estos principios pueden usarse para diseñar sistemas de trabajo para eliminar peligros y obstáculos de desempeño. Por ejemplo, el Manual de factores humanos en el diseño de dispositivos médicos 36 proporciona un conjunto completo de principios para el diseño de dispositivos médicos. Se han desarrollado heurísticas de usabilidad o reglas generales para el diseño de interfaces de usuario para dispositivos médicos y TI de salud. 37El diseño físico del sistema de trabajo debe minimizar el tiempo de percepción, el tiempo de decisión, el tiempo de manipulación y la necesidad de un esfuerzo físico excesivo, y optimizar las oportunidades para el movimiento físico. 35 , 38 Desde el punto de vista organizacional de HFE, los sistemas de trabajo deben diseñarse de modo que las tareas sean razonablemente exigentes física y cognitivamente. Los trabajadores deben tener oportunidades para aprender, niveles adaptables de control sobre su sistema de trabajo y acceso a apoyo social e instrumental (p. ej., apoyo de compañeros de trabajo en caso de emergencia) dentro del entorno laboral. 39 La Tabla 2 proporciona algunos ejemplos de principios de diseño de HFE; se puede encontrar información adicional sobre el diseño HFE para elementos específicos del sistema de trabajo en el Manual de Factores Humanos y Ergonomía . 40
Mecanismos HFE entre el diseño del sistema y la seguridad del paciente
Ejemplos de principios de diseño HFE
Dado el enfoque sistémico de HFE, es importante no solo que cada componente del sistema se diseñe adecuadamente, sino también que los componentes del sistema estén alineados 44 y que las interacciones del sistema se optimicen. 33Por ejemplo, cuando se introduce un nuevo sistema de administración de medicamentos con código de barras (BCMA), es importante asegurarse de que la tecnología esté diseñada de acuerdo con los principios de HFE (p. ej., heurística de usabilidad). Sin embargo, también es importante que la tecnología encaje con el resto del sistema de trabajo. Si no hay suficiente espacio para usar el BCMA (interacción entre la tecnología y el entorno físico) o si los usuarios no cuentan con la capacitación adecuada (interacción entre la tecnología y la organización), entonces el BCMA puede contribuir a disminuir, en lugar de mejorar, el desempeño del médico y la seguridad del paciente.
Además de los principios para diseñar sistemas y procesos de trabajo, HFE ha desarrollado principios para cambiar los sistemas de trabajo. Por ejemplo, en el contexto de la TI sanitaria, los principios de implementación de HFE, como la participación, la comunicación y la retroalimentación, el aprendizaje y la formación, el compromiso de la alta dirección y la gestión de proyectos, son fundamentales para aprovechar el potencial de seguridad del paciente de la TI sanitaria. 45 , 46 Estos principios de implementación son esenciales y aplicables a la implementación de todo tipo de diseño de sistemas de trabajo.
Intervenciones basadas en HFE para la seguridad del paciente
Los estudios han utilizado herramientas y métodos HFE para identificar los factores del sistema que contribuyen a los errores médicos; Con base en estos datos, los investigadores o diseñadores de sistemas elaboran recomendaciones para mejorar los sistemas y procesos de trabajo de atención médica. Estos estudios son útiles para resaltar la importancia de HFE para la seguridad del paciente; sin embargo, no proporcionan evidencia empírica del valor de HFE para mejorar la seguridad del paciente. Son pocos los estudios empíricos de cómo las intervenciones basadas en HFE afectan la seguridad del paciente, los que están disponibles han abordado la usabilidad de las tecnologías sanitarias, el diseño concomitante de las tecnologías sanitarias y el sistema de trabajo, y el diseño de los procesos sanitarios. Este documento no pretende ser una revisión sistemática de las intervenciones basadas en HFE para la seguridad del paciente, especialmente dados los temas clínicos ampliamente diferentes y la pequeña cantidad de estudios en cada tema clínico. Más bien, nuestro objetivo es resaltar la variedad de aplicaciones de HFE y describir los detalles de un pequeño número de aplicaciones de HFE que produjeron mejoras en la seguridad del paciente. Por lo tanto, revisamos solo seis estudios para demostrar varias aplicaciones de HFE. Estos ejemplos también muestran que las aplicaciones de HFE para la seguridad del paciente no tienen que esperar a que ocurran accidentes; HFE es principalmente un enfoque de diseño de sistema proactivo. Estos ejemplos también muestran que las aplicaciones de HFE para la seguridad del paciente no tienen que esperar a que ocurran accidentes; HFE es principalmente un enfoque de diseño de sistema proactivo. Estos ejemplos también muestran que las aplicaciones de HFE para la seguridad del paciente no tienen que esperar a que ocurran accidentes; HFE es principalmente un enfoque de diseño de sistema proactivo.
Ejemplo 1: HFE en el diseño de un sistema de suministro de tratamiento de radioterapia
En el primer ejemplo, se utilizaron métodos HFE en el diseño de un sistema de administración de tratamiento de radioterapia. 47 , 48
Paso 1: análisis HFE
Los investigadores primero evaluaron el proceso de administración del tratamiento de radioterapia existente. Durante un período de 3 meses, un ingeniero de HFE realizó 30 h de observaciones de campo de radioterapeutas que realizaban sus tareas habituales. Se registraron los flujos de trabajo de los radioterapeutas, en particular sus interacciones con el sistema de administración del tratamiento. Con base en estas observaciones, los investigadores compilaron una lista de tareas que los radioterapeutas realizan regularmente durante la administración del tratamiento.
Paso 2: evaluación de usabilidad heurística
Un terapeuta experimentado y dos ingenieros de HFE realizaron una evaluación heurística de la usabilidad de un sistema de administración de tratamiento. Dado que los dos expertos de HFE no estaban autorizados para operar el sistema, el terapeuta realizó las tareas y explicó el flujo de trabajo a los ingenieros. Los dos expertos en HFE identificaron de forma independiente los problemas de HFE basándose en 14 heurísticas de usabilidad, 37y evaluó la gravedad de cada problema de usabilidad; luego compararon sus calificaciones y llegaron a un consenso sobre una lista final de problemas de usabilidad y su gravedad. Se identificaron un total de 75 problemas de usabilidad; de estos, 18 se clasificaron como de alto impacto potencial en la seguridad del paciente (es decir, de gravedad alta), 20 se clasificaron como de gravedad media y 37 se clasificaron como de gravedad baja. Por ejemplo, cuando el terapeuta ingresó notas en el archivo de un paciente, las notas podrían eliminarse sin previo aviso si el terapeuta seleccionó el archivo de otro paciente antes de guardar las notas. Este problema de usabilidad violó las heurísticas de retroalimentación, recuperación de errores y capacidad de deshacer, y se calificó con una gravedad alta. La recomendación para el rediseño de la tecnología fue advertir a los terapeutas que sus notas podrían eliminarse si no las habían guardado.
Paso 3: rediseño y evaluación del sistema
El sistema de suministro de tratamiento existente fue rediseñado en base a los principios de diseño de HFE. Dos grupos de enfoque con radioterapeutas experimentados brindaron comentarios sobre el sistema de administración de tratamiento rediseñado, y el sistema se perfeccionó aún más. Finalmente, se realizaron pruebas de usuario con 16 estudiantes de radioterapia para comparar los sistemas de administración de tratamiento actuales y rediseñados. Usando cada uno de los dos sistemas, los estudiantes pasaron por cuatro escenarios relacionados con tareas típicas de administración de tratamiento. Tres de los cuatro escenarios se diseñaron con un alto potencial de que ocurran ciertos errores de uso (pasar por alto una nota importante, mover la camilla de tratamiento incorrectamente y pasar por alto un cambio de fechas de aprobación). Se midieron las tasas de error y el tiempo total para completar cada escenario. Al final de la prueba, Se pidió a los participantes que completaran un cuestionario para comparar varios atributos de los dos sistemas. Los resultados mostraron que las tasas de error por pasar por alto una nota importante y por pasar por alto los cambios en las fechas de aprobación se redujeron significativamente con el sistema de entrega de tratamiento rediseñado (del 73 % al 33 % y del 56 % al 0 %, respectivamente). El sistema de entrega de tratamiento rediseñado condujo a ganancias de eficiencia (el tiempo promedio de finalización de la tarea se redujo en un 5,5%) y mejoró la satisfacción del usuario.
Ejemplo 2: HFE en el diseño del sistema de telemetría ED
En el segundo ejemplo, se combina un enfoque HFE por fases con una participación significativa del usuario final con una simulación in situ para evaluar un sistema de telemetría existente en el departamento de emergencias (ED) y rediseñarlo para mejorar el rendimiento de la detección de arritmia cardíaca. 49
Paso 1: análisis del sistema HFE
Los investigadores utilizaron múltiples métodos para evaluar el sistema de telemetría existente y sus deficiencias de diseño. Se identificaron varios problemas de hardware al realizar un inventario de hardware y un diagnóstico de funciones. Las observaciones de campo y las encuestas basadas en la web revelaron varios problemas de HFE relacionados con el uso del sistema de telemetría, como la accesibilidad limitada, la facilidad de uso y la utilidad y la fatiga de las alarmas. Las discusiones informales con el personal clínico (p. ej., médicos, enfermeras, técnicos de urgencias) que se llevaron a cabo durante el cambio de turno y las reuniones improvisadas durante el turno proporcionaron información adicional sobre todos los elementos del sistema de trabajo relacionados con el sistema de telemetría (consulte la figura 1 ) . Los investigadores también recopilaron información de los consejos de liderazgo administrativo y de práctica clínica de urgencias y de los grupos de trabajo de simulación y seguridad del paciente.

Paso 2: diseño e implementación del sistema HFE
Con base en la fase de análisis inicial, los investigadores y las partes interesadas (p. ej., ingenieros biomédicos institucionales, el fabricante del dispositivo, personal clínico) determinaron las restricciones del sistema de trabajo y las especificaciones de HFE para rediseñar el sistema de telemetría. A través de un proceso iterativo, se desarrolló una intervención múltiple para abordar las tres categorías de problemas de HFE: problemas físicos de HFE: reparación y reposicionamiento de hardware para mejorar la audibilidad y visibilidad de la alarma, reemplazo del teclado y el mouse tradicionales con dispositivos de entrada de panel táctil para compensar el espacio de trabajo limitado; problemas cognitivos de HFE: ajuste del parámetro de alarma para reducir las falsas alarmas, integración del sistema de telemetría en el flujo de trabajo informativo de registros de enfermería para mejorar la utilidad general; y cuestiones organizativas de HFE: coordinación de la infraestructura institucional para el mantenimiento de rutina, anuncio de la realización del estudio y la intervención en las reuniones del personal del ED para aumentar la concienciación de los usuarios, el servicio en grupo y en turno del personal del ED para abordar el déficit de conocimientos sobre el funcionamiento del sistema. La intervención se implementó gradualmente durante un período de 17 meses.
Paso 3: evaluación del rediseño del sistema de telemetría
Se realizaron 20 sesiones de simulación de arritmia previas a la intervención, 10 intermedias y 20 posteriores a la intervención durante tres períodos separados de 2 semanas para evaluar el sistema de telemetría inicial y compararlo con el sistema de telemetría rediseñado. Los datos de rendimiento (p. ej., el tiempo entre el inicio y la detección de la arritmia simulada, el método de detección, el papel del primer respondedor) se recopilaron en cada período. La tasa general de detección de arritmias fue del 5 % al inicio, del 40 % durante el período intermedio y del 55 % con el sistema de telemetría completamente rediseñado. Los resultados de las encuestas de usuarios posteriores a la intervención indicaron que el sistema de telemetría rediseñado empoderó a los proveedores clínicos durante las tareas de atención al paciente y tenía el potencial de mejorar la atención al paciente. Sin embargo, una revisión del registro de alarmas mostró alarmas falsas positivas frecuentes con el sistema de telemetría rediseñado; esto indica la necesidad de más esfuerzos de rediseño del sistema para continuar apoyando y mejorando la capacidad de los médicos para detectar la arritmia cardíaca.
Ejemplo 3: HFE en el diseño e implementación de TI en salud
Varios factores del sistema de trabajo pueden afectar la aceptación y el uso efectivo de las tecnologías de la salud. 45 La planificación inadecuada para la implementación y la falta de integración de las tecnologías de atención médica en los sistemas de trabajo existentes están asociadas con soluciones alternativas y tecnologías que no logran su objetivo de seguridad del paciente. 50 Los enfoques HFE, que enfatizan el diseño simultáneo de la tecnología sanitaria y el sistema de trabajo, se recomiendan para lograr un sistema de trabajo equilibrado ii 41 , 42 y aprovechar todo el potencial de la tecnología sanitaria para mejorar la seguridad del paciente.
Beuscart-Zéphir y colaboradores 52 desarrollaron un marco HFE para la tecnología sanitaria y el diseño de sistemas de trabajo, junto con un conjunto de métodos estructurados para optimizar el sistema de trabajo. El marco HFE incluye cuatro etapas: análisis del sistema sociotécnico y las demandas de los actores; diseño cooperativo de la tecnología sanitaria y del sistema de trabajo con la institución, diseñadores y desarrolladores; evaluación iterativa y rediseño; y evaluación del nuevo sistema de trabajo y su impacto en la seguridad del paciente y el desempeño general del sistema sociotécnico. El marco HFE se utilizó para mejorar el diseño y la implementación de la entrada de órdenes médicas computarizadas (CPOE). 53
Paso 1: análisis del proceso de uso de medicamentos y recomendaciones para el rediseño del sistema
Los investigadores realizaron un análisis cualitativo sistemático del proceso de pedido, dispensación y administración de medicamentos. Se realizaron observaciones de campo y entrevistas semiestructuradas con enfermeras para identificar las tareas de enfermería en el proceso de administración de medicamentos, caracterizar la comunicación médico-enfermera y enfermera-enfermera sobre medicamentos y evaluar las interacciones de las enfermeras con los registros de pacientes en papel. Luego se revisaron más de 7000 órdenes de medicamentos en papel escritas por médicos y los correspondientes registros de administración de medicamentos en papel de las enfermeras.
Paso 2: diseño del sistema cooperativo
Los resultados de las observaciones, entrevistas y revisión de documentos fueron presentados a las enfermeras para su retroalimentación; Se crearon modelos de ingeniería de software (p. ej., UML y Petri Nets) para modelar la distribución de las tareas observadas. Los factores que contribuyen a la seguridad del proceso de medicación se identificaron en tres niveles: individual (p. ej., interacciones entre las enfermeras y la tecnología al administrar medicamentos), colectivo (p. ej., comunicaciones verbales que respaldan la cooperación durante el proceso de gestión de medicamentos) y organizacional (p. ej., distribución de tareas entre diferentes profesionales de la salud). Se propusieron recomendaciones para el rediseño del sistema de trabajo, como la necesidad de proporcionar a las enfermeras información específica en cada paso de la preparación y administración de medicamentos,
Paso 3: evaluación de la usabilidad de la tecnología CPOE
Los investigadores también evaluaron la usabilidad de la tecnología CPOE propuesta. Cinco expertos independientes de HFE evaluaron la interfaz de usuario de la aplicación de software utilizando un conjunto de criterios de HFE. 54 Un total de 35 problemas relacionados con la carga de trabajo, la compatibilidad, el control, la homogeneidad, la orientación y la prevención de errores fueron identificados y calificados en una escala de gravedad de cuatro puntos.
En una prueba de usuario de laboratorio, ocho enfermeras utilizaron el método de pensar en voz alta en una simulación de la preparación de dispensadores de medicamentos y la validación y documentación de la administración de medicamentos. La prueba de laboratorio fue diseñada para reproducir el ambiente de trabajo típico de las enfermeras. Se crearon escenarios basados en los resultados del análisis inicial del sistema de trabajo. Las enfermeras participantes identificaron un total de 28 problemas de usabilidad durante la prueba.
Paso 4: rediseño iterativo de HFE
En la siguiente fase del rediseño de la tecnología CPOE, se propusieron y evaluaron posibles soluciones para cada uno de los problemas de usabilidad identificados con respecto a los costos y beneficios. Se desarrollaron maquetas y prototipos para esas soluciones. Se realizaron evaluaciones iterativas de usabilidad y rediseños de tecnología hasta que se abordaron todos los problemas críticos de usabilidad. Para evaluar el impacto del diseño del sistema de trabajo sanitario basado en HFE en la seguridad del paciente, los investigadores propusieron vincular el rediseño del sistema a la identificación real de eventos adversos.
En un proyecto reciente, los investigadores utilizaron métodos de extracción de datos estadísticos para identificar semiautomáticamente eventos adversos de medicamentos y vincular los eventos adversos de medicamentos identificados con el análisis y el modelado de los sistemas de trabajo. El marco HFE de Beuscart-Zéphir y colegas ahora se integra de forma rutinaria en la gestión de proyectos de TI del Centre Hospitalier Universitaire de Lille, Francia.
Ejemplo 4: HFE en el diseño físico de quirófanos
En el cuarto ejemplo, HFE se utiliza para abordar los problemas de control de infecciones en la sala de operaciones (OR). 55 Para minimizar el riesgo de infección, se sugirió colocar los dispositivos quirúrgicos dentro del flujo de aire limpio en el quirófano de acuerdo con los principios de diseño de HFE. 56 , 57
Paso 1: evaluación comparativa del sistema
Un equipo multidisciplinario de personal quirúrgico del hospital aprendió de la experiencia de los operadores de pista en un aeropuerto internacional con respecto a la señalización, la posición de los materiales, los flujos de tráfico, las normas y reglamentos de seguridad y la gestión de incidentes. Aplicaron este conocimiento a los flujos de tráfico del quirófano, la posición de las mesas y los materiales quirúrgicos, la gestión de la seguridad y el proceso de notificación de incidentes.
Paso 2: diseño del sistema HFE
El equipo multidisciplinario diseñó e implementó marcas en el piso para respaldar el posicionamiento correcto constante de los dispositivos quirúrgicos. La implementación se llevó a cabo en tres pasos:
- el marcado temporal se implementó en dos de cuatro quirófanos en febrero de 2009;
- el marcado temporal se implementó en los cuatro quirófanos en junio de 2009;
- En diciembre de 2009 se implementó un marcado permanente en el suelo de todos los quirófanos.
Paso 3: evaluación del rediseño del sistema
Se evaluó el cumplimiento con el posicionamiento de los dispositivos quirúrgicos dentro del flujo de aire limpio mediante la observación de un total de 182 cirugías antes de la implementación del marcado en el piso. Un mes después de la implementación del marcado temporal en el piso en dos quirófanos, se recopilaron datos de cumplimiento mediante la observación de 195 cirugías en quirófanos con marcas en el piso y 86 cirugías en quirófanos sin marcas en el piso. Cuatro meses después de la implementación de las marcas temporales en el piso en los cuatro quirófanos, se observaron 167 cirugías para recopilar datos de cumplimiento. Finalmente, se observaron 199 cirugías 1 mes después de la implementación de marcas permanentes en el piso. El marcado en el suelo dio como resultado un cumplimiento significativamente mayor de las posiciones recomendadas de los dispositivos quirúrgicos en el flujo de aire limpio. Además, entrevistas posteriores a la implementación con tres cirujanos oftálmicos, tres enfermeras quirúrgicas y de anestesia, y dos gerentes mostraron una mayor conciencia de seguridad entre el personal quirúrgico. Aunque los investigadores no usaron el término ‘HFE’ para describir su estudio, su enfoque utilizó un análisis sistemático del sistema de trabajo y condujo a una solución firmemente arraigada en el enfoque de sistemas HFE.58
Ejemplo 5: HFE para identificar riesgos para la seguridad del paciente en cirugía
En el quinto ejemplo, 59 se utilizó un enfoque HFE para identificar y categorizar los riesgos para la seguridad del paciente en los quirófanos cardiovasculares.
Paso 1: identificación de los peligros del sistema de trabajo en los quirófanos cardiovasculares
Un equipo multidisciplinario de investigadores de medicina clínica, investigación de servicios de salud, ingeniería de factores humanos, psicología industrial y sociología organizacional identificó riesgos para la seguridad del paciente en cinco hospitales a través de observaciones, consultas contextuales 60 e imágenes del entorno y herramientas y tecnologías en quirófanos cardiovasculares. Cuatro miembros del equipo (un investigador de servicios de salud, un anestesiólogo cardíaco, una enfermera y un ingeniero de factores humanos) realizaron las observaciones; dos de ellos estuvieron presentes para cada cirugía. Se observaron un total de 20 cirugías cardíacas durante unas 160 h y se registraron 84 consultas contextuales. Los cuatro miembros del equipo revisaron todos los datos, incluidas las notas de observación, las consultas contextuales y las imágenes, e identificaron los riesgos para la seguridad del paciente.
Paso 2: categorizar los peligros del sistema de trabajo
Los investigadores utilizaron enfoques deductivos e inductivos para analizar los datos cualitativos y clasificaron los peligros del sistema de trabajo en las cirugías cardiovasculares. El modelo SEIPS 32 (ver figura 1 ) se usó de manera deductiva para crear categorías de alto nivel de peligros para la seguridad del paciente, que se desarrollaron más en subcategorías basadas en temas emergentes de los datos (proceso inductivo). Se identificaron un total de 59 categorías de peligros para la seguridad del paciente:
- proveedor de atención: variaciones en la realización de procedimientos, conducta profesional inapropiada;
- tarea: mayor carga de trabajo, interrupciones en el flujo de trabajo;
- herramientas y tecnologías: problemas de usabilidad, herramientas y tecnologías no disponibles en el momento oportuno;
- entorno físico: espacio físico limitado en los quirófanos, mala disposición de los equipos;
- organización: falta de cultura para reportar incidentes de seguridad del paciente, mala comunicación;
- procesos: prácticas basadas en evidencia no seguidas, mala gestión de la cadena de suministro.
Paso 3: proponer soluciones para el rediseño del sistema
Sobre la base de los peligros para la seguridad del paciente identificados en el estudio, los investigadores proponen soluciones para el rediseño del sistema, como la estandarización de la atención en una organización, la capacitación en trabajo en equipo para los proveedores de atención, un análisis más profundo con métodos como la evaluación proactiva de riesgos (consulte el siguiente ejemplo), el uso de simulación para evaluar el diseño físico de los quirófanos antes de construirlos y el uso de prácticas de comunicación recomendadas, como la repetición.
Ejemplo 6: HFE en el diseño de procesos de atención
HFE puede ayudar a mejorar el diseño de los procesos de atención. 61 Los métodos proactivos de evaluación de riesgos, como el modo de falla y el análisis de efectos (FMEA, por sus siglas en inglés), son métodos HFE que se pueden usar para evaluar procesos de alto riesgo en el cuidado de la salud y proporcionar información para el diseño de procesos de cuidado de la salud. 62 , 63 Varias publicaciones brindan orientación para realizar una evaluación proactiva de riesgos como FMEA 62 , 64 y analizan los desafíos para realizar dicho análisis. 65 , 66 El sexto estudio describe un FMEA del proceso de administración de medicamentos intravenosos realizado para evaluar los posibles problemas de HFE y seguridad de una nueva bomba intravenosa. 67
Paso 1: formación y entrenamiento del equipo FMEA
Un equipo multidisciplinario compuesto por representantes de anestesiología, suministro central de ingeniería biomédica, ingeniería de factores humanos, medicina interna, enfermería, farmacia y mejora de la calidad realizó un análisis de modos y efectos de fallas en el cuidado de la salud (HFMEA) 68 para evaluar el proceso de administración de medicamentos intravenosos utilizando la bomba intravenosa actual y la tecnología de bomba intravenosa inteligente . Los miembros del equipo fueron entrenados durante 1-2 h en el método HFMEA de Asuntos de Veteranos. 68
Paso 2: proceso de análisis FMEA
El proceso FMEA consistió en 46 h de reuniones durante 4½ meses y se desarrolló en tres pasos:
- identificación y mapeo de procesos;
- identificación y puntuación del modo de falla;
- determinación de intervenciones y medidas de resultado.
Se utilizaron múltiples fuentes de datos para desarrollar el mapa del proceso de administración de medicamentos intravenosos. Dos expertos de HFE realizaron un total de 52 observaciones de enfermeras que administraban medicamentos con la bomba intravenosa actual. 69La administración de medicamentos y los eventos de la bomba intravenosa informados con la bomba actual se recuperaron del sistema de informes de eventos del hospital. El equipo de FMEA mapeó el proceso de administración de medicamentos con la bomba intravenosa actual y luego repitió el proceso de mapeo con la bomba intravenosa Smart. En el mapa de proceso con la bomba intravenosa actual, el equipo identificó 10 pasos para recuperar el medicamento y los tubos, y se identificaron 24 pasos para la programación de la bomba. Para la bomba intravenosa inteligente, el equipo identificó 14 pasos únicos de programación de la bomba y nuevos pasos de configuración e inserción de tubos.
Siguiendo el mapeo del proceso, el equipo analizó los modos de falla potencialmente asociados con el uso de la bomba intravenosa. Se identificaron y calificaron alrededor de 200 modos de falla con respecto a la gravedad y la probabilidad de ocurrencia. Se calculó una puntuación de peligro utilizando el producto de las clasificaciones de gravedad y probabilidad de ocurrencia. Se evaluó la detectabilidad de los modos de falla con puntajes de riesgo bajos o moderados y solo se consideraron los modos de falla no detectables para tomar medidas adicionales. Todos los modos de falla con puntajes de riesgo moderados a altos se consideraron más a fondo.
Paso 3: recomendaciones para el rediseño de procesos
Se propusieron recomendaciones para los modos de falla priorizados y se clasificaron en los cinco elementos del sistema de trabajo 32 (ver figura 1 ): políticas y procedimientos; formación o educación; entorno físico; gente; y tecnología de cambio de software o hardware. La evaluación del impacto del FMEA en la seguridad del paciente se basó en: auditorías de programación de bombas por errores; monitoreo de la capacitación del usuario final por tiempo para lograr la competencia; y monitoreo y registro de informes de eventos de administración de medicamentos intravenosos y quejas informales y formales sobre el funcionamiento de la bomba. Los resultados posteriores a la implementación sugirieron que se logró el objetivo de mitigar el riesgo para los pacientes de modos de falla potenciales o conocidos.
Conclusiones
Un estudio realizado por un líder de HFE, Al Chapanis, y su colega a principios de la década de 1960 proporcionó información sobre los errores de administración de medicamentos y los factores del sistema que contribuyeron a estos errores. 70–72 Desde entonces, ha aumentado significativamente la conciencia sobre la importancia de HFE en la seguridad de los medicamentos y otros dominios de seguridad del paciente. Los líderes en seguridad del paciente han pedido una mayor participación de HFE para ayudar a caracterizar los factores del sistema que contribuyen a la seguridad del paciente y para informar las intervenciones de diseño del sistema. 3 , 73 , 74Este documento ha descrito ejemplos de contribuciones de HFE a problemas específicos de seguridad del paciente. Se necesita más investigación para documentar y demostrar el valor de las intervenciones basadas en HFE y su impacto en la seguridad del paciente. La evidencia de la efectividad de las intervenciones basadas en HFE debe incluir datos sobre cambios en el sistema de trabajo, cambios en el proceso y cambios en los resultados (incluida la seguridad del paciente y los resultados de los empleados). En general, esta evidencia se proporciona mediante el uso de múltiples métodos cuantitativos y cualitativos.
Numerosas prácticas de seguridad del paciente pueden beneficiarse de los aportes de HFE. Las prácticas de seguridad del paciente apuntan a algún aspecto del sistema de trabajo (ver figura 1 ) y deben diseñarse e implementarse de acuerdo con los principios de HFE para producir beneficios de seguridad del paciente. Por ejemplo, se ha demostrado que las listas de verificación mejoran la seguridad del paciente. 75 , 76 Las listas de verificación se pueden considerar como una herramienta en el sistema de trabajo (ver figura 1 ), y sus beneficios para la seguridad del paciente aumentan cuando se diseñan e implementan para adaptarse al resto del sistema de trabajo. 77 Un estudio de intervención en el VA incluyó capacitación en trabajo en equipo, entrenamiento continuo y herramientas como una lista de verificación que respaldaba el trabajo en equipo. 78La lista de verificación actuó como una herramienta para desencadenar la comunicación OR más que como una simple ayuda para la memoria. La lista de verificación es una herramienta que requiere cambios en otros elementos del sistema de trabajo (ver figura 1 ).
HFE es un elemento central de las estrategias de seguridad del paciente. 8 Por lo tanto, se debe hacer todo lo posible para apoyar las aplicaciones de HFE en la seguridad del paciente. Los líderes, ejecutivos, administradores y proveedores de atención médica deben asegurarse de que HFE se incluya en cualquier mejora de la seguridad del paciente. Esto se puede lograr mediante el uso de herramientas y métodos de HFE (p. ej., evaluación de usabilidad de TI de salud), capacitación de HFE en organizaciones y proveedores de atención médica o contratación de ingenieros de HFE. 79