Maša Filipovič Hrast, Ellen M. Immergut, Tatjana Rakar, Urban Boljka, Diana Burlacu y Andra Roescu
Este capítulo pertenece al libro que posteo, dentro de un debate sobre la solidaridad en los sistemas de salud, comportamientos individuales, migrantes, turismo de salud, es una serie que intenta proponer distintas miradas, sin tomar posición. Pero para reflejar que está pasando en América Latina, y la intensa segmentación, las desigualdades injustas, la falta de cobertura universal y las diferencias étnicas.

Introducción
La literatura sobre la solidaridad y el merecimiento se ha centrado a menudo en las distinciones entre los diferentes tipos de riesgos sociales y en el impacto de los regímenes del Estado de bienestar en las ideas sobre la solidaridad y el merecimiento (Arts y Gelissen 2001; Mau 2004; Petersen et al. 2011; van Oorschot 2000;)
En lo que respecta a la salud, los europeos muestran niveles más altos de solidaridad con los enfermos que los encuestados de otros continentes, y en casi todos los estudios sobre el merecimiento, los enfermos son señalados como muy merecedores de tratamiento médico (Abela, 2004). Las únicas excepciones y causas de variación se refieren a las enfermedades autoinfligidas y a las personas que se consideran no pertenecientes a la comunidad política.
Los estudiosos han encontrado un apoyo empírico sustancial para las proposiciones de estas teorías de la solidaridad y el merecimiento. De nuestros Foros Democráticos, sin embargo, emerge una visión más matizada. Los participantes expresaron concepciones muy diferentes de la comunidad de riesgo y de la base de sus derechos y deberes.
En este capítulo se analizan los patrones de actitud sobre la solidaridad sanitaria y los niveles percibidos de sostenibilidad en cuatro países: Reino Unido, Noruega, Alemania y Eslovenia.
En el Reino Unido, la solidaridad es excluyente, con un alto apoyo a la responsabilidad del gobierno por los enfermos, pero con altas barreras para los forasteros.
En Noruega, la solidaridad es universal. Los participantes apoyaron la provisión para todos, independientemente de su ciudadanía, pero criticaron los privilegios especiales y el desprecio por grupos particulares porque esto socavaría la idea de un servicio común igualitario.
En Alemania, la solidaridad puede clasificarse como contributiva. A los participantes les preocupa que todos contribuyan de manera justa y la estabilidad financiera del sistema de seguro de salud frente a un gran número de no contribuyentes.
Por último, en Eslovenia, la solidaridad sanitaria puede considerarse igualitaria.
Se basa en un ideal socialista de trato idéntico para todos, a pesar de la realidad de la corrupción, que se ha enredado con el afán de lucro capitalista. Hasta cierto punto, existen bases históricas e institucionales para estos patrones. El universalismo noruego y la solidaridad alemana se remontan a sus raíces socialdemócratas y conservadoras, respectivamente. Como se puede ver en la Fig. 7.1, La atención sanitaria noruega se financia en gran medida con impuestos, y los residentes reciben servicios de salud directamente en instituciones públicas. Sin embargo, existe un nivel significativo de seguridad social, así como una proporción muy pequeña de financiación de seguros privados. En Alemania, por el contrario, la asistencia sanitaria se sufraga en gran medida a través de la seguridad social de las cajas de enfermedad obligatorias, y las cotizaciones de los asalariados cubren a los cónyuges y a los hijos a cargo. Los trabajadores de mayores ingresos, los funcionarios públicos y los trabajadores por cuenta propia generalmente optan por no participar y están cubiertos por un seguro privado.
Fig. 7.1 Financiamiento de la salud. Fuente: Estadísticas de salud de la OCDE 2017.
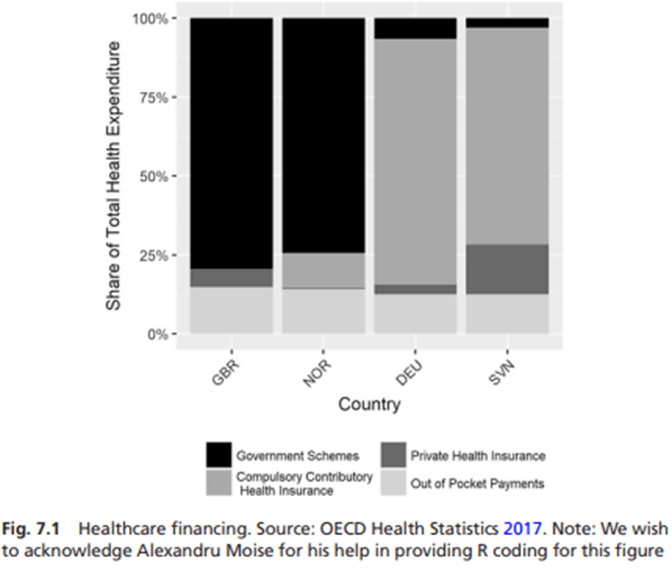
Así, la cobertura del seguro de enfermedad se basa en el estado civil y ocupacional, en línea con el modelo conservador tradicional. De manera similar, las actitudes en el Reino Unido y Eslovenia pueden relacionarse con sus raíces liberales y socialistas, pero aquí el panorama se vuelve un poco más complicado. Aunque el Reino Unido es considerado un estado de bienestar liberal, su sistema sanitario tiene la mayor proporción de financiación pública de nuestra muestra, y la tercera de Europa, después de Dinamarca y Suecia. Este es un problema general en el análisis de los regímenes del Estado de bienestar.
La lógica institucional de los sistemas de salud a menudo se aparta bastante del supuesto tipo de régimen de bienestar (Bambra, 2005). Tal vez en ninguna parte la discrepancia sea más evidente que en los estados de bienestar liberales. Aunque comparten la característica común de que el equilibrio entre el Estado y el mercado se inclina decididamente en la dirección del mercado, la justificación y el significado de estas restricciones liberales es muy diferente, y los programas de salud pública cubren toda la gama de esta figura variación en la combinación público-privada en salud
Canadá tiene un sistema de pagador único completo con fuertes prohibiciones sobre la medicina privada. El Reino Unido también es en gran medida de pagador único, pero incluye una cantidad significativa de fondos de seguros privados. Nueva Zelanda sigue el modelo del Reino Unido y Canadá, pero Australia está mucho más privatizada. Los Estados Unidos (EE.UU.) son un gran caso atípico, con una atención sanitaria basada en gran medida en el trabajo en combinación con programas especiales para jubilados (Medicare), pobres (Medicaid) y una población comparativamente grande sin seguro (Béland y Gran 2008).
La combinación exacta público-privada y su desarrollo histórico son relevantes para comprender el impacto de las instituciones en las actitudes hacia la atención médica. En la actualidad, Eslovenia es el país de Europa con la menor cantidad de fondos públicos destinados a la salud. Pero hace solo unas décadas, antes de su independencia en 1991, se financiaba íntegramente con fondos públicos y sin atención médica privada. No es de extrañar que los eslovenos se quejen de los pagos directos y de la injusticia de las normas de cotización a la seguridad social. Al mismo tiempo, sin embargo, y de manera un tanto paradójica, el nivel de necesidades insatisfechas y las barreras a los servicios de salud (medidos en las encuestas de opinión pública) son los más bajos entre los cuatro países analizados en este capítulo. En la actualidad, el país sigue el patrón de financiación de un Estado de bienestar conservador, pero fue socialista en el pasado reciente, y las actitudes expresadas en nuestros foros se ajustan a este legado. Sin embargo, en todos los países examinados en este capítulo, vemos interpretaciones particulares de la solidaridad (que denominamos «encuadres») que no se derivan directamente de estos patrones institucionales e históricos.
En cada país, los participantes en los Foros Democráticos expresaron opiniones sobre quién debe ser incluido en la red de seguridad sanitaria, quién debe ser excluido, las amenazas a su sistema y las posibles soluciones. De hecho, los participantes expresaron críticas significativas a sus sistemas de salud y plantearon preguntas fundamentales sobre su legitimidad social y política. La siguiente sección ofrece una breve revisión de la literatura y un resumen de la evidencia empírica actual de las encuestas cuantitativas. A continuación, profundizamos en estos marcos de solidaridad y en nuestra evidencia en las secciones restantes de este capítulo.
Concluimos con algunas especulaciones sobre las fuentes de estos diferentes encuadres y su implicación para el optimismo y el entusiasmo con el que los participantes están dispuestos a adaptar la atención sanitaria para el futuro. Healthcare Solidarity and Demeringness La teoría del merecimiento tiene como objetivo explicar las actitudes públicas con respecto a quién es merecedor de la solidaridad social. La investigación empírica ha demostrado que cinco condiciones están relacionadas con el grado de apoyo a la ayuda pública a los beneficiarios: necesidad, control, reciprocidad, actitud e identidad (Petersen et al. 2011; van Oorschot 2000). El apoyo a las prestaciones sociales es mayor en el caso de las personas que se consideran necesitadas y cuya situación de vulnerabilidad se considera el resultado de fuerzas externas que escapan a su control.
La «reciprocidad» se refiere a lo que se espera de los beneficiarios a cambio de la ayuda, y la «actitud» a las expectativas de comportamiento de los beneficiarios, por ejemplo, estar agradecido por la ayuda. La «identidad» se refiere a la percepción de que los destinatarios pertenecen a la propia comunidad.
En lo que respecta a la solidaridad sanitaria, la investigación hasta ahora se ha centrado principalmente en si las disparidades en salud se atribuyen a comportamientos individuales o a factores biológicos o sistémicos (Gollust and Lynch 2011; Murphy-Berman et al. 1998; Rigby et al. 2009). Cuando la enfermedad es causada por el comportamiento individual (por ejemplo, fumar, beber, practicar deportes extremos), más personas piensan que el individuo debe asumir la responsabilidad de los costos de atención médica, y la demanda de provisión por parte del gobierno es menor que cuando se trata de factores biológicos o eventos fuera del control individual, como accidentes. Sin embargo, las actitudes culturales sobre el merecimiento pueden estar influenciadas por los entornos institucionales. Como señala Larsen (2008), las diferentes instituciones del Estado de bienestar pueden enmarcar la solidaridad en términos de uno o más de los criterios de merecimiento. Las políticas selectivas enmarcan la solidaridad en términos de necesidad y control al restringir los beneficios sociales a los necesitados y sin control sobre su bienestar. En consecuencia, estos programas crean una división social entre beneficiarios y contribuyentes. Por el contrario, las políticas universalistas y más inclusivas obvian la necesidad de clasificar a los beneficiarios en función de la necesidad y el control, y fomentan así una comunidad de personas que comparten el riesgo. Por lo tanto, se espera que el nivel de solidaridad sea mayor y que las divisiones sean menos relevantes. En una línea similar, Mau (2004) ha desarrollado el concepto de reciprocidad en una teoría de la economía moral de los estados de bienestar. Aquí, distingue entre cuatro tipos distintos de reciprocidad, que en su opinión son la base de la solidaridad social. Estos tipos se definen en función de la amplitud de la prestación —amplia o residual— y del grado de condicionalidad de las prestaciones —débil o fuerte—.
Históricamente, la mayoría de los sistemas de salud europeos incluían la prestación de asistencia sanitaria caritativa (residual/fuertemente condicionada) a través de órdenes religiosas y las prácticas caritativas de médicos y hospitales. Como se mencionó anteriormente, los EE. UU. también mantienen un programa de seguro de salud sujeto a verificación de recursos (Medicaid, integral/fuertemente condicional), para el cual los beneficiarios deben liquidar casi todos los activos para calificar. Sin embargo, con el desarrollo de la cobertura sanitaria universal, casi todos los sistemas sanitarios europeos ofrecen prestaciones sanitarias integrales con pocas barreras de entrada.
Sin embargo, podría decirse que en un sistema nacional de servicios de salud, como en el Reino Unido y Noruega, la condicionalidad y la reciprocidad están más generalizadas que en el caso del seguro social de enfermedad, que tradicionalmente ha organizado a los asegurados en grupos ocupacionales o de estatus, como las distinciones alemanas a largo plazo entre funcionarios, asalariados y trabajadores industriales (Immergut 1986, 1992).
Por otra parte, el alcance del seguro privado de salud, ya sea como opción de exclusión voluntaria del seguro social de salud o para cubrir servicios complementarios, puede dividir diferentes grupos de beneficiarios y contribuyentes en los sistemas de salud. El efecto es fomentar la solidaridad contributiva dentro de comunidades de riesgo específicas en lugar de la solidaridad generalizada de los servicios nacionales de salud. Además, en la medida en que aumenten los seguros y los pagos privados de bolsillo, podríamos esperar que tanto la solidaridad generalizada como la contributiva se vean amenazadas (Gevers et al. 2000; Jordania 2010, 2013; Maarse 2006; Maarse y Paulus 2003). Por lo tanto, la literatura sobre el merecimiento y la solidaridad indica que, si bien la solidaridad para los enfermos puede ser generalmente muy alta, puede haber variaciones importantes en función de los arreglos institucionales específicos vigentes en un país determinado. Las encuestas transnacionales a gran escala muestran resultados muy en línea con la literatura teórica. La solidaridad sanitaria es alta en los cuatro países.
En respuesta a una pregunta de la Encuesta Social Europea (ESS) de 2008-2009 sobre si los gobiernos deberían ser responsables de la atención sanitaria de los enfermos, los cuatro países obtuvieron una puntuación superior a ocho en una escala de diez puntos (Reino Unido: 8,7, Alemania: 8,3, Noruega: 8,9, Eslovenia: 8,6).
El Programa Internacional de Encuestas Sociales (ISSP, por sus siglas en inglés) de 2011 muestra una fuerte oposición (más del 70 por ciento en cada país) a la idea de limitar la provisión pública, pero curiosamente está mucho más dividido sobre el racionamiento por edad. Sin embargo, observamos mayores discrepancias entre países cuando se trata de analizar las diferencias socioeconómicas en el acceso a la salud, derechos de cuidado de los migrantes y si el derecho a la atención médica debe depender del comportamiento. Casi el 30 por ciento de los encuestados del Reino Unido cree que es justo que las personas de altos ingresos tengan un mejor acceso, con menos de la mitad que en cualquiera de los otros tres países. Existen grandes variaciones en la disposición a incluir a los inmigrantes en la atención sanitaria, con grandes mayorías a favor en Eslovenia y Alemania, casi la mitad en Noruega y menos de una quinta parte en el Reino Unido (Fig. 7.2). Siguiendo otros estudios y en línea con la teoría del merecimiento, son menos los encuestados que apoyan la prestación de asistencia sanitaria pública a las personas que tienen comportamientos de alto riesgo, pero más de la mitad piensa que estas personas deberían recibir atención financiada con fondos públicos en Eslovenia y Noruega, con niveles bastante más bajos en Alemania y el Reino Unido. Por lo tanto, observamos diferencias importantes en los encuestados de nuestro país, pero no son inmediatamente rastreables a las instituciones de salud. Los encuestados alemanes y eslovenos son los más abiertos a proporcionar asistencia sanitaria a los no ciudadanos, mientras que los noruegos y los eslovenos son los más tolerantes con los comportamientos perjudiciales para la salud y los del Reino Unido son los que más aceptan un mejor tratamiento sanitario para los ricos. Fig. 7.2 Disposición a incluir a los inmigrantes en la atención médica financiada con fondos públicos (2011, ISSP). Fuente: ISSP 2011 – Salud y Atención Sanitaria. Pregunta de la encuesta: ¿Cuánto está usted de acuerdo o en desacuerdo con la siguiente afirmación: Las personas deben tener acceso a la atención médica financiada con fondos públicos, incluso si no tienen la ciudadanía de [país]

222 Por último, en cuanto a las evaluaciones de los encuestados sobre sus sistemas nacionales de salud, observamos que los encuestados de los cuatro países estaban ampliamente satisfechos (con promedios superiores a tres en una escala de cuatro puntos). Hubo una variación considerable en la disposición a pagar impuestos más altos para mejorar el sistema: dos quintas partes en el Reino Unido en comparación con un tercio en Noruega y una quinta parte en Eslovenia. Sorprendentemente, los encuestados de Eslovenia informaron de las barreras financieras más bajas para el tratamiento, y los encuestados de Alemania y el Reino Unido de las barreras financieras más altas, mientras que los encuestados de Noruega informaron de las barreras más graves de la lista de espera (Fig. 7.3).

Las barreras percibidas para el tratamiento relativamente bajas debido a los tiempos de espera en Eslovenia, a la par con las de Alemania, son algo sorprendentes. Las largas listas de espera para varios tratamientos especializados son uno de los principales problemas del sistema sanitario y reciben mucha atención mediática. Sin embargo, el acceso a los médicos generales es muy bueno y esto podría explicar la respuesta. Por lo tanto, a pesar de los altos niveles de apoyo a la prestación de asistencia sanitaria por parte de los gobiernos en los cuatro países, existe una variación considerable en la condicionalidad del apoyo y en los grupos incluidos. Los encuestados de Eslovenia y Alemania son los que más apoyan la provisión de servicios públicos Fig. 7.3 Acceso al tratamiento (2001, ISSP). Fuente: ISSP 2011 – Salud y Atención Sanitaria. Pregunta De la Encuesta: Durante los últimos 12 meses ¿Alguna vez sucedió que usted no recibió el tratamiento médico que necesitaba porque: a) usted no podía pagar por él? b) ¿la lista de espera era demasiado larga? atención médica a los no ciudadanos, mientras que los encuestados en Alemania y el Reino Unido son más críticos con aquellos con comportamientos perjudiciales para la salud. Sorprendentemente, los encuestados de un país tan rico como Noruega informan de dificultades para obtener tratamiento médico debido a las largas listas de espera, mientras que, en Eslovenia, el país más pobre, los encuestados informan de las menores dificultades para obtener tratamiento, ya sea por problemas de financiación o por listas de espera. En cuanto al pago privado por un trato superior, los encuestados del Reino Unido son los que más aceptan, mientras que los de Alemania y Eslovenia son los que más se oponen. Si bien estas encuestas de gran N pueden proporcionar un punto de partida para comprender las actitudes hacia el estado de bienestar, no ofrecen explicaciones claras de por qué los encuestados en estos países expresan las actitudes que expresan. Con el fin de explorar más profundamente los fundamentos y justificaciones que subyacen a estas opiniones y actitudes, pasamos ahora a los resultados de nuestro Foro Democrático. Análisis empírico del material del Foro Democrático En esta sección presentamos el análisis de los Foros Democráticos en relación con los temas de solidaridad dentro del sistema de salud tal como fueron expresados por los participantes en los cuatro países (Reino Unido, Alemania, Noruega y Eslovenia).
Centramos nuestra investigación en:
• el carácter inclusivo y condicional de la solidaridad expresada por los participantes; y
• Cómo los participantes relacionan sus percepciones de los problemas y las soluciones propuestas a estos temas.
Identificamos los grupos con los que se reconoce la solidaridad y los que son excluidos o considerados como abusivos de la solidaridad.
Analizamos las formas en que se aplican los criterios de merecimiento, las consecuencias en términos de quién es visto como merecedor y responsable, y los tipos de argumentos en los que se basa. También vinculamos la discusión de la solidaridad con los problemas de los sistemas de salud que las personas identifican y las soluciones que proponen. Además, presentamos brevemente los datos de la encuesta de antes y después para ilustrar las actitudes generales de los participantes y los (potenciales) cambios de actitud.
Como se espera de las encuestas de actitudes, los participantes de todos los países expresan niveles relativamente altos de solidaridad. Sin embargo, existen diferentes versiones nacionales de la solidaridad que corresponden a las diferencias en el nivel de inclusión y comprensión de la base de la solidaridad. Reino Unido En el Reino Unido, observamos lo que describimos como solidaridad exclusiva. Este tipo de solidaridad define la relación entre la comunidad y el individuo, y en particular los derechos y responsabilidades de los individuos, con énfasis en estos últimos, así como los límites de la solidaridad. El énfasis de las discusiones sobre el sistema de salud se centró en restringir los criterios de inclusión y, por lo tanto, de solidaridad a ciertos grupos de la población. El criterio clave fue la nacionalidad, que corresponde al criterio de «identidad» para el merecimiento (van Oorschot 2000). Si bien este fue el criterio más importante en las discusiones, el comportamiento socialmente responsable, el criterio de «reciprocidad», desempeñó un papel significativo pero secundario. En este sentido, los merecedores son los grupos sociales que se caracterizan por trabajar duro, pagar impuestos y financiar el Servicio Nacional de Salud (SNS), o por ser ancianos y tener necesidades especiales y apremiantes. They are Table 7.1 Coding list Issue Coding Examples Solidarity with whom Included Listing the deserving such as nationals, hardworking people… Excluidos Los que abusan del sistema, los turistas de salud, los que van a lo privado, los migrantes, los irresponsables… Argumentos utilizados Comportamiento Comportamiento irresponsable en materia de salud, abusos, etc. Identidad El argumento se basaba en la identidad específica (condición de nacional o migrante) Reciprocidad El argumento se basaba en cotizaciones anteriores (por ejemplo, a través de la seguridad social) Otros Otros argumentos utilizados (por ejemplo, necesidades de salud) Problemas percibidos relacionados con la atención médica Problemas Cómo se entiende el problema: sostenibilidad, calidad u otra cosa Soluciones Soluciones dadas, como la modificación de los principios del seguro, la privatización que se considera que han contribuido a la financiación del sistema y, por lo tanto, tienen derecho a la asistencia sanitaria. Aquí se aplican los criterios de reciprocidad y necesidad. Por otro lado, tenemos a los que no lo merecen y que están excluidos de la solidaridad. En este sentido, el NHS se percibe como un sistema que debe protegerse y blindarse de los extraños. Vinculado al criterio de identidad predominante para el merecimiento, los grupos sociales a los que no se extiende el principio de solidaridad son especialmente los extranjeros, como los inmigrantes, los turistas de salud y los nacionales de la UE que viven en el Reino Unido, que, a los ojos de los participantes en el foro, amenazan la sostenibilidad del sistema sanitario. Aquí la solidaridad llega a sus límites: bueno, algunas personas solo vienen por el Servicio de Salud, vienen aquí por doce meses porque saben que hay un problema y serán atendidos de inmediato, mientras que en los EE.UU. ya sabes, o lo que sea que tengas que pagar. (Reino Unido-88) El NHS es un área en la que decimos que gastamos mucho dinero, así que quiero decir que en este caso con los ciudadanos de fuera de la UE, ya sabes, es bastante justo que no tengan acceso al NHS. (Reino Unido-40) Además de «los de afuera», están los «de adentro» que también son vistos como explotadores del sistema. Uno de esos grupos identificados por los participantes son los desempleados: Hay más tiempo para pensar en el hecho de que algo podría estar mal, porque cuando estás en el trabajo todo el tiempo simplemente sigues adelante, ¿no es así? (Reino Unido-44) Otro grupo que parece estar fuera del principio de solidaridad es el de los irresponsables con respecto a su salud. Aquí se pueden observar los criterios de responsabilidad personal o control de la merecimiento. El comportamiento irresponsable relacionado con la salud, como comer en exceso y la falta de ejercicio, califica a un individuo para ser colocado fuera del principio de solidaridad. Creo que mantener a las personas sanas, o hacerlas, de nuevo, más conscientes de su propio bienestar [es una prioridad].
Por otro lado, hay algunos grupos sociales que también son percibidos como no merecedores simplemente por el hecho de que tienen suficiente dinero para pagar la sanidad privada. Algunos participantes consideraron que la solidaridad debería reservarse a las personas que no pueden permitirse la asistencia sanitaria privada y no a las que pueden permitirse los servicios privados, y propusieron los criterios de la comprobación de la necesidad y de los recursos. Por lo tanto, la solidaridad dentro del NHS se considera como solidaridad con aquellos que necesitan atención, si, por supuesto, cumplen con los criterios de merecimiento anteriores. Creo que es más para las personas que no son como nosotros que pueden pagarlo.
El Reino Unido parece destacar en este sentido, ya que la mayoría de los debates han estado dominados por la noción de (in)merecimiento. Estos temas han estado presentes en debates en otros países, pero sin embargo no han sido tan fuertes o cargados emocionalmente como en el Reino Unido. El criterio para definir a los demás que no lo merecen ha sido a menudo la identidad (por ejemplo, inmigrantes frente a nativos, ciudadanos de la UE frente a nacionales de fuera de la UE). Esto también se puede ver en la identificación de los problemas que enfrenta el sistema de salud. En el Reino Unido, la inmigración se percibe como una gran amenaza para la sostenibilidad del sistema sanitario sobre la base de que conduce a la saturación del NHS y, por lo tanto, amenaza el acceso de quienes lo merecen. Aquí, vemos la mayor diferencia en la percepción de las amenazas a la sostenibilidad: solo en el Reino Unido existe un deseo generalizado de evitar que los foráneos entren en el sistema de salud. Sí, era muy, muy similar. Decíamos que anticipábamos que en 2040 seguiríamos teniendo los mismos problemas que tenemos ahora personalmente, pero probablemente se multiplicarán por diez. El hacinamiento, que provocará problemas de vivienda, la falta de viviendas sociales, la presión sobre el NHS, la presión sobre la educación, y ¿quién va a pagar por ello? … Por lo tanto, controles fronterizos más estrictos, hacer que las personas adecuadas vengan al país, no solo a cualquiera y a todos, y la prevención para las personas que vienen aquí a recibir atención médica. Vienen aquí de viaje sabiendo que tal vez no se encuentran bien o necesitan ayuda y luego van al médico mientras están aquí. (UK-n.i.) La solución es un control de elegibilidad más estricto y un seguimiento más estricto. En este sentido, la primera política propuesta es evitar la inmigración masiva para garantizar la sostenibilidad del sistema de salud. Evite que la gente venga solo para recibir atención médica o cosas así. No pueden venir solo a recibir beneficios, lo sé, pero ya sabes, si necesitan ver a un médico, entonces pueden ver a un médico, y, ya sabes. El dinero que tenemos debería gastarse aquí, en lugar de enviarlo al extranjero. (Reino Unido-44) Lo que puede parecer algo sorprendente son las actitudes pragmáticas hacia la privatización. Tal vez se esperaría una respuesta más emocional, especialmente después de las actitudes positivas y protectoras hacia el NHS. Sin embargo, la privatización se considera casi como un hecho y una respuesta adecuada a los problemas de sostenibilidad, las críticas a la financiación del NHS y la burocratización excesiva, y parece estar en línea con el individualismo reacio (véase el capítulo 2 y Taylor-Gooby et al. 2017). No es que todos los participantes estén de acuerdo en las medidas políticas sistémicas, pero sí creen que hay que hacer algo para garantizar el funcionamiento del NHS en el futuro. Creo —no es que quiera, porque creo que pago suficientes impuestos—, pero creo que probablemente lo necesitemos. La única manera de aumentar la cantidad de dinero que tenemos es aumentando los impuestos. Pero como parte de eso, ¿qué pasaría si, por ejemplo, el NHS fuera opcional? Así que puedo elegir no recibir atención médica gratuita, pero luego vendría eso… Obtendría como un subsidio fiscal por eso. No pagaría tantos impuestos. (Reino Unido-86) Todas estas discusiones también se reflejaron en los resultados de las encuestas de antes y después realizadas entre los participantes de los foros. La proporción que considera que la atención médica para los enfermos es una responsabilidad del gobierno disminuyó después del foro, y el Reino Unido pasó de tener el mayor apoyo a la responsabilidad del gobierno para los enfermos entre los cuatro países de la encuesta anterior a tener las calificaciones más bajas entre los cuatro, mientras que la proporción que percibe que el sistema de salud pública es inasequible en el futuro fue la más alta
Alemania
Los debates correspondientes en los foros alemanes se centraron en el concepto de solidaridad en sí mismo. De hecho, vemos aquí un debate sobre los principios básicos del régimen conservador del Estado de bienestar, que divide a los beneficiarios según su estatus profesional. Estas divisiones y privilegios fueron abiertamente cuestionados por razones de equidad y sostenibilidad. Además, el aumento de las oportunidades de abandonar el sistema de seguro público parece haber exacerbado la brecha entre el seguro de salud público y el privado en Alemania. También hubo discusiones sobre el merecimiento, pero no hay un interés emocional personal en el debate como en el Reino Unido, sino un enfoque más pragmático. Este enfoque no se ocupa de identificar a los grupos sociales que se benefician del sistema, sino más bien de la reflexión sistémica sobre la sostenibilidad a largo plazo. Por lo tanto, el debate alemán sobre la solidaridad parece ser mucho más pragmático y más inclusivo y puede clasificarse como solidaridad contributiva. A menudo se hace hincapié en el deseo de ampliar la comunidad de contribuyentes a fin de hacer que el sistema sea más justo y sostenible, en lugar de impedir que personas ajenas al sistema entren en el sistema o excluir a los irresponsables. Tal vez esto explique por qué la división entre lo privado y lo público predomina en cuestiones de solidaridad. Los participantes expresan actitudes encontradas hacia el aumento de la proporción de seguros de salud privados en Alemania. Las voces más poderosas en el debate vieron la prestación privada de servicios como la mayor amenaza a la solidaridad en el sistema sanitario alemán y una señal de cambios inevitables. El mayor problema es el seguro de salud, donde el 15,5% está en planes privados. Eso es un escándalo. (DE-27) La indignación expresada por algunos de los participantes en los foros tiene que ver con la percepción de que el sistema sanitario alemán se ha convertido en un sistema de dos clases, en el que los grupos privilegiados disfrutan de un mejor trato que los que tienen un seguro médico público obligatorio. Pero no tenemos un verdadero sistema de solidaridad ni un fondo de riesgo compartido. Los autónomos quedan excluidos de esto, los funcionarios públicos… Si se tratara de un verdadero sistema de fondo común de riesgo compartido, probablemente funcionaría mejor. Los arquitectos M. tienen su propio sistema, los farmacéuticos tienen el suyo, los médicos tienen su propio seguro… Si todos pagaran con estos buenos ingresos, el sistema de salud estatal estaría mucho mejor en general y funcionaría mejor. (DE-11) Algunos participantes se resignan a la equidad contributiva, con resultados diferentes en relación con los diferentes niveles de contribución: Pero si eso es así, los que pagan más deberían obtener más de ello, más servicios. (DE-10) Pero otros no lo son: porque es un trato desigual a los pacientes. Puede que uno no lo crea, pero cuando las personas aseguradas por el estado van al médico y reciben un diagnóstico de su médico y necesitan un tratamiento especializado, como una resonancia magnética, entonces tienes tiempos de espera de tres a seis meses en el mejor de los casos, mientras que un paciente privado recibe el diagnóstico, y luego el médico simplemente hace una llamada y puede enviar al paciente directamente a otra práctica para la prueba sin tiempo de espera. (DE-29) A pesar de algunas opiniones extremadamente críticas sobre el seguro privado en Alemania, también se propuso como una solución al problema de la sostenibilidad del sistema de salud, lo que indica actitudes encontradas. Algunos de los participantes lo ven como una solución y como una garantía de la equidad del sistema. Me puse privado intencionalmente, porque hay beneficios allí que quiero y por los que he pagado, que de otra manera no tendría. Y luego, con la cuestión de la pensión de jubilación, no quiero depender de un sistema en el que tengo que vigilar y ver si hay suficientes jóvenes que puedan pagar mis facturas. En su lugar, acumularé mis propios ahorros para la jubilación. Creo que eso es más justo y equitativo. (DE-34) Por lo tanto, la preocupación es tanto por la suma de recursos disponibles para el sistema público como por las diferencias en el tratamiento de los pacientes públicos frente a los privados. Sin embargo, el apoyo a la provisión de acceso universal a la atención médica sigue siendo fuerte: Atención médica adecuada para todas y cada una de las personas, las que han pagado y las que no han pagado, las personas sin hogar, quien sea. (DE-5) Al igual que en el caso del Reino Unido, los participantes en Alemania también hablaron de los «iniciados» que no lo merecen y que no ejercen la responsabilidad individual cuando se trata de las decisiones que toman con respecto a sus estilos de vida y comportamiento en materia de salud. Del mismo modo, los participantes criticaron a aquellos que visitan a los médicos con demasiada frecuencia (mostrando de nuevo un uso irresponsable del sistema). Se trata de personas. A mi edad, conozco a personas que van al médico con demasiada frecuencia. Cuando voy a la consulta, veo a algunos jóvenes, y si estás enfermo estás enfermo, pero a veces tengo la sensación, sobre todo en mi generación, de que ir al médico se convierte realmente en un pasatiempo. (DE-11) Sin embargo, el discurso del debate es menos duro con ellos que en el Reino Unido, por lo que los criterios de responsabilidad/control fueron relevantes, pero no el principal argumento para determinar el nivel de solidaridad. Se reconocieron los límites de la responsabilidad personal y también la necesidad de educar a las personas sobre estilos de vida más saludables. Aquí, con la responsabilidad personal, el estado tiene el papel más pequeño que desempeñar, pero se puede lograr mucho con relativamente poco esfuerzo a través de la educación y estas etiquetas de semáforo que muestran cuánta azúcar, grasa y demás hay en las cosas. (DE-24) La amenaza a la solidaridad también se detecta desde el exterior. En este contexto, se menciona brevemente la crisis de los refugiados. En este caso, se cuestiona la base contributiva del sistema, ya que los participantes perciben a los refugiados como una cuestión de sostenibilidad. No pagan al sistema, y sus altas necesidades podrían hundirlo: el problema no está mejorando. Se supone que estamos hablando del futuro, y esto está empeorando, ¿no? Estoy pensando en millones de refugiados que no pagan al sistema, pero que aún están cubiertos, y ahí veo que se avecina una catástrofe en el futuro, si soy honesto. (DE-18) El criterio de merecimiento no se basa tanto en la identidad como en el caso del Reino Unido, y las opiniones sobre los refugiados parecen ser más pragmáticas y menos cargadas de emociones. Satisfacer las necesidades de los refugiados se percibe como una amenaza a la sostenibilidad que afecta a un sistema contributivo en lugar de a un sistema basado en impuestos. Por lo tanto, se trata de una cuestión financiera, no de merecimiento. Noruega Curiosamente, en Noruega la cuestión de la solidaridad apenas aparece en el contexto de los grupos sociales merecedores y no merecedores. Parece que la solidaridad con los diferentes grupos sociales se asume debido al fuerte apoyo a las características universales del sistema. Así podemos hablar de solidaridad universal. Este tipo de solidaridad presupone la protección de un bien común que debe ser universalmente accesible. Un problema adicional es la calidad de los servicios. Si bien existe un fuerte apoyo al acceso universal a servicios de alta calidad, existe una marcada preocupación tanto por los límites al crecimiento de dicho sistema como por la base moral de cualquier esfuerzo por establecer prioridades o racionar. Por un lado, los participantes son conscientes de que priorizar es inevitable por cuestiones de sostenibilidad, por lo que puede verse como una posible solución al exceso de demanda: tiene que haber un límite para lo que se va a tratar. Muchos ancianos preferirían morir de muerte natural, pero si el corazón se detiene un poco cuando están en un hogar de ancianos o en un hogar de ancianos, son enviados en una ambulancia para recibir RCP. … Esa es una priorización errónea. (NO-30) Sin embargo, algunos también desaprueban el concepto de priorización, que es visto por los participantes de los Foros Democráticos Noruegos como una amenaza para la universalidad. servicios médicos accesibles y, eventualmente, una amenaza para la solidaridad, y por lo tanto identificada como un problema del sistema de salud. Y lo que es más importante, son conscientes de los dilemas éticos y morales que pone en primer plano y de la lógica del sistema sanitario en general. Por lo tanto, el criterio de la necesidad es importante y cuanto mayor es la necesidad, más solidaridad con la persona. Sin embargo, también parece haber un 232 límite a este criterio, y las necesidades sanitarias muy elevadas deben equilibrarse con otras cuestiones (incluida la reciprocidad) cuando se establecen prioridades. Siento que esto de priorizar es una cuestión filosófica y ética muy difícil, porque hay muchas maneras de hacerlo. Los médicos han hecho una promesa: salvar vidas sin importar el costo. Podemos usar el modelo de tirar dados, que es justo o injusto dependiendo de cómo se vea, y se puede usar un tipo de argumentación de caso de negocios; ¿Cuáles son las posibilidades de que esta persona contribuya al producto nacional bruto o a los ingresos fiscales, etc.? (NO-29) A pesar de las innegables expresiones de apoyo a la universalidad, parece existir lo que podemos calificar como la noción de elección que se está convirtiendo en un elemento creciente en el concepto de justicia social, lo que afecta también a los rasgos solidarios y, en consecuencia, al apoyo a determinadas políticas sanitarias. Esto también está relacionado con la privatización como problema y solución para el futuro del sistema de salud. Los participantes hacen hincapié en la necesidad de que la igualdad sea la protagonista. Sin embargo, incluso en este caso, se tiene en cuenta la solidaridad con los miembros más vulnerables de la sociedad y se respetan los servicios de salud como un bien común universalmente accesible. Creo que si has trabajado y ganado ese capital, deberías tener derecho a gastar el dinero para comprar ese servicio, siempre y cuando no le robes el lugar a otra persona en la fila, a alguien que no tiene el dinero. (NO-9) El debate público-privado en Noruega no es tan polarizante como en el caso de Alemania. Los participantes creen que los dos sectores pueden coexistir y no erosionar el principio de solidaridad e igualdad. Por lo tanto, aquellos que contratan un seguro privado y liberan la carga del sistema de salud pública también podrían ser vistos como una muestra de solidaridad al asumir una mayor responsabilidad (individual) por su atención médica, ya que están haciendo que el sistema de salud sea financieramente más estable. Espero y creo que tenemos un servicio de salud pública al nivel que tenemos hoy y que además tenemos un servicio de salud privado. (NO-21) Incluso cuando se trata de inmigrantes, los participantes no tienen una visión radical, sino que se solidarizan con ellos, y no se aplica el criterio identitario de nosotros contra ellos. Son vistos como un grupo vulnerable especial desde la perspectiva de la prestación de servicios de salud. Casi parece que el foro quiere hacerlos parte de su comunidad lo antes posible. Pienso en la integración. No he definido inmigración/inmigrantes. No solo pensando en los refugiados, sino que es importante integrar a todos a pesar de todo. Por ejemplo, a través de la enseñanza de idiomas, la vida laboral, la cultura noruega. Aquellos que sufren un trauma reciben tratamiento para eso. (NO-2) Sin embargo, hay ciertos grupos a los que se aplica el principio de merecimiento, pero de manera más débil. Esto se puede demostrar por el énfasis puesto en la responsabilidad individual por la propia salud, aplicando así el criterio de control del merecimiento. Pero creo que uno también tiene que asumir la responsabilidad de su propia salud. Si eliges comer McDonald’s tres veces a la semana, no hacer ejercicio y perderlo todo por la bebida, esa es tu elección. Pero entonces no creo necesariamente que debas recibir el mismo servicio de salud que el que se cuida a sí mismo. (NO-14)
En Noruega, el debilitamiento del principio de solidaridad está relacionado con un comportamiento individual y socialmente irresponsable en materia de salud, el uso excesivo de los servicios médicos y el abuso de las normas que se aplican al concepto de priorización.
En cuanto a la objetividad, pensamos we have un servicio de salud muy lógico, pero no lo creo. Como trabajador del sistema de salud, si necesito una cita, la obtendré dentro de los próximos 14 días, incluso si la espera es de 6 meses, porque conozco el sistema. Si eres periodista o político, recibes el mismo trato. No porque sean la élite, sino porque harán un gran alboroto y los hospitales no están demasiado interesados en el alboroto.
… Pero hoy tenemos una especie de discriminación elitista, porque uno toma al que hace más ruido, se le trata primero, porque entonces las cosas van mucho más fáciles, pero no es así. (NO-24)
Por lo tanto, son las acciones de los individuos las que ponen en marcha el debilitamiento de la solidaridad, las acciones que amenazan el bien común, y no ciertas características sociales y culturales de grupos de individuos. Esto contrasta marcadamente con la noción de solidaridad exclusiva en el Reino Unido.
Eslovenia
Eslovenia parece parecerse a Noruega en lo que respecta a la solidaridad. Los participantes de los Foros Democráticos de Noruega y Eslovenia expresaron su apoyo al universalismo como principio fundamental en el diseño de políticas de sus respectivos sistemas de salud, aunque el igualitarismo junto con la desconfianza en la prestación de atención médica privada fue mucho más pronunciado en Eslovenia. Por lo tanto, el tipo de solidaridad que se atribuye a tales características puede identificarse como solidaridad igualitaria. Dado que la solidaridad se basa en la creencia en un bien público común, la cobertura universal es esencial y los seguros privados se consideran una amenaza para la continuidad de la sanidad pública, con consecuencias extremadamente negativas para la salud pública en general. Yo lo veo así, si no hay dinero para la sanidad pública, esto se va a convertir en un problema. Tendrá que pagar por cada servicio y pensarlo dos veces antes de inscribir a su hijo en un procedimiento, o a usted mismo en algunas pruebas que costarán un par de miles de euros, que tal vez no tendrá en una cuenta en alguna parte, y que … aumentar la mortalidad. Que la gente no va a estar preparada para financiar eso, si permitimos que todo se desmorone o si no habrá fondos suficientes para eso. (SI-77) Parece que en Eslovenia no existen criterios de exclusión, ya que casi ningún grupo se ha considerado potencialmente excluido, y la creencia en la cobertura universal del sistema sanitario es incuestionable. La atención sanitaria, como es el caso de Noruega, se percibe como un bien público. Esta podría ser la razón por la que el nivel de confianza en el buen funcionamiento del sistema y su capacidad para garantizar la equidad y la igualdad de trato para todos es aún más importante. La desigualdad y la igualdad de acceso han sido los temas principales a la hora de hablar de solidaridad dentro del sistema. Debido a las opiniones igualitarias de los participantes en los foros eslovenos, las desigualdades percibidas, que en su opinión se han convertido en inherentes al sistema, son inaceptables. En consecuencia, una de las soluciones propuestas fue aumentar los principios igualitarios para que los pagos complementarios en el sistema se basaran en los ingresos (como ya ocurre con el seguro médico obligatorio), que los participantes percibieron como más justo que el pago único actual. No es justo que todos estemos obligados a pagar el mismo seguro, independientemente de nuestros ingresos; ya sea que ganemos 5.000 euros, 1.000 o solo 500 euros al mes. (SI-58) Por lo tanto, se desconfía mucho de los copagos privados de los seguros de enfermedad y se considera un método inaceptable para diferenciar a las personas y también como una erosión de la distribución del riesgo. Esta actitud es fuerte entre la población en general y se refleja en las recientes propuestas de reforma, que incluyen la abolición de los copagos individuales existentes a través de planes privados de seguro de enfermedad. Cuando el nivel de confianza en la capacidad del sistema para garantizar la igualdad es bajo, como ocurre cada vez más en Eslovenia, la solidaridad con los diferentes grupos sociales no disminuye. Sin embargo, los grupos que se aprovechan del sistema parecen estar saliendo del paraguas de la solidaridad. Esto es particularmente evidente en el caso de saltarse las colas, lo que crea una división en la prestación de servicios de salud, que de otro modo sería accesible de manera uniforme. Divide a la población entre los que pueden pagar los servicios médicos privados, más los que tienen las conexiones para «saltarse la cola» en el sistema público y los que no pueden hacer ninguna de las dos cosas. El capital social y económico permite a una parte de la población Ofrecer mejores servicios de salud y convertirse en «el otro desde adentro». Digamos que, si necesitas ver a un médico y la lista de espera es demasiado larga, pero si vas a una consulta privada, te atienden mucho antes, eso no es justo. No es un hecho que tengas el dinero para la práctica privada. (SI-87) Por lo tanto, las colas de espera son un símbolo de problemas sistémicos profundamente arraigados. En este sentido, la sanidad privada se percibe como una erosión del universalismo. Ya hay largas listas de espera para ver a los médicos tal como están, mientras que los profesionales médicos están bajo mucha presión, lo que solo contribuye a que las listas de espera sean más largas. … Las largas listas de espera serán contraproducentes y no muy lejos en el futuro, dentro de 25 años, pero mucho antes. (SI-50) En Eslovenia, las discusiones sobre las soluciones a la sostenibilidad financiera y el cambio demográfico, que fueron los principales problemas identificados del sistema, como en Noruega, se basan firmemente en el universalismo. Sin embargo, a diferencia de Noruega, en el debate esloveno no se aprecia prácticamente ningún aspecto positivo en lo que respecta a la privatización como solución a los problemas de sostenibilidad. La privatización está vinculada a las diferencias en la calidad de los servicios y la accesibilidad. Las personas que pueden permitirse el lujo de recurrir a médicos privados tienen derecho a un mayor nivel de servicio, y esto refuerza la creencia de que el universalismo del sistema se está erosionando. Este debate apoya aún más el sistema de valores y la actitud solidaria de Eslovenia. En general, la privatización se percibe como una amenaza para la prestación de servicios universales y uniformes. Por lo tanto, alguien que puede permitirse ir a la práctica privada, recibirá una mayor calidad de servicio que alguien que no puede pagarlo. Y veo esto aquí como un gran problema. (SI-86) Creo que estoy a favor de la cancelación de la sanidad privada. Porque lo que realmente es, es: a todos nos gusta decir que la salud vale más que la riqueza, sin embargo, aquellos que no pueden pagar los chequeos médicos debido a dificultades financieras, ¿se supone que simplemente mueren? Por lo tanto, los especialistas solo trabajan para los privilegiados. Estoy de acuerdo con el hecho de que los médicos deberían estar bien pagados, incluso el doble de dinero, si trabajan el doble de tiempo, porque pueden trabajar muchas horas; sin embargo, los que trabajan en instituciones públicas por la mañana y en consultas privadas por la tarde, es decir, tienen un trabajo a tiempo completo y dirigen su propia consulta, no puedo estar a favor de eso. Solo deberían trabajar en la sanidad pública, en su horario laboral habitual y recibir una buena remuneración por ello, para que todo el mundo pueda tener el mismo acceso a la sanidad. (SI-57) Esta desconfianza en la prestación privada en cualquiera de sus formas, a través de seguros médicos privados o consultorios privados (que pueden pagarse de su bolsillo), distingue a Eslovenia de otros países, donde las opiniones positivas o la aceptación parcial del sector privado, especialmente a la luz de los problemas de sostenibilidad, se mezclan con cierta desconfianza. Parece reflejar la desilusión o la desconfianza inherente de la población en lo que la sociedad capitalista con la provisión del mercado privado dentro de la mezcla de bienestar puede aportar para mejorar la calidad de vida de todos. Esto también está relacionado con los problemas comunes de corrupción y altos ingresos o dobles ingresos en el sector de la salud privada de los médicos que trabajan tanto en la práctica pública como en la privada. También se refleja el alto apoyo al gobierno como responsable de la atención médica de los enfermos, que aumentó en la encuesta posterior al foro, de modo que el apoyo fue mayor en Eslovenia que en cualquier otro de los cuatro países. Las encuestas también reflejan la falta de preocupación por la sostenibilidad de la sanidad pública, ya que la mayor proporción de encuestados respondió que el gasto sanitario público podrá aumentar en los próximos 25 años (19% frente al 7% o menos en los otros tres países). Discusión y conclusión Los cuatro marcos de solidaridad en materia de salud que surgieron de nuestros Foros Democráticos muestran que los principios de solidaridad siguen siendo sólidos, pero que varían significativamente entre nuestros países y tienen consecuencias diferentes para las perspectivas futuras de los sistemas de salud. En el Reino Unido, el NHS es percibido por el Foro Los participantes democráticos como «una cosa bella» (como dijo un participante) que debe ser defendida de los forasteros. De hecho, a pesar de que había algunas preocupaciones sobre aquellos que abusan o abusan del sistema de salud desde adentro, no fue el foco principal de la solidaridad exclusiva del Reino Unido. Esto se define en detrimento de los «otros», ya sean «turistas sanitarios», nacionales de la UE u otros grupos. Volviendo a los datos de nuestra encuesta, la solidaridad exclusiva es una visión que da sentido a la percepción de que el aumento de los impuestos es necesario para pagar los servicios adecuados, que las barreras financieras de acceso son demasiado altas y que incluso puede ser necesario permitir un acceso desigual a la salud para aliviar la carga del sistema público. A pesar de que los participantes valoran mucho el NHS y generalmente están satisfechos con él, sienten la necesidad de defenderlo contra el uso ilegítimo por parte de personas ajenas a él, y pueden sentirse decepcionados de que el gobierno no lo defienda adecuadamente. En Alemania, el principio de equivalencia de la equidad contributiva fue objeto de debate en nuestros foros y, de hecho, en el debate público. Se cuestionaron los privilegios en el corazón del modelo conservador y se criticó la capacidad de algunos para comprar un mejor trato. Sin embargo, la atención no se centró en la defensa del sistema frente a los foráneos, sino en cómo universalizar las contribuciones para satisfacer las necesidades futuras. La prominencia de la reciprocidad contributiva da sentido a los hallazgos de la encuesta de que la responsabilidad individual por la salud es importante para los encuestados alemanes,
Tabla 7.2 Solidaridad sanitaria en los Foros Democráticos

El debate sobre los migrantes y los refugiados en términos de recursos y no de derechos puede explicar por qué Los alemanes parecen estar relativamente dispuestos a aceptar la prestación pública de servicios de salud para los no ciudadanos. Hubo cierto apoyo a permitir que los recursos privados mejoraran el financiamiento del sistema, pero ciertamente hubo una fuerte oposición a un mejor trato para los grupos de ingresos más altos, los asegurados privados y los privilegios de los funcionarios públicos.
En Noruega, hubo un fuerte apoyo a la solidaridad generalizada, pero también una gran conciencia de los límites de los bienes comunes y de la necesidad de gestionar los recursos para un futuro sostenible. Aunque los extranjeros no fueron señalados en los Foros Democráticos, la necesidad de proteger los bienes comunes (también un tema del discurso público noruego) puede explicar la resistencia relativamente alta a proporcionar atención médica a los no ciudadanos y los comentarios negativos en los Foros sobre el acceso privilegiado de periodistas y celebridades. A pesar de la riqueza del país, los encuestados informan que no pueden acceder a los servicios de salud debido a las largas listas de espera, sin embargo, los Foros Democráticos lo logran
Es claro que aceptan la necesidad de establecer prioridades para estar en forma para los tremendos cambios demográficos de las próximas décadas, al mismo tiempo que cuestionan la capacidad del gobierno para establecer criterios éticos para el racionamiento. Por último, en Eslovenia, observamos el apoyo a la sanidad universal y la insatisfacción con partes del sistema contributivo existente, así como el malestar con lo que se ha perdido del pasado con el capitalismo y la entrada del afán de lucro en el sistema sanitario. Si bien los resultados de la encuesta muestran la falta de barreras para el acceso a la atención médica en Eslovenia, los Foros Democráticos demuestran que la atención médica privada carece de legitimidad pública. Existe una tensión entre la mejora objetiva de los servicios de salud en Eslovenia desde la doble transición al capitalismo y la democracia y el resentimiento hacia la medicina privada con fines de lucro que entra en conflicto con el igualitarismo. La combinación público-privada de la salud en Eslovenia contiene la proporción más baja de financiación fiscal pública y la mayor proporción de gasto en seguros médicos privados entre los cuatro países. La transición ha sido, en efecto, radical. En suma, los Foros Democráticos revelan importantes fuentes de preocupación e insatisfacción que no se desprenden de las encuestas de opinión pública, pero que pueden afectar el discurso público e incluso los resultados electorales. Algunos elementos de nuestros patrones nacionales pueden rastrearse en la estructura del sistema de salud, como la preocupación relativamente mayor por la capacidad y el racionamiento en nuestros dos servicios nacionales de salud financiados principalmente con impuestos (Reino Unido y Noruega). Pero otros, como las preocupaciones sobre los seguros médicos privados, tienen poca relación con el tamaño de este sector. La relación causal entre estos encuadres de solidaridad dentro de los debates mediáticos sería una pregunta interesante para futuras investigaciones. A partir de esta comparación de cuatro países, a pesar de los altos niveles de apoyo a la prestación pública de atención médica y la fuerte percepción de que los enfermos son un grupo muy merecedor, observamos importantes problemas de legitimidad en cada país: el abuso de los extranjeros en el Reino Unido, los grupos ocupacionales privilegiados y los asegurados privados en Alemania, la falta de consideración por los recursos limitados y el acceso injusto por parte de las élites en Noruega y las contribuciones injustas al seguro de salud. el acceso y los beneficios privados obtenidos en las instituciones públicas de Eslovenia. Se requiere más investigación para determinar si estos problemas se originan en los problemas financieros de esos sistemas o en la necesidad de una mejor comunicación de los fundamentos y justificaciones de las políticas de salud por parte de los líderes políticos. Lo que sí sabemos, sin embargo, es que el futuro de estos sistemas de salud dependerá de hacer ajustes significativos y justificarlos de manera que sean compatibles y aceptables dentro de los marcos normativos de estas visiones de solidaridad