Resumen Ejecutivo

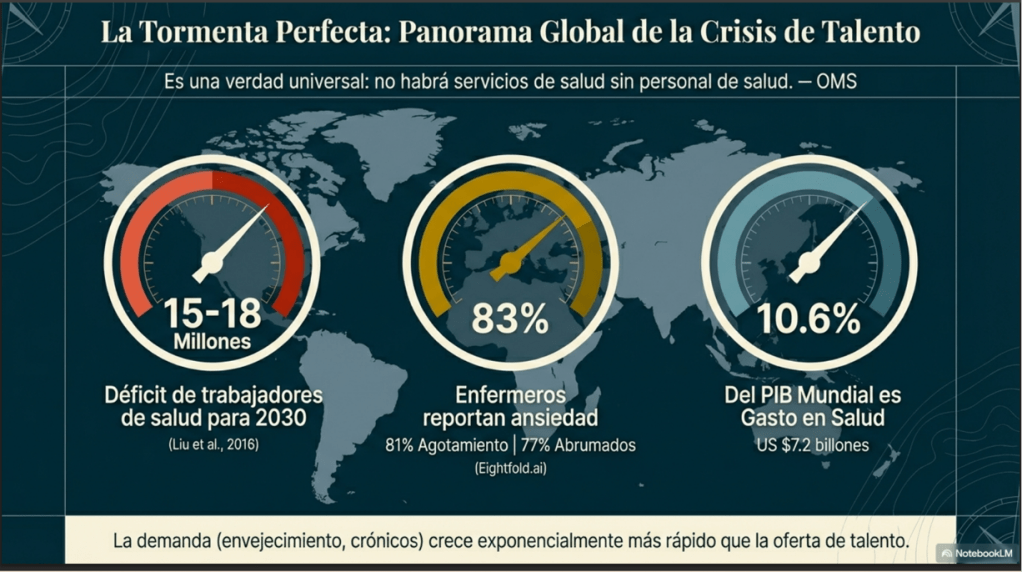
Este documento sintetiza hallazgos críticos de múltiples estudios recientes sobre el bienestar de médicos y enfermeras en entornos hospitalarios de Estados Unidos, Reino Unido, Taiwán y otros contextos internacionales. La evidencia revela una crisis generalizada de agotamiento profesional (burnout), con tasas que alcanzan hasta el 47% en enfermeras y el 32% en médicos, incluso en instituciones de prestigio.
Los puntos fundamentales identificados son:
- Desconexión entre Gerencia y Personal: Existe una desconfianza significativa hacia la administración. Los clínicos consideran que los programas de «bienestar» y «resiliencia» impuestos por la gerencia son insuficientes o incluso irritantes, ya que trasladan la carga de la adaptación al individuo en lugar de abordar fallas sistémicas.
- Prioridad en Cambios Estructurales: Las intervenciones más valoradas por el personal son la mejora en la dotación de enfermeras, el control sobre la carga de trabajo y la reducción de tareas administrativas (historias clínicas electrónicas).
- Vínculo con la Seguridad del Paciente: Una cultura de seguridad sólida actúa como un recurso organizacional que no solo protege al paciente, sino que reduce significativamente el agotamiento del personal y mejora el equilibrio entre la vida laboral y personal.
- Impacto Económico y Operativo: El bajo bienestar se traduce en altas tasas de rotación, ausentismo (un 27% más alto en el NHS que en otros sectores públicos) y presentismo, lo que compromete la calidad del servicio y la sostenibilidad financiera de los hospitales.
——————————————————————————–
1. Estado del Bienestar Clínico: Burnout y Salud Mental
La investigación multicéntrica indica que el agotamiento no es un fenómeno aislado, sino una consecuencia directa de entornos laborales desfavorables.
Indicadores de Agotamiento y Salud (Estudio en Hospitales Magnet, EE. UU.)
| Medida de Bienestar | Médicos (Media %) | Enfermeras (Media %) | Rango entre Hospitales |
| Alto Agotamiento | 32% | 47% | 9% – 66% |
| Insatisfacción Laboral | 15% | 22% | 0% – 48% |
| Intención de dejar el empleo (1 año) | 23% | 40% | 6% – 69% |
| Gran cantidad de estrés laboral | 43% | 53% | 11% – 74% |
| Calidad de sueño mala/regular | 51% | 69% | 25% – 88% |
Hallazgos en Salud Mental
- Prevalencia de trastornos: El 18% de los médicos y el 33% de las enfermeras presentan morbilidad mental, incluyendo ansiedad alta, depresión probable y trastorno de estrés postraumático (TEPT) relacionado con la COVID-19.
- Deterioro en el NHS: En el Reino Unido, se estima que el 40% de los empleados del NHS se enferman por estrés anualmente. La salud de los trabajadores influye directamente en el ausentismo y el presentismo (asistir al trabajo estando enfermo), lo que aumenta la probabilidad de errores médicos.
——————————————————————————–
2. La Cultura de Seguridad como Recurso Organizacional

La evidencia de sistemas sanitarios en Taiwán sugiere que la cultura de seguridad del paciente no debe verse solo como un protocolo de calidad, sino como un recurso protector para el personal.
- Efecto Mitigador: Una cultura de seguridad positiva se relaciona negativamente con el agotamiento (β = −0,74) y positivamente con el equilibrio entre vida laboral y personal (β = 0,44).
- Invariancia entre Grupos: Este beneficio es uniforme para todo el personal hospitalario, independientemente de su género, edad, puesto directivo o función médica.
- Componentes Clave del SAQ (Cuestionario de Actitudes de Seguridad):
- Clima de trabajo en equipo.
- Satisfacción laboral.
- Percepción de la gerencia.
- Condiciones laborales.
- Reconocimiento del estrés.
——————————————————————————–
3. Barreras Críticas en el Entorno Laboral
El personal identifica obstáculos específicos que impiden un desempeño óptimo y afectan su salud física y mental:
- Dotación de Personal Insuficiente: El 54% de las enfermeras y el 28% de los médicos reportan que no hay suficientes enfermeras para atender a los pacientes de manera segura.
- Carga Administrativa: El 74% de los médicos y el 57% de las enfermeras consideran que el tiempo dedicado a las historias clínicas electrónicas (HCE) es excesivo, lo que genera frustración diaria.
- Entorno Físico y Tiempo: En hospitales públicos, el personal destaca la falta de luz natural, la carencia de espacios verdes o áreas de descanso exclusivas, y la imposibilidad de tomar descansos programados debido a la cultura de «poner al paciente primero».
- Falta de Control: El control deficiente sobre la carga de trabajo es un predictor crítico de agotamiento, especialmente para los médicos.
——————————————————————————–
4. Dinámicas de Gestión y Relación con el Personal
Existe una brecha de confianza significativa entre los clínicos y los administradores hospitalarios.
- Escepticismo ante Motivos: El personal a menudo percibe que las iniciativas de bienestar de la gerencia están motivadas por objetivos financieros o métricas externas (como el CQUIN en el NHS) en lugar de una preocupación genuina por los empleados.
- Confidencialidad y Estigma: Muchos trabajadores temen buscar apoyo de salud mental dentro de la institución por miedo a la falta de confidencialidad y posibles consecuencias en sus perspectivas de empleo.
- Gobernanza: Aproximadamente el 22-23% de los clínicos informan que no participan en la gobernanza interna de sus hospitales, lo que limita su capacidad de influir en las condiciones de trabajo.
El personal clínico muestra una clara preferencia por intervenciones que mejoren su capacidad para brindar atención eficaz sobre aquellas dirigidas a su «resiliencia» individual.
——————————————————————————–
5. Análisis de Intervenciones: Preferencias vs. Realidad
Intervenciones clasificadas como «Muy Importantes» por el personal
| Intervención | Médicos (%) | Enfermeras (%) |
| Mejorar niveles de personal de enfermería | 45% | 87% |
| Descansos sin interrupciones | 43% | 76% |
| Reducir tiempo de documentación/HCE | 50% | 51% |
| Evitar horas extras no programadas | 45% | 50% |
| Mayor control sobre la programación | 35% | 52% |
| Programas de bienestar/resiliencia | <10% | <20% |
El papel del Gerente de Enfermería
Los estudios sugieren que el gerente de enfermería es decisivo para:
- Promover entornos de práctica basados en la evidencia.
- Implementar políticas de «puertas abiertas» para mejorar la comunicación.
- Fomentar la inteligencia emocional y la empatía en el equipo para reducir el estrés.
——————————————————————————–
6. Conclusiones y Recomendaciones Basadas en la Fuente
Para mejorar la retención y el bienestar del personal, la administración hospitalaria debe alejarse de los enfoques centrados en el individuo y priorizar transformaciones sistémicas:
- Priorizar la Dotación de Personal: La insuficiencia de enfermeras es el factor más correlacionado con el agotamiento y la rotación de ambos grupos (médicos y enfermeras).
- Fomentar la Autonomía: Proporcionar a los médicos y enfermeras un mayor control sobre sus horarios y cargas de trabajo.
- Invertir en Cultura de Seguridad: Reconocer que la seguridad del paciente es un recurso que reduce el agotamiento emocional.
- Optimizar la Tecnología: Abordar la usabilidad de las historias clínicas electrónicas para devolver tiempo clínico al personal.
- Comunicación Transparente: Los líderes deben modelar comportamientos saludables (descansos, ejercicio) y asegurar que las intervenciones de salud sean confidenciales y accesibles fuera de las presiones del entorno laboral inmediato.