Dr. Carlos Alberto Díaz. Profesor Titular Universidad ISALUD. 2026
A propósito de un escándalo.
Este artículo de investigación cualitativa examina cómo el trastorno por abuso de sustancias (TUS) compromete gravemente la capacidad profesional y personal de los médicos. El estudio revela que el estrés laboral extremo y el acceso a fármacos facilitan adicciones que derivan en errores clínicos, ausentismo y comportamientos éticos cuestionables, como el robo de medicamentos o la falsificación de recetas. Este análisis detalla una preocupante cadena de consecuencias donde el deterioro cognitivo y físico del profesional impacta directamente en la seguridad del paciente y en la degradación del entorno de trabajo. Finalmente, se subraya la urgencia de implementar programas de salud específicos para médicos, argumentando que la recuperación integral del facultativo es esencial para preservar la integridad del sistema sanitario y garantizar una atención médica de calidad.
El tratamiento de la noticia del suicidio de un anestesiólogo, con sustancias que aparentemente estaban trazadas a la farmacia de un hospital, en una competencia por enterarse de más primicias de la propo-fest, es horrible, porque existe una cadena de responsabilidades rota, en instituciones de prestigio y acreditadas en calidad, que no están actuando a la altura de la circunstancia. Es una crisis en el sistema de salud y particularmente con su recurso humano, no reconocida, ni tratada, expuesta con cinismo, sin transparencia, el ocultamiento lleva a una sucesión de mentiras o fingir desconocer el hecho, esto no se puede manejar, pero lo mejor, si no hay secreto de sumario, es que hablen los que están procurando el expediente, sino aparecerán los especialistas en «fiestas» que siempre existen en los medios. Como en la infodemia del Covid, donde existían muchas fake news, redes sociales y otros encantos, en las conversaciones que agregamos catáfilas de mugre sobre los supuestamente involucrados.
1. Introducción: La Vulnerabilidad Crítica del Cuerpo Médico
La salud y el bienestar de los profesionales de la medicina no deben interpretarse meramente como una métrica de salud individual, sino como un pilar estratégico no negociable para la seguridad del paciente y la sostenibilidad de los sistemas sanitarios. En el ecosistema actual de la arquitectura de los sistemas de salud, la salud mental de los profesionales de primera línea ha dejado de ser una variable periférica para consolidarse como un determinante estructural de la fortaleza institucional.
La evidencia es categórica: un médico afectado por patologías de salud mental o trastornos por uso de sustancias representa un riesgo sistémico que compromete la integridad del acto clínico. El abuso de sustancias en este contexto no es una falla moral, sino una consecuencia patológica de la interacción entre el estrés crónico y entornos laborales disfuncionales.
Según Sermeus et al. (2022), las condiciones de salud mental representan el 22% de la carga de enfermedad en la Unión Europea. La urgencia de este panorama se refleja en la prevalencia de agotamiento profesional, que oscila entre el 10% y el 78% en enfermería, y entre el 25% y el 60% en el cuerpo médico. Resulta inaceptable que, a pesar de estas cifras, las barreras estructurales persistan. Dyrbye et al. (2017) demuestran que el estigma y las preguntas punitivas en las juntas de licenciamiento médico actúan como elementos disuasorios que impulsan la patología hacia la clandestinidad. Al desincentivar la búsqueda de ayuda, estas instituciones no solo fallan al profesional, sino que exacerban el riesgo de errores médicos, convirtiendo un problema de bienestar en una crisis de seguridad para el paciente. Para abordar el abuso de sustancias, es imperativo diagnosticar primero la patología precursora: el agotamiento profesional (burnout).
2. La Tríada del Burnout como Precursor del Abuso de Sustancias
Existe una progresión lógica y documentada entre el agotamiento emocional y el despliegue de mecanismos de afrontamiento desadaptativos, como la automedicación. El burnout erosiona las defensas psicológicas, facilitando la deriva hacia el consumo de sustancias. Basándonos en el Maslach Burnout Inventory (MBI), cuya estructura es objeto de debate académico debido a la necesidad de utilizar versiones modificadas para ajustar la validez clínica en poblaciones extensas (Marques-Pinto et al., 2021), se identifica tres dimensiones críticas:
- Agotamiento Emocional: Fatiga crónica que no remite con el descanso, derivada del contacto persistente con el sufrimiento y la carga administrativa burocrática.
- Despersonalización y Cinismo: Mientras que la despersonalización es la dimensión psicológica de distanciamiento, el cinismo suele ser la manifestación conductual (especialmente prevalente en varones). Clínicamente, se traduce en un trato gélido y deshumanizado hacia el paciente.
- Reducción del Sentido de Logro Personal: Sensación de ineficacia profesional y pérdida del propósito vocacional.
La «despersonalización» es particularmente insidiosa: este distanciamiento emocional no solo degrada la calidad del cuidado, sino que facilita el abuso de sustancias al desensibilizar al médico frente a su propio riesgo biológico. Al desconectarse de su humanidad, el profesional ignora las señales de peligro ético que conlleva el consumo.
3. Perfil de Riesgo: El Caso de la Anestesiología y el Personal de Primera Línea
El riesgo no es uniforme; la especificidad por especialidad determina vulnerabilidades críticas. La anestesiología y las unidades de cuidados intensivos se sitúan en el epicentro de esta crisis debido a factores ambientales y neurobiológicos únicos (McFarland & Hlubocky, 2021).
La afectación neurobiológica es fundamental para entender la pérdida de control. Arnsten & Shanafelt (2021) señalan que el estrés incontrolable provoca un deterioro funcional de la corteza prefrontal (PFC). Esta estructura gobierna las funciones ejecutivas y el razonamiento abstracto; su deterioro reduce la capacidad del médico para resistir impulsos y evaluar consecuencias a largo plazo.
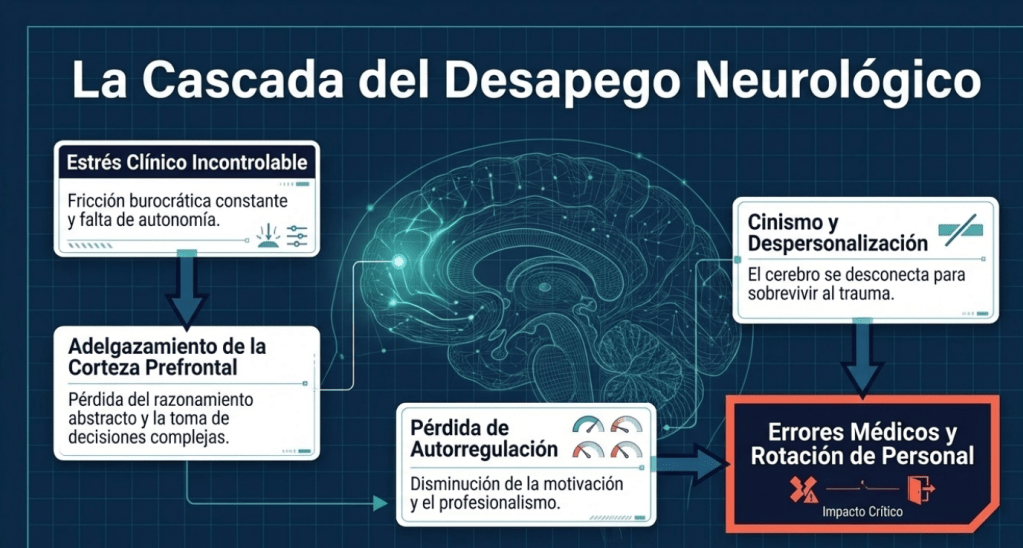
En el caso del anestesiólogo, el «aislamiento profesional» en el quirófano —trabajando sin la supervisión directa de pares en comparación con equipos abiertos— crea un entorno propicio para que el abuso permanezca oculto bajo la sombra del deterioro cognitivo de la PFC. Si bien la neurobiología explica la vulnerabilidad del operador, la etiología final reside en la arquitectura del sistema: el modelo de Demandas y Recursos Laborales (JD-R).
Un estudio realizado en Austria analiza la mortalidad por suicidio entre profesiones de alta cualificación desde 1986 hasta 2020, comparando a los trabajadores de la salud con otros sectores técnicos y legales. La investigación revela una marcada disparidad de género, señalando que mientras los hombres en la mayoría de estas áreas presentan riesgos menores o iguales a la población general, las mujeres médicas y farmacéuticas enfrentan un peligro significativamente elevado. Un hallazgo estructural clave es que el acceso a medios letales y el conocimiento técnico influyen en la elección del método, siendo el envenenamiento la forma predominante de suicidio en casi todas las disciplinas sanitarias.
Una investigación realizada en Francia revela que el 12.6% de los facultativos presenta un consumo peligroso según la escala AUDIT, destacando que una gran parte de este grupo no percibe su propio comportamiento como un factor de riesgo. Entre los hallazgos más significativos, el texto identifica que el uso de sustancias ilícitas y poseer un contrato hospitalario de duración determinada son los principales elementos asociados a esta conducta. El propósito final del autor fue subrayar la necesidad de implementar programas de prevención y salud ocupacional que garanticen tanto el bienestar de los profesionales como la seguridad en la atención de los pacientes.
4. Análisis de Predictores: Demandas Laborales vs. Recursos Organizacionales
Es vital diferenciar entre variables intraindividuales y factores sistémicos. El modelo JD-R (Marques-Pinto et al., 2021) establece que el agotamiento es el resultado de un desequilibrio persistente.
| Predictores Organizacionales de Riesgo | Factores de Protección y Resiliencia |
| Excesiva carga de trabajo y horas extra efectivas. | Justicia Procedimental (Percepción de procesos justos). |
| Carga administrativa burocrática y registros (EHR). | Autonomía en la toma de decisiones clínicas. |
| Conflictos de rol y falta de claridad operativa. | Apoyo social y trabajo en equipo (Twinning). |
| Escasez de recursos estructurales. | Liderazgo transformacional y reconocimiento. |
La evidencia indica que la Justicia Procedimental es un predictor primario de la salud organizacional. Resulta fútil implementar programas de resiliencia individual si el sistema es percibido como arbitrario o injusto. Las intervenciones que ignoran la injusticia procedimental y la falta de recursos estructurales están condenadas al fracaso.
5. Estrategias Terapéuticas y Modelos de Rediseño Organizacional
El tratamiento del abuso de sustancias debe alejarse de los modelos punitivos para adoptar un enfoque restaurativo que combine el apoyo clínico con el cambio sistémico (McFarland & Hlubocky, 2021; Sermeus et al., 2022).
- Nivel Individual: Entrenamiento en Mindfulness (MBSR), terapia centrada en el sentido y autocuidado. Estas herramientas mejoran la presencia y reducen la reactividad al estrés, aunque su impacto es limitado sin apoyo estructural.
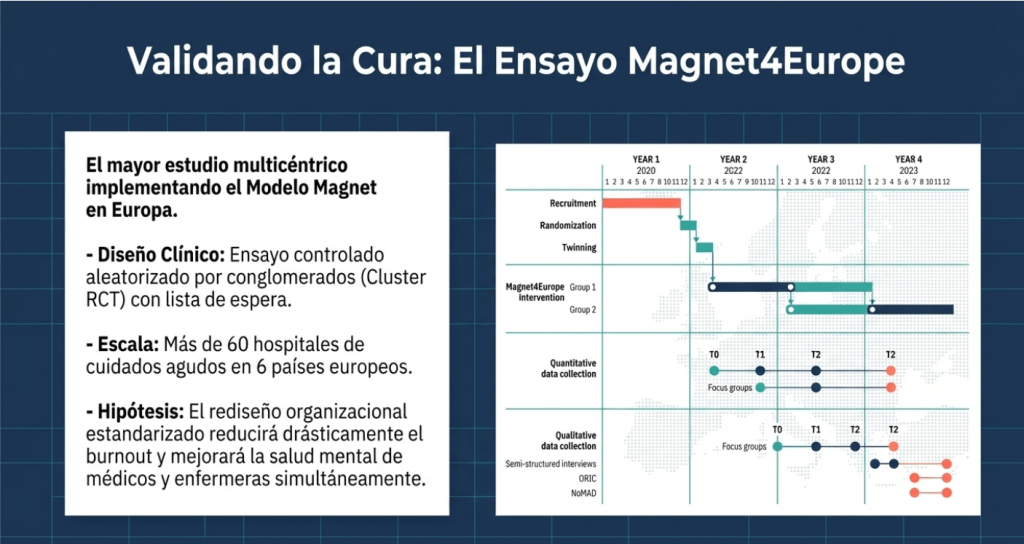
- Nivel Organizacional: El Modelo Magnet. Este modelo no es solo teórico; su eficacia radica en la implementación práctica mediante el hermanamiento (twinning) uno a uno entre hospitales europeos y centros Magnet ya establecidos, facilitando la transferencia de conocimientos y mejores prácticas.
Las 5 Fuerzas del Modelo Magnet:
- Liderazgo Transformacional: Líderes que actúan como catalizadores del cambio.
- Empoderamiento Estructural: Participación activa del médico en la gobernanza hospitalaria.
- Práctica Profesional Ejemplar: Fomento de la excelencia clínica y ética.
- Nuevos Conocimientos e Innovación: Cultura de aprendizaje continuo.
- Resultados Empíricos: Medición del bienestar como indicador clave de calidad.
La eficacia de las intervenciones organizacionales es superior a las individuales en términos de durabilidad y reducción de riesgos clínicos.
6. Conclusiones y Recomendaciones para la Práctica Clínica
Es imperativo reconocer que un médico agotado es un peligro para la seguridad del paciente. La salud del facultativo no es un lujo periférico, sino la garantía de funcionalidad del sistema sanitario. Debemos transitar hacia un paradigma de «seguridad psicológica» donde pedir ayuda no signifique el fin de una carrera, sino un acto de responsabilidad profesional.
Para la gestión hospitalaria, es obligatorio implementar las siguientes recomendaciones:
- Programas de «Código Lavender»: Instituir huddles multidisciplinarios para el debriefing psicológico inmediato tras eventos traumáticos.
- Reducción de la Carga Administrativa Burocrática: Optimizar los registros electrónicos para devolver al médico el tiempo de contacto clínico directo.
- Reformulación de Licenciamientos: Eliminar preguntas estigmatizantes sobre salud mental en los procesos de acreditación para evitar que el profesional oculte su patología.
La salud del médico es el indicador definitivo de la salud de todo el sistema sanitario. Es hora de que las organizaciones asuman su responsabilidad en la protección de este recurso crítico.
Rediseñar los entornos de trabajo no es una opción, sino un imperativo ético y operativo. La salud del médico es el prerrequisito indispensable para la salud del paciente. Los líderes de los sistemas de salud deben entender que proteger la capacidad cognitiva de sus profesionales es la inversión más costo-efectiva para una atención segura y humana
El documento busca desestigmatizar la adicción tratándola como una condición médica recuperable, garantizando así que la mayoría de los facultativos que buscan ayuda puedan retornar a la práctica clínica de manera segura y efectiva.
Bibliografía
- Shadakshari D, Muliyala KP, Jayarajan D and Kandasamy A. Occupational Challenges in Physicians with Substance Use Disorder: A Qualitative Study. Indian J Psychol Med. 2022;44(3):253–258.
- Marques-Pinto, A., Moreira, S., Costa-Lopes, R., Zózimo, N., & Vala, J. (2021). Predictors of Burnout Among Physicians: Evidence From a National Study in Portugal. Frontiers in Psychology, 12:699974. doi: 10.3389/fpsyg.2021.699974.
- McFarland, D. C., & Hlubocky, F. (2021). Therapeutic Strategies to Tackle Burnout and Emotional Exhaustion in Frontline Medical Staff: Narrative Review. Psychology Research and Behavior Management, 14, 1429-1436. doi: 10.2147/PRBM.S256228.
- Sermeus, W., Aiken, L. H., Ball, J., et al. (2022). A workplace organisational intervention to improve hospital nurses’ and physicians’ mental health: study protocol for the Magnet4Europe wait list cluster randomised controlled trial. BMJ Open, 12:e059159. doi: 10.1136/bmjopen-2021-059159.
- Berger-Estilita J, Salvisberg D, Köselerli E, Haupt S, Meço BC. Impact of Burnout on Anaesthesiologists. Turk J Anaesthesiol Reanim 2024;52(2):54-59.
- Diaz JH, Kaye AD. Death by propofol. Journal of the Louisiana State Medical Society 2017; 169: 28–32.
- Looseley A, Wainwright E, Cook TM, et al. Stress, burnout, depression and work satisfaction among UK anaesthetic trainees; a quantitative analysis of the Satisfaction and Wellbeing in Anaesthetic Training study. Anaesthesia 2019; 74: 1231–9.
- Plunkett E. Costello A. Yentis SM. Hawton K. Suicide in anaesthetists a systematic review. Anaesthesia 2021.76.1392-1403
- Shanafelt TD. Physician well-being 2.0: where are we and where are we going? Mayo Clin Proc 2021;96:2682-93
- Braquehais MD. Vargas Cáceres S. Psychiatric Issues Among Health professionals. Med Clin N Am 107 (2023) 131–142
- Thiebaud PC. Martin C. Naouri D Le Joncour A. Truchot Yordanov Y. Alcohol Consumption among French physicians: A cross.sectional study. Drug and Alcohol Dependence. 218.2021-