En el complejo escenario global contemporáneo, el acceso equitativo a medicamentos ha trascendido la esfera estrictamente sectorial para erigirse como un pilar crítico de la seguridad nacional y la resiliencia de los estados modernos.
La pospandemia ha marcado un punto de inflexión, evidenciando cómo la salud pública se ha convertido en una cuestión central para la estabilidad estatal. La persistente inestabilidad geopolítica ha acentuado vulnerabilidades en los sistemas de salud, exponiendo la dependencia de cadenas de suministro frágiles y la escalada constante de precios. Estas condiciones han dado lugar a una dinámica que afecta directamente los presupuestos públicos, incrementando la presión sobre los recursos estatales y limitando la capacidad de respuesta ante emergencias sanitarias.
Este contexto de fragilidad no solo impacta a nivel económico, sino que también constituye un factor de desestabilización social. La dificultad para acceder a medicamentos esenciales profundiza las desigualdades y pone en riesgo el bienestar de la población, redefiniendo así el concepto de salud como un componente fundamental de la soberanía estatal. De esta manera, la provisión equitativa de medicamentos se posiciona como un elemento estratégico para garantizar la resiliencia de los países frente a crisis globales, consolidando su relevancia en la agenda pública nacional e internacional.
La crisis social derivada del acceso limitado a medicamentos y servicios de salud alcanza dimensiones alarmantes. Según proyecciones de la Organización Mundial de la Salud para el año 2030, se espera que aproximadamente 5,000 millones de personas permanezcan excluidas de servicios esenciales debido a la falta de asequibilidad. Este fenómeno trasciende la problemática individual y representa un desafío estructural a nivel global.
El impacto financiero asociado a esta situación es igualmente profundo. En la actualidad, cerca de 930 millones de personas experimentan dificultades económicas severas a raíz de los gastos de bolsillo (out-of-pocket), lo que implica que deben afrontar costos directos para obtener atención médica y medicamentos. Esta presión financiera sobre los hogares no solo limita el acceso, sino que también deteriora el capital humano y el bienestar social.
Además, cada año alrededor de 90 millones de personas son empujadas hacia la pobreza extrema como consecuencia directa de estos gastos. La persistente erosión del bienestar individual y colectivo evidencia la urgencia de una transición estratégica en la gobernanza sanitaria global, orientada a mitigar los efectos devastadores de la desfinanciación y a garantizar la equidad en el acceso.
Ante este panorama, resulta indispensable profundizar en el análisis de los mecanismos estructurales que perpetúan la elevada carga financiera en el mercado farmacéutico. Identificar y abordar las dinámicas que sostienen estos costos resulta clave para contrarrestar la crisis social y avanzar hacia sistemas de salud más resilientes y sostenibles.
La sostenibilidad de los sistemas de salud enfrenta una tensión inherente con el marco regulatorio internacional de propiedad intelectual. El derecho a la salud colisiona frecuentemente con los derechos de exclusividad comercial, donde el marco del Acuerdo TRIPS (ADPIC) garantiza monopolios de al menos 20 años que limitan de forma sistémica la competencia. Bajo mi perspectiva como consultor, es fundamental cuestionar el argumento tradicional de la industria que justifica los precios elevados exclusivamente en la inversión en Investigación y Desarrollo (I+D). la industria farmacéutica recurre a la creación de «me-too drugs», es decir, modificaciones moleculares menores diseñadas con el objetivo de prolongar la vigencia de patentes. Estas alteraciones buscan demostrar mejoras incrementales marginales, lo que eleva artificialmente los precios de los medicamentos sin ofrecer un valor terapéutico significativo adicional para los pacientes. En consecuencia, este mecanismo contribuye a la perpetuación de precios elevados y refuerza la exclusividad comercial, obstaculizando la competencia y dificultando el acceso equitativo a tratamientos esenciales.
Estas barreras han forzado a los gobiernos a implementar reformas drásticas, buscando mitigar el peso del gasto público mediante una reconfiguración de la oferta.
Reformas Estratégicas y Gestión del «Alto Costo»: El Caso Argentino
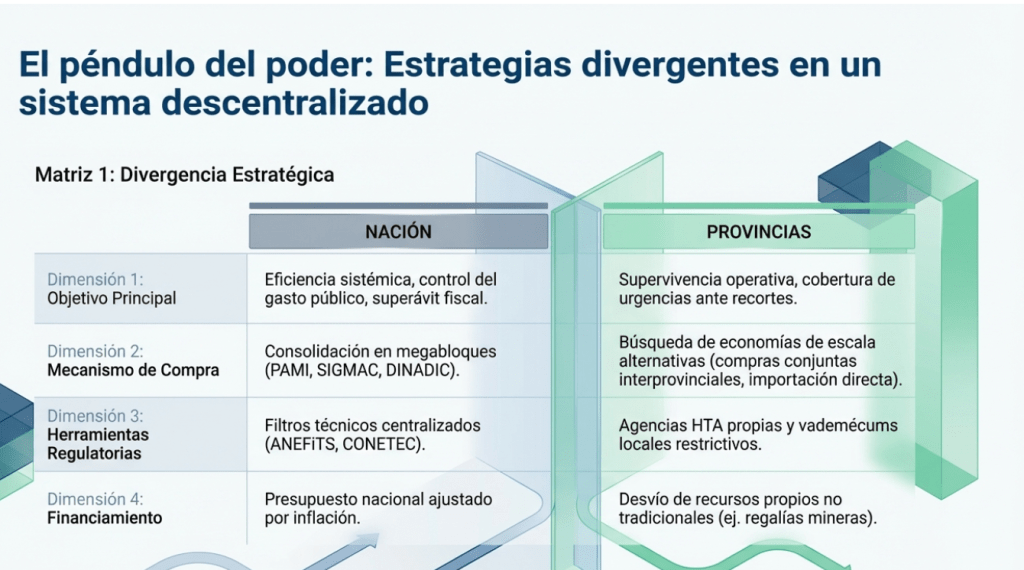
Argentina atraviesa un pivote estratégico hacia la eficiencia fiscal y la liberalización de mercados como respuesta a la necesidad de consolidar el superávit público. La administración nacional ha identificado el segmento de «alto costo» como el área de mayor vulnerabilidad presupuestaria, iniciando una reestructuración que busca romper la inercia de ser un financiador pasivo para convertirse en un negociador activo.
La arquitectura normativa refleja esta visión, aunque no exenta de tensiones. El DNU 70/2023 inicialmente impuso la obligatoriedad absoluta de la prescripción por nombre genérico; sin embargo, en un movimiento que debe interpretarse como un «paso atrás» regulatorio tras la presión del sector industrial, el Decreto 63/2024 relativizó esta medida al permitir nuevamente la inclusión de marcas comerciales en las recetas. Paralelamente, las Disposiciones de ANMAT 1741/2025 y 5127/2025 han buscado estandarizar la comparabilidad de biosimilares, promoviendo la competencia en biológicos bajo estándares de bioequivalencia más estrictos.
En el plano operativo, la transformación de la DADSE en la DINADIC simboliza el intento de centralizar la asistencia bajo criterios de transparencia y control de CUIT/ANSES para evitar la fragmentación. No obstante, las cifras presupuestarias revelan la magnitud del ajuste: Guillermo Francos detalló una asignación de 78.09 mil millones para 2025. En un contexto de alta inflación, este congelamiento nominal representa una contracción real que obliga a maximizar el uso del PAMI como herramienta de compra consolidada. Esta integración busca alcanzar ahorros proyectados del 50% en tratamientos oncológicos y especiales mediante economías de escala y mejores condiciones de pago a proveedores.
La transferencia de competencias hacia las provincias ha redefinido las prioridades locales, forzando a las jurisdicciones a asumir una mayor carga financiera ante la reducción de transferencias nacionales. Este escenario de descentralización ha impulsado incrementos presupuestarios provinciales significativos: Santa Fe (57%) y Misiones (106%) son ejemplos del esfuerzo fiscal local para sostener servicios básicos.
En el marco de la gestión de demanda, Salta se destaca por la implementación de la obligatoriedad de prescripción por «principio activo» (genérico) a través de su Instituto Provincial de Salud (IPS). Esta medida busca optimizar el acceso a medicamentos, priorizando la transparencia y reducción de costos, al tiempo que Buenos Aires ha ampliado su Vademécum de Alto Costo incorporando diez nuevos principios activos. Esta expansión regula el acceso, facilitando una cobertura más amplia y eficiente de tratamientos de alto valor económico.
Mendoza ha dado un paso hacia la autonomía de suministro mediante la importación directa de metformina desde India. Si bien esta acción representa un gesto político significativo en favor de la independencia operativa, la experiencia puso de manifiesto que la autonomía requiere infraestructuras técnicas robustas. Los desafíos logísticos superaron las ventajas inmediatas, evidenciando que la capacidad de abastecimiento autónomo exige una planificación y recursos especializados para evitar contratiempos y asegurar la continuidad en la provisión de insumos.
Por otro lado, la cooperación de la «Región Centro» —integrada por Córdoba, Santa Fe y Entre Ríos— se ha consolidado como un modelo de escala regional para compras conjuntas de insumos estratégicos. Este enfoque colaborativo permite mitigar la fragmentación, logrando economías de escala que facilitan la negociación y adquisición de productos esenciales. La replicabilidad de este modelo representa una alternativa eficaz para fortalecer la capacidad de respuesta de las provincias ante la reducción de transferencias nacionales y el aumento de la presión presupuestaria.
Sin embargo, esta proliferación de agencias locales de evaluación (Mendoza, Chubut, Neuquén) y vademécums diversos conlleva el riesgo de generar una «lotería de códigos postales» en el acceso, lo que subraya la necesidad de un filtro técnico nacional unificado.
La medicina basada en evidencia y la farmacoeconomía deben actuar como filtros críticos para la incorporación de innovación. La urgencia de estas herramientas se justifica por un dato alarmante: en 2024, se registró un incremento del 500% en la judicialización sanitaria, un fenómeno que erosiona la planificación presupuestaria estatal.
Para contener esta deriva, el gobierno ha impulsado:
- ANEFiTS: Esta proyectada agencia nacional operará como un filtro de costo-efectividad ex ante al registro comercial en ANMAT. Su capacidad para exigir estudios de impacto presupuestario genera incertidumbre en la industria, ya que podría fijar precios máximos basados en referencias externas.
- SIGMAC: Esta plataforma digital ya centraliza la gestión del Factor VIII para hemofilia en la seguridad social, eliminando las ineficiencias de las negociaciones individuales.
- Modelos de Riesgo Compartido: El acuerdo con Novartis por Zolgensma es el paradigma de este cambio. En 2025 se negoció un precio de 1.1 millones de USD por kit (frente a los 1.3 millones de 2023), bajo un esquema de pago supeditado a resultados clínicos medidos durante cuatro años.
Para las compañías farmacéuticas, la supervivencia en este nuevo entorno requiere:
- Modelos de Acceso Flexibles: Transicionar hacia esquemas de precios escalonados y contratos por resultados.
- Evidencia Local Robustecida: Fortalecer la generación de datos de costo-efectividad para interlocutores técnicos como CONETEC y la futura ANEFiTS.
- Narrativas pro-sustentabilidad: Alinear el valor clínico con el compromiso ético de eficiencia fiscal, reconociendo que la rentabilidad a corto plazo es incompatible con la fragilidad de los pagadores públicos.
El facultativo es el decisor central del gasto sanitario. Las intervenciones en este nivel pretenden alinear la práctica clínica con la eficiencia presupuestaria, transformando al médico en un agente responsable de la sostenibilidad.
Las herramientas de gestión dirigidas al cuerpo médico se desglosan en tres ejes:
- Sistemas de información y feedback: Plataformas como el sistema de e-prescripción en Grecia permiten el monitoreo de patrones. Sin embargo, su carácter puramente consultivo limita su impacto; sin análisis de costo-efectividad (QALYs) que respalden la recomendación, el médico suele ignorar la retroalimentación.
- Restricciones presupuestarias e incentivos: En organizaciones de mantenimiento de salud (HMO) en EE. UU. y en modelos holandeses, se han implementado bonos por eficiencia. La evidencia muestra que estos incentivos suelen generar beneficios marginales que no compensan los elevados costos administrativos de su implementación.
- Guías de prescripción: Aunque efectivas para reducir el uso de antibióticos y AINEs, la literatura es tajante: en ausencia de sanciones tangibles o recompensas financieras, las guías se convierten en «orientaciones voluntarias sin valor» (worthless voluntary guidance).
Dada la variabilidad en los resultados de las políticas de demanda, los Estados deben recurrir a la regulación directa de la oferta para gestionar los precios de entrada y la competencia de mercado.
4. Regulación de la Oferta: Intervenciones Directas en la Industria
La regulación de la oferta es fundamental para gestionar el valor incremental y la competencia. El control de precios de entrada y la gestión de márgenes permiten al Estado ejercer su poder de compra frente a los monopolios temporales de las patentes.
Mecanismos clave de control industrial:
- Precios de Referencia (Internos y Externos): Mientras que los precios internos comparan genéricos locales, la Referencia Externa de Precios (ERP) utiliza el precio de mercados comparables para establecer techos nacionales. Su éxito depende de la transparencia y la selección de la cesta de países.
- Mecanismos de Payback y Clawback: Implementados con rigor en Grecia y Bulgaria, obligan a la industria a reembolsar al Estado el excedente cuando se supera el techo presupuestario asignado. Aunque efectivos para la disciplina fiscal, ponen en riesgo la viabilidad financiera de las empresas y la continuidad del suministro farmacéutico.
- Licitaciones y Compras Centralizadas: El modelo «4+7» de volumen de compra en China es ejemplar. Mediante licitaciones competitivas, se logró una reducción inmediata de 109.09 USD en el costo de dosis diarias de medicamentos anticancerígenos, demostrando el poder de la economía de escala.
Esta evolución regulatoria transita actualmente hacia modelos de financiación vinculados a la evidencia clínica en el mundo real, conocidos como Acuerdos de Riesgo Compartido.
5. Acuerdos de Riesgo Compartido (ARC): Gestión de la Incertidumbre Clínica y Económica
Los ARC son instrumentos de vanguardia que permiten financiar la innovación de alto impacto gestionando la incertidumbre sobre su efectividad real. Un análisis técnico profundo, basado en la tesis de Carlos García Collado, detalla el caso del Certolizumab Pegol (CZP) en artritis reumatoide.
El esquema vincula el reembolso a la respuesta clínica medida por el índice DAS28 a las 12 semanas, con los siguientes criterios:
- ARC Inicial: Reembolso total si la respuesta es óptima (DAS28 < 3.2) o satisfactoria (DAS28 ≥ 3.2 y reducción basal ≥ 1.2).
- Diseño Alternativo: Incluye el reembolso del 50% en casos de mejoría moderada (DAS28 > 3.2 y ≤ 5.1 con reducción entre 0.6 y 1.2).
Análisis de Resultados Económicos: Utilizando simulaciones de Monte Carlo (1,000 iteraciones) para gestionar la variabilidad de la efectividad, los resultados por paciente y el ahorro neto para la farmacia hospitalaria fueron los siguientes:
| Modelo de Acuerdo | Ahorro Medio por Paciente | Ahorro Neto Simulado (Cohort) |
| ARC Inicial | 876.9 € | 846,209 € |
| ARC Alternativo | 706.4 € | 681,790 € |
Estos datos confirman que los ARC son herramientas potentes para mejorar la eficiencia del servicio de farmacia, actuando como un puente hacia la sostenibilidad financiera en entornos de alta incertidumbre.
El Rol de los Genéricos y Biosimilares en la Sostenibilidad del Sistema
La penetración de biosimilares representa la estrategia de «ahorro incremental» más efectiva para liberar recursos hacia nuevas innovaciones. En Europa, se estima que el uso de biosimilares generó ahorros de 10 mil millones de euros entre 2016 y 2020. En Argentina, el ahorro proyectado alcanza los 12.6 millones de USD.
Sin embargo, el impacto en mercados como el argentino se ve obstaculizado por una fragmentación extrema del sistema: la coexistencia de 290 obras sociales nacionales y 24 obras sociales provinciales impide una política nacional unificada, ralentizando la adopción y diluyendo el impacto económico potencial. La educación de prescriptores y la generación de confianza técnica son requisitos sine qua non para el éxito de estas políticas.
Evaluación Crítica: Sostenibilidad Económica frente a Equidad y Acceso
Como expertos en economía de la salud, debemos reconocer la tensión dialéctica entre la contención de costos y la equidad. Si bien la disciplina fiscal es necesaria, no debe comprometer el acceso a terapias de valor social demostrado.
El concepto de Valor Societal es clave: si un fármaco ha demostrado ser costo-efectivo y aporta un valor real a la sociedad, el sistema debe garantizar que no se vuelva inaccesible debido a costos de bolsillo (out-of-pocket) elevados. Una política que prioriza el ahorro fiscal a corto plazo a expensas de la salud de los más vulnerables genera ineficiencias a largo plazo, derivadas de la sustitución clínica inadecuada y el tratamiento de complicaciones evitables.
- Reflexión Final: El Futuro de la Rectoría Sanitaria
- El sistema de salud global, y el argentino en particular, enfrentan la paradoja de una descentralización operativa frente a una necesaria centralización política y económica en el segmento de «alto costo». Esta centralidad estatal no es un capricho administrativo, sino una respuesta a la sensibilidad social de las terapias y a la necesidad de equilibrar el tablero frente a un mercado altamente concentrado.
- El interrogante crítico hacia el futuro es si el Estado logrará consolidarse como un regulador técnico capaz de imponer filtros de evidencia clínica ante la constante presión tecnológica. La sostenibilidad del modelo sanitario no depende de negar la innovación, sino de garantizar que cada peso invertido rinda en términos de salud poblacional real. De lo contrario, la medicina de vanguardia dejará de ser un derecho para convertirse en un privilegio fiscalmente inasumible.