Dr. Carlos Alberto Diaz. Profesor Titular Universidad ISALUD.
De la misma forma que para asesorar y contribuir a las medidas que tuvo que tomar el gobierno se convocó a un grupo de infectólogos e epidemiólogos, deberíamos incorporar a gestores de sistemas de salud y de hospitales, de manejo de redes y sistemas de información, especialistas en transporte, en producción industrial y adaptar las normativas internacionales a las realidades y las costumbres locales, dotándolas a nuestros principios identitarios, y así poder salir del encierro, aceptar que el aumento de casos ocurrirá y que se llevará a algunos momentos de tensión, la epidemia en el AMBA, comenzó el 18 de mayo cuando la transmisión comunitaria llegó al 40%, y allí en muy pocos días y semanas llegamos a 2060 casos, y asi llegaremos a los cuatro mil, sostenidos en unos diez días, llevando esta tensión durante todo julio y recién obtener un respiro en agosto, pero tenemos que abrir algunas cosas, porque sino la rebelión superará el orden y hay que apostar más a la conciencia individual y familiar de ser responsables para mitigar el Ro y llevarlo los más cerca o menos de uno.
Introducción:
Con la dificultad de responder la requisitoria de dar cobertura a las necesidades de todos, y con una recesión desde el 2011 con inflación, que nos venía golpeando antes de la pandemia, y que generó incapacidad de financiar procesos contención primero y preparar el clima de crecimiento y productividad posterior, intensificado por un mal clima de la demanda mundial y de los motores de la economía, el incremento local de los casos en un 40% en veinticuatro horas en el conurbano (el escenario más temido), y la cuarentena de 93 días, lleva a debatir abrir o permitir algunas actividades, siendo el lugar más endeble el transporte público, que aparentemente no puede mejorar sus servicios y sus frecuencias para evitar el confinamiento en el transporte y generar los contactos estrechos por el tiempo que dura el viaje con la posibilidad de propagación en el hogar y en los lugares de trabajos, en las barriadas populares.
Desarrollo:
Estamos en un dilema, tener que liberar cuando tendríamos que cerrar. El haber tomado todas las medidas al mismo tiempo se significó como una virtud política y de adultez ciudadana, que hizo mejorar la imagen presidencial, pero que en la última semana volvió a niveles históricos, y como algo singular, las condiciones de informalidad de la economía son muy superiores a las referidas por los economistas, impidió luego de las primeras tres semanas que este confinamiento se pudiera sostener, porque las personas necesitan generarse el día a día para poder alimentarse, esto es lo que impide, más la falta de reservas, la carencia de un plan económico, de una perspectiva para ir pensando como vamos a generar los bienes que demandará el mundo, que requerirá el planeta, y nosotros que tendremos para dar y ofertar de buena calidad, de bajo costo, y en cantidad suficiente. la presión económica, mediática de los grupos de poder y política se construye para relajar las órdenes de salud pública «refugio en el hogar» para el control de la enfermedad del coronavirus 2019 (Covid-19), la industria, las empresas de servicios profesionales, los establecimientos minoristas y de servicios, y las instituciones educativas buscan establecer normas que protejan a los trabajadores, clientes, clientes, estudiantes y visitantes. Una normativa de salud pública representa una protocolo de prevención de enfermedades, cuyo cumplimiento no es electivo, pero puede no satisfacer todos los requisitos legales con respecto a la seguridad personal de los trabajadores y otros.
La conducta responsable de una empresa o instalación en una pandemia representa oportunidades para que las entidades privadas contribuyan a la salud pública mediante la implementación de medidas tradicionales e innovadoras de control de enfermedades, como el rastreo de contactos con el uso de aplicaciones móviles («apps») en dispositivos personales. Esto lo hemos visto, como los distintos hipermercados tomaron medidas anticipadas, regulares, más difundidas, con entrenamiento del personal, y otros no, ocasionando clúster laborales, con gran cantidad de internados y sucursales cerradas.
El Consejo de Alta Tecnología de Massachusetts, como la asociación líder en tecnología y industria biomédica en ese estado, reunió recientemente a un grupo de expertos médicos, empresariales y legales para abordar estos problemas y ayudar al gobierno estatal a determinar los estándares de reapertura.
Trato en esta recopilación de identificar los principales desafíos de salud pública a los que se enfrentan las entidades privadas en la reanudación de las operaciones in situ y explorar las formas en que esto podría hacerse de manera más eficaz, de conformidad con las regulaciones aplicables.
Centrado principalmente en la operación de establecimientos comerciales, especialmente en lo que respecta a los trabajadores y clientes. Los entornos educativos y otros entornos institucionales y de servicios se enfrentan a desafíos más amplios, debido a sus relaciones de custodia y cuasi-custodia con estudiantes y clientes, que en la mayoría de los casos no tienen ninguna relación laboral con estas entidades, pero cuyos estrechos lazos institucionales las llevan a pasar mucho tiempo continuo dentro de sus instalaciones. Destacamos casos en los que las relaciones entre estudiantes y clientes plantean desafíos sustancialmente diferentes de los que asisten a establecimientos comerciales. Los centros de salud, debido al riesgo agudo de transmisión de personas enfermas, requieren prácticas más intensivas de control de infecciones ya bien exploradas.
Medidas simples de prevención:

Existen múltiples soluciones de baja tecnología para evitar la transmisión, incluido el aplazamiento de asistir al trabajo o a lugares públicos por parte de aquellos que se sienten mal, el lavado frecuente de manos, el uso de máscaras de diseño y fabricación adecuados, y las prácticas de evitar en la medida de lo posible el contacto físico cercano con los demás.
Estas medidas requieren mucha mano de obra, lo que requiere que los trabajadores individuales y los clientes tomen medidas de protección en tiempo real, y la adherencia adecuada requiere un monitoreo activo del lugar de trabajo o del comportamiento público.
Ejemplo de lo que hacemos nosotros
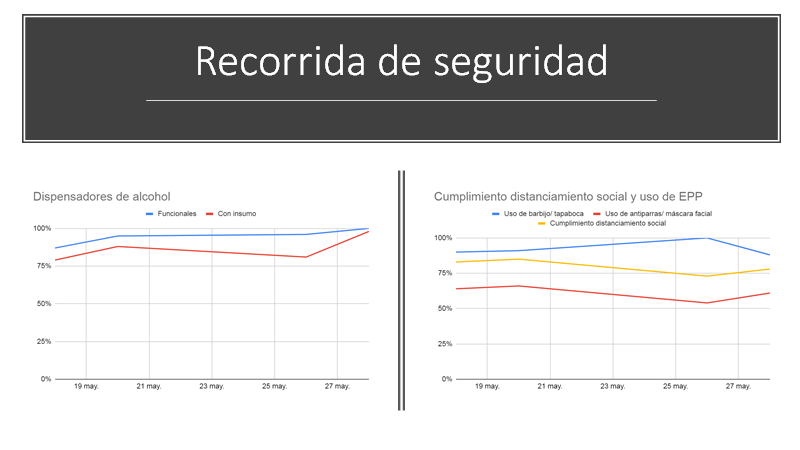
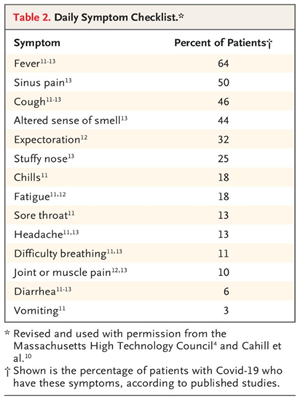
La reanudación de las operaciones de guardería y escuela es un factor crucial, porque muchos empleados simplemente no pueden, dadas las circunstancias familiares, volver al trabajo si la educación y la guardería para niños y ancianos o discapacitados miembros de la familia permanecen cerrados. Por lo tanto, al revisar las órdenes de salud pública, los gobiernos estatales y locales deben coordinar la reapertura de la industria con la reanudación de las escuelas, la guardería y el tratamiento diurnos. Las preocupaciones de transmisión incluyen las condiciones de transporte (por ejemplo, el transporte masivo) hacia y desde el trabajo, así como las actividades sociales, religiosas y de ocio de los trabajadores fuera del horario laboral, en las que el incumplimiento de las medidas de protección personal puede poner a la persona en riesgo de infección. El riesgo de transmisión desde fuera del lugar de trabajo o institución se transfiere a él cuando la persona regresa en días posteriores para el trabajo o estudio. Para evaluar estos riesgos, muchos empleadores esenciales en el lugar de trabajo que han continuado las operaciones a lo largo de la pandemia han administrado cuestionarios de salud diarios, con la revisión de los síntomas que sugieren Covid-19 (Tabla 2) y consultas sobre los contactos domésticos y sociales con un diagnóstico reciente de infección o presunta infección. Algunos empleadores e instituciones han adoptado el cribado de temperatura previo a la entrada con el uso de equipos que escanean la frente o miden las temperaturas corporales con facilidad de uso que evita retrasos indebidos y cuellos de botella de entrada. Las respuestas positivas en los cuestionarios diarios, o una temperatura corporal elevada indicada por el escaneo electrónico, conducen a un análisis detallado de si el empleado, visitante o estudiante presenta un riesgo para otros que merecen la exclusión de la entrada y la derivación a las pruebas y un período de cuarentena en el hogar.14 En entornos residenciales, como colegios residenciales o escuelas, la cuarentena puede requerir que la propia institución proporcione instalaciones para este propósito, a menos que la persona pueda ser remitida de forma segura o transferida a un entorno de hogar personal.
Los controles ambientales y de ingeniería pueden mejorar el control y la seguridad de las infecciones.15 Al cambiar la arquitectura de cómo trabajamos, estudiamos, compramos e interactuamos dentro de las instalaciones, tales medidas ambientales no dependen de la cooperación individual y, por lo tanto, requieren menos supervisión. Colocación de tabiques u otras barreras entre trabajadores o entre empleados y clientes, adhiriéndose rigurosamente a los estándares de sistemas de calefacción, ventilación y aire acondicionado16 y mejorar el intercambio de aire y la filtración de aire en entornos cerrados,17 y reducir la densidad de personal a través de horarios de trabajo escalonados puede reducir el riesgo de transmisión entre los trabajadores, clientes y visitantes, complementando las prácticas continuas de trabajo en el hogar por una parte de la fuerza de trabajo.17 El uso de luz ultravioleta (ultravioleta C) de longitud corta en las instalaciones para esterilizar superficies y aire también puede ofrecer algún efecto preventivo.18,19 Estos mecanismos son más caros que las intervenciones de baja tecnología que dependen de la adherencia individual, pero reducen la necesidad de monitoreo y acción correctiva, con la propia arquitectura previniendo las desviaciones de las prácticas de control de infecciones. Las medidas administrativas que están considerando los empleadores y las instituciones incluyen la exclusión del lugar de trabajo físico —de forma voluntaria u obligatoria— de cualquier persona en alto riesgo de enfermedad sintomática y resultados clínicos graves de Covid-19. Los criterios más comunes para el riesgo elevado son exceder un umbral de edad o tener ciertas condiciones coexistis, como diabetes, obesidad e hipertensión.20 Debido a que el contagio no siempre se correlaciona con la gravedad clínica de la enfermedad,21 la exclusión de amplias categorías de trabajadores y otros puede no tener el efecto deseado de reducir por completo las transmisiones. La exclusión del lugar de trabajo físico o de las instalaciones basadas en estas categorías está repleta de desafíos clínicos, éticos y legales, principalmente porque las exclusiones se basan en generalizaciones estadísticas aplicadas a personas individuales.
Otras medidas genéricas:
Alentar a los trabajadores por hora a aplazarse de asistir al trabajo cuando están enfermos, los empleadores han encontrado necesario ofrecer o extender las prestaciones por licencia por enfermedad. Aunque no se requiere legalmente, esto representa el comportamiento ético del empleador para acomodar la enfermedad y así prevenir la transmisión.
Cuadro 2.![]() Lista de verificación
Lista de verificación
Consideremos Corea del Sur: En abril, después de que los nuevos casos se habían reducido constantemente a un solo dígito, el país comenzó a aliviar las restricciones de bloqueo. Pero ese respiro fue efímero. El 6 de mayo, un hombre de 29 años dio positivo para SARS-CoV-2, pocos días después de visitar cinco clubes de baile en una noche en el distrito de Itaewon de Seúl. El 8 de mayo, Corea del Sur respondió rápidamente, posponiendo los planes de reabrir las escuelas e instando a los bares y clubes a cerrar de nuevo durante un mes. Hasta el 8 de junio, los Centros Coreanos para el Control de Enfermedades habían vinculado al enfermo con otros 96 asistentes al club que obtuvieron COVID-19, además de 178 personas con las que entraron en contacto esos asistentes al club.
Ese no fue el único grupo que frenó los planes de reapertura de Corea del Sur. Pronto aparecieron más grupos en un centro comercial en línea, un parque temático, un club de tenis de mesa y un puñado de iglesias.
Otros países deben esperar inicios y paradas similares al relajarse las reglas de estancia en casa. «Reabrir no es una calle de un solo sentido, y tal vez necesitemos hacer un giro en U», dice Andrew Noymer, epidemiólogo de la Universidad de California, Irvine.
Estudiar este tipo de clusters de transmisión, así como entornos comunes donde COVID-19 se mueve fácilmente de persona a persona proporciona una visión de cómo evitar los giros en U. Con ese fin, la epidemiloga Gwenan Knight y sus colegas de la Escuela de Higiene y Medicina Tropical de Londres recopilaron una base de datos masiva de grupos de casos COVID-19 en todo el mundo basados en cuentas de los medios de comunicación, estudios científicos publicados e informes del departamento de salud del gobierno.
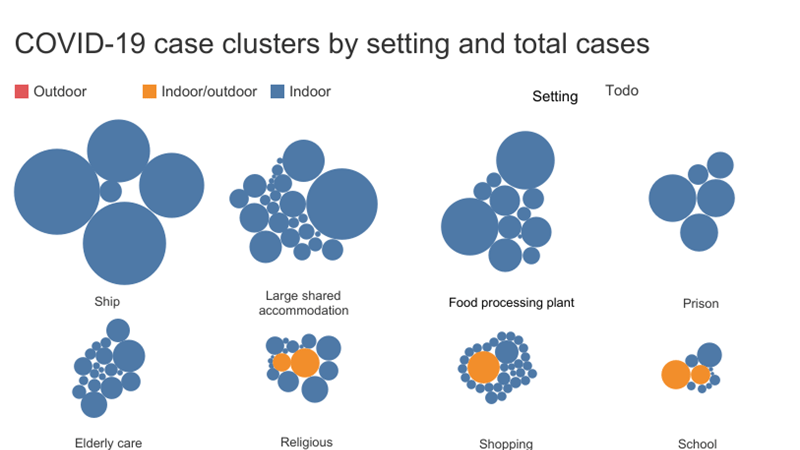
Al 10 de junio, su base de datos incluía 231 eventos de clúster, o grupos de casos vinculados al mismo lugar. Los datos se limitan a los grupos conocidos y a lo que los pacientes involucrados podrían recordar y lo que dijeron a los investigadores.
Un equipo de la Escuela de Higiene y Medicina Tropical de Londres ha compilado una base de datos de 231 grupos de casos COVID-19 conocidos, representados en el gráfico aquí. La configuración está codificada por colores en función de si el virus se propaga en un entorno interior frente a exterior, y el tamaño de cada burbuja representa el número de casos en el clúster. En la medida de lo posible, el equipo examinó la primera ronda de transmisión, con la esperanza de obtener una instantánea precisa de los riesgos que plantean los diferentes tipos de ajustes. Cuando los datos estaban disponibles, el equipo también calculó la tasa de ataques de un clúster, o el porcentaje de personas que se enfermaron del número total de personas presentes.
La configuración más frecuente entre los grupos reportados se encuentra en los hogares, y los grupos más grandes ocurrieron a bordo de los buques. La base de datos del equipo de Londres incluye algunas entradas que representan más de un clúster; en este gráfico, se han separado, por lo que cada burbuja mostrada representa un solo clúster.
Han surgido algunas tendencias interesantes. Los entornos interiores dominan, en parte porque el virus golpeó durante el invierno, cuando las personas pasan la mayor parte de su tiempo en interiores, y en parte porque en entornos al aire libre un flujo abundante de aire fresco ayuda a disipar las partículas de virus exhaladas por una persona infectada. Los rayos ultravioleta del sol también pueden ayudar a matar las partículas del virus.
Los hogares eran el lugar más común para la transmisión, representando el 15 por ciento, o 38 de 231, eventos de cluster. Y la hora de comer era el prime time. «No es la comida. Es estar sentado y hablando», sospecha Noymer. SARS-CoV-2 se propaga principalmente a través de gotas respiratorias y contacto directo. Si bien compartir alimentos o utensilios podría teóricamente representar un riesgo de infección, no se han relacionado grupos con la alimentación por sí mismo. Un estudio publicado el 3 de junio en Enfermedades Infecciosas Emergentes encontró rastros de material genético SARS-CoV-2 en palillos utilizados por pacientes en Hong Kong, pero si las partículas de virus podrían sobrevivir en un palillo y en realidad infectar a alguien sigue siendo desconocido.
Los grupos más grandes conocidos ocurrieron en entornos que ya están bien publicitados: barcos (el crucero Diamond Princess y el portaaviones USS Teddy Roosevelt), plantas de empaque de alimentos y prisiones. Los dormitorios en Singapur, donde los trabajadores migrantes viven en condiciones de hacinación,también vieron un gran número de infecciones. En todos estos lugares, la gente vive o trabaja a corta distancia durante largos períodos de tiempo.
El conjunto de datos también apunta a la configuración en la que una actividad puede ser más arriesgada que otra, dice Quentin Leclerc, un epidemiólogo del equipo de Knight que administra la base de datos. «Por ejemplo, ¿por qué hemos encontrado clústeres asociados con un tipo de deporte de interior, pero no otro?» En un grupo de 112 casos derivados de clases de Zumba en Cheonan, Corea del Sur, un instructor de pilates y yoga del mismo gimnasio estaba entre los infectados. Pero ese instructor no posteriormente transmitió el virus a ningún estudiante. Los deportes de alta intensidad que implican una gran cantidad de respiración pesada en espacios confinados podrían ser puntos primordiales para la transmisión,mientras que las actividades de menor intensidad, como el yoga, podrían no ser tan riesgosas (SN: 5/19/20).
olo aparece un clúster de transporte (tres casos en un autobús), en la base de datos, pero eso no significa que el virus no se propague en los autobuses o trenes. «Los brotes de transporte son muy difíciles de identificar», dice Yuguo Li, un ingeniero de la Universidad de Hong Kong que estudia la transmisión de enfermedades infecciosas.
Por supuesto, podría haber otros posibles ajustes de transmisión que los investigadores no conocen o no han sido capaces de estudiar. Pero los clústeres de casos siguientes pueden ofrecer algunas ideas útiles.
Un restaurante con mala ventilación

Una historia cautela de mala ventilación proviene de Guangzhou, China, en la víspera del Año Nuevo Lunar. Una mujer de 63 años y su familia entraron en un restaurante lleno de gente para almorzar, después de regresar de Wuhan el día anterior. Ese mismo día desarrolló fiebre y tos; más tarde dio positivo en el coronavirus.
De los otros 89 clientes que visitaron el restaurante ese día, 10 se enfermaron con COVID-19, incluyendo a la mujer y cuatro miembros de su familia. Los pacientes son más contagiosos alrededor del momento en que surgen sus síntomas,por lo que es más probable que esta mujer fuera el caso índice, la primera persona en el grupo que se infectó.
Las otras cinco infecciones ocurrieron en familias sentadas en las mesas a cada lado de la suya, a menos de tres pies de distancia. Las imágenes de seguridad muestran que las tres familias no interactuaron ni tocaron los mismos objetos. Las gotas que la mujer producía mientras charlaba con su familia era poco probable que llegaran a las otras mesas por su cuenta. Así que el virus probablemente recibió algo de ayuda de la unidad de aire acondicionado soplando directamente sobre la fila de tres mesas,investigadores del Centro de Guangzhou para el Control y la Prevención de Enfermedades informe en el julio Enfermedades Infecciosas Emergentes.
El restaurante no tenía ventanas. La única fuente de aire exterior era un ventilador de escape en un baño. La unidad de aire acondicionado sólo recirculaba el aire interior, soplando las gotas respiratorias de la mujer a las mesas cercanas. Con muy poco aire fresco entrando, la concentración de gotas sería cada vez más alta, dice Yan Chen, un ingeniero de la Universidad Purdue en West Lafayette, Ind.
Los restaurantes y los lugares de trabajo pueden tomar medidas cuando se reabren para tratar de limitar la transmisión, como algunos ya lo han hecho. La instalación de barreras de plexiglás entre las mesas y la mejora de la ventilación abriendo ventanas, sirviendo a los clientes al aire libre, encendiendo ventiladores de escape y utilizando filtros HEPA podría ayudar a reducir el riesgo de transmisión. Mantener mesas o escritorios al menos a seis pies de distancia también es una buena idea. El CDC ha publicado pautas de reapertura para todo, desde restaurantes hasta parques acuáticos.
Estrategias de salida de bloqueo
Algunas variables desconocidas, como la eficacia de las máscaras de tela y el grado en que las personas infectadas sin síntomas propagan el virus, podrían influir en la ecuación de riesgo de coronavirus en cualquiera de estos y otros entornos.
A medida que las restricciones se elevan, las personas tendrán que tomar decisiones difíciles sobre las interacciones en persona. El distanciamiento social sigue siendo importante. Es posible que limites tus contactos, pero es posible que otras personas que encuentres no. A medida que las restricciones se facilitan, algunos funcionarios de salud pública sugieren crear «burbujas» COVID-19, o ampliar los círculos sociales a las personas que aceptan observar las mismas medidas de precaución.
Si más casos al aire libre surgirán a medida que aumenten las temperaturas y la gente pase más tiempo afuera es una pregunta abierta. El aire fresco y la luz solar podrían limitar los casos en entornos al aire libre, o los racimos podrían surgir en entornos al aire libre recién abiertos, como piscinas o campamentos de verano. Los datos sobre cómo se comporta el virus en verano simplemente no existen todavía.
Si el primer intento frustrado de Corea del Sur de aflojar las restricciones nos ha enseñado algo, es que la reapertura y el levantamiento de las prácticas de distanciamiento social viene con una certeza: nuevas infecciones COVID-19 ocurrirán. Los abrazos y los cincos aún están muy lejos. «Esto no es un maratón», dice Noymer. «Es un sprint de 26,2 millas.»
Conclusión:
De la misma forma que para asesorar y contribuir a las medidas que tuvo que tomar el gobierno se convocó a un grupo de infectólogos e epidemiólogos, deberíamos incorporar a gestores de sistemas de salud y de hospitales, de manejo de redes, especialistas en transporte, en producción industrial y adaptar las normativas internacionales a las realidades y las costumbres locales, dotándolas a nuestros principios identitarios, y así poder salir del encierro, aceptar que el aumento de casos ocurrirá y que se llevará a algunos momentos de tensión, la epidemia en el AMBA, comenzó el 18 de mayo cuando la transmisión comunitaria llegó al 40%, y allí en muy pocos días y semanas llegamos a 2060 casos, y asi llegaremos a los cuatro mil, sostenidos en unos diez días, llevando esta tensión durante todo julio y recién obtener un respiro en agosto, pero tenemos que abrir algunas cosas, porque sino la rebelión superará el orden y hay que apostar más a la conciencia individual y familiar de ser responsables para mitigar el Ro y llevarlo los más cerca o menos de uno.