El número básico de reproducción, R0 (el número de infecciones causadas por un caso en una población homogéneamente susceptible), para una infección particular depende de la tríada epidemiológica de las características biológicas del patógeno, el medio ambiente y las características de la población (1). Incluso para enfermedades con características de transmisión similares, R0 varía según la población debido a las oportunidades diferenciales de transmisión posterior según los patrones de contacto y el tamaño de la red de transmisión de un individuo infectado (1). Aunque la transmisión puede ocurrir en muchos entornos, algunos factores facilitan un mayor riesgo de infección debido a los riesgos compuestos a menudo impulsados por la dinámica de la red (contactos frecuentes, proximidad y contacto prolongado) y los determinantes a nivel estructural (como la pobreza, la ocupación y el tamaño del hogar) (2–4). La comprensión de los impulsores de los riesgos de transmisión y la heterogeneidad podría utilizarse para mejorar el modelado y guiar las estrategias de mitigación específicas de la población y el entorno.
En el contexto de una epidemia, aunque cada contacto conlleva un riesgo de adquirir una infección, las redes sociales del mundo real son complejas, a menudo exhibiendo una heterogeneidad extrema en el número de contactos, que tienen efectos a gran escala en la propagación de la infección (5). En las enfermedades infecciosas, la fracción atribuible a la población (FAP) representa la contribución total de un riesgo que podría evitarse si se evitara ese riesgo (6). Incluso para exposiciones de menor riesgo, el FAP podría aumentar con una mayor frecuencia de exposición mediada por un mayor número de contactos (2, 6). Por ejemplo, el riesgo de infección depende de la probabilidad de transmisión dentro de un entorno determinado y de la frecuencia con la que las personas visitan ese entorno. A nivel individual, es probable que los lugares que están asociados con factores de mayor riesgo y visitados con frecuencia planteen un mayor riesgo de infección y contribuyan sustancialmente a las infecciones acumulativas que aquellos que pueden tener un mayor riesgo pero se visitan con poca frecuencia. Esto podría significar que un pequeño riesgo relativo de una exposición de alta frecuencia puede impulsar el PAF, lo que sugiere que las intervenciones de salud pública podrían priorizar los recursos para eliminar un pequeño riesgo entre muchos.
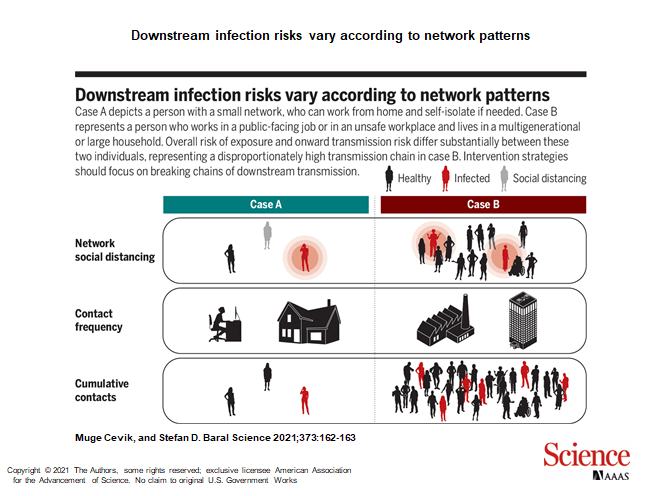
Sin embargo, en realidad, los factores de riesgo se concentran entre los relativamente pocos que tienen una exposición desproporcionadamente mayor y riesgos de transmisión posteriores (2, 7). Esta heterogeneidad individual es evidente en los datos, que indican consistentemente mayores riesgos de infección debido a una mayor frecuencia de exposición y múltiples contactos (ver la figura). En muchos países, las personas que trabajaban en empleos mal remunerados y de cara al público tenían el mayor riesgo de infectarse con el coronavirus del síndrome respiratorio agudo severo 2 (SARS-CoV-2) (4). Los centros de atención a largo plazo, como hogares de ancianos, refugios para personas sin hogar y prisiones, así como lugares de trabajo como las plantas empacadoras de carne, se han asociado con brotes de COVID-19 a gran escala, que luego se vincularon con una transmisión comunitaria generalizada sostenida (2, 8). Estos entornos a menudo representan entornos donde los riesgos de infección se agravan y múltiples redes de transmisión se cruzan (7). También hay una clara intersección del riesgo de COVID-19 y las desigualdades socioeconómicas, dados los efectos de red de la ocupación, la vivienda hacinada, la inseguridad laboral y la pobreza (2, 4).
Los riesgos desproporcionados asociados con la dinámica de la red también han dado lugar a una carga de enfermedad diferencial (4, 9). Según un análisis de Escocia, los pacientes que vivían en las zonas con mayor privación socioeconómica tenían una mayor frecuencia de ingreso en cuidados intensivos y una mayor mortalidad relacionada con el COVID-19 (10). Las unidades de atención de la salud de las zonas más desfavorecidas también funcionaron por encima de su capacidad durante un período más prolongado (10). En un estudio estadounidense, quienes trabajan en alimentos y agricultura, transporte o logística, manufactura, servicios de salud y venta al por menor habían aumentado significativamente el exceso de mortalidad relacionada con COVID-19 (9). Además, las condiciones de vida y de trabajo diferenciadas a menudo se manifiestan como disparidades raciales debido al racismo estructural. Un análisis de la Oficina de Estadísticas Nacionales destaca el hallazgo de que las ocupaciones en el Reino Unido con tasas de mortalidad más altas relacionadas con COVID-19 incluyen trabajadores de salud y asistencia social, guardias de seguridad, conductores, trabajadores de la construcción, limpiadores y asistentes de ventas y minoristas, que son ocupaciones que también presentan proporciones más altas de grupos étnicos minoritarios (4). Para la mayoría de las categorías ocupacionales, los cocientes de riesgo que comparan la mortalidad durante la pandemia con la de tiempo no pandémico fueron más altos en los grupos étnicos no blancos (4, 9).
Además de la heterogeneidad en el riesgo de exposición y la carga de enfermedad, también hay heterogeneidades en el riesgo de transmisión posterior. Los riesgos de transmisión directa y directa por contacto son impulsados por múltiples factores, incluida la cercanía de las interacciones sociales, el estado de los síntomas, la gravedad de la enfermedad, el entorno y el tiempo de exposición(2, 6). Por ejemplo, el riesgo medio por contacto es más bajo para las exposiciones comunitarias, intermedio para los contactos sociales y familiares ampliados, y más alto en el hogar (11). El riesgo de transmisión es menor cuando el caso índice es asintomático, aumentando con la gravedad de los síntomas (12). Los riesgos de transmisión indirecta o el número total de infecciones posteriores que se derivan de un individuo a lo largo de múltiples cadenas de transmisión representan contribuciones importantes al PAF global impulsado por el tamaño de las redes de transmisión asociadas con las condiciones de vida y de trabajo (4, 7, 13).
Aunque algunos contactos de alta frecuencia son impulsados por reuniones sociales, que son modificables con la educación y la aplicación de la ley, la mayoría de las exposiciones de alto riesgo representan riesgos no modificables debido a las condiciones de vida y de trabajo (2, 3, 7). Por lo tanto, es probable que los factores de riesgo que no son modificables a corto plazo representen un FAP mucho mayor que los modificables por las elecciones individuales sobre el contacto social. Específicamente, los riesgos de transmisión de alguien que puede trabajar desde casa y tiene suficiente espacio para el autoaislamiento, incluso si está infectado, pueden ser mínimos; pero el PAF será mayor para alguien con una gran red asociada con las condiciones de trabajo y de vida (ver la figura).
Ahora existe un consenso internacional de que quienes viven en los barrios más desfavorecidos económicamente y en los hogares más grandes tienen un mayor riesgo de infección y carga de enfermedad (3, 4). Además, las desigualdades concentran aún más el riesgo a través de las conexiones entre redes. En Toronto, el personal de atención a largo plazo diagnosticado con COVID-19 era desproporcionadamente más propenso a residir en los vecindarios con las tasas de infección más altas, que también son los más desfavorecidos económicamente y étnicamente concentrados (14). En una investigación de brotes de COVID-19 entre grandes industrias en Ontario, un tercio de los casos vinculados a brotes en el lugar de trabajo se extendieron a los hogares, lo que aumentó aún más la carga de morbilidad (15). Por lo tanto, las condiciones estructurales que afectan la red de un individuo y el riesgo de exposición son probablemente mucho más predictivas que las opciones individuales para determinar si la infección será un evento terminal o conducirá a múltiples infecciones aguas abajo. Por lo tanto, abordar de manera integral las necesidades de unos pocos con riesgos desproporcionados puede evitar más infecciones aguas abajo que eliminar un pequeño riesgo entre muchos.
¿Cómo pueden las estrategias de salud pública abordar la heterogeneidad individual y el riesgo diferencial de infección? Al principio de la pandemia, se asumió una homogeneidad relativa en los riesgos de infección y el impacto potencial de las intervenciones en toda la población. Esto se incluyó en el modelado para informar los enfoques de salud pública. Los modelos compartimentales, que dividen a las poblaciones en distintas secciones y asumen que los individuos de estos grupos tienen las mismas características, se utilizan principalmente para modelar los casos de COVID-19 y el impacto de las intervenciones. Sin embargo, con poca frecuencia integran los efectos de la mezcla diferencial de poblaciones, los factores socioeconómicos y las redes a través de los efectos compartimentales. Ahora está claro que la heterogeneidad individual tiene efectos a gran escala sobre las disparidades observadas en el riesgo de infección y la carga de enfermedad, lo que se confirma en los modelos de enfermedades basados en la red (1, 6, 7, 11). Las políticas de salud pública implementadas sobre la base del supuesto de igual riesgo de adquisición y transmisión en todos los grupos socioeconómicos, edades y ocupaciones dejaron a ciertas comunidades expuestas a un mayor riesgo de infección, lo que resultó en cargas diferenciales de enfermedad (1–3, 7). El aprovechamiento de la heterogeneidad de la red en los modelos de enfermedades infecciosas puede demostrar mejor estos riesgos diferenciales observados en los análisis epidemiológicos de la vida real y los beneficios de priorizar las intervenciones intensivas y dirigidas a aquellas con riesgos diferenciales, dado el potencial de un mayor número de infecciones evitadas aguas abajo.
Los riesgos de infección aguas abajo varían según los patrones de red
El caso A representa a una persona con una red pequeña, que puede trabajar desde casa y autoaislarse si es necesario. El caso B representa a una persona que trabaja en un trabajo público o en un lugar de trabajo inseguro y vive en un hogar multigeneracional o grande. El riesgo global de exposición y el riesgo de transmisión posterior difieren sustancialmente entre estos dos individuos, lo que representa una cadena de transmisión desproporcionadamente alta en el caso B. Las estrategias de intervención deben centrarse en romper las cadenas de transmisión aguas abajo.
La intersección entre los riesgos de transmisión directa e indirecta refuerza la necesidad de estrategias eficaces y pragmáticas para romper las cadenas de transmisión, especialmente en las personas con alto riesgo de infección. Las intervenciones políticas deben tener en cuenta el número total de contactos que tiene una persona y, posteriormente, las infecciones posteriores evitadas en función de los impactos diferenciales en las diferentes comunidades (13). Por ejemplo, las personas que viven en hogares multigeneracionales, que sirven en ocupaciones de alta exposición y que residen en comunidades densamente pobladas podrían recibir prioridad para el apoyo a la vivienda temporal, la garantía de beneficios para los empleados, como la licencia pagada y los servicios de extensión de vacunas. Teniendo en cuenta este impacto diferencial, las intervenciones específicas a través de intervenciones basadas en recursos adaptables a la red podrían aprovecharse de acuerdo con las necesidades individuales y a nivel de red. Este enfoque adaptativo podría informar el modelado y priorizar estrategias de intervención específicas basadas en recursos, incluidas las pruebas alineadas con las realidades vividas, el apoyo a la vivienda si no hay espacio suficiente para aislarse y la licencia pagada del trabajo para apoyar la cuarentena y el aislamiento, combinadas con pruebas de extensión y apoyo para la prevención y el control de infecciones en los lugares de trabajo. Además, las estrategias de vacunación adaptables a la red priorizan aquellas con grandes redes basadas en la heterogeneidad de contacto. Por ejemplo, si se observan las tasas de vacunación en Inglaterra por privación, la cobertura de vacunación es claramente más baja en las zonas más desfavorecidas, donde el riesgo de infección y la carga de morbilidad es mayor. Aunque esto puede deberse a múltiples razones, incluida la falta de acceso a la atención y la imposibilidad de tomarse un tiempo libre del trabajo, es necesario que las zonas de alto y duradero riesgo de transmisión aceleren la vacunación para que coincidan con los mayores riesgos de infección y transmisión posterior.
El enfoque de las estrategias de respuesta al COVID-19 a menudo se ha centrado en el cambio de comportamiento como un medio principal para disminuir las redes de contacto y, por lo tanto, las cadenas de transmisión. Sin embargo, los patrones de contacto están impulsados, en gran parte, por las desigualdades socioeconómicas y el racismo estructural y no son modificables a nivel individual en ausencia de apoyo específico. Por lo tanto, las intervenciones de salud pública no adaptativas no abordan las heterogeneidades individuales y han dejado a las comunidades socioeconómicamente marginadas en riesgo de infección, muerte y dificultades económicas. Existe el riesgo de que una menor aceptación de vacunas entre estas comunidades perpetúe las desigualdades existentes. Por lo tanto, es vital que se fortalezcan las estrategias de administración de vacunas dirigidas por la comunidad.
Las disparidades que han definido la epidemiología del COVID-19 podrían haber sido fácilmente predecibles dados los datos históricos sobre pandemias. La próxima pandemia respiratoria también se definirá por disparidades similares. El uso de estrategias impulsadas por la red para informar las respuestas epidémicas emergentes rápidamente representa un camino equitativo y basado en la evidencia en el que el objetivo es invertir más para prevenir infecciones en una persona con riesgos desproporcionados porque la carga de enfermedad y los riesgos de infección aguas abajo varían sustancialmente (6, 7, 13).