A medida que la atención médica ha evolucionado a lo largo de las décadas, ha experimentado cambios significativos, no solo en las prácticas médicas, sino también en la adopción e integración de los avances tecnológicos, las taxonomías para decir en que era estamos de la salud, es una preocupación muy antigua del hombre. Taxonomía es una palabra compuesta de origen griego que significa ley o norma de ordenación, ocultan la imposibilidad de flexibilizar nuestro pensamiento rígido, pero la modernización del sistema de salud hasta llegar a esta era más digital y en red, es muy interesante ver como esta evolucionando el cuidado de la salud, y como las tormentas perfectas, no generan diáfanos amaneceres, sino que seguimos en una humanidad cada vez más desigual, de concentración y obscenidades, que en la salud o la educación pueden cristalizar la desigualdad.
Esta evolución se puede segmentar en cinco grandes fases:
Cuidado de la salud 1.0 – La era de la medicina tradicional: En este período predominó el énfasis en la relación personal entre médicos y pacientes. Las prácticas sanitarias dependían en gran medida de la presencia física, los métodos de diagnóstico manual y el mantenimiento de registros escritos a mano. A menudo solo se usaban estetoscopios, muestras de sangre extraídas a mano y diarios de pacientes escritos a mano. Si bien el sistema obtuvo altas calificaciones por su toque humano, se quedó corto en otras áreas como la accesibilidad y la productividad (H. Anandram, y B. K. Verma, 2023).
Cuidado de la salud 2.0 – Aparición de los registros médicos electrónicos (HCE): El cuidado de la salud tuvo su primer cambio técnico significativo al mismo tiempo que la tecnología comenzó a invadir varias industrias. La llegada de los EHR alteró por completo el sistema de mantenimiento y recuperación de los registros de los pacientes. En lugar de buscar entre pilas de papel, los médicos y las enfermeras ahora tienen acceso electrónico a los registros de los pacientes (K. Prasad y B. Ashreetha, 2023). Esto no solo impulsó la productividad, sino que también redujo los errores provocados por la entrada de datos y la interpretación realizada a mano.
Atención médica 3.0 – Salud móvil y telemedicina: La atención médica ha ido más allá de las instalaciones físicas con la llegada de Internet y los dispositivos móviles. En los últimos años, la programación médica, el asesoramiento e incluso la telemedicina han estado disponibles como aplicaciones para dispositivos móviles (S. Venkatakiran y N. S. Reddy, 2023). El advenimiento de la telemedicina como una herramienta poderosa ha eliminado la necesidad de que los pacientes en lugares periféricos viajen grandes distancias solo para consultar con expertos. El campo de la informática de la salud emergió como un importante contribuyente a la medicina basada en la evidencia.
Healthcare 4.0 – La era de los datos y la IA: La llegada del big data y la IA impulsó la atención sanitaria a una nueva dimensión. Los wearables comenzaron a recopilar datos en tiempo real, lo que ayudó a la gestión proactiva de la salud. Los algoritmos de IA ayudaron a diagnosticar enfermedades, a veces incluso antes de que surgieran síntomas notables (Sadashiva V. Chakrasali, Azhagu Jaisudhan Pazhani, 2023). El Internet de las cosas (IoT) trajo consigo dispositivos de salud interconectados, lo que permitió una transferencia de datos sin problemas y un monitoreo en tiempo real, allanando el camino para una atención altamente personalizada al paciente.
Healthcare 5.0 – La sinergia de la tecnología y la empatía: Si bien la tecnología trajo consigo avances sin precedentes, la esencia de la atención médica, el toque humano, siguió siendo insustituible. Healthcare 5.0 reconoce esto y se esfuerza por lograr una combinación perfecta. Con la computación en la nube, los datos son más accesibles que nunca, la IA proporciona información, la robótica ayuda a la precisión, pero todo esto está diseñado para complementar y elevar el aspecto humano de la atención médica. Es una era en la que la tecnología permite a los profesionales de la salud brindar atención como nunca antes, lo que garantiza que los pacientes no solo se recuperen, sino que se sientan comprendidos y valorados. La transformación digital de la atención médica no fue un fenómeno de la noche a la mañana. Fue un cambio gradual impulsado por las innegables ventajas que ofrecía la tecnología.
La resistencia inicial, principalmente debido a las preocupaciones sobre la seguridad de los datos y la naturaleza impersonal de las interacciones digitales, fue cediendo lentamente a medida que los beneficios se hicieron evidentes. Un catalizador importante fue la ineficiencia y los riesgos asociados con los sistemas basados en papel. Los registros en papel eran propensos a sufrir daños, pérdidas y errores. Además, el almacenamiento de dichos registros requería un espacio considerable y una clasificación manual (Hombalimath y N. Patwari, 2023).
La transferencia de registros entre departamentos o diferentes centros de atención médica fue un desafío logístico. La infraestructura en la nube surgió como un punto de inflexión. Erradicó las limitaciones del almacenamiento físico, asegurando que los datos estuvieran respaldados, se pudieran recuperar fácilmente y se pudieran compartir sin problemas entre departamentos o incluso continentes.
El enfoque aislado, en el que cada departamento operaba de forma aislada, fue reemplazado por un ecosistema interconectado. Esto no solo mejoró la eficiencia, sino que también mejoró la calidad de la atención, ya que los proveedores de atención médica tenían una visión de 360 grados del historial del paciente y podían tomar decisiones informadas
EL ADVENIMIENTO DE LA ATENCIÓN MÉDICA 5.0
Numerosas naciones, Canadá es un buen ejemplo, tienen un gran problema cuando se trata de sus sistemas de salud debido a la inmensidad y desigualdad de su magnitud geográfica. Con una superficie de más de 10 millones de kilómetros cuadrados y solo 36 millones de personas, garantizar el acceso equitativo a servicios de salud de alta calidad para todos los ciudadanos es una tarea compleja.
Las zonas rurales a menudo enfrentan dificultades para recibir servicios médicos tradicionales debido a su ubicación remota. Además, la escasez de profesionales sanitarios, incluidos médicos y enfermeras, ejerce aún más presión sobre los sistemas sanitarios tradicionales. A estos desafíos se suma la creciente prevalencia de enfermedades crónicas como las enfermedades cardíacas, la hipertensión y la diabetes, lo que ejerce una presión adicional sobre los centros de atención médica.
En Europa y en muchas otras regiones, las enfermedades crónicas representan una parte sustancial de la carga total de morbilidad, lo que aumenta los gastos sanitarios. La salud digital ofrece una solución prometedora al integrar la tecnología con los servicios de atención médica para brindar una atención personalizada.
Aborda los desafíos de la atención médica a través de la utilización de TI, incluida la telemedicina, los dispositivos portátiles y los sensores remotos. El costo asociado con el manejo de enfermedades crónicas continúa aumentando, lo que hace que la salud digital y las tecnologías disruptivas sean herramientas esenciales para brindar una atención médica eficiente. La salud digital abarca la interconexión de varios sistemas de salud para gestionar la información de los pacientes y abordar los problemas de salud de manera más eficaz.
Este enfoque se ejemplifica en los componentes de los sistemas de salud digital que se ilustran en la Figura 7. La adopción de estas tecnologías tiene el potencial de revolucionar la prestación de atención médica, mejorar los resultados de los pacientes y optimizar la utilización de recursos frente a desafíos complejos de atención médica.
La figura 8 ofrece una visión global de los diversos sistemas y aplicaciones de cibersalud que desempeñan un papel fundamental en el sector sanitario. Estos servicios de salud electrónica se clasifican ampliamente para abarcar una amplia gama de ofertas de atención médica. El Sistema de Información Radiológica (RIS) apoya a los departamentos radiológicos mediante la gestión, el almacenamiento y el tratamiento eficientes de los requisitos administrativos.
El Sistema de Apoyo a la Decisión Clínica (CDSS) aprovecha los datos de los pacientes para facilitar la toma de decisiones clínicas informadas a través de análisis de datos.
Los sistemas de Historia Clínica Electrónica (EHR) y Expediente Médico Electrónico (EMR) permiten a los médicos contar con registros digitales que abarcan el recorrido de un paciente desde la admisión hasta el alta.
El Sistema de Información de Laboratorio (LIS) desempeña un papel fundamental en la gestión y presentación de los resultados de las pruebas a los médicos.
El Sistema de Información de Farmacia (PIS, por sus siglas en inglés) automatiza la gestión de recetas y las alertas de seguridad de los medicamentos.
Telemedicina extiende el acceso a la atención médica a ubicaciones remotas, lo que permite a los pacientes consultar con médicos sin visitas físicas. Mobile Health (m-health) aprovecha la tecnología móvil para el monitoreo de la salud y el intercambio remoto de datos. El Sistema de Información Hospitalaria (HIS) actúa como un eje central, interconectando varios hospitales
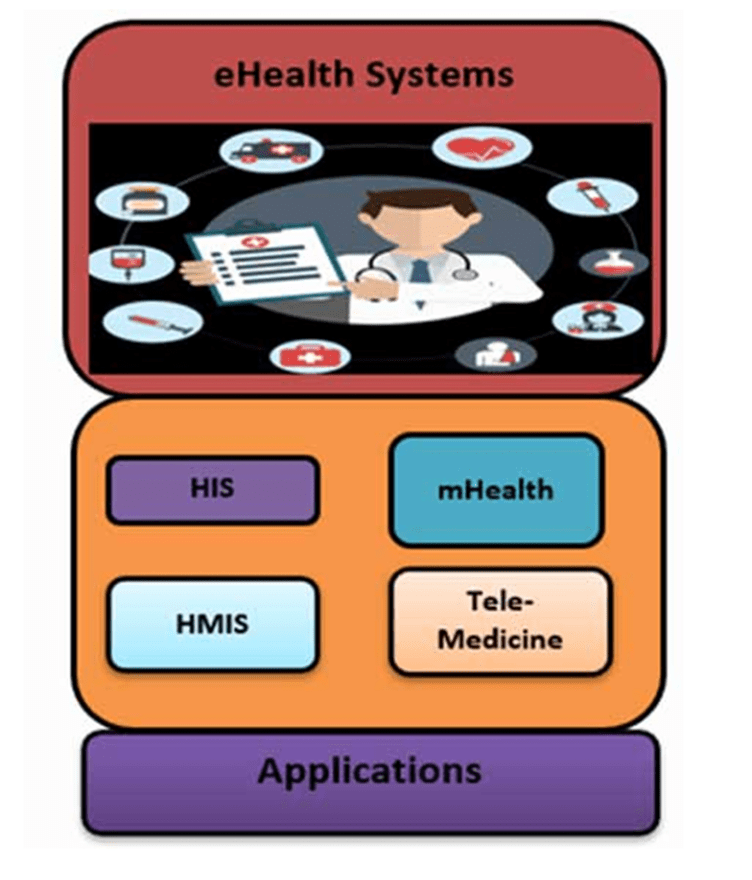
Juntos, estos sistemas y aplicaciones de salud electrónica revolucionan la atención médica al promover la eficiencia, la accesibilidad y la atención superior al paciente. La atención médica 5.0, a menudo denominada la «quinta revolución» en la evolución de la atención médica, encapsula la combinación ideal de avances tecnológicos y toque humano. Mientras que las épocas anteriores enfatizaban la tecnología o la interacción humana, la atención médica 5.0 busca lograr un equilibrio perfecto, asegurando que la atención al paciente permanezca a la vanguardia, aumentada y elevada por la tecnología. Esta era no se limita a adoptar la tecnología; Lo integra en todas las facetas de la atención médica, lo que lo convierte en una parte natural y discreta de la atención al paciente.
El papel de las plataformas en la nube: En esta era, las plataformas en la nube sirven como columna vertebral para la gestión de datos en la atención médica. Desde el momento en que un paciente ingresa al sistema de salud, ya sea para un chequeo de rutina, una emergencia o atención especializada, sus datos se registran, almacenan y se hacen accesibles a través de la nube. Registros unificados de pacientes: En lugar de bits de información dispersos en diferentes departamentos o incluso diferentes centros de atención médica, las plataformas en la nube ofrecen registros unificados de pacientes. Todo, desde el historial médico de un paciente hasta los resultados de sus últimas pruebas, está disponible en un formato consolidado. Acceso en tiempo real: En cuidados intensivos, los segundos importan. Con la integración en la nube, los proveedores de atención médica no tienen que esperar a que los resultados de las pruebas se entreguen manualmente ni examinar los archivos. Los datos se actualizan en tiempo real y se puede acceder a ellos de forma instantánea, lo que permite una rápida toma de decisiones. Experiencia personalizada del paciente Utilización de datos para proporcionar una atención personalizada El volumen de datos producidos en la industria de la salud es realmente asombroso. Estos datos ahora se pueden interpretar de manera significativa gracias al avance tanto de la analítica avanzada como de la inteligencia artificial. La IA es capaz de predecir posibles riesgos o consecuencias para la salud mediante la evaluación de patrones en los datos de un paciente. Esta técnica se conoce como analítica predictiva. Debido a esto, los profesionales médicos pueden tomar medidas preventivas, a veces incluso antes de que se presenten los síntomas. Planes de atención y tratamiento individualizados: No existe un paciente típico. Los tratamientos pueden individualizarse mediante el uso de análisis de datos para tener en cuenta la composición genética específica, el historial médico y los requisitos de un paciente. Debido al alto grado de personalización, se incrementa tanto la tasa de éxito como el nivel de satisfacción del paciente. Ecosistemas colaborativos Los días en que los departamentos individuales operaban de forma aislada, conocidos como «silos», están llegando a su fin como resultado de una mayor colaboración basada en la nube. La sanidad 5.0 fomenta un ambiente de cooperación en el que la información y la experiencia pueden intercambiarse sin esfuerzo. La computación en la nube hace posible que expertos de una variedad de campos se reúnan y colaboren en el desarrollo de programas de tratamiento integrales. En el caso de un paciente que padece una enfermedad cardíaca, por ejemplo, los esfuerzos combinados de un cardiólogo, un nutricionista y un fisioterapeuta pueden resultar beneficiosos.
Investigación y desarrollo: Trabajar juntos en proyectos de investigación en todo el mundo es más fácil gracias a la nube. Los científicos y profesionales médicos de todo el mundo pueden colaborar en una plataforma común compartiendo su experiencia y trabajando juntos para descubrir nuevas terapias o abordar problemas de salud global. Participación de los pacientes: El término «colaboración» no sólo se aplica a los que trabajan en el campo médico. Los pacientes también se están involucrando más en las decisiones terapéuticas que se toman por ellos. Son participantes activos en su viaje a través del sistema de salud porque tienen acceso a sus propios datos, pueden conectarse con los cuidadores que los están tratando y han mejorado su nivel de educación.
En su nivel más básico, la atención médica 5.0 es un cambio de paradigma que se aleja de un enfoque que se concentra en todo el sistema y se centra en el paciente individual. En otras palabras, el cambio de paradigma se aleja de un enfoque centrado en el sistema y se acerca a un enfoque centrado en el paciente individual. El período actual es uno en el que la tecnología se está utilizando no como un objetivo en sí mismo, sino más bien como una herramienta con el objetivo de mejorar el contacto humano, la empatía y el cuidado. La nube, con todas sus amplias posibilidades, está en el centro de esta transición, lo que permite integrar, personalizar y colaborar en el tratamiento de los pacientes en un futuro próximo.
DESAFÍOS Y CONSIDERACIONES
Si bien la computación en la nube ofrece un potencial transformador para la atención médica, su implementación no está exenta de obstáculos. Las instituciones deben lidiar con varios desafíos y consideraciones para garantizar que la adopción de la tecnología en la nube sea fluida, segura y compatible.
Privacidad y seguridad de los datos El reto: Los datos de los pacientes se encuentran entre los tipos de información más sensibles. Su acceso no autorizado, uso indebido o violación puede tener profundas consecuencias, tanto para las personas afectadas como para la institución de atención médica responsable de salvaguardarlo. Cifrado en reposo y en tránsito: los datos deben cifrarse no solo cuando se transmiten a través de Internet, sino también cuando se almacenan en la nube. Auditorías de seguridad periódicas: La infraestructura en la nube debe someterse a evaluaciones de seguridad rutinarias para identificar y rectificar las vulnerabilidades. Control de acceso: Los controles de acceso granulares garantizan que solo el personal autorizado pueda acceder a conjuntos de datos específicos. Por ejemplo, es posible que un médico general no necesite acceder a los registros psiquiátricos de un paciente. Integración con sistemas heredados El desafío: Muchas instituciones de atención médica han estado operando durante años, si no décadas. A lo largo de este tiempo, han acumulado grandes cantidades de datos almacenados en sistemas heredados. Es posible que estos sistemas más antiguos no sean fácilmente compatibles con las plataformas modernas en la nube. Estrategia de migración de datos: Las instituciones necesitan una estrategia bien planificada para migrar datos de sistemas heredados a la nube, garantizando la integridad de los datos y una interrupción operativa mínima. Sistemas híbridos: En algunos casos, un enfoque por fases puede ser beneficioso, en el que los sistemas heredados y las plataformas en la nube funcionen simultáneamente durante un período. Capacitación: es posible que el personal de atención médica necesite capacitación para adaptarse de interfaces heredadas a nuevas plataformas en la nube.
El reto: La sanidad es un sector muy regulado, y por buenas razones. Las diferentes regiones tienen sus conjuntos específicos de reglas y estándares en lo que respecta al manejo, almacenamiento y transmisión de datos. Algunos ejemplos son la Ley de Portabilidad y Responsabilidad de los Seguros Médicos (HIPAA) en los EE. UU. y el Reglamento General de Protección de Datos (RGPD) en la Unión Europea. Almacenamiento regional de datos: Algunas regulaciones estipulan que los datos de los pacientes no se pueden almacenar fuera de límites geográficos específicos. Es posible que los proveedores de servicios en la nube deban ofrecer soluciones de almacenamiento específicas de la región. Registros de auditoría: Las regulaciones pueden requerir que se registre cualquier acceso o cambio en los datos del paciente. Las plataformas en la nube deben proporcionar pistas de auditoría completas para cumplir con estos requisitos.
Certificaciones: Las instituciones sanitarias deben optar por proveedores de servicios en la nube que hayan recibido certificaciones que confirmen su cumplimiento de las normativas pertinentes sobre datos sanitarios.