Jingshan Li 1 , Pascale Carayón 1
IISE Trans Healthc Syst Eng. 2021
Abstract
La Industria 4.0 ha transformado la industria manufacturera en un nuevo paradigma. De manera similar a la manufactura, la prestación de servicios de salud se encuentra en los albores de un cambio fundamental hacia la nueva era de la atención sanitaria inteligente y conectada, conocida como Atención Sanitaria 4.0.
En este artículo, analizamos la evolución histórica de la Atención Sanitaria 1.0 a la 4.0, describimos las características de la atención inteligente y conectada en la Atención Sanitaria 4.0, identificamos múltiples desafíos y oportunidades de investigación de la Atención Sanitaria 4.0 en términos de datos, modelos, dinámicas e integración, y esbozamos las implicaciones de las personas, los procesos, los sistemas y los resultados de salud.
Finalmente, se presentan conclusiones y recomendaciones en las áreas de
(1) participación de múltiples disciplinas y perspectivas,
(2) desarrollo de tecnologías y metodologías con una combinación de enfoques cuantitativos y cualitativos,
(3) integración de circuito cerrado del sistema sociotécnico, y
(4) diseño de un sistema centrado en la persona con atención específica a las necesidades humanas y la equidad en salud.
1. Introducción
En todo el mundo, se ha observado un creciente interés en los enfoques de ingeniería para la prestación de servicios de atención médica en un contexto de rápido desarrollo en dispositivos médicos, avances clínicos, análisis de datos y tecnología de la información.
Los recientes avances en tecnologías de salud digital (por ejemplo, registros médicos electrónicos, monitoreo de salud y dispositivos portátiles) no solo son transformadores para la reingeniería de los procesos de atención y la mejora de los resultados de la atención médica, como la calidad de la atención y la seguridad del paciente, sino que también pueden tener un gran impacto socioeconómico, ya que casi el 20% del PIB de los EE. UU. se dedica a gastos de salud.
Estos desarrollos tecnológicos han generado numerosas oportunidades de innovación, así como desafíos sustanciales para la prestación de servicios de atención, y ofrecen la oportunidad de ir más allá del alcance tradicional de la ingeniería de la atención médica, como la mejora de procesos y la implementación de tecnología.
Ha habido una creciente comprensión de que la tecnología de la información, las herramientas de ingeniería de sistemas y las innovaciones organizacionales desempeñan un papel crítico para abordar las crisis interrelacionadas de calidad y productividad que enfrentan los sistemas de atención médica en todo el mundo ( Kaplan et al. 2013 , Cassel et al. 2014 , Reid et al. 2005 ).
Estas tecnologías y herramientas pueden ayudar a los sistemas de atención de la salud a lograr el cuádruple objetivo de mejorar la experiencia del paciente, la salud de la población, el control de costos y la satisfacción de los médicos ( Sikka et al. 2015 ). La comunidad de ingeniería de sistemas de atención de la salud (HSE) tiene un papel fundamental que desempeñar para abordar estos desafíos.
La Industria 4.0 ha transformado la industria manufacturera en un nuevo paradigma ( Lasi et al. 2014 , Rubmann et al. 2015 , Liao et al. 2017 ): la era de la fabricación inteligente, cibernética y sostenible, y ha producido mejoras sustanciales en la productividad, la calidad y/o la satisfacción del cliente de los procesos, productos y servicios. Estos cambios revolucionarios pueden generar un impacto significativo no solo en la fabricación, sino también en todos los aspectos de nuestra sociedad, incluida la atención médica, que ha comenzado a adoptar estas innovaciones tecnológicas. De manera similar a la fabricación, la prestación de servicios de atención médica se encuentra en los albores de un cambio de paradigma para alcanzar la nueva era, conocida como Atención Médica 4.0 .
Varias opciones de diagnóstico y tratamiento se están introduciendo de forma continua y exponencial, se generan y reportan datos extensos, se han instalado numerosos equipos, sensores y dispositivos cableados e inalámbricos en hospitales, clínicas, hogares, farmacias y muchos otros entornos de atención. Además, se han logrado actualizaciones revolucionarias en el poder computacional, se están difundiendo más nuevos algoritmos de aprendizaje automático, estadísticas e inteligencia artificial (IA), se han desarrollado técnicas de modelado y optimización nuevas y complejas, y cada vez se tienen más en cuenta los impactos cognitivos y se integran métodos de factores humanos en el diseño de innovaciones tecnológicas. Estas innovaciones expandirán significativamente las capacidades sociales y técnicas de la prestación de atención médica y tienen el potencial, si se diseñan, implementan y utilizan bien, de mejorar la calidad de la atención, la experiencia y los resultados de los pacientes, la salud de la población y la satisfacción de los médicos; por lo tanto, generarán beneficios significativos para las comunidades y la sociedad en general.
Aunque hemos visto avances en la atención sanitaria inteligente y conectada, se necesita más innovación, difusión e impacto en la investigación para lograr la Atención Sanitaria 4.0. El objetivo de este artículo es analizar la transición a la Atención Sanitaria 4.0, identificar sus elementos y proponer oportunidades y desafíos para la investigación en Atención Sanitaria 4.0.
El resto del documento se estructura de la siguiente manera: las secciones 2 y 3 presentan la historia y evolución de la Industria 1.0 a la 4.0 y de la Atención Sanitaria 1.0 a la 4.0, respectivamente. Los elementos de la Atención Sanitaria 4.0 se presentan en la sección 4 , mientras que los desafíos y las implicaciones para la investigación se resumen en la sección 5. Finalmente, las conclusiones se formulan en la sección 6 .
2. Transición de la Industria 1.0 a la Industria 4.0
La industria 1.0 representa la primera revolución industrial, que comenzó en el siglo XVIII y se prolongó hasta mediados y fines del siglo XIX . Junto con las tecnologías emergentes de la máquina de vapor, las máquinas de coser, la fabricación de acero y los ferrocarriles, una revolución de mecanización facilitó el paso de la sociedad de la agricultura a la industrialización.
Desde finales del siglo XIX hasta principios del XX , la segunda revolución industrial, llamada Industria 2.0, supuso un cambio de paradigma: la fabricación individual o en pequeña escala se convirtió en una producción en serie de gran volumen, gracias al uso preponderante de la electricidad. Las cadenas de montaje de Henry Ford permitieron la distribución y conexión sistemática de numerosas operaciones y máquinas de forma eficiente, lo que cambió por completo los procesos de fabricación.
Durante las últimas décadas del siglo XX , el rápido desarrollo de la tecnología electrónica, informática y robótica ha dado lugar a aplicaciones masivas de sistemas de automatización, caracterizados por la digitalización y la interconexión en red de los procesos de fabricación y de negocio. Se han adoptado ampliamente los sistemas de fabricación flexibles e integrados por ordenador, los sistemas ejecutivos de fabricación, así como la planificación de recursos materiales y la planificación de recursos empresariales, lo que marcó la tercera revolución industrial, es decir, la Industria 3.0, y también dio lugar al nacimiento de la cuarta revolución.
En el siglo XXI , la Industria 4.0 representa la cuarta revolución industrial y tiene como objetivo integrar los sistemas ciberfísicos con las tecnologías de información, procesos, equipos y operaciones. La Internet de las cosas (IdC) y los servicios asociados están ampliamente distribuidos y se utilizan junto con técnicas de inteligencia artificial y análisis de big data. A través del diagnóstico, la operación, el control y el mantenimiento de instalaciones, productos y procesos comerciales basados en Internet y en la nube, podemos lograr una conexión inteligente, sostenible y rentable (es decir, integración) de suministro, fabricación y servicio. La evolución histórica de la Industria 1.0 a la 4.0 se ilustra en la Figura 1 .
Figura 1.
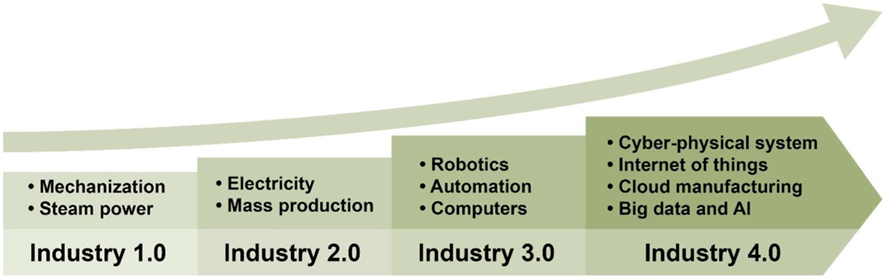
Evolución histórica de la Industria 1.0 a la Industria 4.0
Al observar la evolución de la Industria 1.0 a la Industria 4.0 (ver Figura 2 ), observamos que inicialmente se trataba de dispositivos y tecnologías de fabricación simples, que luego se actualizaron a procesos y técnicas más complejos e inteligentes. Comenzamos con un único y pequeño grupo de máquinas y equipos y ampliamos a múltiples máquinas, células y grupos, y ahora a una red de fabricación a gran escala. Al principio, solo había una instalación de fabricación; luego, nos expandimos a múltiples líneas, talleres, plantas y, finalmente, a la empresa y más allá, para integrar a los fabricantes con proveedores, prestadores de servicios y clientes, en una comunidad de fabricación. Los datos utilizados en la fabricación también crecieron de un conjunto pequeño a big data y a conjuntos de datos gigantes con diferentes volúmenes, variedades y variaciones. Durante esta evolución de la Industria 1.0 a la 4.0, se han incluido cada vez más componentes de automatización y se ha requerido cada vez menos participación de los trabajadores/operadores.
Figura 2:

Características de la Industria 1.0 a 4.0
3. Transición de la Atención Sanitaria 1.0 a la Atención Sanitaria 4.0
Los sistemas de atención de la salud comparten muchas características comunes con los sistemas de fabricación ( Zhong et al. 2017 ). Al igual que la fabricación u otros sectores industriales, la prestación de servicios de atención de la salud ha experimentado una larga historia de evoluciones y revoluciones. Utilizando nuestro conocimiento de la evolución de la Industria 1.0 a la 4.0 (ver arriba), describimos múltiples etapas similares para representar la evolución de la Atención de la Salud 1.0 a la Atención de la Salud 4.0.
La atención sanitaria 1.0 se refiere al encuentro básico entre el paciente y el médico. Durante dicho encuentro, el paciente visita una clínica y se reúne con un médico y otros miembros del equipo de atención. A través de la consulta, las pruebas y el diagnóstico, el médico (o el equipo de atención) proporciona la prescripción de medicamentos y un plan de atención para tratar una enfermedad, así como planes de seguimiento (por ejemplo, la orden de hacerse un análisis de laboratorio o una prueba de diagnóstico por imágenes, la derivación a un especialista). Este modelo ha prevalecido en la práctica de la atención sanitaria durante cientos de años.
Junto con el gran desarrollo en el campo de la salud, las ciencias biológicas y la biotecnología, se han inventado, desarrollado y probado numerosos equipos y dispositivos médicos nuevos, que se utilizan cada vez más en la prestación de servicios de salud. Por ejemplo, los equipos de diagnóstico por imagen (por ejemplo, resonancia magnética, ecografía, tomografía computarizada), los dispositivos de monitorización (por ejemplo, oxímetro de pulso, líneas arteriales) y los equipos quirúrgicos y de soporte vital (por ejemplo, robot Da Vinci, tubos torácicos) se utilizan cada vez más en hospitales y otros entornos de atención para respaldar el diagnóstico, el tratamiento y la monitorización. A este desarrollo lo denominamos Atención sanitaria 2.0.
Desde la última década, junto con el desarrollo de los sistemas de información, se han implementado registros médicos o de salud electrónicos (EHR o EMR) para gestionar la atención de los pacientes en las unidades y departamentos de las organizaciones de atención médica; estas tecnologías de información de salud han tenido un gran impacto en los procesos clínicos y operativos.
Numerosas actividades se marcan con tiempo y se registran en el EHR, y muchos procesos manuales se han informatizado (por ejemplo, ingreso de órdenes en CPOE o ingreso de órdenes de proveedor informatizado) y digitalizado (por ejemplo, AVS electrónico o resumen posterior a la visita).
Además, utilizando las redes informáticas disponibles, la atención remota y la telesalud se han vuelto posibles, y las visitas electrónicas (por ejemplo, la comunicación entre un paciente y su médico a través de un portal para pacientes) están comenzando a reemplazar algunos encuentros cara a cara. La actual pandemia de COVID-19 ha aumentado la demanda de telesalud y visitas virtuales. Todo esto ha llevado a múltiples cambios revolucionarios en la prestación de atención médica. Categorizamos esta revolución como Atención Médica 3.0.
La cuarta revolución de la atención sanitaria está surgiendo ahora en paralelo con la Industria 4.0. En un contexto de este tipo, el proceso de prestación de servicios de atención sanitaria se convierte en un sistema ciberfísico equipado con IoT, RFID (identificación por radiofrecuencia), wearables y todo tipo de dispositivos médicos, sensores inteligentes, robots médicos, etc., que se integran con la computación en la nube, el análisis de big data, la inteligencia artificial y las técnicas de apoyo a la toma de decisiones para lograr una prestación de servicios de atención sanitaria inteligente e interconectada. En un sistema de este tipo, no solo están conectadas las organizaciones y los centros de atención sanitaria (por ejemplo, hospitales, clínicas y centros de atención a largo plazo), sino que también están conectados todos los equipos y dispositivos, así como el hogar y las comunidades de los pacientes. La información relacionada con el paciente, por ejemplo, el historial de medicación, las notas de diagnóstico, los resultados de laboratorio, los planes de tratamiento, las recargas de farmacia, la facturación y las reclamaciones de seguros, se pueden compartir potencialmente a través de protocolos adecuados. Además, a través de técnicas de IA, podemos prever un tratamiento proactivo, la predicción y prevención de enfermedades, la medicina personalizada y una mejor atención centrada en el paciente. De esta manera, surge una comunidad de atención sanitaria omnipresente, inteligente e interconectada, que da lugar al paradigma de la Atención Sanitaria 4.0. Las transiciones de la Atención Sanitaria 1.0 a la 4.0 se ilustran en la Figura 3 .
Figura 3.
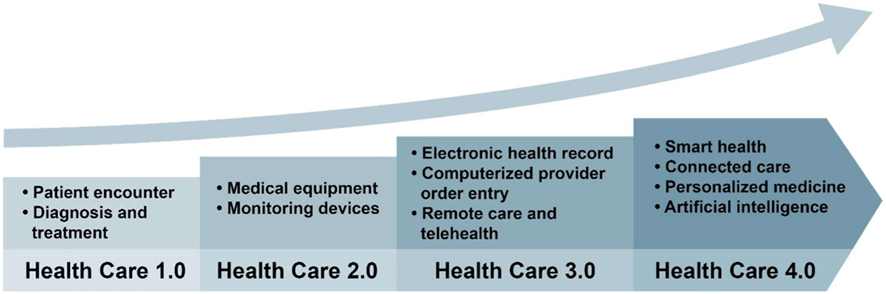
Evolución histórica de la atención sanitaria 1.0 a la atención sanitaria 4.0
Al estudiar la evolución de la Atención de la Salud 1.0 a la Atención de la Salud 4.0 (ver Figura 4 ), observamos que la prestación de servicios de salud ha pasado de la simple medicación a un tratamiento más complejo e inteligente de las enfermedades. La atención al paciente se brindaba principalmente a través de interacciones de un paciente con un solo médico, y luego se amplió al incluir múltiples médicos, equipos y comunidades. Inicialmente, la atención al paciente se centraba en una instalación o disciplina, y luego se amplió para incluir múltiples disciplinas, unidades y organizaciones. Ahora, la atención al paciente involucra grandes redes y comunidades de personas y organizaciones. Si bien al comienzo de la transformación de la atención de la salud se utilizaban pocos datos, ahora en la Atención de la Salud 4.0 se encuentran disponibles grandes y gigantescos flujos de datos con grandes variaciones en dimensión, calidad, formato y características. De manera similar a la evolución de la Industria 4.0, la Atención de la Salud 4.0 incluye una automatización creciente. La diferencia más distintiva y crítica entre la Industria 4.0 y la Atención de la Salud 4.0 tiene que ver con la participación de las personas. En la Atención Sanitaria 4.0, los pacientes (y sus cuidadores) y los médicos participan cada vez más y comparten responsabilidades en el control de su salud, la notificación de síntomas y la participación en la toma de decisiones compartidas para el tratamiento y la planificación de la atención. A medida que desempeñen papeles más importantes, los pacientes (y sus cuidadores), así como los médicos, estarán en el centro de la Atención Sanitaria 4.0.
Figura 4:

Características de la Atención Sanitaria 1.0 a 4.0
4. Elementos de la Atención Sanitaria 4.0
Hay dos elementos principales de la Sanidad 4.0:
- Inteligencia, es decir, utilizar técnicas de IA para mejorar el diagnóstico, el tratamiento, la coordinación y la comunicación entre pacientes, médicos y otras partes interesadas, para lograr una gestión sanitaria inteligente individualizada y centrada en el paciente, que incluya las siguientes perspectivas:
- Estratificación y clasificación . Para lograr una atención individualizada o personalizada, es necesario comprender mejor las necesidades y características de los pacientes para poder estratificarlos en diferentes clases (por ejemplo, herramientas de estratificación de riesgo para accidente cerebrovascular, cáncer y delirio ( Stroke Risk in Atrial Fibrillation Working Group 2008 , Rodrigues et al. 2012 , Newman et al. 2015 )). Usando herramientas de estratificación y clasificación, se pueden identificar factores importantes correlacionados con una enfermedad específica. Podemos ir más allá del estudio de esta asociación y descubrir la relación causal entre los factores del paciente y una enfermedad específica, lo que puede ayudar a los médicos a crear planes de intervención específicos para el paciente dirigidos a esos factores. Esto puede proporcionar la base para desarrollar un apoyo a la toma de decisiones clínicas para el diagnóstico y el tratamiento que pueda satisfacer las necesidades individuales específicas del paciente.
- Análisis de predicción . Para cada paciente, se pueden hacer predicciones precisas del desarrollo y los resultados de la enfermedad basadas en la estratificación y la clasificación para ayudar al diagnóstico y el pronóstico (por ejemplo, predicción de reingreso hospitalario, enfermedad cardiovascular y diagnóstico de infección por COVID-19 ( Kansagara et al. 2011 , Damen et al. 2016 , Wynants et al. 2020 )). Dichos modelos no solo deben proporcionar valores de riesgo previstos, sino también clasificar e interpretar los factores significativamente involucrados en la predicción. La importancia de la clasificación de los factores correlacionados y el impacto potencial de los factores causales se pueden investigar más a fondo para proporcionar recomendaciones y pautas para la toma de decisiones médicas.
- Atención preventiva y proactiva . Los resultados de los análisis de predicción se pueden utilizar para crear planes de atención preventiva y proactiva ( Vlaeyen et al. 2017 , Struckmann et al. 2018 , Hendry et al. 2019 ). Además de prevenir o ralentizar el desarrollo de la enfermedad, podemos abordar mejor cómo prevenir errores de medicación y mejorar la seguridad del paciente ( Wetterneck et al. 2011 , Carayon et al. 2015 ). La investigación de los factores críticos que afectan los resultados del paciente y la respuesta al tratamiento puede proporcionar recomendaciones para desarrollar planes de atención.
- Monitoreo, intervención y tratamiento óptimo . Para mejorar los resultados del paciente, se necesita un monitoreo cercano de los signos vitales y otros factores críticos específicos del paciente (p. ej. , Zois et al. 2016 , Shah et al. 2016 , Correl et al. 2018 ), y un análisis y predicción continuos del estado del paciente para actualizar dinámicamente las intervenciones de atención y los planes de tratamiento y respaldar la toma de decisiones médicas óptimas para cada paciente. Los sensores inalámbricos, los dispositivos portátiles, así como la informática de borde y los portales para pacientes, brindan la posibilidad de automonitoreo o monitoreo remoto. Los modelos avanzados de análisis y optimización de datos pueden ayudar a desarrollar planes de intervención y tratamiento individualizados y adecuados.
- Circuito cerrado . Todos los elementos de la Atención Sanitaria 4.0 están conectados dinámicamente en un circuito cerrado. En otras palabras, los resultados de las decisiones sobre medicación y tratamiento deben retroalimentarse al modelo de análisis de predicciones para actualizar dinámicamente las predicciones y los factores importantes, así como el plan de atención e intervención de manera oportuna.
El procesamiento del lenguaje natural, el aprendizaje profundo y la inferencia estadística, la realidad virtual y la realidad aumentada, las técnicas de modelado y optimización desempeñan papeles clave para crear un sistema de atención sanitaria inteligente. Al igual que en la Industria 4.0, la IoT, la RFID, los dispositivos portátiles, la robótica y las tecnologías de cadena de bloques en los sistemas ciberfísicos crean un mecanismo para la recopilación, el seguimiento, el análisis, la intervención y la retroalimentación de datos. Vincularlos a la medicina personalizada puede ayudar a implementar enfoques de diagnóstico y tratamiento basados en la genética y mejorar la eficacia de la terapia del paciente.
En la Figura 5 se muestra un ejemplo ilustrativo de atención médica inteligente , donde la medicina personalizada está dirigida a diferentes grupos de pacientes y los resultados luego se retroalimentan para reevaluar y diseñar la atención inteligente de forma iterativa.
- Interconexión, es decir, integrar todos los aspectos de la atención de salud para construir una red de información eficaz conectando los siguientes elementos del sistema:
- Interacciones entre pacientes, cuidadores y otros miembros del equipo de atención. La comunicación entre pacientes y equipos de atención es fundamental para la calidad de la atención médica y la seguridad del paciente ( Rodin et al. 2009 , Thompson et al. 2012 , Kelly et al. 2014 ). No solo se deben comunicar a los pacientes los resultados del diagnóstico, los planes de tratamiento y los resultados clínicos, sino que también la participación de los pacientes y sus cuidadores en el proceso de atención y tratamiento debe convertirse en la norma. De este modo, los pacientes comprenderán mejor lo que se necesita para implementar su plan de atención y participarán más activamente en el proceso de atención. Dicha participación es aún más crítica cuando los pacientes tienen enfermedades crónicas y complejas. El desarrollo, la implementación y el uso juiciosos de la tecnología de la información, los portales de pacientes, las llamadas telefónicas, las videoconferencias y las aplicaciones, etc., pueden ayudar a facilitar la comunicación y la participación de los pacientes (y los cuidadores), en particular durante una pandemia o en un entorno remoto.
- Comunicaciones dentro del equipo de atención profesional . Todos los profesionales de la salud involucrados en la atención al paciente deben comunicarse y coordinarse de manera eficiente y eficaz ( Hewett et al. 2009 , Wu et al. 2012 , Nguyen et al. 2015 ). La atención fragmentada retrasa la prestación de la atención y conduce a un desperdicio sustancial y daño al paciente. La tecnología de la información avanzada y los nuevos equipos o dispositivos tienen el potencial de facilitar la comunicación del equipo y la coordinación de la atención. En particular, un centro de pacientes coordinado puede ayudar a lograr una coordinación efectiva y eficiente al respaldar el intercambio de información y la comunicación entre todos los miembros del equipo. Esto contribuiría en gran medida a respaldar el modelo mental compartido y la conciencia entre el equipo de atención, lo cual es fundamental para la calidad y la seguridad de la atención al paciente ( Schultz et al., 2007 ).
- Equipos y dispositivos . El uso generalizado de equipos complejos e inteligentes y numerosos dispositivos portátiles, sensores, IoT y diferentes tipos de funciones de conexión (por ejemplo, Scanaill et al. 2006 , Patel et al. 2012 , Vegesna et al. 2017 ) pueden ayudar a recopilar información continua y completa sobre la atención al paciente, independientemente de la ubicación de la atención. Las funciones de computación en la nube y en el borde permiten que estos dispositivos brinden capacidades adicionales de análisis, diagnóstico y predicción a nivel local y global.
- Organizaciones y comunidad . Todas las organizaciones de atención médica y las partes interesadas de la comunidad, incluidos los profesionales individuales, los consultorios de grupos pequeños, las clínicas, los hospitales, las farmacias, los centros de salud comunitarios, los centros de atención a largo plazo, los sistemas de salud individuales, regionales y públicos, así como la comunidad en general, estarán conectados. La mejora de la calidad de la atención requiere una colaboración significativa entre todas estas organizaciones de atención médica y la comunidad en general. La información disponible en cada entidad debe ser accesible para otras entidades a través de protocolos y procesos adecuados.
- Seguros, facturación y costos . Mediante el uso de tecnología de la información y herramientas de gestión de vanguardia, las prácticas de reembolso, los marcos regulatorios y los resultados deseados pueden alinearse mejor para eliminar barreras y reducir costos. Las conexiones a través de la selección y cobertura de seguros, la agilización de la codificación, la facturación y el reembolso, con el avance de la TI de salud en los sistemas de facturación son importantes.
- Transiciones de atención a lo largo del tiempo y el espacio . Las transiciones de atención existen a lo largo de la vida del paciente, como la atención pediátrica, de adultos y de ancianos, o a lo largo del espacio, como la atención ambulatoria, la hospitalización, el hogar o la atención a largo plazo. Cada fase o ubicación de atención tiene sus características únicas, así como características universales. Además de abordar los problemas específicos dentro de cada fase o ubicación, debemos prestar mucha atención a las transiciones entre las fases y ubicaciones de atención (Naylor y Keating 2008, Peter et al. 2009 , Gabriel et al. 2017 ). En particular, los problemas relacionados con la transferencia y la coherencia de la información, la seguridad del paciente, el manejo de enfermedades crónicas y la continuidad de la atención son de gran importancia y deben abordarse en la atención médica 4.0.
- Bucles cerrados . Nuevamente, todas las entidades conectadas están vinculadas dinámicamente en múltiples bucles cerrados entrelazados entre sí. La información a nivel de población, grupo e individuo se puede integrar con todos los demás elementos del sistema y alinearse de manera efectiva en el recorrido del paciente.
Figura 5.
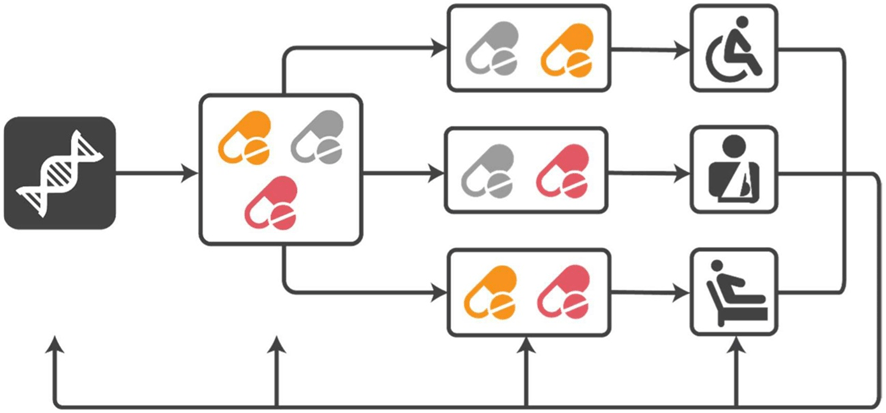
Atención sanitaria inteligente y personalizada
No solo necesitamos la conexión de la información en cada aspecto, sino también la integración de la información a lo largo de todas las fases del recorrido del paciente. El intercambio seguro y autorizado de información entre las partes interesadas puede conducir a una mejora sustancial en la prestación de servicios de salud. El flujo de información entre las partes interesadas se produce a lo largo del recorrido del paciente, es decir, la «distribución espacio-temporal de las interacciones de los pacientes con múltiples entornos de atención a lo largo del tiempo» ( Carayon y Wooldridge 2020 ). Durante su recorrido, un paciente puede visitar múltiples organizaciones de atención médica, incluida la clínica de atención primaria, especialistas, hospital, sala de emergencias, centro de rehabilitación y atención a largo plazo ( Carayon et al. 2020 ). La atención médica 4.0 tiene como objetivo desarrollar tecnologías que respalden el flujo de información y la coordinación entre las diversas partes interesadas involucradas en el recorrido del paciente. La figura 6 proporciona un ejemplo ilustrativo de dicha atención conectada, donde los pacientes son el centro de toda la red.
Figura 6.
Atención sanitaria conectada
En resumen, los sistemas de atención sanitaria inteligentes e interconectados representan el nuevo paradigma de la prestación de servicios de salud en el futuro en el marco de la Atención Sanitaria 4.0. Para que la Atención Sanitaria 4.0 sea una realidad, se requieren múltiples campos y disciplinas de investigación, como los sistemas ciberfísicos, la tecnología de la información, la inteligencia artificial, la robótica, la informática, la seguridad, el modelado y la optimización, además de las ciencias de la salud (por ejemplo, medicina, enfermería, farmacia), la informática sanitaria, la bioinformática y los factores humanos y la ingeniería de sistemas. Además, es sumamente importante tener en cuenta las interacciones entre las personas (pacientes, cuidadores, médicos) y las máquinas (dispositivos, tecnología) en un sistema sociotécnico complejo. Los pacientes deben ser la característica central del sistema de atención sanitaria inteligente e interconectado y deben estar respaldados por todos los demás elementos, interacciones y actividades del sistema.
5. Desafíos e implicaciones para la tecnología y la investigación
¿Qué desafíos debemos abordar para hacer realidad la visión de la Sanidad 4.0 de una sanidad inteligente y conectada? Desde la perspectiva del desarrollo tecnológico, existen numerosos desafíos:
- Datos
La inteligencia del sistema depende de los datos. Además de los conocidos desafíos en materia de disponibilidad de datos y privacidad, la compatibilidad de los datos se vuelve crítica, ya que las entidades de atención médica utilizan diferentes bases de datos con diversos formatos: cómo unificarlas para que sean compatibles y se comuniquen no es fácil. En los sistemas de atención médica, aunque se ha recopilado una gran cantidad de datos, aún se desconoce la naturaleza fundamental de las enfermedades y los seres humanos; por lo tanto, no está claro cuáles serán los datos o componentes más críticos en cada sistema. Esto sin duda afectará la recopilación de datos y los análisis posteriores. Además, las tecnologías actuales de inteligencia artificial y aprendizaje automático se basan en conjuntos de datos de gran volumen y en reglas deterministas o de marcado claro. Pero muchos problemas de atención médica tienen características únicas o específicas relacionadas con una enfermedad, una persona o un entorno, lo que significa conjuntos de datos pequeños. Las reglas o mecanismos (o la “física”) que controlan el proceso o el comportamiento humano no se conocen. Además, las disparidades en materia de salud, las inequidades y el comportamiento humano pueden afectar la disponibilidad y el uso de tecnología avanzada, lo que podría dar lugar a datos desequilibrados entre grupos. Aún quedan desafíos sobre cómo utilizar conjuntos de datos tan pequeños e incompletos con un conocimiento de dominio limitado para hacer predicciones precisas y significativas y análisis posteriores.
- Modelo
Para formular modelos para cada problema, proceso o sistema de atención de la salud, se deben considerar varios niveles de detalle y complejidad. Un nivel insuficiente de detalles puede generar poca confianza en los modelos y también podría dar como resultado resultados inadecuados. Además, los modelos de procesos de nivel superior dependen de configuraciones detalladas de modelos de nivel inferior y están acoplados a otros modelos de procesos o sistemas. Por ejemplo, un cambio en el número de asistentes médicos o el tiempo de alojamiento en una clínica de atención primaria dará como resultado variaciones en el tiempo de servicio en el modelo de flujo de pacientes, lo que puede generar actualizaciones en el cronograma de citas y cambios en el modelo de flujo de trabajo del médico, y afectar aún más la accesibilidad de la clínica al panel de pacientes. Por otro lado, los modelos con demasiado detalle pueden no ser viables en la práctica debido a problemas de computación e implementación. Además, el desequilibrio de datos causado por disparidades, desigualdades y comportamientos puede dar como resultado insumos insuficientes para los modelos. Se necesita investigación sobre atención inteligente y conectada para abordar de manera sistemática y eficaz el equilibrio entre la complejidad del proceso y la viabilidad metodológica, lo cual es extremadamente desafiante.
- Dinámica
Muchos de los modelos y métodos disponibles abordan comportamientos estáticos o de largo plazo. Sin embargo, la dinámica temporal es crítica en los sistemas de atención médica, en particular para la seguridad del paciente, como los comportamientos transitorios en el rescate de pacientes, la prevención de infecciones y los procesos quirúrgicos ( Vincent y Amalberti 2016 ). Además, muchos análisis actuales se centran en cuestiones con altas probabilidades. Pero los eventos de atención médica con probabilidades muy pequeñas pueden tener un impacto sustancial. Cómo respaldar la toma de decisiones en tiempo real para abordar el comportamiento dinámico con pequeñas probabilidades y, al mismo tiempo, lograr buenos resultados para el desempeño general a largo plazo es un desafío.
- Integración
La conectividad exitosa del sistema se basa en la integración de datos, modelos y metodologías. Cada elemento conectado tiene su propio modelo, con su propio enfoque, objetivos y prioridades, que pueden ser diferentes y, a veces, incluso conflictivos. Los modelos y metodologías pueden ser cuantitativos (por ejemplo, análisis estocástico y optimización, Brandeau et al. 2004 , Denton 2013 , Hall 2013 , Li et al. 2017 ), cualitativos (por ejemplo, enfoque de factores humanos, Holden et al. 2013 , Carayon 2016 , Carayon et al. 2020a, b), empíricos (por ejemplo, Worthington 2004 , Irving et al. 2009 ) y experimentales (como simulaciones médicas, por ejemplo, Gaba 2004 , McGaghie et al. 2010 ). Sin duda, es difícil integrarlos con los conjuntos de datos adecuados y aprovechar su complementariedad (es decir, aprovechar sus respectivas fortalezas y mitigar sus debilidades) para lograr la convergencia hacia las metas de atención al paciente y, al mismo tiempo, satisfacer cada objetivo. En esta integración, es fundamental abordar las cuestiones subyacentes de las disparidades e inequidades en materia de salud. Necesitamos poner la cuestión de la equidad en materia de salud en el centro de nuestro desarrollo tecnológico y de nuestros esfuerzos de investigación. Esto debería implicar, por ejemplo, un esfuerzo centrado en las poblaciones de pacientes vulnerables, como las que tienen desventajas socioeconómicas y un acceso limitado a las tecnologías. La Figura 7 presenta un ejemplo de dicha integración, en la que se integran diferentes enfoques, métodos, datos y resultados para formar un estudio de circuito cerrado.
Figura 7:
Ejemplo de un estudio de integración
La integración ilustrada en la Figura 7 puede beneficiarse de un marco conceptual general, como el modelo SEIPS (Iniciativa de Ingeniería de Sistemas para la Seguridad del Paciente) ( Carayon et al., 2006 , 2014 ). Según el modelo SEIPS, los resultados del paciente, como la seguridad del paciente o la calidad de la atención médica, dependen del diseño «adecuado» de varios elementos del sistema de trabajo y su integración en los procesos de atención. Necesitamos comprender mejor cómo cuantificar y calificar los elementos del sistema de trabajo y sus interacciones; esto requerirá acceso a datos representativos de alta calidad que se utilizan para desarrollar modelos analíticos y predictivos (ver arriba). En el ejemplo del estudio de integración de la Figura 7 , el modelo SEIPS podría usarse para garantizar que los estudios empíricos proporcionen datos sobre todos los elementos del sistema de trabajo, ya sean observacionales, objetivos, subjetivos, cuantitativos o cualitativos. Estos insumos luego se utilizan para desarrollar modelos cualitativos (por ejemplo, modelo cognitivo para una interfaz tecnológica) y modelos cuantitativos (por ejemplo, modelo estocástico de desempeño del proceso). Luego, los modelos cualitativos y cuantitativos se pueden mezclar e integrar. Esto puede ocurrir, por ejemplo, en el desarrollo de una tecnología o un proceso que pueda probarse experimentalmente antes de su implementación en un entorno de atención. El modelo SEIPS pone a las personas en el centro, incluidos los pacientes, los cuidadores y los médicos. Dado el papel clave de las personas en la Atención Sanitaria 4.0 (véase más arriba), este énfasis en las personas es fundamental y puede ayudar a lograr resultados óptimos tanto para los pacientes como para los médicos (véase más abajo el análisis del Cuádruple Objetivo).
Desde la perspectiva de la investigación, las siguientes implicaciones son de gran importancia:
- Es necesario centrarse en las personas: por ejemplo, pacientes, cuidadores y profesionales de la salud.
Al comparar la evolución entre la Industria 1.0 y la 4.0 y la Atención Sanitaria 1.0 y la 4.0, observamos que en ambos dominios se están desarrollando y utilizando nuevas tecnologías, equipos y datos. En la Industria 4.0, la participación de las personas se vuelve menos significativa junto con la creciente automatización. Sin embargo, en la Atención Sanitaria 4.0, con una mayor automatización y uso de la tecnología, la participación y la importancia de las personas se vuelven realmente más críticas. No solo los pacientes, los médicos y el personal de apoyo y relevante están incluidos en el sistema, sino que también sus responsabilidades están aumentando. Por ejemplo, los pacientes tendrán un papel cada vez más proactivo para monitorear y ajustar su salud a través de la retroalimentación proporcionada por dispositivos portátiles e información en línea. El trabajo de las organizaciones de atención sanitaria no se limita al horario de oficina o al horario regular, y necesita integrar un análisis continuo y una respuesta regular a las solicitudes de los pacientes. Desde la perspectiva del profesional de la tecnología sanitaria, las características y necesidades individualizadas (tanto de los pacientes como de los médicos) deben considerarse en el diseño y el servicio de sus productos. La forma en que diseñamos sistemas y procesos para la atención médica 4.0 tendrá un impacto crítico en el comportamiento de los pacientes, los cuidadores y los trabajadores de la salud.
- Es necesario centrarse en el sistema y el proceso: equipo, equipo de equipos, red de cuidadores, proceso distribuido a través de los límites organizacionales, participación de la comunidad.
La prestación de servicios de salud es un trabajo en “equipo”. Incluso una visita clínica estándar involucra a muchos miembros diferentes del equipo: pacientes, a veces cuidadores y múltiples médicos y trabajadores de la salud, por ejemplo, médicos, enfermeras, asistentes médicos, farmacéuticos, técnicos de laboratorio, etc. También pueden estar involucrados múltiples procesos, como el proceso de visita del paciente, el proceso de trabajo del cuidador, el proceso de gestión de la información, el proceso de documentos y facturación, etc. Estos equipos y procesos se expanden rápidamente cuando el sistema se vuelve más grande; por lo tanto, incluyen la extensión a otras organizaciones, la comunidad, varias redes sociales y la expansión de los límites físicos del sistema. No solo la comunidad de la salud, sino también otras partes de la sociedad y varias industrias (como la fabricación, el servicio, el transporte, las finanzas) estarán involucradas en la atención médica 4.0. Por ejemplo, la pandemia de COVID-19 ha afectado a todos y a todas las empresas, industrias y comunidades.
- Es necesario garantizar que nos centremos en los resultados clave de la atención sanitaria: Cuádruple Objetivo (4)
El objetivo cuádruple consiste en diseñar y optimizar el rendimiento del sistema de atención sanitaria mediante (1) la revolución de la experiencia del paciente, (2) la mejora de la salud de la población, (3) el control de los costes sanitarios y (4) la mejora de la satisfacción de los médicos. Los cuatro objetivos están interconectados y sirven como brújula para señalar la dirección de un sistema de atención sanitaria inteligente y conectado. La Atención Sanitaria 4.0 debe centrarse en estos resultados clave para equilibrar la dependencia positiva y negativa de los objetivos e integrarlos sistemáticamente.
6. Conclusiones y recomendaciones
La asistencia sanitaria 4.0 ofrece numerosas oportunidades y desafíos a la ingeniería de sistemas sanitarios. Para aprovechar las oportunidades y abordar los desafíos con el fin de lograr una asistencia sanitaria inteligente y conectada, proponemos las siguientes recomendaciones:
- En primer lugar, es necesario que participen muchas partes interesadas, incluidos todos los campos, desde la ingeniería, las ciencias de la salud y la educación, la mejora de la prestación de servicios de salud y la salud y las tecnologías de la atención sanitaria. Los múltiples ámbitos de especialización abordan diferentes perspectivas de los sistemas de atención sanitaria; sus diferentes puntos de vista y objetivos deben converger para lograr una visión universal y el Cuádruple Objetivo. Esto requiere un esfuerzo significativo de compromiso mutuo, comunicación, coordinación y compromiso entre disciplinas y perspectivas.
- En segundo lugar, es necesario utilizar muchas tecnologías y metodologías. Además de utilizar métodos cuantitativos, como técnicas de modelado, simulación, computación y optimización, también se deben utilizar enfoques cualitativos, como encuestas, diseño centrado en el ser humano, evaluación y observaciones de campo. Se debe dar preferencia a la combinación de métodos cuantitativos y cualitativos y a la mezcla de diversos métodos y datos. Además, los estudios empíricos y los proyectos experimentales, como la simulación médica, la realidad virtual y los estudios piloto, son un complemento esencial del modelado, especialmente antes, durante y después de la implementación de nuevas prácticas. Esto permitirá el aprendizaje continuo y la mejora de los procesos y resultados de la atención.
- En tercer lugar, tanto el hardware (equipos médicos, dispositivos y herramientas) como el software (modelado, computación, evaluación, etc.) deben estar conectados en un circuito. En el enfoque sociotécnico propuesto, las interacciones entre humanos y máquinas o entre humanos y tecnología se vuelven fundamentales para garantizar conexiones efectivas y una implementación segura de tecnologías inteligentes.
Por último, los seres humanos, incluidos los pacientes, los cuidadores y los trabajadores de la salud, deben estar en el centro de la atención sanitaria inteligente y conectada, tanto en la investigación como en la práctica. Es importante tener en cuenta sus características, necesidades, capacidades y limitaciones a la hora de diseñar e implementar una atención sanitaria inteligente e interconectada. Es fundamental abordar la cuestión de las disparidades y las desigualdades y garantizar que la Atención Sanitaria 4.0 esté diseñada para mitigar y reducir dichas desigualdades y permitir que todas las personas tengan acceso a una atención segura y de alta calidad. Además, se debe abordar el posible impacto negativo de las tecnologías en los sistemas sociotécnicos, como la brecha digital, lo que podría requerir esfuerzos del sector de la salud pública y un mayor reconocimiento del papel de los determinantes sociales de la salud.