- Investigación Publicado:30 de agosto de 2024
Gemma Turato John Whiteoak y Florín Oprescu
Hace más de dos décadas que sostengo que las empresas de salud son sistemas complejos, abiertos disipativos, basados en intercambios entre los responsables de procesos longitudinales, y proveedores internos, de información, logística y funcionalidad de la estructura. Proveedores de laboratorio, imágenes, endoscopia, farmacia, alimentación, cuidados, procedimientos, diálisis, aire limpio, agua segura, limpieza y hotelería. con una red, dinámica matricial que describe el viaje del paciente por el sistema de salud o el hospital. este trabajo plantea de pasar de un sistema matricial a uno intermedio con un lider de proceso, un staff, con mejor empowerment para decidir por las camas. Esta modalidad la venimos implementando empíricamente en el sagrado corazón de buenos aires, argentina, con micrisistemas de salud en cuidados progresivos que atienden 19 pacientes cada uno con un médico de staff y dos residentes de medicina interna en pacientes de cuidado moderado y cuidado intermedio. Esta modalidad nos permitió la fluidez del sistema técnico de toma de decisiones. Pero tampoco esto se sostiene, simplemente, sino que hay que formar médicos de planta, para que ejerzan esa función, un poco como case manager, internistas, trajando en equipo con enfermeros, administrativos y kinesiologos. Este modelo nos ha permitido algunos indicadores de alto nivel competitivo.

Se puede apreciar en este dashboard cual es el rendimiento de este esquema de atención en el mes de Junio de 2025.
Esta búsqueda bibliográfica sobre las organizaciones matriciales y su evolución en los sistemas de salud encontré este artículo que me permito compartir con Ustedes. Es muy interesante como debemos evolucionar en estos tiempos, como los vectores de la tecnología. La digitalización. la inteligencia artificial. En las mejoras de calidad no busquen la gran mejora, la bala mágica o de plata, sino muchas pequeñas mejoras que sean impulsoras del compromiso, la cooperación, y los resultados serán más importantes que los que nos imaginamos. Sentí el compromiso de sostener las organizaciones matriciales por las burocracias profesionales y mecánicas, que tanto daño le hacen a la modernización de las instituciones de salud. Afectación que no es teórica, sino que tiene consecuencias en las barreras de accesibilidad, en la postergación de los pacientes y la perdida de oportunidades.
La responsabilización de un agente en el proceso matricial, fortalece la coherencia del recorrido del paciente por su viaje dentro de la organización asistencial.
Las perspectivas de los profesionales de la salud aliados que pasan de una estructura matricial a una estructura centralizada basada en la profesión dentro de un entorno hospitalario público
Las razones por las que la estructura centralizada fue superior para los profesionales de la salud que trabajan en servicios basados en camas se pueden explicar a través de la teoría del diseño organizacional, que no solo destaca la importancia del contexto, sino también de adoptar un enfoque sistemático para alinear estructuras, procesos, liderazgo, cultura, personas, prácticas y métricas para permitir un rendimiento óptimo (Burton y Obel 2018 ).
Introducción
Para gestionar los desafíos asociados con el aumento de los costos y la demanda de atención médica, los administradores han estado buscando enfoques más eficientes para brindar atención de calidad y mejorar el rendimiento. Un enfoque común destinado a mejorar el rendimiento general en muchas organizaciones grandes, como los hospitales públicos, ha sido la reestructuración. Sin embargo, la evidencia pasada ha sugerido que implementar un cambio estructural sin la debida consideración de los requisitos únicos de los profesionales de la salud, como los empleados de salud aliados, puede tener implicaciones negativas (Braithwaite et al. 2006 ; Law y Boyce 2003 ; Mickan et al. 2019 ). Una revisión de profesionales de la salud aliados (AHP) que trabajan en Victoria, Australia, concluyó que no existe un mejor modelo estructural para los AHP, ya que son una fuerza laboral de apoyo que se conecta y contribuye a los requisitos y sistemas prioritarios locales (Buchan y Law 2016 ). En consecuencia, evitar el enfoque de «talla única» es fundamental cuando una organización propone una nueva estructura que involucra a los AHP (Braithwaite et al. 2006 ; Law y Boyce 2003 ). Esta es la premisa básica de la teoría del diseño organizacional que reconoce que no existe una única solución más adecuada para organizar y que las diferentes organizaciones no son igualmente efectivas o eficientes (Galbraith 1973 ; Burton y Obel 2018 ).
La teoría organizacional es definida por Jones ( 2013 ) como el “estudio de cómo funcionan las organizaciones y cómo afectan y son afectadas por el entorno en el que operan” (pág. 30). El enfoque de la teoría organizacional es comprender cómo organizar a las personas y los recursos para lograr los objetivos de las organizaciones (Greenwood y Miller 2020 ). Por lo tanto, para lograr sus metas, la organización necesita enfocarse tanto en la estructura como en la cultura. Además, el diseño organizacional trata sobre cómo y por qué se eligen varias funciones y presiona a los individuos y grupos de trabajo para que se comporten de ciertas maneras. Por lo tanto, si no se logra el equilibrio adecuado, esto puede tener un impacto significativo en el desempeño de la organización (Jones 2013 ).
La teoría multicontingencial del diseño organizacional, desarrollada por Burton y Obel ( 2004 ), explica esto con mayor detalle al relacionar las variaciones en el diseño organizacional con las variaciones en la situación de la organización (es decir, sus contingencias), las cuales, según concluyen, deben seleccionarse en función del contexto particular. Además, la descripción del contexto debe ser multidimensional e incluir componentes estructurales (es decir, objetivos, estrategia, estructura y tareas), componentes humanos (es decir, liderazgo, procesos de trabajo y personal) y coordinación (es decir, sistemas de control, sistemas de decisión, sistemas de información y mecanismos de incentivos).
Desde esta perspectiva, el diseño organizacional es más un proceso que una estructura que se adapta y evoluciona constantemente, y planifica para las contingencias que puedan surgir (Burton y Obel, 2004 ). Además, el diseño de una organización configura el flujo de información, recursos y apoyo, lo que determina de manera efectiva a quienes ostentan el poder (Myers, 1996 ). Los empleados de salud aliados son un buen ejemplo de cuándo el desequilibrio de poder en las grandes organizaciones de atención médica puede crear percepciones de trato inequitativo y hacer que los trabajadores se sientan privados de sus derechos. Si bien los AHP constituyen la segunda fuerza laboral más grande dentro de la industria de la salud en Australia y realizan una contribución significativa a las mejoras de la salud, esta contribución sigue sin ser reconocida debido a que gran parte de la política y la financiación de la salud se centran predominantemente en la medicina y la enfermería (Buchan y Law, 2016 ). Posteriormente, los AHP a menudo no son lo suficientemente visibles en la agenda de políticas de salud y hay poca evidencia disponible sobre su costo-beneficio y valor. En consecuencia, ha habido una relativa falta de análisis de la fuerza laboral de salud aliados y cómo contribuyen e influyen en las organizaciones de atención médica. Esto ha dado lugar a diseños organizacionales que tienen mínima consideración de los AHP y las contingencias que pueden afectar su desempeño y bienestar, lo que en última instancia ha resultado en resultados desfavorables (Boyce 2006 ; Robinson y Compton 1996 ; Turato et al. 2023 ).
Si bien existe cierto debate sobre la definición correcta de este personal (Turnbull et al., 2009 ), según la Asociación de Profesiones de la Salud Aliadas de Australia (AHPA, 2022), se consideran profesionales de la salud independientes de la medicina, la odontología y la enfermería, que brindan apoyo especializado en diversos servicios de salud. Por lo general, estos incluyen audiología, dietética, fisiología del ejercicio, terapia ocupacional, farmacia, fisioterapia, podología, psicología, radiología, trabajo social y logopedia. Suelen operar de forma autónoma y ejercer su profesión según un paradigma basado en la evidencia, utilizando un conjunto de conocimientos reconocido internacionalmente para brindar resultados óptimos a los pacientes (AHPA, 2022).
El enfoque de los AHP en los servicios basados en camas de hospitales públicos es trabajar dentro de un equipo multidisciplinario que ofrece un enfoque coordinado para la atención al paciente (AHPA, 2022). Este contexto de ritmo rápido requiere que los AHP tomen decisiones clínicas rápidas con frecuencia y sean adaptables y flexibles en las áreas clínicas cuando están bajo presión para satisfacer las demandas clínicas (Philip 2015 ). Requieren conocimientos y habilidades altamente técnicos para brindar atención en este entorno (por ejemplo, trabajador social que organiza alojamiento de crisis, fisioterapeuta que maneja una condición respiratoria grave para evitar un ingreso en la unidad de cuidados intensivos, terapeuta ocupacional que fabrica una férula de mano compleja después de una cirugía de trauma, farmacéutico que ayuda al equipo médico con la administración y dosis de medicamentos para pacientes con enfermedades agudas). Estos tipos de presiones distinguen un entorno basado en camas de hospitales públicos de un entorno comunitario o de atención primaria, en el que el grupo de clientes no está en las etapas agudas del tratamiento o que requiere experiencia altamente técnica de los AHP (Philip 2015 ). La evidencia relativamente limitada sugiere que para que los profesionales de la salud aliados funcionen de manera óptima en los servicios basados en camas de hospitales públicos se requiere un diseño organizacional eficiente y eficaz que tenga en cuenta tanto la naturaleza multifacética de la fuerza laboral de salud aliada como los niveles de gobernanza profesional y clínica necesarios para gestionarlos de manera eficaz.
Dadas las necesidades específicas de los AHP que trabajan en este sector del hospital, este estudio de caso proporciona perspectivas distintivas de los AHP, para comprender mejor sus requisitos operativos. Esto es importante para que los sistemas hospitalarios comprendan si están proponiendo una reestructuración con el objetivo de brindar servicios más eficientes, sostenibles y efectivos. No tomar en consideración los requisitos únicos de los AHP para funcionar de manera óptima y tratarlos de la misma manera que a la enfermería y la medicina probablemente resulte en peores resultados e impacte el desempeño (Turato et al. 2023 ). Una de las diferencias clave de los AHP en comparación con la enfermería y la medicina es la necesidad de que cada profesional de la salud aliado individual navegue por múltiples identidades con respecto a su profesión, la estructura y alineación general de la salud aliada y sus equipos interprofesionales (Porter y Wilton 2020 ). La diversidad de los AHP, cada uno con diferente experiencia técnica, caminos de capacitación, sectores de práctica y gobernanza profesional, hace que los AHP que trabajan en servicios basados en camas de hospital sean altamente complejos. Por lo tanto, a medida que la atención médica se torna cada vez más compleja y requiere un trabajo en equipo interdisciplinario continuo y un máximo retorno de la inversión en la fuerza laboral de salud, es fundamental que las organizaciones en las que trabajan los AHP hayan considerado los componentes estructurales, humanos y de sistema de su diseño para que se aproveche plenamente el potencial generalizado que representan los AHP (Australian Health Workforce Advisory Committee 2006 ).
En este estudio, se exploraron las perspectivas y experiencias de los profesionales de la salud asignados a camas de hospital que participaron en una transición de una estructura matricial a una estructura centralizada de salud aliada. El enfoque de la investigación fue un gran hospital público australiano multicéntrico y un servicio de salud con cinco grupos de orientación clínica (es decir, médico, quirúrgico, de mujeres y niños, comunitario y de salud mental). En 2017, la organización se expandió a servicios de nivel terciario con la incorporación de un nuevo hospital. En preparación para esto, los profesionales de la salud asignados se dispersaron en cada uno de los cinco grupos clínicos bajo la gestión de un director médico y de enfermería. Sin embargo, la estructura matricial no proporcionó los resultados esperados para los profesionales de la salud asignados que trabajaban en los grupos clínicos médico y quirúrgico, con una serie de preocupaciones desfavorables reportadas (por ejemplo, ambigüedad, menor flexibilidad de la fuerza laboral, aumento de costos y baja moral). Después de consultar con las partes interesadas clave y los profesionales de la salud asignados, se implementó una estructura centralizada de salud aliada para los profesionales de la salud asignados que trabajaban en las unidades clínicas médicas y quirúrgicas. Para medir los resultados, se recolectaron datos cualitativos a través de una encuesta en línea en junio de 2020, 2021 y 2022 mediante preguntas abiertas y reuniones confirmatorias para verificar los temas generados.
Este artículo presenta los hallazgos de este proceso iterativo y destaca la importancia de implementar la estructura adecuada, con los sistemas de gobernanza y apoyo adecuados para los profesionales sanitarios que trabajan en servicios hospitalarios con camas. Además, demuestra la importancia de que los administradores sanitarios estén bien informados sobre las complejidades de los profesionales sanitarios antes de considerar un cambio estructural que los incorpore en este contexto. Esta investigación contribuye a la teoría y la práctica relevantes al proporcionar una comprensión más profunda del tipo de estructura y funciones que pueden mejorar la experiencia de los profesionales sanitarios en servicios hospitalarios con camas. Asimismo, el artículo enfatiza que los matices contextuales únicos del trabajo de los profesionales sanitarios a menudo se pasan por alto durante una reestructuración, lo que puede tener consecuencias negativas (Turato et al., 2023 ). Dado que existe poca investigación empírica sobre la reestructuración de los profesionales sanitarios en servicios hospitalarios con camas, comprender las experiencias y perspectivas de los profesionales sanitarios que atraviesan cambios estructurales aporta evidencia que puede mejorar futuras reorganizaciones estructurales de esta fuerza laboral y maximizar aún más su potencial y productividad en entornos hospitalarios públicos.
Antecedentes/teoría
Teoría organizacional
La teoría organizacional se ha desarrollado en tres eras, y los primeros teóricos de la organización clasificaron las estructuras organizacionales como mecanicistas u orgánicas (Anand y Daft, 2007 ). La primera era adoptó predominantemente estructuras mecanicistas desde mediados del siglo XIX hasta finales de la década de 1970 y fueron diseñadas para entornos organizacionales estables y simples con una incertidumbre baja a moderada. Se describieron como pirámides autónomas, de arriba hacia abajo, que contenían procesos organizacionales internos que tomaban materias primas y las transformaban en productos que luego se distribuían a los clientes (Anand y Daft, 2007 ). La segunda era incluyó estructuras y sistemas organizacionales orgánicos que fueron diseñados para entornos inestables, complejos y cambiantes, que las estructuras mecanicistas no podían gestionar. Esta era ganó impulso en la década de 1980 y se extendió hasta mediados de la década de 1990 e incorporó diseños organizacionales orgánicos horizontales con una estructura jerárquica aplanada, híbrida y equipos multifuncionales (Daft, 2016 ).
Una tercera era se formó a mediados de la década de 1990 y se extiende hasta la actualidad, impulsada por factores como internet, la competencia global con mano de obra barata, la automatización de las cadenas de suministro y la externalización de conocimientos para agilizar la producción y la entrega de productos y servicios. Durante este período, evolucionaron las estructuras, incluyendo las funcionales, divisionales, matriciales, geográficas globales, modulares, de equipos y virtuales (Daft, 2016 ). Dado que este estudio de caso se centra en las estructuras divisionales y matriciales centralizadas, a continuación se presentará un breve resumen de cada una.
La estructura divisional incorpora varios departamentos funcionales agrupados bajo un jefe de división. Cada grupo funcional de una división cuenta con su propio equipo de marketing, ventas, contabilidad, fabricación y producción. Las ventajas incluyen que cada área especializada puede centrarse más en el negocio y el presupuesto; los empleados comprenden sus responsabilidades; se mejora la eficiencia de los servicios; y la coordinación es más sencilla gracias a la accesibilidad a todas las funciones. Las desventajas de esta estructura incluyen el aislamiento y la insularidad de las divisiones entre sí, y que los diferentes sistemas, como contabilidad, finanzas y ventas, pueden verse afectados por una comunicación y coordinación deficientes e infrecuentes de la misión, la dirección y los valores de la organización (Daft, 2016 ).
La estructura matricial es una estructura orgánica destinada a responder a la incertidumbre, complejidad e inestabilidad del entorno (Burton et al. 2015 ; Daft 2016 ). La estructura matricial se originó en un momento de la década de 1960 cuando las empresas aeroespaciales de los Estados Unidos contrataron con el gobierno. Desde entonces, esta estructura ha sido imitada y utilizada por otras industrias y empresas, ya que proporciona flexibilidad y ayuda a integrar la toma de decisiones en empresas organizadas funcionalmente. El diseño matricial tiene autoridad formal a lo largo de dos dimensiones: los empleados reportan a un jefe departamental funcional y simultáneamente a un jefe de equipo de producto o proyecto. Este reporte dual se ha descrito como una de las debilidades significativas de las estructuras matriciales debido a la confusión y los conflictos que los empleados experimentan al reportar a dos jefes. Por lo tanto, se requiere un diseño detallado del proceso de toma de decisiones en cada punto de unión para una organización matricial exitosa (Burton et al. 2015 ; Daft 2016 ). Además, para tener éxito, una estructura matricial requiere contingencias importantes, como el clima, el liderazgo, el intercambio de conocimientos, la tecnología de la información y los incentivos, correctamente diseñados y alineados entre sí (Burton et al., 2015 ). La siguiente sección describirá brevemente los enfoques estructurales específicos de las áreas de salud aliada y resumirá las implicaciones para la atención por parte de los profesionales de la salud de la salud que se reportan en la literatura.
Modelos de salud aliados
A mediados de la década de 1990, los AHP se incorporaron comúnmente a las estructuras organizacionales emergentes en el cuidado de la salud, con un creciente cuerpo de investigación publicado sobre los impactos en los AHP (Law y Boyce 2003 ). En general, se reconoce que las estructuras de salud aliadas se pueden clasificar en cuatro tipos: (1) el modelo médico tradicional, (2) división de salud aliada, (3) matriz clínica y (4) modelo de descentralización integrada (Boyce 1991 ). El modelo médico tradicional es donde los departamentos individuales basados en la profesión reportan a un director médico (Boyce 1991 ; Law y Boyce 2003 ). Este modelo es una práctica común en muchos hospitales pequeños en los que hay un pequeño número de AHP. Sin embargo, el modelo es poco común en entornos hospitalarios más grandes en Australia, donde hay un gran número de empleados dentro de cada profesión que requiere gobernanza y supervisión profesional (Boyce 2006 ).
En el modelo de división de salud aliada (es decir, una estructura centralizada basada en la profesión), un director de salud aliada es miembro del grupo de liderazgo ejecutivo y los profesionales de la salud auxiliares están centralizados en una división (Boyce, 2001 ; Law y Boyce , 2003 ). Se argumenta que las principales ventajas de este modelo son la mejora del flujo de comunicación entre la alta dirección y los gerentes departamentales, y que posiciona a la salud aliada como un sector con mayor estatus e identidad colectiva (Boyce, 2001 ). Las desventajas que se alegan son la concentración de poder en la gestión, la competencia entre las profesiones y una menor identificación con una visión integral de la organización (Boyce, 2001 ).
En las organizaciones de atención médica, implementar la estructura matricial implicó dar control financiero a las unidades clínicas y los servicios que se organizaban en torno a los pacientes en lugar de a los proveedores (Braithewaite et al. 2006 ; Law y Boyce 2003 ). Esto resultó en la dispersión de los AHP individuales en unidades clínicas con una relación de autoridad dual entre las líneas de informes profesionales y operativas (Boyce 2006 ). A menudo, se designa un puesto de asesor de salud aliado a nivel ejecutivo para abordar los problemas de salud aliados que ocurren dentro de las subunidades clínicas (Boyce 2001 ). En el entorno del hospital público, la literatura sugiere que una estructura matricial brinda múltiples beneficios, como la reducción del tiempo y los costos de hospitalización, mejor accesibilidad para los pacientes y mejor coordinación de la atención (Braithwaite et al. 2006 ; Burton et al. 2015 ; Callan et al. 2007 ; Mueller y Neads 2005 ). El objetivo de incluir a los profesionales sanitarios auxiliares fue fomentar una mejor colaboración y cooperación en el equipo multidisciplinario (Porter y Wilton, 2020 ). Sin embargo, la creciente evidencia disponible reporta numerosos resultados negativos, incluyendo ineficiencias operativas, pérdida de identidad profesional, ambigüedad en las líneas jerárquicas duales, baja moral, baja satisfacción laboral e impactos negativos en la prestación de servicios (Braithwaite et al., 2006 ; Callan et al., 2007 ; Porter y Wilton , 2020 ; Robinson y Compton , 1996 ; Turato et al., 2023 ).
El modelo híbrido, clasificado como modelo de descentralización integrada, combina la división de salud aliada y la estructura matricial (Boyce, 1991 ). En esta estructura, los presupuestos de salud aliada permanecen bajo el control de la salud aliada; sin embargo, a menudo se requiere documentación clara de cómo los profesionales de la salud proporcionarán atención a cada una de las unidades clínicas. En este modelo, se sugiere que la colaboración aporta beneficios de una planificación operativa y estratégica transparente, incluyendo la capacidad de implementar investigación, educación clínica, desarrollo individual del personal y servicios clínicos de calidad profesional (Mueller y Neads, 2005 ). Sin embargo, este modelo requiere buenas relaciones entre las partes interesadas clave para garantizar su viabilidad.
Los modelos de salud aliados descritos anteriormente ofrecen una breve descripción general de cada uno, y algunos demuestran mayores ventajas potenciales para los profesionales de la salud ambiental (PAA). Si bien la información disponible sobre los impactos del cambio estructural en los PAA es cada vez mayor, la investigación sobre los impactos para los PAA que experimentan dicho cambio es aún limitada. En este estudio, se exploran las percepciones y experiencias de los PAA que han hecho la transición de una estructura matricial a una centralizada de salud aliado dentro de los servicios hospitalarios públicos basados en camas. Los objetivos del estudio son, en primer lugar, contribuir a la brecha actual en el conocimiento sobre los factores que pueden mitigar las experiencias negativas de los PAA cuando los administradores hospitalarios consideran una reestructuración en este contexto. En segundo lugar, qué estructuras o estrategias de apoyo se requieren para satisfacer las complejas necesidades de los PAA que trabajan en este contexto dinámico. Por lo tanto, este estudio de caso aborda la siguiente pregunta de investigación:
RQ1: ¿Cuáles son los conocimientos y experiencias de los profesionales de la salud que están en transición desde una estructura matricial a una estructura centralizada basada en profesiones dentro de los servicios basados en camas de los hospitales públicos?
Contexto de la investigación y antecedentes del caso
La región de Australia donde se realizó el estudio se describe como periurbana, con una población estimada de 400 000 personas en 2022. Es la quinta zona más poblada de Queensland y ha crecido de forma sostenida a una tasa media anual del 2,4 % interanual desde 2018. Es un centro turístico que atrae a más de 3,2 millones de visitantes al año. La economía ha superado a la mayoría de las demás economías regionales de Australia en términos de crecimiento durante los últimos 15 años en varios sectores clave, como la sanidad, la educación, las finanzas y los servicios profesionales empresariales (Connection Australia, 2023 ). La investigación del estudio de caso se llevó a cabo en un hospital y servicio de salud con varios campus, con una nueva instalación terciaria que se inauguró en 2017. Esta instalación proporciona servicios de nivel terciario a la comunidad y la capacidad clínica para atender servicios de atención hospitalaria y ambulatoria de alta complejidad. El servicio de salud es un organismo estatutario independiente regido por una Junta según la Ley de Hospitales y Juntas de Salud de 2011. El servicio de salud opera de acuerdo con un acuerdo de servicio que identifica los servicios que se proporcionarán, los acuerdos de financiación, los indicadores de desempeño y los objetivos para garantizar que se logren los resultados de salud esperados para la comunidad.
Para prepararse para esta expansión, el personal de salud aliado (aproximadamente 600 empleados) se integró a la estructura matricial de la organización en 2014. La organización consideró que esto fomentaría una cultura multidisciplinaria de colaboración, reduciría las brechas en los servicios y mejoraría la consistencia de los servicios de salud aliados. Esto, a su vez, involucraría a los profesionales de la salud aliados en la planificación operativa de la dirección clínica y mejoraría la presentación de informes sobre su desempeño. Cada profesional de la salud aliado fue asignado a uno de cinco grupos de servicios con orientación clínica: médico, quirúrgico, de la mujer y la familia, de salud mental y comunitario. Los grupos de imagenología médica y farmacia permanecieron como grupos independientes que reportaban operativa y profesionalmente a un director de dichas profesiones. Posteriormente, cada director reportaba al director de servicio del grupo médico. La nueva instalación terciaria proporcionó al hospital y al servicio de salud un total de aproximadamente 884 camas en 2018, que aumentó a 1032 camas en 2022. La dotación de personal aumentó de aproximadamente 4500 empleados equivalentes a tiempo completo (ETC) a 6500 en 2022, con un presupuesto operativo en el informe anual 2021-22 de 1.450 millones de dólares.
Una consecuencia de la estructura matricial fue la eliminación de los roles de líder ejecutivo y director profesional de salud aliada. La Figura 1 ilustra que estos roles fueron reemplazados por roles de gerente operativo de salud aliada para cada grupo de servicio que formaba parte del equipo multidisciplinario de liderazgo del grupo de servicio, y un rol de director clínico de salud aliada, que proporcionaba liderazgo profesional general para la salud aliada.
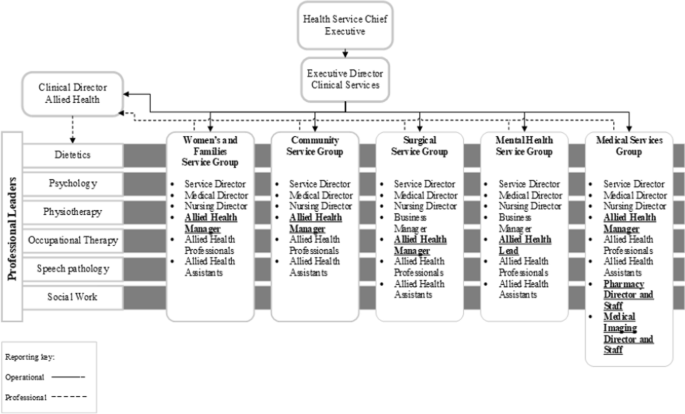
Los AHP en la estructura matricial reportaban operativamente a un gerente de salud aliado y profesionalmente a un líder profesional (es decir, línea gris horizontal en la Fig. 1 ), quien no tenía responsabilidad operativa ni presupuestaria. Esto resultó en que muchos AHP tuvieran responsabilidades de reporte duales: a un gerente o líder de salud aliado para los requisitos operativos y a un líder profesional para la gobernanza profesional (Turato et al., 2023 ).
El cambio estructural a una alineación matricial se encontró con una serie de consecuencias negativas, particularmente dentro de los grupos médicos y quirúrgicos (Turato et al. 2023 ). Algunas de estas incluyeron confusión sobre las líneas de reporte con múltiples conversaciones necesarias para resolver asuntos de fuerza laboral. Otra incluyó mayores costos e ineficiencias debido a una mayor administración (por ejemplo, varios AHP eran empleados agregados con más de un número de puesto para cada unidad clínica para la que trabajaban, y algunos miembros del personal tenían hasta cuatro números de puesto). El aumento en el número de puestos multiplicó el papeleo involucrado para administrar al empleado, lo que aumentó el costo, el tiempo, los posibles errores y la repetición del trabajo requerido. Esto condujo a oportunidades limitadas para rotaciones de personal y oportunidades profesionales debido a la administración necesaria para gestionar esto. Otras incluyeron un crecimiento limitado en los niveles de personal debido a que el presupuesto era propiedad de cada unidad clínica y, a menudo, la dotación de personal de salud aliada no era defendida ni comprendida por la unidad clínica (por ejemplo, decisiones sobre el aumento de FTE de salud aliada y en qué profesión a menudo no había una planificación o razonamiento sólido). Otra preocupación planteada por los profesionales sanitarios auxiliares fue que la voz general de los profesionales sanitarios auxiliares en la organización se vio minimizada debido a la estructura matricial, lo que provocó que los profesionales sanitarios auxiliares reportaran una percepción de inferioridad dentro de la organización. Todos estos factores, en última instancia, llevaron a reportar una baja moral y un menor bienestar (es decir, resultados de la encuesta de opinión de empleados del sector público de 2017 a 2019).
Los impactos negativos reportados llevaron a la decisión estratégica de implementar una estructura centralizada de profesionales de la salud aliados mediante la fusión de profesionales de la salud auxiliares (PAA) en los grupos médico y quirúrgico. Los objetivos planteados para el retorno a una estructura centralizada incluían:
- Reducir el riesgo del paciente a través de una lente disciplinaria mejorada.
- Disminuir la confusión sobre las líneas de reporte y mejorar la comunicación.
- Disminuir la duplicación de tareas para los AHP dentro de cada grupo de servicios.
- Mejorar la flexibilidad para movilizar a los AHP en función de la prioridad clínica.
- Mejorar la gobernanza y la rendición de cuentas de los AHP.
- Disminuir tiempos de administración e ineficiencias estructurales.
- Mejorar el apoyo a las instalaciones fuera del centro terciario.
- Mejorar la capacidad de implementar nuevos modelos de atención, innovación e investigación.
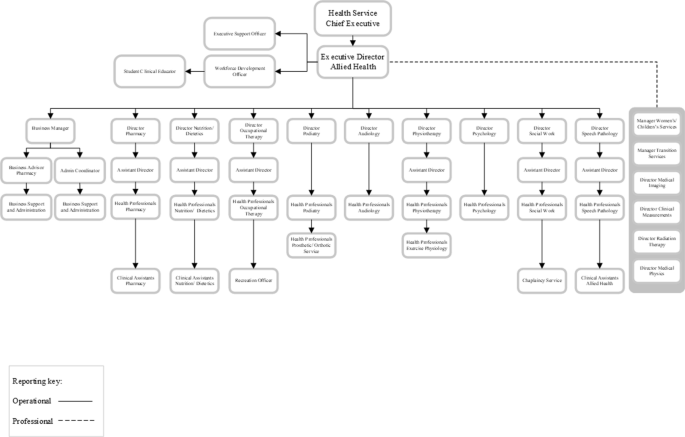
La estructura centralizada de salud aliada comenzó en enero de 2020 y restableció lo que se había desmantelado en 2014. La estructura eliminó los roles de líder profesional y gerente de salud aliada, y creó roles de director profesional, responsables de los requisitos operativos y profesionales. El rol de director clínico de salud aliada se realineó como director ejecutivo de salud aliada, reportando al director ejecutivo. La Figura 2 ilustra el organigrama de la estructura centralizada de salud aliada.
Diseño del estudio
Esta investigación presenta datos cualitativos recopilados mediante un cuestionario abierto mediante una encuesta en línea. Las preguntas se centraron en por qué y cómo percibían los profesionales sanitarios la nueva estructura centralizada y se repitieron anualmente durante tres años (es decir, 2020, 2021 y 2022). También se realizaron reuniones de seguimiento con cada profesión para confirmar los temas derivados de la retroalimentación de la encuesta.
La encuesta solicitó a los participantes su consentimiento para el uso de sus datos en la investigación. Los participantes que no dieron su consentimiento fueron excluidos del análisis final de la investigación. El estudio se realizó de acuerdo con las directrices de la Declaración de Helsinki y fue aprobado por el Comité de Ética del Hospital Prince Charles, Queensland Health Human Research Committee (HREC 18/QPCH/238 del 30/08/2021).
Participantes/recopilación de datos
La Tabla 1 muestra los tipos de profesiones y el número de personal que consintió en participar en el estudio. La nueva estructura de servicios de salud afines incorporó servicios hospitalarios con camas dentro de los grupos Médico-Quirúrgicos, con un total de ETC de aproximadamente 400 para 2022. Durante la fase de planificación del estudio, el personal expresó su preocupación por ser identificable si participaba en una encuesta. Por ejemplo, las profesiones con un número reducido de personal (es decir, audiología, podología, psicología) percibieron que podrían ser identificables si se les solicitaba que revelaran su género, rango de edad, años de experiencia en la profesión/organización, nivel de educación, etc. Por lo tanto, para fomentar una mayor participación, se redujeron al mínimo los datos demográficos, y la encuesta se centró en obtener retroalimentación cualitativa sobre el cambio estructural.
Tabla 1 Número de participantes que completaron la encuesta en cada profesión a lo largo de tres años
Este sector de la fuerza laboral generalmente está compuesto por una variedad de niveles de personal, desde asistentes, recién graduados, personal de grado básico, sénior, avanzado y de gestión. El personal que participó en cada profesión suele ser representativo de los roles profesionales que se desempeñan en este sector. No es sorprendente que las profesiones de fisioterapia, terapia ocupacional y trabajo social cuenten con un mayor número de profesionales clínicos que trabajan en servicios de atención en cama y, por lo tanto, tengan una mayor representación en los resultados de la encuesta. Además, el número total de empleados que participaron en la encuesta por profesión se indica entre paréntesis en la Tabla 1 para demostrar la representatividad de la muestra respecto a la población total de esa profesión.
La profesión de farmacia no se incluyó inicialmente en la nueva estructura centralizada. Se incorporó a la nueva estructura en 2021, pero después de la encuesta de 2021. Esto explicaría la tasa de no respuesta de esta profesión en 2020 y 2021, pero una tasa de finalización más alta en 2022. El área de imagenología médica no se incorporó a la nueva estructura centralizada de las áreas de salud afines y no participó en la encuesta.
La tasa de respuesta osciló entre el 25 % (2020), el 23 % (2021) y el 24 % (2022) a lo largo de los tres años. Esta tasa de respuesta es comparable a la de un estudio similar publicado por Porter y Wilton ( 2020 ) sobre identidad profesional, en el que recopilaron datos tras una reestructuración organizativa en la que los profesionales sanitarios de atención primaria (PAS) se integraron en una estructura matricial, dentro de una gran red sanitaria multicéntrica en Victoria, Australia. La tasa de respuesta para cada encuesta realizada antes y después fue del 23,4 % y del 20,8 %.
La encuesta incluyó dos preguntas abiertas sobre las barreras o problemas percibidos por los profesionales sanitarios de la salud (PAS) en relación con la estructura centralizada y los factores facilitadores o sugerencias para mejorar la implementación. Además, se solicitó a los participantes que compartieran su opinión sobre el cambio estructural con los objetivos y las razones para implementarlo (véase el Apéndice 1 para obtener una copia de la encuesta).
Análisis de datos
Para analizar los datos narrativos, se realizó un análisis temático manual utilizando una metodología de análisis temático de seis fases desarrollada por Braun y Clarke ( 2006 ). El método de análisis de datos contiene una rigurosa metodología de codificación y categorización impulsada por los datos recopilados durante el proceso de evaluación, en lugar de cualquier preconcepción analítica (Nowell et al., 2017 ). El análisis implicó un enfoque inductivo que primero identifica temas, que se analizan inicialmente de forma descriptiva antes de progresar a una forma interpretativa. La forma interpretativa intenta mirar más allá de la superficie de los datos, donde se deducen el significado más amplio y las implicaciones finales de los temas/patrones a través del compromiso con la literatura (Braun y Clarke, 2006 ).
Para extrapolar los temas subyacentes, la primera fase consistió en migrar los datos narrativos sin procesar de las encuestas a la columna A de una hoja de cálculo de Microsoft Excel (una hoja por cada pregunta 3, 4 y 5). El investigador principal dedicó tiempo a leer y releer los datos sin procesar de cada una de estas preguntas, anotando las ideas iniciales, los pensamientos y los posibles códigos/temas (en la columna B). El investigador principal utilizó esta parte del proceso como una fase clave del análisis de datos; en otras palabras, como un acto interpretativo (Lapadat y Lindsay, 1999 ) en el que buscó significado en los datos.
La segunda fase incluyó la generación de una sola columna con todos los comentarios de las preguntas 3, 4 y 5. Esta columna de datos por pregunta se ordenó y revisó para eliminar cualquier entrada duplicada. El siguiente paso fue el proceso de codificación para determinar los posibles temas que surgían de los datos. No se habían definido áreas temáticas predeterminadas antes de iniciar el proceso de codificación. Para la codificación, se revisó cada celda (comentario del participante) de la columna de datos de las preguntas 3, 4 y 5 y se le asignó un posible área temática, a la que se le aplicó un código de color (amarillo, azul, naranja, gris, etc.).
Este enfoque inductivo basado en datos condujo finalmente a la identificación de áreas temáticas iniciales, cada una etiquetada con un color diferente. Los tipos de temas que surgieron de los datos se basaron en similitudes de palabras para crear el tema. Por ejemplo, para la pregunta 4 sobre barreras/problemas, muchos participantes hablaron sobre los problemas relacionados con las arduas tareas administrativas. Este tipo de comentarios se codificaron para capturar la esencia de lo que expresaban los participantes, por ejemplo, administración ineficiente y ardua. Los códigos se asignaron a los posibles temas para la pregunta 4, de los cuales uno incluía «administración ineficiente». Por el contrario, para la pregunta 3, relativa al cumplimiento de los objetivos, muchos percibieron una mejora significativa y eficiencias en la administración, con el código formulado como «administración mejorada». Los códigos de la pregunta 3 se colocaron junto a los posibles temas, y los relacionados con una mejor administración se clasificaron bajo el tema » sistemas/procesos mejorados » para su posterior análisis y debate. Si algunos puntos se incluían en dos temas, se duplicaba la celda de la hoja de cálculo con los datos brutos y se codificaba por colores cada celda para asegurar que todo quedara registrado. Utilizando la herramienta de ordenamiento de Excel, los datos se ordenaron por el color asignado a cada celda y, por lo tanto, por área temática. Este método de ordenamiento y cotejo reunió todos los puntos clave de cada tema, lo que determinó la frecuencia con la que los participantes lo planteaban, lo que a su vez ayudó a los investigadores a determinar la importancia de un tema (p. ej., para la pregunta sobre objetivos, se consideró cuidadosamente en el análisis la frecuencia con la que los encuestados percibían si creían que se estaban cumpliendo todos los objetivos, frente a si creían que uno o más no se estaban cumpliendo). Tras ordenar y combinar afirmaciones similares, el análisis inicial de datos codificados por colores resultó en una lista de comentarios ordenados según posibles códigos/temas para cada una de las preguntas seleccionadas.
En la tercera fase, los investigadores analizaron e interpretaron los datos para comprenderlos en su conjunto, en lugar de simplemente parafrasearlos o describirlos. Tras el ejercicio inicial de codificación, los datos de cada pregunta se copiaron a una segunda hoja de cálculo de Excel. Este paso implicó una primera revisión de los datos y la agrupación de comentarios similares para consolidarlos. Cada vez que se realizaba la revisión para cada área temática por pregunta, los datos se movían a una nueva hoja de cálculo de Excel. El motivo de utilizar varias hojas de cálculo era que los investigadores podían retroceder un paso al conjunto de datos no consolidados anterior si fuera necesario.
Para limitar el sesgo del investigador y garantizar la credibilidad y precisión de los datos, la cuarta fase implicó un enfoque de confirmación por parte de dos investigadores, en el que se revisó cada etapa del análisis de datos. El primer nivel consistió en la revisión de los extractos de datos codificados para determinar si formaban un patrón coherente. De ser así, el investigador pasó al segundo nivel de esta fase para determinar la validez de los temas individuales en relación con el conjunto de datos. El investigador principal repasó todo el conjunto de datos para, en primer lugar, determinar si los temas encajaban con el conjunto de datos y, en segundo lugar, codificar cualquier dato adicional dentro de los temas que se hubiera omitido en etapas anteriores de codificación. Los pasos de transferencia de datos se repitieron cinco veces (análisis comparativo constante) para generar finalmente los temas más destacados. Este proceso generó un mapa temático del análisis para garantizar la coincidencia entre el análisis y los datos. El investigador principal detuvo este proceso cuando los ajustes de los datos no aportaron nada sustancial y utilizó dos métodos para organizar y analizar los datos. El primero, desde el tema más frecuente hasta el menos frecuente, se relaciona con la frecuencia con la que los participantes mencionan la información. El segundo incluyó el efecto Rashomon, mediante el cual un mismo evento se describe desde la perspectiva de más de un participante (Sandelowski , 1998 ).
La quinta fase definió y nombró los temas, la cual comenzó una vez que ambos investigadores estuvieron satisfechos con el mapa temático de los datos. Esto implicó que los investigadores definieran y refinaran los temas para identificar la esencia de cada uno y determinar qué aspecto de los datos capturaba cada uno. Esta fase incluyó la elaboración de informes sobre los temas y su presentación a los profesionales sanitarios que tuvieron la oportunidad de completar la encuesta anónima y se ofrecieron como voluntarios para asistir a una de las reuniones de confirmación. Estas reuniones aclararon y corroboraron los temas generados, lo que confirmó el conjunto final de temas emergentes. Es importante destacar que los objetivos, las barreras y las soluciones se analizarán a continuación bajo cuatro temas clave en un enfoque combinado, debido a que muchas de las soluciones son similares a los objetivos de la nueva estructura y a la inversa de las barreras. Esto evitó la duplicación de información en la sección de resultados/discusión.
Resultados y discusión
Tema 1: sistemas y procesos
El tema más destacado a lo largo de los tres años fue que la estructura centralizada había mejorado enormemente los sistemas y procesos necesarios para que los AHP operaran sus funciones esenciales dentro de los servicios basados en camas de hospital. Los hallazgos sobre la mejora en los sistemas y procesos son similares a los estudios descritos en la literatura que describen beneficios comparables de una estructura centralizada basada en profesiones de la salud aliadas en entornos de hospitales públicos (Law y Boyce 2003 ; Mickan et al 2019 ; Robinson y Compton 1996 ). El siguiente comentario resume el sentimiento general de los participantes a lo largo de los tres años: «Creo que, en general, las cosas van muy bien para la salud aliada y la nueva estructura está cumpliendo los objetivos que se propuso lograr, hay una verdadera sensación de esperanza para el futuro» (terapeuta ocupacional). Los datos de la encuesta indicaron que una alta proporción de AHP percibieron que se estaban logrando los objetivos planteados de la nueva estructura y que una estructura centralizada en los servicios basados en camas para AHP funcionaba bien. Esto también se confirmó en las reuniones de confirmación; Sin embargo, en estas reuniones se destacó que cada profesión necesitaba una estructura de gobernanza que pudiera dar cabida a sus diversos requisitos profesionales.
Por lo tanto, una característica estructural prominente y positiva destacada por los participantes fue el punto único de rendición de cuentas para cada profesión, que, en su opinión, mejoró los procesos al disminuir la ambigüedad y mejorar la comunicación (Mickan et al., 2019 ). Entre los comentarios que destacaron esto se incluyen: « La claridad en las líneas jerárquicas y los canales de comunicación mejora la velocidad de respuesta a las necesidades de servicio» (fisioterapeuta) y « La nueva estructura es un cambio positivo con menos confusión en torno a las líneas jerárquicas» (logopeda). Además, una sola línea jerárquica disminuyó la duplicación de tareas y, posteriormente, agilizó las tareas de nómina y administración. Esto resultó en una cantidad significativamente menor de empleados con múltiples números de puesto, lo que redujo el tiempo necesario para realizar muchas tareas administrativas relacionadas, lo que resultó en una mayor eficiencia. Los siguientes comentarios reforzaron este punto de vista: «Las líneas jerárquicas son más fáciles de gestionar para las necesidades operativas y clínicas» (trabajador social) , « La comunicación directa a través de cada profesión significa que las tareas administrativas son más ágiles» (psicólogo) , «La comunicación y la capacidad de implementar nuevos modelos de atención parecen ser más ágiles y contar con mejor apoyo» (fisioterapeuta) y «La nueva estructura es mucho más eficiente desde una perspectiva administrativa y de nómina; no necesito pasar horas corrigiendo errores de nómina, gracias» (miembro del personal administrativo). Estos beneficios tuvieron implicaciones sustanciales no solo para los profesionales sanitarios externos, sino también para la organización debido a procesos más ágiles y eficientes. Por ejemplo, la agrupación de cada profesión permitió al director de cada área profesional completar y aprobar acciones con mayor prontitud, reduciendo la duplicación de recursos y los costosos errores administrativos.
Otro beneficio destacado de las líneas únicas de responsabilidad fue la capacidad de cada director para movilizar a su personal de forma flexible y fluida. Esto mejoró la prestación de servicios clínicos priorizados gracias a negociaciones más sencillas con los administradores médicos y de enfermería. También mejoró significativamente la gobernanza y la rendición de cuentas del personal dentro de cada profesión. Además, los comentarios de los participantes indicaron que creían que esto reducía el riesgo para los pacientes al contar con una perspectiva profesional mejorada mediante altos estándares de supervisión profesional, capacitación y apoyo. Los siguientes comentarios resumen la opinión general: «Hay un sentido de equipo, una mayor rendición de cuentas, un mayor apoyo profesional y mejores oportunidades profesionales con la nueva estructura, así como una mejor movilización del personal para cubrir las bajas por emergencia» (logopeda). Los participantes expresaron su satisfacción por poder rotar entre especialidades clínicas, lo que mejoró sus oportunidades profesionales y la planificación de la sucesión.
Uno de los pocos ejemplos relacionados en la literatura incluyó la investigación de Robinson y Compton ( 1996 ) que proporcionó aprendizajes prácticos de su reestructuración de una matriz a un modelo centralizado para el personal de fisioterapia. Similar a los hallazgos en este estudio de caso, demostraron para la profesión de fisioterapia múltiples beneficios de un modelo centralizado en servicios basados en camas de hospital en comparación con un modelo matricial en un período muy corto. Una similitud prominente encontrada no solo para la fisioterapia, sino para todas las profesiones incluyó las mejoras operativas como el mantenimiento de los niveles de personal debido a la posibilidad de tener control del presupuesto. Esto resultó en ahorros que se hicieron muy rápidamente debido a la racionalización de procesos, como el reclutamiento, la programación, la reposición, el pedido de stock no laboral, etc. El siguiente comentario destaca esto, » podemos adoptar un enfoque de toda la profesión para el movimiento de personal en áreas de mayor necesidad, lo cual es apreciado y efectivo, especialmente en épocas de licencia significativa no planificada debido a COVID y la necesidad de aislar» (terapeuta ocupacional).
Muchas de las eficiencias del sistema y de los procesos obtenidas gracias a que cada profesión tenía control del presupuesto se debieron a la profunda comprensión y el conocimiento que tenían los directores sobre su profesión y sobre la mejor manera de gobernar, programar y gestionar la fuerza laboral sin problemas en comparación con la estructura anterior en la que el gerente operativo no era de la misma profesión, lo que a menudo resultaba en arduas comunicaciones entre múltiples partes interesadas para gestionar la demanda clínica en las unidades clínicas.
Tema 2: identidad profesional
El segundo tema destacado demostró que la identidad de cada profesión se desarrolló muy rápidamente dentro de la estructura centralizada, y los participantes, en general, expresaron sentirse más apoyados y cómodos en su propia profesión. Los datos analizados de la encuesta (y confirmados en reuniones profesionales) indicaron que muchos encuestados percibieron positivamente el regreso a una estructura basada en la profesión. Un alto porcentaje de los participantes indicó que operar como grupos profesionales y estar en una estructura centralizada de profesionales de la salud aliados se adaptaba mejor a la persona y al entorno, en comparación con el cambio asociado a trabajar en una estructura matricial. Muchos profesionales de la salud asociados percibieron un fuerte sentido de familiaridad y pertenencia a su profesión y a los profesionales de la salud aliados, en comparación con su sentido de pertenencia a su unidad clínica y a la organización. El siguiente comentario respalda la opinión general: « Los equipos dirigidos por profesionales específicos han demostrado su eficacia, y así es como funcionan otros centros de atención terciaria en Queensland. Que una profesión diferente dirija una disciplina de la que se sabe muy poco es una receta para el desastre, como hemos comprobado en nuestra estructura anterior» (dietista).
Esto se alinea con los hallazgos en investigaciones que previamente han identificado la importancia de la identidad profesional entre los AHP (Braithwaite et al. 2006 ; Porter y Wilton 2020 ). Esto es consistente con la multitud de comentarios de los participantes de que la nueva estructura estaba proporcionando una sólida gobernanza y rendición de cuentas para cada profesión. El siguiente comentario destaca la percepción general de los participantes, » la estructura centralizada proporciona una mayor rendición de cuentas en toda la organización y una gobernanza y consistencia uniformes para el personal de salud aliado» (psicólogo). Esto es particularmente importante en los servicios basados en camas de hospital dadas las habilidades altamente especializadas requeridas para trabajar de manera competente en este entorno. Por el contrario, hubo un pequeño número de encuestados que se identificaron más positivamente con la estructura matricial, describiendo una fuerte lealtad con su equipo multidisciplinario y/o unidad clínica. Por lo tanto, los hallazgos refuerzan la importancia de gestionar la identidad profesional de los AHP durante el cambio estructural, dado que sus experiencias de la alineación estructural pueden percibirse de manera diferente (Beasley et al. 2020 ; Porter y Wilton 2020 ).
Esto se puede explicar a través de la Teoría de la Identidad Social en la que un individuo se identifica con grupos sociales en parte para mejorar la autoestima, lo que probablemente explica por qué, en este caso, algunos de los AHP no se adaptaron bien a la nueva estructura, a pesar de que la transición a ser miembro de su propio grupo profesional les habría resultado familiar (Ashforth y Mael 1989 ). Algunos AHP sintieron una sensación de pérdida por su líder multidisciplinario que les proporcionó refuerzo positivo. El siguiente comentario destaca esto: «Me preocupa que el modelo específico de la profesión pierda la importancia de la atención multidisciplinaria y no reconozca cómo este cambio basado en la profesión impacta la prestación de servicios. Creo que debemos tener el líder multidisciplinario de la salud aliada en cada unidad clínica como antes de la reestructura para garantizar que no nos aislemos en profesiones al brindar atención a los pacientes» (Fisioterapeuta).
Este estudio de caso destaca que cualquier tipo de cambio estructural en la atención médica probablemente afecte la identidad profesional en la salud aliada debido a la diversidad de profesiones y que esto debe gestionarse en consecuencia. Beasley et al. ( 2020 ) recomendaron que las organizaciones reconozcan que los AHP son médicos autónomos, que son miembros de varios grupos (es decir, su propia profesión, los equipos de atención médica y la organización), y que todos estos roles diversos influyen tanto en su respuesta como en su adaptación al cambio. Afirmaron que la comunicación clara y la posibilidad de tomar decisiones y brindar retroalimentación pueden mejorar la percepción del cambio por parte de los empleados e influir positivamente en su bienestar (Beasley et al. 2020 ; Byers 2017 ). Además, Braithewaite et al. ( 2005 ) recomendaron que las organizaciones consideren simultáneamente tanto la identidad anterior como la nueva a lo largo de una reestructuración, explicando la iniciativa de cambio y apoyando a los empleados en la transición de la identidad anterior a la nueva. Este enfoque puede contribuir a garantizar la seguridad de los empleados, cuyo estatus grupal se ve amenazado por el proceso de cambio, así como a ampliar la percepción del endogrupo, facilitando así su aceptación de la nueva estructura posterior al cambio. Este punto se relaciona con el tercer tema importante, relativo a la moral y el bienestar del personal.
Tema 3: moral y bienestar
Si bien las respuestas escritas analizadas de las preguntas de la encuesta indicaron que una alta proporción de participantes consideraba que la estructura centralizada de profesionales de la salud aliados era un cambio positivo, los hallazgos también demostraron que el personal percibía la moral y el bienestar como un problema, y que estos se vieron afectados negativamente durante la implementación de la estructura matricial. Este estudio de caso detectó una baja moral y un bajo bienestar antes de la reestructuración de los profesionales de la salud asistentes que trabajaban en servicios hospitalarios con camas en una estructura centralizada de profesionales de la salud aliados. Se sugirió que esto era más bien inherente a un cambio más amplio que se estaba produciendo y que estaba asociado a varios años de continuos recortes presupuestarios y cambios organizacionales para adaptarse a un nuevo centro de atención terciaria. Si bien hubo muchas afirmaciones que respaldaban esta afirmación, el siguiente comentario expresa la percepción general: «Ha habido muchos años de cambio incesante y falta de apoyo y recursos para los profesionales clínicos, con la expectativa de seguir haciendo más con menos debido a los problemas continuos con el presupuesto de las organizaciones» (trabajador social).
Otro factor influyente que se produjo unos meses después de la reestructuración fue la pandemia de COVID-19, que los participantes percibieron como un impacto en la moral y el bienestar. La literatura describe el impacto de la pandemia de COVID-19, que desbordó y forzó a los sistemas de salud más allá de sus límites en términos de capacidad y recursos, mientras se esforzaban por seguir brindando atención de calidad (Søvold et al. 2021 ). Esto resultó en impactos significativos en la salud mental y el bienestar psicosocial de los trabajadores de la salud de primera línea (incluidos los profesionales de la salud de primera línea) y un mayor riesgo de depresión y agotamiento (Søvold et al. 2021 ; Willis et al. 2021 ). El siguiente comentario respalda esta opinión: «las cargas de trabajo son implacables y conducen a un agotamiento tanto manifiesto como silencioso. El aumento de la complejidad y el volumen de los pacientes supera lo que el personal de salud aliado puede satisfacer en la planificación del alta y las demandas de atención al paciente» (terapeuta ocupacional).
En la retroalimentación narrativa, se expresó con frecuencia la satisfacción del personal por contar con una estructura profesional al inicio de la pandemia. Los participantes consideraron que la única línea de responsabilidad y la experiencia profesional permitieron una toma de decisiones inmediata, como la movilización rápida del personal a las áreas de mayor necesidad. El siguiente comentario destaca este punto: «La nueva estructura unió a cada profesión en un equipo cohesionado, lo cual fue invaluable durante la pandemia, cuando necesitábamos el apoyo de nuestros colegas para afrontar las demandas» (fisioterapeuta). Durante la pandemia, se hizo evidente la importancia de contar con una plantilla flexible y adaptable, y un director profesional que comprendiera las complejidades y las habilidades de su grupo profesional, debido a la gestión del mayor número de bajas laborales emergentes.
El impacto negativo de la pandemia en la moral y el bienestar del personal fue un tema destacado en los resultados de las encuestas de 2021 y 2022 debido a la escasez de personal y a la gran presión del personal para hacer más con menos, con comentarios como: » Si bien, en general, coincido en que la nueva estructura de salud aliada ha mejorado varios parámetros, los beneficios proyectados se han visto opacados por otras variables, en particular las limitaciones presupuestarias y las continuas bajas por emergencia debido a la pandemia, que afectaron los recursos» (trabajador social). Si bien la estructura se consideró positiva, la pandemia añadió otra capa de complejidad que afectó negativamente la moral del personal dentro de la nueva estructura. La pandemia supuso una mayor presión sobre los niveles de personal en salud aliada, enfermería, medicina, operaciones y administración. La escasez de personal afectó el presupuesto de la organización, ya que fue necesario reemplazar turnos o pagar horas extras al personal para garantizar una dotación adecuada de personal en las unidades de hospitalización. Muchos profesionales comentaron: «La moral del personal podría haber sido mucho peor en el área de la salud afín si la estructura matricial hubiera seguido vigente, ya que no habríamos podido ser tan adaptables y flexibles dentro de nuestras profesiones» (logopeda). Por lo tanto, incluso con las presiones descritas, la percepción de los profesionales sanitarios externos fue que la moral había mejorado gracias a la nueva estructura, gracias a una mayor colaboración y apoyo dentro de cada profesión. Si bien la mejora en la moral fue evidente en el personal de salud afín, muchos de los participantes percibieron que la baja moral seguía siendo un problema que requería un enfoque específico por parte de los líderes de salud afín, lo cual se analiza a continuación.
Tema 4: Capacitación en liderazgo y recursos para apoyar el cambio
El último tema destacado del análisis de datos se extrapoló de la pregunta abierta sobre los facilitadores que podrían mejorar la reestructuración. Los más destacados fueron los recursos y el liderazgo, y muchos encuestados informaron de una falta de apoyo percibida durante la implementación de la nueva estructura. Si bien muchos creían que la nueva estructura había mejorado los sistemas operativos, percibían que no había suficientes recursos para apoyar a los líderes a implementar el cambio eficazmente, con comentarios como: «La estructura es mucho mejor desde una perspectiva operativa; sin embargo, se necesitan más recursos del proyecto para ayudar a los líderes a integrar la nueva estructura, en particular apoyo comercial, administrativo y de recursos humanos para fomentar el espíritu de equipo y ayudar al personal a aceptar el cambio» (fisioterapeuta). A lo largo de los tres años, los comentarios siguieron teniendo un fuerte énfasis en la falta de recursos y la necesidad de crear un puesto específico de responsable de proyectos o de desarrollo de personal para que los directores profesionales pudieran cumplir con todos los requisitos para implementar el cambio. Los participantes percibieron que la falta de recursos podría haber afectado a los beneficios potenciales de la reestructuración.
Además, los participantes expresaron su preocupación por la reactividad de los directores profesionales y la falta de coherencia entre las profesiones, lo que reforzaba la percepción de que las profesiones se aislaban y trabajaban a su manera. El siguiente comentario resume la opinión general de la encuesta: « Los directores profesionales deben establecer coherencia entre las profesiones en cuanto a carteras, expectativas, responsabilidad y cargas de trabajo» (psicólogo).
Un tema relacionado, planteado por algunos participantes, fue la falta de capacidad y competencia percibidas en materia de gestión y liderazgo. Los puestos de director eran nuevos, creados como parte de la reestructuración, y algunos eran nuevos titulares en la organización. Se sugirió que los directores no recibieron la capacitación necesaria para liderar y gestionar cambios complejos. Muchos participantes reforzaron este punto al comentar que, para mejorar la cultura de las áreas de salud afines, se requería más capacitación para que algunos directores profesionales adquirieran las habilidades necesarias para hacerlo eficazmente. Algunos comentarios que refuerzan esto incluyen: «Se requiere una dirección sólida para garantizar una cultura positiva y, para apoyar al personal a brindar una atención clínica segura, los gerentes deben ser empáticos, visibles y conectar con su personal» (fisioterapeuta) y «Se necesita capacitación en liderazgo y gestión para algunos directores profesionales sobre cómo llevar a cabo una planificación estratégica eficaz, comunicar el cambio y liderar equipos, etc. » (trabajador social).
Mickan et al. ( 2019 ) respaldaron estos hallazgos y concluyeron, a partir de su estudio sobre gerentes y empleados de salud afines, que para que una estructura tuviera éxito, se requerían líderes de salud afines creíbles, capacitados y respetados que implementaran los sistemas y procesos entre los profesionales de la salud y los gerentes de servicios clínicos para garantizar la integración necesaria dentro de los equipos clínicos. Los hallazgos de Turato et al. ( 2022 ) enfatizaron la importancia de que los líderes de salud afines desarrollaran las habilidades necesarias en gestión de recursos humanos en hospitales para gestionar eficazmente las relaciones entre las personas. Concluyeron que esto mejoraría la moral y el bienestar, ya que los gerentes y líderes de salud afines estarían mejor preparados para gestionar la incivilidad durante cambios complejos. Los siguientes comentarios enfatizan este tema, “ los directores profesionales deben estar capacitados en habilidades avanzadas de comunicación y gestión y deben tener un sentido de empatía que casi siempre se pasa por alto cuando se designa a alguien para un puesto de gestión; sin embargo, creo que es un atributo clave en la gestión de un equipo grande” (dietista) y “los líderes de salud aliados deben comprender mejor las necesidades de los profesionales clínicos y hacer un esfuerzo para planificar de manera colaborativa, de una manera que respalde la atención clínica directa” (terapeuta ocupacional) .
Conclusiones
Este estudio informa sobre las percepciones, pensamientos y perspectivas de los profesionales de la salud que trabajan en servicios hospitalarios basados en camas, que se han reestructurado de una estructura matricial a una estructura centralizada basada en profesionales de la salud aliados, y los consiguientes impactos en la fuerza laboral. Los resultados de las experiencias y perspectivas de los participantes en este estudio de caso demostraron que, en los servicios hospitalarios públicos basados en camas, una estructura centralizada de profesionales de la salud aliados se consideraba superior a una estructura matricial (Boyce , 2001 , 2006 ; Mickan et al., 2019 ; Robinson y Compton , 1996 ).
Las razones por las que la estructura centralizada fue superior para los profesionales de la salud que trabajan en servicios basados en camas se pueden explicar a través de la teoría del diseño organizacional, que no solo destaca la importancia del contexto, sino también de adoptar un enfoque sistemático para alinear estructuras, procesos, liderazgo, cultura, personas, prácticas y métricas para permitir un rendimiento óptimo (Burton y Obel 2018 ). En última instancia, la estructura centralizada de salud aliada se ajustó mejor al contexto personal que la estructura matricial. Las razones principales fueron que la estructura centralizada ayudó a los profesionales de la salud a operar tanto la administración como las prácticas clínicas de manera eficiente a través de líneas únicas de responsabilidad que podían gobernar y apoyar eficazmente a cada profesión, todo lo cual mejoró la cultura y la moral de los profesionales de la salud en los servicios basados en camas.
Por el contrario, la estructura matricial anterior fue descrita por los AHP en este contexto como compleja y confusa, lo que se ve reforzado por investigaciones anteriores sobre las señales reveladoras de cuándo una estructura matricial está fallando. Las señales incluían que los gerentes operativos no tenían el conocimiento necesario para resolver eficazmente los problemas planteados por los gerentes profesionales. Las operaciones no estaban coordinadas, la utilización de recursos era ineficiente y costosa, las unidades clínicas dedicaban demasiado tiempo a intentar coordinarse y negociar entre sí, todo lo cual hacía que el personal se sintiera insatisfecho y confundido (Burton y Obel, 2018 ). Otros problemas descritos en la literatura y encontrados en este estudio de caso fueron la pérdida de identidad profesional, la ambigüedad, la inconsistencia y los desacuerdos frecuentes que contribuyeron aún más a reducir la moral del personal entre los AHP (Robinson y Compton, 1996 ; Turato et al., 2023 ).
Por lo tanto, este estudio de caso demuestra que un entorno de atención aguda y subaguda basado en camas es diferente a otros entornos en los que trabajan los profesionales sanitarios externos, como los entornos de atención comunitaria y primaria, fuera del contexto hospitalario. En entornos de atención comunitaria y primaria, el personal trabaja de forma autónoma como gestores de casos con una carga de trabajo de pacientes predominantemente estables médicamente que son atendidos por su médico local. El ritmo es más lento, con mínima presión para dar de alta rápidamente a los pacientes por parte de médicos, enfermeras y administradores que necesitan acceso a camas de hospitalización. Por lo tanto, los sistemas, procesos y personas se pueden gestionar de forma más eficaz para hacer frente a cambios repentinos como las bajas por emergencias, etc. Además, el personal que trabaja en estos contextos suele ser profesionales sanitarios externos con mayor experiencia que requieren menos supervisión, formación y gobernanza debido a sus años de experiencia y conocimientos. Por lo tanto, los problemas estructurales experimentados en un entorno hospitalario dinámico y de ritmo rápido no parecen tener el mismo impacto en entornos donde los profesionales sanitarios externos trabajan como gestores de casos.
En este estudio de caso, la estructura matricial no logró los resultados esperados para los profesionales de la salud asociados debido a que los sistemas, procesos y líneas de autoridad necesarios para su eficaz funcionamiento en este contexto no se ejecutaron ni mantuvieron adecuadamente. Además, el clima, el liderazgo, el intercambio de conocimientos y los procesos de toma de decisiones en cada punto de unión no estaban claramente definidos ni eran eficientes (Burton y Obel, 2018 ). Asimismo, los hallazgos demuestran que, para que una estructura matricial funcione eficazmente, es esencial contar con gerentes de salud aliados altamente competentes con buenas habilidades de comunicación interpersonal, gestión de conflictos, negociación y políticas para gestionar a todos los niveles de la organización (Burton y Obel, 2018 ).
Esto también es cierto para la estructura centralizada, incluso con líneas únicas de responsabilidad, los hallazgos resaltaron que la preparación y capacitación en liderazgo/gestión para cada gerente profesional es crucial antes, durante y después de la implementación para integrar la nueva estructura, gestionar cambios complejos y garantizar un rendimiento eficiente. Los hallazgos demostraron que esto podría haberse hecho mejor, incluyendo la provisión de recursos de proyecto calificados para apoyar a los gerentes profesionales para integrar la nueva estructura. Finalmente, es importante considerar y gestionar el cambio en la identidad profesional de los AHP para asegurar la coherencia dentro y entre las profesiones, particularmente en relación con el equipo multidisciplinario (es decir, la identidad profesional individual versus las identidades generales de los aliados de la salud en la unidad clínica y el nivel de gestión). Aunque los AHP estaban volviendo a una identidad profesional familiar, se hizo evidente que esto necesitaba definirse con mayor claridad, particularmente para aquellos médicos que tenían un rol general de liderazgo en salud aliada dentro del equipo multidisciplinario.
Este estudio de caso proporciona aprendizajes que merecerían una mayor investigación. El primero es la importancia de considerar la evidencia y la teoría del diseño organizacional durante la fase de planificación de una nueva estructura para que se consideren todas las contingencias en relación con los AHP que trabajan en contextos como los servicios basados en camas. Varios factores pueden haber contribuido a que esto no se hiciera en este estudio de caso, uno de los cuales incluía que los AHP no tuvieran un rol de salud aliado en la ejecutiva que pudiera informar y asesorar a los administradores sobre los posibles resultados negativos de la estructura matricial para los AHP que trabajaban en servicios basados en camas. Otro incluía la transición de servicios de nivel regional a terciario y que el equipo de comisionamiento no comprendía bien lo que los AHP requerían para funcionar, sino que adoptó una perspectiva de diseño organizacional global (es decir, un enfoque único para todos), que no consideraba las necesidades específicas de cada grupo profesional ni lo que se requeriría para que una estructura matricial fuera exitosa.
Los hallazgos de este estudio de caso complementan la literatura y enfatizan que el contexto de los servicios hospitalarios públicos basados en camas difiere de otros contextos y que la estructura de los profesionales de la salud (PAS) tiene un impacto significativo en su funcionamiento. En este contexto dinámico, los PAS necesitan habilidades altamente especializadas, así como estructuras, sistemas y procesos de gobernanza operativa y profesional claramente definidos para funcionar óptimamente. Además, se requiere una gestión y un liderazgo competentes, basados en la profesión, para garantizar que los requisitos únicos y diversos de cada profesión se gestionen adecuadamente, de modo que los PAS puedan brindar atención clínica priorizada y de alta calidad. Asimismo, la representación y la defensa organizacional de los PAS por parte de directores ejecutivos y profesionales en este contexto es vital para que estos puedan contribuir positivamente a los objetivos y el desempeño de la organización. En conclusión, se necesita más investigación que investigue e informe sobre los contextos profesionales únicos y dinámicos de los profesionales de la salud en los que operan, su posición en el sistema de salud y las formas en que responden y se adaptan al cambio durante las reestructuraciones organizacionales, incluyendo los impactos externos que se les imponen (Boyce 2001 ; Callan et al. 2007 ; Porter y Wilton 2020 ; Turato et al. 2023 ). Específicamente, se fomenta la investigación adicional sobre los componentes del diseño organizacional del sistema hospitalario relacionados con los profesionales de la salud, como la disponibilidad de recursos, la capacitación, la rotación del personal, la moral, la creación de una identidad compartida, la representación y las eficiencias del sistema, como la reducción de costos.
Implicaciones prácticas
Este estudio de caso advierte contra la reestructuración de los AHP en servicios hospitalarios sin considerar los diversos requisitos para que los AHP operen exitosamente en este contexto. La falta de diligencia debida en las fases de planificación de un diseño organizacional nuevo o modificado puede tener impactos perjudiciales sustanciales en la identidad profesional, la moral, el bienestar y la productividad, todo lo cual puede conducir a resultados deficientes o tardíos para grupos profesionales como los profesionales de la salud. Además, Braithewaite (2005) sugiere que las reestructuraciones de los servicios de salud se beneficiarían de una combinación de medidas de evaluación de procesos y resultados (p. ej., identidad profesional, retención, satisfacción del personal y resultados clínicos). Por lo tanto, los hallazgos resaltan la importancia de considerar un enfoque basado en la evidencia al proponer una nueva estructura en las organizaciones de atención médica, por lo que las discusiones críticas sobre cómo se pueden utilizar los diseños organizacionales para mejorar la prestación de servicios por parte de los AHP dentro de contextos particulares son prominentes. Este enfoque proporcionaría evidencia integral para que los administradores de atención médica y los equipos de comisionamiento la consideren antes de embarcarse en un cambio organizacional generalizado (Braithwaite et al. 2005 ; Turato et al. 2023 ).
