José Mira 1,2,3, Andrea Madarasova Geckova 3,4,5,*, Bojana Knezevic 3,6, Paulo Sousa 3,7, Reinhard Strametz 3,8
Mira J, Madarasova Geckova A, Knezevic B, Sousa P, Strametz R. Editorial: Psychological Safety in Healthcare Settings. Int J Public Health. 2024 Dec 2;69:1608073. doi: 10.3389/ijph.2024.1608073. PMID: 39687285; PMCID: PMC11646770.
Resumen del blog: La seguridad del paciente sigue siendo una prioridad, pero aún ocurren muchos eventos adversos prevenibles, afectando tanto a pacientes como a profesionales, quienes pueden convertirse en «segundas víctimas» al sufrir impactos emocionales tras incidentes. Factores como condiciones laborales deficientes, incertidumbre y sobrecarga contribuyen a estos sucesos.
El apoyo organizacional y la resiliencia del personal sanitario son esenciales para mejorar la atención. Proporcionar ambientes de trabajo seguros y estrategias de apoyo ayuda a disminuir el impacto emocional y fomenta una cultura de aprendizaje y prevención.
La seguridad psicológica, concepto introducido por Amy Edmondson, permite a los equipos hablar abiertamente sobre errores y mejorar la atención. Sin embargo, la cultura de la culpa predomina en muchos entornos, desalentando la participación activa en la mejora de la seguridad.
Se propone reforzar la formación de futuros profesionales en el reconocimiento y manejo del fenómeno de la segunda víctima, además de estrategias institucionales como:
- Establecer entornos justos y transparentes para evaluar errores.
- Equilibrar la responsabilidad individual y sistémica en la gestión de incidentes.
- Fomentar la mejora continua y la transparencia.
- Aprender y analizar incidentes para prevenir riesgos futuros.
- Promover la equidad y el apoyo tras incidentes, distinguiendo entre errores y conductas riesgosas.
Con estas acciones, se puede avanzar hacia una cultura más justa, resiliente y compasiva, beneficiando tanto a profesionales como a pacientes.

La seguridad del paciente es una prioridad en todos los sistemas sanitarios. A pesar de esto, hasta el 24% de los ingresos hospitalarios y alrededor del 7% de los pacientes de atención primaria experimentan eventos adversos (EA) anualmente, y aproximadamente el 50% son prevenibles [1, 2]. Solo en la UE, estos EA prevenibles resultan en una pérdida de 1,5 millones de años de vida ajustados por discapacidad (AVAD) y un costo de 19,53 a 43,65 mil millones de euros en 2024 [3], con un impacto significativo en la calidad de la atención.
La mayoría de estos EA prevenibles se deben a condiciones de trabajo subóptimas [4]. La incertidumbre, la sobrecarga, la fatiga y la complejidad son factores limitantes comunes para la atención de calidad, incluida la seguridad del paciente.
Los trabajadores de la salud a menudo enfrentan traumas psicológicos por eventos como incidentes potencialmente mortales, pinchazos de agujas, muertes dramáticas, violencia, deterioro del paciente, reanimación, quejas, tendencias suicidas y errores que causan daño al paciente. Estos pueden alterar la práctica y la moral de los trabajadores de la salud, lo que afecta los resultados de los pacientes.
Por lo tanto, la resiliencia de la fuerza laboral es clave para brindar una atención óptima. De lo contrario, cuando se sienten abrumados y carecen de recursos para hacer frente, se convierten en segundas víctimas [5]. Son «cualquier trabajador de la salud involucrado-directa o indirectamente en un evento adverso imprevisto del paciente, un error de atención médica no intencional o una lesión del paciente, que se convierte en víctima en el sentido de que también se ve afectado negativamente».
Los factores organizacionales y los rasgos de personalidad influyen en la experiencia de la segunda víctima. Proporcionar condiciones de trabajo seguras es parte de los objetivos de la OMS para una atención más segura [6].
Los profesionales deben sentirse apoyados, capacitados, equipados, protegidos, descansados y provistos de un ambiente de trabajo adecuado, reduciendo la intensidad de esta experiencia como segundas víctimas.
Abordar esto involucra a las autoridades sanitarias, las profesiones de la salud, las sociedades científicas, la academia, las asociaciones de pacientes y la sociedad civil y requiere un compromiso con el autocuidado, los programas de prevención y las intervenciones de apoyo emocional.
La cultura de seguridad, particularmente la seguridad psicológica, es crucial. Introducido por Amy Edmondson [7] en 1999, describe la capacidad de hablar sin miedo sobre el desempeño, incluidos los errores, para mejorar la atención. Sin esto, la seguridad del paciente está en riesgo [8, 9]. Sin embargo, la cultura de la culpa sigue prevaleciendo en la atención médica [10], lo que afecta la forma en que los profesionales abordan los incidentes de seguridad. El miedo a la culpa dificulta el progreso hacia una cultura de seguridad. Muchas instituciones cumplen con las prácticas seguras de la OMS, pero no logran involucrar a los profesionales en la seguridad del paciente, reaccionando a eventos dramáticos sin prevenir daños potenciales. La gestión proactiva de riesgos fomenta una cultura de seguridad. Estas organizaciones están a punto de compartir una cultura que genere seguridad (Figura 1).
FIGURA 1.
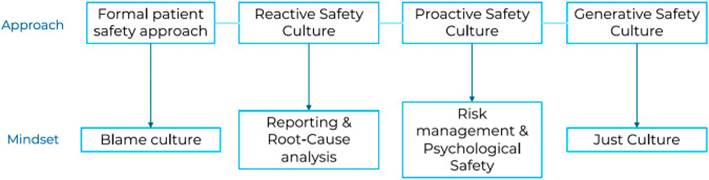
Itinerario de seguridad del paciente: de la cultura formal a la cultura generativa de la seguridad del paciente (Europa, 2024).
Dado que los trabajadores de la salud no están adecuadamente capacitados para advertir a sus colegas sobre comportamientos de riesgo, manejar reacciones o apoyar a segundas víctimas (Kupkovicova et al.; Carrillo et al.) [11], se necesitan reformas educativas para abordar las brechas educativas identificadas en la seguridad del paciente e integrar el apoyo a la segunda víctima en la capacitación de estudiantes de medicina, enfermería y otros estudiantes de atención médica. Equipar a los futuros profesionales con habilidades para reconocer y abordar el fenómeno de la segunda víctima fomenta un entorno de trabajo de apoyo y mejora los resultados de seguridad del paciente. En última instancia, estos cambios pueden conducir a una mejor calidad de la atención, mejores resultados de seguridad del paciente y una fuerza laboral de atención médica más resistente.
Para apoyar a los profesionales de la salud y priorizar la seguridad y el bienestar del paciente, las organizaciones deben:
- 1. Crear un entorno justo y responsable: Implementar políticas que garanticen la transparencia y la equidad en la evaluación del desempeño y el manejo de errores, fomentando la confianza y la apertura.
- 2. Equilibrar la seguridad y la responsabilidad: Comprenda las causas fundamentales de los errores y aborde los problemas sistémicos para evitar que se repitan, equilibrando la responsabilidad individual con las mejoras sistémicas.
- 3. Comprométete con la mejora continua y la transparencia: Evalúa regularmente los protocolos de seguridad, utiliza los datos de incidentes para impulsar el cambio y promueve la apertura para generar confianza.
- 4. Aprenda de los incidentes: analice los incidentes, identifique los factores contribuyentes y desarrolle estrategias de mitigación de riesgos, capacitando al personal para que participe en iniciativas de seguridad.
- 5. Promover la equidad en la respuesta a incidentes: distinguir entre errores honestos, comportamiento de riesgo y comportamiento imprudente, centrándose en mejoras en todo el sistema y creando un entorno de apoyo.
Al implementar estas estrategias, las organizaciones de atención médica pueden apoyar mejor a los profesionales y cultivar una cultura justa, beneficiando a los pacientes. Fomentar el autocuidado, la resiliencia y el apoyo emocional, junto con la equidad y la mejora continua, crea un sistema de atención médica más eficaz y compasivo.