Andre Kumar, M.D., M.Ed.,1 Ria Dancel, M.D., 2 Benjamin T. Galen, M.D., 3,4 Sanjay A. Patel, M.D., 5 Irene W.Y. Ma, M.D., Ph.D., 6 y Joséphine A. Cool, M.D.7,8
La paracentesis abdominal puede realizarse tanto como procedimiento diagnóstico como terapéutico. La paracentesis diagnóstica implica el uso de aspiración con aguja fina para establecer las causas de la ascitis incipiente o para descartar infecciones como la peritonitis bacteriana espontánea.1
La paracentesis terapéutica implica el drenaje del catéter para aliviar el malestar abdominal o el compromiso respiratorio.1
El uso de ecografías para guiar la paracentesis generalmente resulta en menos complicaciones, incluyendo hemorragias y lesiones intestinales, y en un aumento de la comodidad del operador y las tasas de éxito del procedimiento.2-4
Ecografía estática
Se utiliza la guía para seleccionar y marcar el lugar de inserción de la aguja inmediatamente antes de que se realice el procedimiento. La guía dinámica por ultrasonidos, en cambio, se utiliza para visualizar directamente la entrada de la aguja en la cavidad peritoneal en tiempo real. La guía dinámica por ultrasonido requiere un nivel de habilidad más alto y debe ser realizada solo por quienes estén completamente entrenados en esta técnica.4 Este artículo se centra en la guía estática por ultrasonidos. Indicaciones para la paracentesis La paracentesis diagnóstica se indica cuando es necesario aclarar la causa de la ascitis, descartar peritonitis bacteriana espontánea o secundaria en cualquier paciente con ascitis y descompensación aguda, o para monitorizar la respuesta al tratamiento de la peritonitis bacteriana.
La paracentesis diagnóstica debe realizarse lo antes posible en cualquier paciente con cirrosis y ascitis que se presente para atención clínica aguda.5
Las indicaciones terapéuticas para la paracentesis son aliviar el dolor, las molestias o la dispnea relacionadas con la ascitis y tratar el síndrome compartimental abdominal.5
Contraindicaciones para la paracentesis La paracentesis está contraindicada en lugares con infección suprayacente, vasos visiblemente agrandados o hematoma de la pared abdominal. Debe evitarse en pacientes que no pueden seguir las instrucciones. El embarazo es una contraindicación relativa, y solo profesionales con experiencia deberían realizar este procedimiento en pacientes embarazadas. La coagulación intravascular aguda diseminada sin tratar y la uremia con trombocitopenia también son contraindicaciones relativas a la paracentesis terapéutica.5,6
En pacientes con cirrosis, la presencia de trombocitopenia o un tiempo elevado de protrombina no predice con precisión el riesgo de hemorragia debido al procedimiento, y la transfusión de factores de coagulación o plaquetas antes del procedimiento no es habitualmente recomendada.5 6 La transfusión de productos sanguíneos puede considerarse de forma individualizada en estos casos.5,6 No debe intentarse el procedimiento si la cantidad de ascitis es insuficiente para una toma de muestras segura. Tampoco debe intentarse el procedimiento cerca del abdomen. estructuras como el hígado, bazo, vejiga o intestino.1,4 La presencia de adherencias abdominales también puede considerarse una contraindicación relativa. La ascitis loculada puede impedir la paracentesis terapéutica.
Equipo
Reúne el equipo necesario, que puede montarse en kits preempaquetados. Deberías estar familiarizado con el equipo y los kits disponibles en tu centro. Para la preparación y administración estéril de analgesia necesitarás una compresa absorbente para la parte inferior, una solución antiséptica que contenga gluconato de clorhexidina (o povidona-yodo o solución alcohólica al 70% si el paciente es alérgico a la clorhexidina), gasas estériles, guantes estériles, una cortina, mascarilla facial, protección ocular, agentes anestésicos como lidocaína al 1 a 2% o bupivacaína del 0,25 al 0,5%, y una jeringuilla de 5 a 10 ml con agujas de pequeño calibre para la administración de agentes anestésicos, como agujas de calibre 22, 25 o 27, con longitud suficiente para anestesiar el peritoneo.1 Para obtener muestras de líquido ascítico, necesitarás un dispositivo de ultrasonido equipado con un transductor de baja y otro de alta frecuencia, un dispositivo de catéter sobre la aguja de longitud suficiente para alcanzar el peritoneo, una jeringuilla grande (al menos 60 ml de volumen) para obtener la muestra, un bisturí, tubos y botellas de cultivo para las muestras, botellas de vacío o contenedores de succión y tubos de drenaje (si se realiza una paracentesis de gran volumen), y apósitos o vendajes.1
Preparación del paciente
Obtenga el consentimiento informado por escrito del paciente o de un representante legal. Pregunta al paciente sobre alergias al látex, clorhexidina, yodo o agentes anestésicos. Si es posible, que el paciente vacie la vejiga para minimizar el riesgo de lesión vesical. Colocar al paciente con la cabecera de la cama elevada aproximadamente entre 30 y 45 grados para permitir que el líquido libre se acumule en los cuadrantes inferiores. Puedes colocar una almohada debajo de la cadera contralateral del paciente para favorecer la acumulación de líquidos durante el procedimiento.
Ecografía y escaneo
Un transductor de matriz en fase o curvilínea de baja frecuencia es el transductor óptimo para encontrar líquido libre intraabdominal (Fig. 1).
Escanear las vistas del cuadrante superior derecho, superior izquierdo y pélvicas tanto en los planos sagital como transversal para asegurarse de que el paciente tenga líquido libre y que ningún líquido visible esté contenido en estructuras. Un ceco dilatado; quistes en el riñón, hígado u ovarios; hidronefrosis; y una vejiga agrandada puede dar la falsa apariencia de ascitis. Estas colecciones fluidas suelen tener un aspecto redondeado. A continuación, escanea los cuadrantes inferiores del abdomen. Encuentra el mejor sitio para la paracentesis identificando puntos clave de la ecografía, incluyendo el tejido subcutáneo, el peritoneo, la ascitis y los órganos abdominales (Fig. 2).
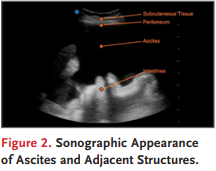
La ascitis aparece como un espacio oscuro o anecoico limitado superficialmente por la pared abdominal y un peritoneo brillante, o hiperecóico. Los intestinos aparecen como estructuras hiperecoicas flotantes libres en el campo de imagen más profundo. Los órganos abdominales suelen ser intermedios en su ecogenicidad. Utiliza la ecografía para identificar el lugar preferido — uno que tenga la mayor cantidad de líquido, no tenga vasculatura superior y esté a una distancia suficiente de los órganos intraabdominales, el intestino y la arteria y venas epigástricas inferiores. Cuando se identifique la ascitis, observa la profundidad relativa del líquido desde la piel, así como el tamaño de la acumulación de líquido desde el peritoneo hasta los intestinos, según la Figura 1. Uso de una sonda de ultrasonido de baja frecuencia para identificar ascitis. Figura 2. Apariencia ecográfica de la ascite y estructuras adyacentes. guía la selección de una aguja y un catéter de longitud suficiente. La aguja debe insertarse en el ángulo de la insonación (el ángulo del transductor y el haz respecto a la piel y el tejido subcutáneo). Una vez que visualices el líquido ascítico, escanea en dos planos, al menos 5 cm en cada dirección, para asegurarte de que no hay intestino subyacente. Aplica una presión suave hacia abajo para imitar la presión que puede encontrar al insertar el catéter. Observa la profundidad del fluido libre presente con la presión descendente. Busca una profundidad de fluido de al menos 2 cm para garantizar la seguridad del procedimiento. Si el intestino está muy cerca de la pared abdominal cuando se aplica presión, busca un lugar alternativo para la inserción de la aguja. Los profesionales con menos experiencia en la realización de paracentesis deberían elegir un lugar que esté a una distancia de 5 cm o más del intestino y otras estructuras en cada plano. A continuación, utiliza el transductor de alta frecuencia para descartar la presencia de vasculaturas suprayacentes. Localiza la arteria epigástrica inferior y las venas en la vaina del recto (Fig. 3) y utiliza esos vasos como referencia.
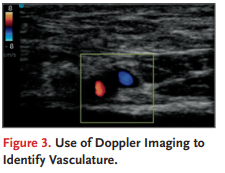
Utiliza imágenes Doppler de potencia o color y coloca el transductor en una orientación transversal hacia la vaina recta de la pelvis, ajustando la caja de color para cubrir el área desde la piel hasta el peritoneo. Ajusta la configuración de la máquina para detectar bajo caudal. Sujeta el transductor quieto. Cuando se utiliza imagen Doppler en color, puede que sea necesario inclinar ligeramente el transductor para detectar el flujo, lo cual puede pasar por alto si el transductor se coloca perpendicular al vaso. Ajusta la ganancia de color para detectar cualquier recipiente subyacente. Primero aumenta la ganancia, luego baja la ganancia lentamente hasta que desaparezca cualquier ruido de señal. Una vez que los recipientes sean claramente visibles, mueve el transductor y utiliza los mismos ajustes para escanear el sitio de paracentesis elegido en varios planos. Si detectas vasos, elige un sitio alternativo. Asegúrese de que el sitio seleccionado esté al menos 2 cm lateralmente a la vaina recta en el cuadrante inferior derecho o izquierdo para evitar perforar los vasos epigástricos inferiores. Marca el lugar deseado con un bolígrafo quirúrgico o aplica una presión suave y sostenida hacia abajo con el extremo de una tapa de aguja para marcar el lugar. Limpia el gel e indica al paciente que permanezca quieto después de que se haya marcado el lugar. Si no hay un transductor de alta frecuencia disponible, se puede realizar una evaluación de los recipientes con un transductor de baja frecuencia, aunque la sensibilidad para identificar los recipientes puede ser menor. Paracentesis Antes de comenzar el procedimiento, realiza un tiempo de espera para confirmar el paciente, el procedimiento y el lugar de inserción de la aguja correctos. Confirme la cantidad de líquido que se debe extraer y prepárese para realizar una infusión de albúmina y pruebas diagnósticas según se indique. Obtén un conjunto base de signos vitales. Realiza la higiene de manos antes de abrir y preparar el botiquín, y prepara el lugar de la inserción de la aguja con una solución antiséptica adecuada. Ponte equipo de protección personal, incluyendo mascarilla, protección ocular y guantes estériles. Una bata estéril es opcional. Coloca la cortina estéril fenestrada sobre el sitio de inserción de la aguja previsto. Asegúrate de tener un campo estéril suficiente para realizar el procedimiento. Prepara entre 5 y 10 ml de anestesia local. Utilizando una aguja de calibre pequeño, como una de calibre 22, 25 o 27, eleva una aguja bajo la piel y luego dirige la aguja más profundo, aspirando mientras avanzas para asegurarte de que la aguja no esté en un vaso sanguíneo antes de inyectar anestesia local. Puede ser necesaria una aguja ligeramente más larga y de calibre 22, como una aguja de calibre 22, para infiltrarse en los tejidos más profundos hasta el peritoneo. Cuando el líquido se aspira en el catéter, inyecta algunos adicionales de la Figura 3. Uso de imágenes Doppler para identificar la vasculatura. Todos los derechos reservados, incluidos los de minería de texto y datos, entrenamiento de IA y tecnologías similares. mililitros de solución anestésica en el peritoneo altamente sensible y retirar la aguja. Para pacientes con tejido adiposo considerable o anasarca, puede ser necesaria una aguja de punción lumbar con el estilete retirado. Después de asegurarse de que la piel está bien anestesiada, realiza una pequeña incisión de menos de 5 mm de ancho en la piel con un bisturí para facilitar la inserción del catéter. Ajusta la longitud de la hoja insertada para que la incisión sea lo suficientemente grande para que pase el catéter; La incisión nunca debe superar la profundidad desde la piel hasta el peritoneo indicada en la ecografía. Para bisturís con longitudes ajustables, ajusta la longitud de la hoja para que la incisión tenga menos de 5 mm de ancho. Esta pequeña incisión minimiza la presión necesaria para avanzar el catéter hacia el peritoneo. Una presión excesiva puede disminuir el espacio entre el peritoneo y el intestino y puede aumentar el riesgo de complicaciones. Utilizando el catéter sobre el complejo de agujas unido a una jeringuilla, inserta la aguja mientras se aplica presión negativa sobre la jeringuilla. Cuando encuentres líquido ascítico, avanza la aguja entre 1 y 2 mm más para asegurarte de que el catéter se introduce completamente en el peritoneo. Manteniendo la jeringuilla estable, avance completamente el catéter sobre la aguja hacia la cavidad peritoneal (Fig. 4).
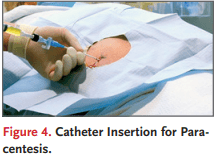
Retira la aguja una vez que el catéter esté completamente avanzado. Nunca vuelvas a insertar la aguja en el catéter después de que la aguja haya sido retraída, ya que esto podría provocar fragmentación del catéter dentro del peritoneo. Obtén muestras de cultivo y cualquier otra muestra necesaria usando una jeringuilla estéril. Colocar las muestras de líquido ascítico en los frascos adecuados, incluyendo la inoculación directa en frascos de cultivo mediante dispositivos de transferencia estériles, y enviarlas al laboratorio para su análisis. Si se indica paracentesis terapéutica, conecta el tubo a las botellas de vacío o al contenedor de succión. Algunos kits contienen equipos que permiten el drenaje manual del líquido a una bolsa. Solución de problemas Si el flujo de ascitis se ralentiza o se detiene durante la recogida de la muestra de fluido, considera los siguientes pasos. Si usas un recipiente de vacío, cierra la llave de registro, si la hay, o sujeta el tubo y cálbitalo por una jeringuilla. Si puedes aspirar líquido con una jeringuilla, entonces es probable que el dispositivo de vacío y sus conexiones sean el problema. Concéntrate en esos para asegurarte de que hay succión presente. Si no puedes aspirar líquido con una jeringa, recoloca al paciente sin contaminar el campo elevando la cabecera de la cama o girando lentamente al paciente hacia el lado de la paracentesis. Si el flujo sigue siendo limitado, cierra la llave de paso conectada al paciente o sujeta el tubo, y luego gira suavemente y retira ligeramente el catéter y vuelve a conectar el aparato de succión. Otra técnica de solución de problemas consiste en enjuagar el catéter con solución salina estéril, que puede desalojar cualquier tejido intestinal que pueda estar bloqueando los puertos del catéter. El procedimiento debe terminarse si estas maniobras no mejoran el flujo del líquido o si hay dificultad para aspirar el líquido. Si ocurre una fuga sustancial de ascitis desde el sitio original de inserción del catéter, girar al paciente hacia el lado opuesto al sitio de inserción, lo que facilita el flujo interno de ascitis alejándose del sitio; usar pegamento adhesivo o una puntada de cordón para cerrar la incisión; o usar un parche de celulosa oxidada regenerada en la incisión seguido de pegamento adhesivo. Aunque el uso de la «técnica de la línea Z» para la inserción de catéteres puede considerarse para evitar la aparición de fugas de ascitis postprocedimentales,1 esta técnica puede aumentar el riesgo de sangrado en la Figura 4. Inserción de catéter para paracentesis. debido a punción involuntaria de vasos vasculares, a menos que se realice con guía por ultrasonido en tiempo real. La técnica de la línea Z se realiza tirando caudal de los tejidos cutáneos antes de la inserción de la aguja para minimizar la superposición del sitio de inserción en la piel con el sitio de inserción peritoneal.1 Para pacientes en los que el volumen de ascitis detectado es pequeño, considere derivar a un procedurista experimentado que se sienta cómodo con la guía dinámica por ultrasonidos. Finalización del procedimiento Cuando la extracción de la muestra esté completa, retira el catéter y aplica una presión suave seguida de un vendaje. Deshazte de los objetos punzantes, líquidos y equipo adecuadamente. Considere el uso de infusión intravenosa de albúmina en casos de paracentesis de gran volumen. Vigila al paciente para detectar cualquier complicación postprocedimental.
Complicaciones
El riesgo general del procedimiento es bajo. Sin embargo, siempre hay que vigilar al paciente para detectar fugas de ascitis postprocedimentales; sangrado clínicamente significativo, que podría provocar hemoperitoneo o hematoma de la pared abdominal, hipotensión o shock, o incluso la muerte, especialmente si la arteria epigástrica inferior está lacerada; infecciones, que van desde una infección cutánea localizada hasta peritonitis o infección del torrente sanguíneo; fragmentación de la punta del catéter, cuyo riesgo se minimiza al no volver a insertar la aguja en el catéter; lesión de órgano; síndrome heparrenal y lesión renal aguda, especialmente cuando se realiza paracentesis de gran volumen sin reemplazo de albúmina; y reacciones adversas al agente anestésico local.
Resumen
Paracentesis puede realizarse de forma segura junto a la cama del paciente con guía por ecografía para indicaciones diagnósticas y terapéuticas.