Donald J. Young 1 2Mónica Hsieh 2Ibrahim Sadiq 2Ayda Askari 1 2Nelson Greidanus 3
Lograr atención de calidad en la artroplastia total de cadera con alta el mismo día
Expansión estructurada de los apuntes sobre eficiencia y seguridad en SDD
Introducción
El objetivo principal de este estudio es lograr una atención de calidad, eficaz y oportuna en la artroplastia total de cadera, permitiendo el alta hospitalaria el mismo día de la intervención (SDD) sin comprometer la seguridad del paciente. Esta meta surge en respuesta a la necesidad de optimizar recursos, mejorar los resultados clínicos y aumentar la satisfacción de los pacientes sometidos a procedimientos ortopédicos complejos.
Resumen
Objetivo
Mediante procesos de mejora de la calidad (MC), se propuso alcanzar de manera segura una eficiencia superior al 80% en el alta el mismo día de pacientes elegibles para artroplastia total de cadera primaria.
Métodos
Se implementó el enfoque “Planificar-Hacer-Estudiar-Actuar” para mejorar la calidad. Los elementos clave incluyeron la revisión de publicaciones previas, auditoría clínica para evaluación basada en datos, evaluaciones de servicios y transformaciones clínicas en pequeña escala para pilotar cambios. Las intervenciones se integraron en un programa de recuperación postquirúrgica altamente iterativo, ya establecido.
La intervención 1 definió la elegibilidad de los pacientes, permitiendo el SDD para quienes cumplían los criterios (cohorte “Estándar”). La intervención 2 incorporó las recomendaciones de “Enhanced Recovery Canada” (ERC) para el manejo preventivo de náuseas y dolor, además de anestesia quirúrgica regional basada en lidocaína (cohorte “ERC”). La intervención 3 consistió en cambiar de lidocaína epidural a lidocaína espinal para la anestesia quirúrgica, evaluando esta cohorte tanto dentro del grupo ERC como de forma independiente. Las auditorías clínicas fungieron como puntos de referencia comparativos, y las tasas de SDD mejoradas fueron la principal medida de éxito. La seguridad se evaluó mediante las tasas de visitas hospitalarias no programadas en los 30 días posteriores a la cirugía. Los datos se recopilaron prospectivamente y se analizaron mediante regresión logística ajustada por edad y sexo. También se valoró la satisfacción del paciente.
Resultados
La cohorte ERC mostró probabilidades significativamente mayores de éxito en SDD comparada con el grupo estándar (74,4% frente a 54,3%, OR 2,51, p = 0,0015). Los resultados fueron aún mejores para la lidocaína espinal (80,6% frente a 54,3%, OR 3,4, IC 95% [1,34 a 8,66], p = 0,0102). No se encontraron diferencias significativas en las tasas de encuentros hospitalarios no programados de 30 días. El grupo ERC tuvo menos complicaciones que dificultaron el SDD (25,6% frente a 45,7%, OR 0,41, p = 0,0015). La satisfacción del paciente fue elevada en el grupo de lidocaína espinal.
Conclusión
La implementación de las recomendaciones del ERC mejoró significativamente las tasas de alta el mismo día en la artroplastia total de cadera sin incrementar las tasas de complicaciones postoperatorias. Estos resultados sugieren que las intervenciones específicas pueden aumentar la eficiencia de los programas de SDD en ATC, manteniendo la seguridad del paciente.
Lograr una atención de calidad eficaz y oportuna en la artroplastia total de cadera con alta el mismo día sin comprometer la seguridad del paciente•
Donald J. Young 1 2Mónica Hsieh 2Ibrahim Sadiq 2Ayda Askari 1 2Nelson Greidanus 3
Abstracto
Objetivo Mediante procesos de mejora de la calidad (MC), buscamos alcanzar de manera segura una eficiencia >80% en el alta el mismo día (EDD) de pacientes elegibles para artroplastia total de cadera (ATC) primaria.
Métodos Se utilizó un enfoque de “Planificar-Hacer-Estudiar-Actuar”. Los elementos de mejora de la calidad incluyeron: investigación de publicaciones relevantes previas, auditoría clínica para evaluación basada en datos, evaluaciones de evaluación de servicios y transformación clínica a pequeña escala para pilotar el cambio. Las intervenciones de atención se introdujeron dentro de un programa ya establecido, altamente iterativo y mejorado de recuperación después de la cirugía. La intervención 1 estableció la elegibilidad del paciente. Aquellos elegibles podrían ser SDD una vez que se cumplieran los criterios de alta (la cohorte “Estándar”). La intervención 2 implementó las recomendaciones de “Enhanced Recovery Canada” (ERC) para el manejo preventivo de náuseas y dolor, y anestesia quirúrgica regional basada en lidocaína (la cohorte “ERC”). La intervención 3 cambió de lidocaína epidural a lidocaína espinal para la anestesia quirúrgica. Esta cohorte se evaluó como parte de la cohorte ERC, así como una cohorte independiente de lidocaína espinal. Las auditorías clínicas fueron los principales puntos de referencia comparativos. Las tasas mejoradas de SDD fueron la medida primaria de éxito. La seguridad se basó en las tasas de visitas hospitalarias no programadas en los 30 días posteriores a la cirugía. Los datos se recopilaron prospectivamente y se analizaron mediante regresión logística, ajustando por edad y sexo. También se evaluó la satisfacción del paciente.
Resultados La cohorte ERC tuvo probabilidades significativamente mayores de SDD exitosa en comparación con el grupo estándar (74,4% frente a 54,3%, OR 2,51, p = 0,0015). Las probabilidades fueron incluso mayores para Lidocaína Espinal (80,6% frente a 54,3%, OR 3,4, IC del 95% (1,34 a 8,66), p = 0,0102). No hubo diferencia significativa en las tasas de encuentros hospitalarios no programados de 30 días. El grupo ERC experimentó menos complicaciones que previnieron SDD (25,6% frente a 45,7%, OR 0,41, p = 0,0015). Las puntuaciones de satisfacción del paciente fueron altas en el grupo de Lidocaína Espinal.
Conclusión: La implementación de las recomendaciones del ERC mejoró significativamente las tasas de SDD para la artroplastia de cadera (ATC) sin aumentar las tasas de complicaciones postoperatorias. Esto sugiere que las intervenciones dirigidas pueden mejorar la eficiencia de los programas de SDD para la ATC sin comprometer la seguridad del paciente.
Lo que ya se sabe sobre este tema
- El alta hospitalaria el mismo día (EDD) de pacientes sometidos a artroplastia de miembros inferiores es cada vez más frecuente. Además de los elementos habituales de la atención posoperatoria mejorada, la literatura sugiere que ciertas intervenciones dirigidas pueden aumentar la eficiencia del EED sin comprometer los resultados ni la seguridad del paciente.
Lo que aporta este estudio
- Dentro de una estructura de mejora de la calidad, vale la pena que las instituciones formalicen el uso de intervenciones específicas para prevenir las náuseas, tratar el dolor de manera proactiva y utilizar anestesia quirúrgica regional basada en lidocaína para aumentar la eficiencia de la SDD sin aumentar la tasa de complicaciones.
Cómo este estudio podría afectar la investigación, la práctica o la política
- Las instituciones que no alcanzan un 80 % de SDD exitoso o superior podrían incorporar estos elementos de atención específica para mejorar la eficiencia. Investigaciones futuras podrían buscar otras maneras de prevenir los síntomas constitucionales posoperatorios, que son las razones más frecuentes por las que los pacientes no pueden regresar a casa el mismo día.
Introducción
Descripción del problema
El objetivo de un programa de alta el mismo día (SDD) para artroplastia total de cadera (ATC) es obvio: lograr que el paciente regrese sano y salvo a casa el mismo día de la cirugía. 1–5 A pesar del punto final obvio, las tasas de SDD exitosas pueden ser inaceptablemente bajas si las instituciones no emplean criterios de selección de pacientes adecuados o no hacen uso de intervenciones específicas basadas en evidencia el día de la cirugía. 6 7 Este informe de mejora de la calidad (MC) analiza las iniciativas de nuestra institución para lograr una SDD eficiente, segura y eficaz para los pacientes de ATC.
Conocimiento disponible
Los avances en la atención quirúrgica, anestésica y de salud aliada (fisioterapia, enfermería, prehabilitación) y su integración en vías de gestión multidisciplinarias han llevado a que la artroplastia total de cadera con desgarro de cadera (ATC) se convierta en un procedimiento más común. 2 5 Las mejoras en la atención y los resultados de los pacientes, la reducción del uso de recursos hospitalarios y los menores costos directos de atención médica sirven como impulsos para crear dichos programas. 8–11
A pesar de los beneficios, la SDD no es para todos. 12 13 Pueden surgir mayores probabilidades de complicaciones si los candidatos para la artroplastia SDD no se seleccionan adecuadamente. 14–16 En respuesta, los centros crean criterios de elegibilidad para tratar de excluir a los pacientes que se cree que tienen mayor riesgo de complicaciones si se les da de alta el mismo día. 4 5 11 17–20 Un estándar de elegibilidad universalmente aceptado para la artroplastia total con SDD sigue siendo difícil de alcanzar, pero se han confirmado muchas generalidades con un consenso razonable, 5 lo que permite generar criterios sólidos y específicos para cada sitio.
Establecer la elegibilidad puede no ser suficiente. En estudios previos, los criterios de elegibilidad, en combinación con los elementos estándar de la práctica de recuperación mejorada después de la cirugía (ERAS), dieron lugar a tasas de SDD que oscilaron entre el 36 % y el 76 %. 21 22 El extremo inferior de este rango no constituye un resultado eficiente ni eficaz para la SDD planificada.
Razón fundamental
El servicio de artroplastia estudiado ya contaba con un proceso altamente iterativo, con asesoramiento preoperatorio, ERAS el mismo día de la cirugía con vías de atención estandarizadas, 23 y equipos quirúrgicos altamente experimentados. Sin embargo, éramos conscientes de que, incluso con todos estos procesos, aún podrían presentarse bajos niveles de éxito en la SDD. 7 La mejora de la calidad con un enfoque de «Planificar-Hacer-Estudiar-Actuar» ofreció el método más adecuado para evaluar y alcanzar nuestros objetivos.
Objetivos específicos
El objetivo específico general fue lograr una eficiencia >80% en SDD entre pacientes elegibles para ATC sin comprometer la seguridad del paciente ni los resultados.
Se aplicaron los principios fundamentales de la mejora de la calidad. 24 Estos son: (1) Utilizar estudios de investigación y revisiones bibliográficas para comprender cómo se podría modificar la atención al paciente; (2) Emplear auditorías clínicas como medio para la evaluación basada en datos de los efectos de los cambios; (3) Documentar las modificaciones del servicio utilizadas para inducir el cambio y tratar de comprender las limitaciones o dificultades detectadas; y (4) Invocar la transformación clínica a pequeña escala entre un grupo selecto para probar y pilotar los resultados y efectos. La Figura 1 describe los detalles de estos elementos fundamentales dentro del proyecto e ilustra sus ciclos de retroalimentación continua que conforman el proceso de mejora de la calidad.
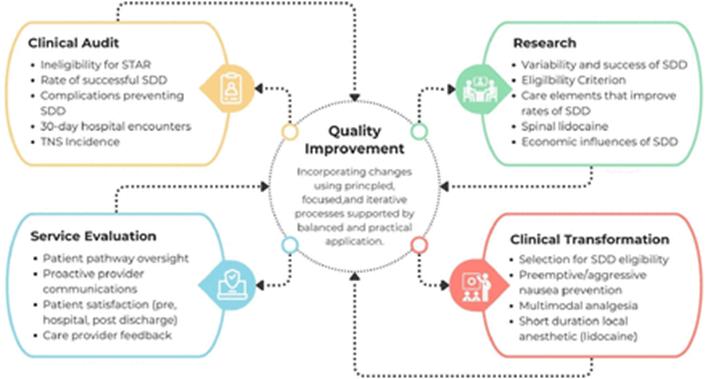
Figura 1
Elementos de mejora de la calidad del programa STAR. SDD, alta el mismo día; STAR, recuperación acelerada a corto plazo; TNS, síntomas neurológicos transitorios.
Una auditoría clínica de parámetros cuantitativos comparativos específicos sería el principal parámetro de evaluación. La mejora en las tasas de éxito en la SDD sería la principal medida de éxito. La tasa de visitas hospitalarias no programadas dentro de los 30 días posteriores a la cirugía sería la medida de seguridad.
Métodos
Contexto
Seis cirujanos de artroplastia inscribieron pacientes, cinco de los cuales utilizan exclusivamente un abordaje posterolateral para la artroplastia total de cadera (ATC). El sexto utiliza ocasionalmente un abordaje anterior, con solo tres casos de este tipo en este estudio. En promedio, se realizan entre 800 y 900 procedimientos de ATC (tanto primarios como de revisión) al año. Todos los pacientes deben recibir asesoramiento preoperatorio por parte de fisioterapeutas/terapeutas ocupacionales.
La atención el día de la cirugía incluye: 23 26
- Carga estándar de nil per os (NPO) y carbohidratos.
- Acetaminofén preoperatorio.
- Anestesia raquídea (94,3%) con bupivacaína o ropivacaína y fentanilo intratecal.
- Profilaxis de náuseas con dexametasona IV y ondansetrón.
- Ácido tranexámico intraoperatorio.
- Nortermia intraoperatoria.
- Cristaloide IV 10–12 mL/kg/hora (tiempo quirúrgico promedio 60–75 min).
- Analgesia multimodal postoperatoria según necesidad.
Los criterios de alta incluyen: (1) Criterios físicos: capacidad de caminar en superficie plana, usar escaleras y trasladarse por sí mismo de la cama a estar de pie/al baño, (2) Criterios médicos: signos vitales estables, control adecuado del dolor, orinado y sin náuseas/vómitos y (3) Criterios del paciente: asistencia en el hogar, cómodo con el alta una vez que se cumplen los criterios.
Intervenciones
Un comité multidisciplinario supervisó la creación del programa SDD THA. Incluía personal médico (cirujano ortopédico, anestesiólogo, director médico del hospital) y no médico (enfermeras tituladas, fisioterapia, administración). El programa recibió un acrónimo atractivo y se conoció como el programa de «Recuperación Acelerada a Corto Plazo» (STAR).
INTERVENCIÓN 1
Éxito inicial de la SDD: la cohorte de atención “estándar” (octubre de 2018-febrero de 2021).
1) Establecer criterios de elegibilidad
La tabla suplementaria en línea 1 muestra los criterios de elegibilidad de STAR utilizados. 19 , 27 , 28 , 29 , 30 , 31 , 32 , 33 , 34 , 35 , 36 Los pacientes debían tener ≤75 años y someterse a una artroplastia total de cadera primaria de una sola articulación. Los criterios incluyen elementos sociales, clínicos, físicos, cognitivos y de laboratorio que deben cumplirse para ser elegibles.
2) Creando la vía STAR
Los cirujanos programaron a los posibles candidatos STAR como «Alta el mismo día» (DSD) en lugar del habitual «Ingreso el mismo día». La designación DSD sirvió como recordatorio para la consulta de anestesia en la clínica de preadmisión (PAC), durante la cual se determinó la elegibilidad. Si cumplían los requisitos, la designación «Paciente STAR» aparecía en la lista del quirófano para su día de cirugía. Los casos STAR se programaron como primer y/o segundo caso en el quirófano asignado.
3) Una cohorte de anestesiólogos
De un departamento de 75 miembros, un subgrupo de 20 anestesiólogos aceptó realizar las evaluaciones de PAC para la elegibilidad y la anestesia el día de la cirugía. Para esta intervención inicial, no hubo directivas para cambios en la atención anestésica en el quirófano. Los anestesiólogos aprendieron a comunicarse con los pacientes STAR de una manera que les permitiera familiarizarse con el proceso de SDD, especialmente al informarles que solo se irían a casa el mismo día si era seguro para ellos.
4) Los líderes clínicos siguen a los pacientes
Los líderes clínicos conocían a los posibles candidatos a STAR con mucha antelación a las fechas de sus encuentros. Esto les permitió garantizar que los pasos del proceso se completaran correctamente y que los miembros de la cohorte de anestesia fueran asignados. Las aplicaciones de recordatorio en los teléfonos móviles permitieron verificar el estado de los pacientes y recopilar datos de auditoría clínica en los horarios prescritos. Los líderes clínicos avisaron a los anestesiólogos miembros sobre un próximo encuentro STAR con 24 a 48 horas de antelación.
A los efectos de la auditoría clínica, los pacientes de este primer grupo de intervención fueron designados como la cohorte “ Estándar ”.
INTERVENCIÓN 2
Implementación de las recomendaciones de “Enhanced Recovery Canada” (ERC) – la cohorte “ERC” (febrero de 2021 a octubre de 2023).
La “Intervención 1” mostró una tasa de éxito de SDD del 54%, muy por debajo del objetivo del 80%. Las investigaciones sugieren que tres elementos de atención incluidos en la guía del ERC pueden mejorar las tasas de SDD. 6
- Prevención preventiva de las náuseas mediante una dosis oral única preoperatoria de Aprepitant 80 mg y un parche de Escopolamina 1,5 mg detrás de la oreja X 3 días.
- Analgesia multimodal preventiva. Dosis orales preoperatorias 30 minutos antes de la cirugía de:
- Acetaminofén 1300 mg (a menos que pese <70 kg, entonces 975 mg).
- Celecoxib 400 mg.
- OxyContin de acción prolongada 10 mg.
- Anestesia quirúrgica regional basada en lidocaína epidural sin opioides neuroaxiales.
La anestesia local de acción corta para la anestesia regional quirúrgica facilita una recuperación más rápida de la función de las extremidades inferiores en el postoperatorio 37 y una evaluación más temprana de la SDD. No teníamos acceso a un anestésico local de acción corta que pudiera usarse para la anestesia espinal (incluida la cloroprocaína). La lidocaína espinal se consideró, en ese momento, inaceptable debido a la alta incidencia de síntomas neurológicos transitorios (SNT). (Esta decisión se revisó para la “Intervención 3”, como se muestra a continuación). Conociendo su uso en otros centros 11 , se decidió usar lidocaína epidural para evitar así los posibles efectos secundarios de la lidocaína espinal sobre los SNT.
La puesta en práctica de estos elementos clínicos de la “Intervención 2” implicó lo siguiente:
Se añadió al conjunto estándar de órdenes electrónicas para el día de la cirugía un «Módulo STAR» con todos los elementos para el manejo preventivo de náuseas y dolor. Se activó una vez confirmada la elegibilidad.
Los cambios en el servicio para anestesiólogos se vieron reforzados por:
- “Rondas STAR” para presentar los cambios del ERC.
- Publicaciones en el sitio web del Departamento para referencias sobre la ruta.
- Un video de referencia describe la técnica epidural y la administración de medicamentos específicos para pacientes STAR.
A los efectos de la auditoría clínica, este segundo grupo de intervención se denominó cohorte “ ERC ”.
INTERVENCIÓN 3
Cambio a lidocaína espinal (octubre de 2023–agosto de 2024).
La incidencia de TNS con lidocaína espinal se ha reportado, en el pasado, tan alta como 12%–14%.38 39 Más recientemente, se ha cuestionado si esta tasa todavía se aplica a la práctica contemporánea de anestesia, especialmente para pacientes de artroplastia que no están en posición de litotomía.40 41 Una revisión de cohorte retrospectiva presentó evidencia convincente a este respecto, con una tasa de TNS de solo 0.2% entre 1011 pacientes de artroplastia de miembros inferiores. Los autores plantearon la hipótesis de que el uso contemporáneo de analgesia multimodal está contribuyendo considerablemente a la reducción de las tasas de TNS.42 Con base en esto, se tomó la decisión de implementar el uso de lidocaína espinal para pacientes STAR y renunciar al uso de epidurales. La anestesia espinal es técnicamente más fácil y más confiable en efecto que la epidural.
Se reconocieron las posibles desventajas de la lidocaína espinal, incluyendo el riesgo de que el efecto de la anestesia espinal desaparezca prematuramente si el caso se prolongaba o se retrasaba su inicio tras la colocación de la anestesia espinal. Se añadieron preguntas sobre el TNS a la encuesta de satisfacción del paciente como una forma de auditoría clínica para poder registrar la incidencia específica en cada sitio.
A los efectos de la auditoría clínica, este tercer grupo de intervención con lidocaína espinal se comparó con la cohorte “estándar” como parte de la cohorte ERC (tanto lidocaína epidural como espinal) y por separado como un grupo independiente solo con lidocaína espinal.
Estudio de las intervenciones y métodos de medida
- Las medidas cuantitativas, su método de medición y su supuesta validez/confiabilidad incluían:
- Pacientes considerados no elegibles para SDD en la consulta de anestesia: datos altamente válidos y confiables.
- Éxito de SDD: datos altamente válidos y confiables.
- Complicaciones el día de la cirugía que impidieron la SDD. Los jefes clínicos llamaron al hospital después de las 18:30 h del día de la cirugía. Si el paciente no presentaba SDD, se le preguntaba al enfermero/a que lo atendía cuál era el principal motivo de la SDD. Estos datos tienen una validez y fiabilidad sólidas, pero la fuente del enfermero/a aporta un elemento subjetivo.
- Hospitalizaciones no programadas de 30 días. Se utilizó el sistema provincial de registros médicos electrónicos de Columbia Británica, «Care Connect», para buscar la incidencia de hospitalizaciones no programadas en los 30 días posteriores a la cirugía. «Care Connect» es un sólido repositorio de consultas de pacientes (incluyendo estudios diagnósticos, investigaciones y evaluaciones), de modo que se registren todas las hospitalizaciones postoperatorias en cualquier lugar de la provincia: datos altamente válidos y fiables.
- Se revisaron todas las consultas de 30 días y se clasificaron como leves o graves. Las complicaciones graves se definieron como aquellas que requirieron ingreso hospitalario o el inicio de un tratamiento específico para una dolencia posquirúrgica.
- Tasas de SNT con lidocaína espinal. Se añadió la siguiente pregunta a la encuesta de satisfacción del paciente durante la Intervención 3: «¿ Experimentó alguno de los siguientes síntomas que comenzaron entre 24 y 48 horas después de la cirugía y que NO estaban presentes ni experimentados antes de la cirugía: ardor, hormigueo, entumecimiento o dolor en los glúteos o las piernas? «. Una respuesta afirmativa indujo al personal clínico a revisar en detalle la queja con el paciente y decidir si se ajustaba a la definición de SNT. 39 La validez y la fiabilidad de los datos se ven limitadas por el recuerdo del paciente más de 30 días después de la cirugía.
- Parámetros cualitativos:
- Puntos de intervención repetida por parte de los responsables del programa para garantizar que se siguiera adecuadamente la ruta de atención.
- Comentarios de los pacientes. Las encuestas de satisfacción del paciente se administraron inicialmente por correo electrónico. La obtención de resultados adecuados se convirtió en un problema, con un rendimiento muy bajo durante las Intervenciones 1 y 2. Para la Intervención 3, se implementó una encuesta telefónica para mejorar las tasas de respuesta. Aquí solo se presentan los resultados de las encuestas de pacientes de la Intervención 3. Esta falta de comparación con los períodos de las Intervenciones 1 y 2 limita la comprensión de las transiciones de atención del programa desde la perspectiva del paciente.
- Comentarios de los cuidadores.
- Integridad y exactitud de los datos:
Todos los datos cuantitativos se sometieron a una revisión y procesamiento estadístico independiente. Solo participaron tres líderes de programa. Esto permitió garantizar que la retroalimentación cualitativa se dirigiera a la persona adecuada para su inclusión en los resultados. Todos los datos se ingresaron en un repositorio central (ARC REDCap Flex de la Universidad de Columbia Británica) y solo los líderes de proyecto pudieron revisarlos o editarlos.
Análisis
Los datos descriptivos nominales y la edad en grupos de 5 años se compararon mediante porcentajes simples en paralelo. Se compararon las tasas de SDD y de visitas hospitalarias no programadas de 30 días entre los grupos «Estándar» (Intervención 1) y «ERC» (Intervenciones 2 y 3), y entre los grupos «Estándar» (Intervención 1) y «Lidocaína Espinal» (Intervención 3) mediante regresión logística ajustada por edad (categórica) y sexo. Las complicaciones que previnieron SDD se compararon entre los grupos «Estándar» y «ERC» mediante la prueba exacta de Fisher. Los análisis estadísticos se realizaron en «R – V.4.2.2».
Con referencia a la literatura previa, 11 un análisis de potencia basado en una mejora proyectada del 20 % en el éxito de la SDD a partir de las intervenciones de ERC mostró que se necesitarían 180 pacientes para interpretar adecuadamente los resultados de la SDD con una potencia del 80 %.
Se realizaron encuestas de satisfacción del paciente más de 30 días después de la operación, utilizando una escala de cinco puntos. Los pacientes calificaron sus experiencias preoperatorias, hospitalarias y posteriores al alta.
Se recopilaron otros datos cualitativos mediante una revisión narrativa de los problemas encontrados o se transmitieron a los responsables del programa.
Resultados
Elegibilidad del paciente
De 337 pacientes con artroplastia de cadera que se presentaron como posibles candidatos para la SDD, 103 fueron considerados no elegibles ( figura suplementaria en línea 1 ). Las razones de la no elegibilidad fueron muchas y variadas (detalladas en la tabla suplementaria en línea 2 ). De los 234 pacientes elegibles, 105 recibieron atención «estándar» (Intervención 1) y 129 recibieron atención «ERC» (Intervenciones 2 y 3), de los cuales 36 recibieron lidocaína espinal (Intervención 3). La edad y el género fueron comparables entre las cohortes ( tabla suplementaria en línea 3 ).
Tipo de anestesia
En el grupo estándar, el 94,3% tenía raquídeos, de los cuales el 92% eran bupivacaína y el 8% ropivacaína ( tabla complementaria en línea 3 ).
En el grupo ERC, el 97,7 % recibió anestesia regional, dividida entre epidurales (66,7 %) y raquídeas (31 %). Todas las epidurales utilizaron lidocaína, mientras que las raquídeas ERC utilizaron lidocaína en un 90 % (36/40) y bupivacaína en un 10 % (4/40) ( tabla suplementaria en línea 3 ).
Tarifas de alta el mismo día
Los pacientes del grupo ERC (Intervenciones 2 y 3) de la misma edad y sexo tuvieron probabilidades significativamente mayores de ser SDD en comparación con el grupo estándar (Intervención 1) (74,4% frente a 54,3%, OR 2,51, IC del 95% (1,42 a 4,42), p = 0,0015) ( tabla 1 ). La figura suplementaria en línea 2 ilustra esta diferencia. Al comparar a los pacientes de la Intervención 3 que recibieron lidocaína espinal (36 pacientes) con el grupo estándar (105 pacientes), las probabilidades de SDD fueron incluso mayores (80,6% frente a 54,3%, OR 3,4, IC del 95% (1,34 a 8,66), p = 0,0102).
Tabla 1
Resultados de alta exitosa en el mismo día y encuentros hospitalarios no programados de 30 días
Se tabularon las complicaciones que previnieron la SDD ( tabla 2 ). En general, el grupo ERC tuvo significativamente menos complicaciones de este tipo en comparación con el grupo Estándar (25,6% frente a 45,7%, OR 0,41, IC del 95% (0,23 a 0,73)). Se evaluaron individualmente seis de las complicaciones más comunes que previnieron la SDD. Los números para cada complicación fueron pequeños y no tuvieron la potencia estadística adecuada para mostrar significación estadística. Al comparar el grupo Estándar con el ERC, las tendencias en las tasas de complicaciones se redujeron para vasovagal, mareos, retención urinaria y dolor; fueron equívocas para la hipotensión postural; y aumentaron para las náuseas.
Tabla 2
Complicaciones el día de la cirugía que impiden el alta el mismo día
Encuentros hospitalarios no programados de 30 días
No se observaron diferencias significativas en las tasas de hospitalizaciones no programadas de 30 días entre los grupos estándar y de ERC ( tabla 1 ). Las tasas de complicaciones postoperatorias mayores fueron ligeramente menores en el grupo de ERC (2,3%) que en el grupo estándar (2,9%). Se tabularon todas las hospitalizaciones de 30 días ( tabla suplementaria en línea 4 ).
De 23 pacientes que se presentaron en el hospital sin cita previa dentro de los 30 días posteriores a una artroplastia de cadera, 14 (61 %) fueron a un hospital diferente al de su sitio quirúrgico.
Satisfacción del paciente
Los resultados de la encuesta presentados corresponden únicamente a los pacientes de la Intervención 3. De los 36 pacientes que recibieron anestesia espinal con lidocaína ERC, se recibieron 33 respuestas ( figura suplementaria en línea 3 ). Según una escala ascendente de 5 puntos, donde uno era el menos favorable y cinco el más favorable, las puntuaciones generales promedio fueron 4,6 para la preparación preoperatoria, 4,6 para la experiencia hospitalaria y 4,5 para la experiencia posterior al alta. Se observó SNT en 3 de los 33 pacientes (9%). Todos los SNT se resolvieron espontáneamente sin más incidentes ni debilidad.
Mantener a los pacientes en la vía STAR: supervisión del líder del programa
Mediante aplicaciones de recordatorio, los responsables del programa verificaron proactivamente las citas y las sesiones de anestesia programadas. Los siguientes elementos de la ruta de atención requirieron mayor atención e intervención:
1. Citas de PAC reservadas y garantizadas que sean en persona.
La prueba TUG y el Mini-Cog requieren consulta presencial, no telefónica. En ocasiones, se pasó por alto la obligación de la consulta de anestesia para la elegibilidad, por lo que se recordó al PAC que debía reservar. Estos errores ocurrían casi siempre cuando se asignaban las tareas de reserva a un trabajador temporal o a un nuevo auxiliar administrativo. Un documento de «Ámbito de Práctica» para todas las reservas de ortopedia ayudó a prevenir estos fallos.
2. Eliminar la delegación STAR de la lista de operaciones cuando el paciente no es elegible.
Para evitar confusiones el día de la cirugía, los empleados del PAC debían ser informados después de la consulta de anestesia si a un paciente se le debía retirar la designación STAR.
3. Hubo frecuentes momentos en que los anestesiólogos consultantes necesitaron conversar con el líder del proyecto para discutir la elegibilidad o aspectos de la atención intraoperatoria.
4. El cambio de turno de última hora por parte del anestesiólogo en el PAC implicó que un anestesiólogo no perteneciente a STAR pudiera necesitar información sobre el proceso de evaluación de elegibilidad. Esto ocurrió cinco veces en total.
Comentarios del proveedor de atención
La tabla complementaria 5 en línea enumera los principales comentarios de los proveedores. Se enumeran las acciones, ya sean adoptadas o pendientes, como resultado de los comentarios.
Los comentarios sobre la anestesia fueron, en general, positivos y se agradeció la comunicación proactiva. Se mostraron especialmente satisfechos de haber optado por la lidocaína espinal con la Intervención 3 para evitar las presiones asociadas con la administración de la epidural.
La retroalimentación de los cirujanos también fue, en general, positiva; sin embargo, se consideró que los criterios de elegibilidad eran demasiado rígidos, lo que limitaba el tipo de pacientes inscritos. Asimismo, la necesidad de estar a menos de una hora del hospital central también se consideró demasiado limitante, especialmente si la comunidad de origen del paciente contaba con un hospital.
Las complicaciones que impidieron la SDD, como mareos o episodios vasovagales, a menudo ocurrieron entre las primeras horas de la tarde y media tarde con la primera movilización. Desafortunadamente, muchos de estos pacientes no pudieron ser reevaluados más tarde o al anochecer debido a la falta de servicios de fisioterapia en ese momento. Es muy probable que muchos de estos pacientes hubieran cumplido los criterios de alta al anochecer, pero la falta de fisioterapia vespertina para la reevaluación lo impidió.
Discusión
Resumen de resultados
En este estudio de mejora de la calidad, las auditorías clínicas mostraron que, dentro de una vía de atención para artroplastia de cadera que era altamente iterativa y basada en ERAS, la tasa de SDD exitosa mejoró significativamente con la incorporación de recomendaciones del ERC para la prevención agresiva y preventiva de náuseas y dolor, junto con el uso de anestesia regional basada en anestésico local de acción corta (lidocaína).
Este resultado se logró sin aumentar las tasas de visitas hospitalarias no programadas a los 30 días del postoperatorio, tanto por complicaciones mayores como menores. En general, los índices de satisfacción de los pacientes fueron altos, en consonancia con otras encuestas similares para artroplastias totales de cadera con descompresión de cadera (ATC) con descompresión de cadera (SDD). 43
La principal fortaleza de este proyecto reside en el contexto comparativo. Los grupos comparados debían cumplir los mismos criterios de elegibilidad. Cada grupo recibió los mismos elementos de atención, salvo los aspectos de ERC añadidos durante las Intervenciones 2 y 3. Además, un método robusto de búsqueda de consultas hospitalarias de 30 días en todos los centros provinciales garantizó la imposibilidad de pasar por alto dichas consultas.
Los principios clave empleados para facilitar la difusión y adopción del programa incluyeron: (1) Líderes clínicos comprometidos a implementar y supervisar las transformaciones clínicas, (2) Cambios a pequeña escala implementados por un grupo selecto de cuidadores, (3) Investigaciones relevantes y directivas de atención difundidas y discutidas para reforzar e inspirar el cambio, (4) Auditoría clínica rigurosa y (5) Un acrónimo pegadizo (“STAR”) ayudó a invocar un estado y reconocimiento de paciente separado.
Interpretación
A pesar de las limitaciones conocidas de los estudios de mejora de la calidad, observacionales, cuasiexperimentales y no aleatorizados, los resultados sugieren firmemente una asociación entre las intervenciones y los resultados. Los resultados son comparables a los de Venditolli et al. 11 , donde intervenciones similares resultaron en una mejora comparable en la eficiencia de la SDD.
Entre las seis afecciones más comunes que previenen la SDD, solo las náuseas posoperatorias mostraron una mayor incidencia con las intervenciones de ERC, aunque las cifras para cada afección fueron pequeñas. Un factor contribuyente pudo haber sido la interrupción repentina de los parches de escopolamina en Canadá aproximadamente a la mitad de la Intervención 2.
Las transformaciones clínicas que incluyeron las evaluaciones de elegibilidad de los pacientes y la incorporación de los elementos del ERC no fueron complejas de implementar. El proyecto se benefició sin duda del análisis minucioso y proactivo del proceso de cada paciente por parte de los líderes del proyecto. La implementación en todo el Departamento de Anestesia requerirá una supervisión similar hasta que todos se familiaricen con el proceso.
Las tasas de SNT fueron inferiores (9%) a las reportadas en la Revisión Cochrane citada (12%–14%),<sup> 38</sup> 39 pero aun así constituyeron una cifra significativa. Dado que el SNT no tiene efectos a largo plazo, parece justificado continuar el uso de lidocaína espinal con vigilancia continua de la incidencia. Se plantea la hipótesis de que el uso diario regular de analgesia multimodal (paracetamol y un antiinflamatorio no esteroideo [AINE]) durante al menos la primera semana postoperatoria tiene un importante efecto limitante en la tasa de SNT. <sup>42</sup> Un siguiente paso en la transformación clínica de este programa será formalizar esta estrategia multimodal de prevención del dolor y el SNT.
Otros estudios han demostrado beneficios económicos y ahorros derivados de la artroplastia de extremidades inferiores con SDD. 4 8–11 Esto no se abordó directamente en este estudio, pero podría ser un enfoque en futuras evaluaciones de mejora de la calidad. En general, el número de pacientes en este estudio fue pequeño en comparación con el número de pacientes de artroplastia tratados anualmente en nuestro centro (800-900 artroplastias de cadera al año en promedio). Se supone que los beneficios económicos serían mayores si se inscribieran más pacientes en STAR.
Limitaciones
Dado que se trató de un estudio cuasiexperimental de series temporales interrumpidas, es posible que existan muchos sesgos, como el sesgo de confusión debido a la falta de aleatorización. También es posible que existan sesgos de información y selección, pero argumentamos que son menos probables dada la naturaleza evidente de los resultados de la auditoría clínica (SDD S/N, consulta de 30 días S/N) y que las cohortes se sometieron a la misma evaluación de elegibilidad. Es posible que se hayan producido más factores de confusión debido al crecimiento y la madurez del programa a lo largo del tiempo. La primera intervención supuso un nuevo proyecto y un nuevo paradigma de atención para todos los implicados. Es muy probable que los profesionales se sintieran más cómodos con las evaluaciones y decisiones sobre SDD a medida que el programa envejecía. Por lo tanto, es posible que las cohortes del ERC tuvieran un nivel inicial más alto de SDD, independientemente de las intervenciones.
Los estudios de mejora de la calidad suelen mostrar mediciones en múltiples fases de cambio. Hasta la fecha, este proyecto ha mostrado mediciones mediante auditoría clínica en tres fases, dos de las cuales introdujeron nuevos elementos de atención. Este menor número de ciclos de mejora de la calidad podría limitar la generalización del trabajo; sin embargo, las vías clínicas para la artroplastia de miembros inferiores ya son altamente iterativas, con vías de atención específicas y protocolos ERAS. Dada esta similitud en la línea base de atención, es probable que las intervenciones presentadas aquí influyan en los resultados en otros centros.
El proceso de mejora de la calidad en este estudio especificó y sin duda se benefició de la supervisión proactiva de los líderes del proyecto. Esto fue especialmente cierto para garantizar que las citas de los pacientes, los encuentros y la asignación de turnos en el quirófano se establecieran correctamente con antelación. Si el programa va a crecer, lo cual es muy probable, mantener este grado de supervisión con la implementación en todo el Departamento de Anestesia puede resultar difícil, pero el hecho de que el 25% de los miembros ya haya participado debería contribuir a crear un entorno propicio para facilitar cambios a mayor escala.
Volver arriba
Conclusiones
En este estudio de mejora de la calidad de diseño cuasiexperimental, la tasa observada de SDD en pacientes elegibles para artroplastia de cadera mejoró significativamente al implementar las recomendaciones del ERC para la prevención preventiva e intensiva de las náuseas y el dolor, junto con el uso de anestésico local de acción corta (lidocaína) para la anestesia quirúrgica regional. La inclusión de estos elementos del ERC en la vía de atención al paciente no se asoció con un aumento en la tasa de complicaciones postoperatorias dentro de los 30 días posteriores a la cirugía. Los hallazgos son consistentes con otros estudios de diseño similar.
Este estudio podría servir de modelo para programas que deseen implementar un programa de artroplastia total de cadera con SDD o añadir elementos a programas existentes para aumentar su eficiencia y sostenibilidad. Si bien este programa solo incluyó pacientes de artroplastia de cadera, es probable que también sea relevante para la artroplastia total de rodilla, como lo demuestra la literatura. 6
Tras demostrar que este programa local ha generado resultados consistentes con los de otros centros, existe sin duda potencial para que el programa crezca e incluya a muchos más pacientes en el futuro. De ser así, la revisión previa de todos los pacientes por anestesia en el PAC podría resultar difícil debido a los recursos limitados del PAC. Sería necesario considerar algún método para evaluar a los pacientes y enviar al PAC únicamente a aquellos que requieran una respuesta específica a una pregunta de elegibilidad. Además, la expansión del programa, con más pacientes STAR que posiblemente se sometan a cirugía más tarde en el día, requerirá ampliar el horario de fisioterapia en nuestro hospital para facilitar la realización de evaluaciones de seguridad en el hogar en horarios más tarde de lo disponible actualmente.