Autores : Ruqaiijah Yearby , JD, MPH y Marcella Alsan , MD, Ph.D., MPH
Publicado el 28 de febrero de 2026 N Engl J Med 2026 ; 394 : 937 – 940
Resumen: Impacto del Capital Privado en el Sistema de Salud
Análisis de prácticas, consecuencias y respuestas regulatorias
El documento examina en profundidad las prácticas contables y operativas implementadas por firmas de capital privado (EP) en el sector de la salud, analizando sus consecuencias sobre la rentabilidad, la calidad de la atención y la equidad sanitaria, así como las respuestas legislativas que han surgido ante el deterioro del sistema.
Prácticas contables y operativas del capital privado
Las firmas de capital privado frecuentemente emplean tácticas que, si bien maximizan la rentabilidad financiera para la firma y sus inversores, ocultan la verdadera situación financiera de los sistemas de salud. Entre estas tácticas destacan las operaciones de venta con arrendamiento posterior —donde se venden instalaciones a entidades afiliadas y luego se arriendan a tasas infladas— y la recapitalización de dividendos, que implica endeudamiento adicional para el pago de socios en vez de reinversión en recursos críticos como personal, mantenimiento o suministros.
La experiencia del Sistema de Salud Nix en San Antonio es emblemática: tras ser adquirido por Prospect Medical Holdings (PMH), bajo control de Leonard Green and Partners (LGP), se implementaron prácticas como contratos de venta con arrendamiento posterior incumplidos, triplicación de la carga de la deuda y uso de préstamos para bonificaciones a la alta dirección. Estas acciones precipitaron el deterioro financiero y operativo del sistema, culminando en el cierre de todos los hospitales de Nix en 2019, dejando a comunidades rurales y de bajos ingresos sin acceso a servicios de urgencias.
Consecuencias sobre calidad y acceso a la atención
Tras la adquisición de hospitales por firmas de EP, se observa un deterioro de la calidad asistencial, evidenciado en sanciones de Medicare y clasificaciones negativas en seguridad del paciente. PMH replicó el patrón en otros estados, como Pensilvania, donde incluso importantes subvenciones estatales no evitaron el cierre de hospitales, mientras los fondos de capital privado obtenían beneficios considerables antes de la declaración de quiebra de la empresa.
La reestructuración operativa se centra en ahorros de costos mediante despidos, reducción salarial y de personal a tiempo completo, reasignación de funciones médicas a otros profesionales y eliminación de servicios críticos pero menos rentables, como obstetricia. El aumento de la deuda genera presión para recortar costos rápidamente, lo que frecuentemente socava la calidad y el acceso a la atención.
Adicionalmente, los grupos respaldados por capital privado emplean la sobrecodificación y explotan vacíos legales en la facturación, emitiendo «facturas sorpresa» por servicios de urgencias, con tarifas muy superiores a las de Medicare. Estas prácticas afectan especialmente a poblaciones rurales, comunidades de bajos ingresos y grupos marginados, que se ven imposibilitados de afrontar tales cargos.
La descremada —selección de pacientes más sanos y de menor costo— es otra táctica común, restringiendo el acceso a pacientes mayores y enfermos, lo que se traduce en peores resultados de salud y aumento de la mortalidad en urgencias y postoperatorios tras adquisiciones por EP.
Respuestas y propuestas regulatorias
Frente al deterioro de la equidad sanitaria, los legisladores han comenzado a responder con medidas que buscan limitar el impacto negativo del capital privado. Varias jurisdicciones analizan el posible efecto de nuevas adquisiciones sobre la atención al paciente y consideran implementar sanciones penales y responsabilidad personal para administradores por prácticas perjudiciales. Se proponen medidas adicionales para restringir tácticas contables y operativas nocivas, incluyendo la prohibición explícita de prácticas como la reducción de personal y servicios esenciales, la inflación de costos, la descremada y la sobrecodificación.
Asimismo, se plantea la supervisión estatal posterior a las adquisiciones, con la exigencia de informes semestrales detallando cambios financieros y operativos, y su impacto sobre acceso, asequibilidad y calidad, especialmente en poblaciones vulnerables. El deterioro de las condiciones o violaciones de estándares de calidad debería conllevar acciones legales inmediatas.
Para proteger los fondos públicos, se sugiere notificar a los estados ante quiebras de entidades sanitarias financiadas por capital privado y reconocer a los estados como acreedores garantizados con derechos sobre la infraestructura sanitaria. Además, ante incumplimientos en acuerdos de atención médica, deberían invocarse la Ley Federal de Reclamaciones Falsas y normativas estatales equivalentes para reclamar daños.
Finalmente, se destaca la posibilidad de responsabilizar personalmente a ejecutivos y administradores de fondos de capital privado, imponiendo sanciones penales y civiles, incluyendo la recuperación de salarios y multas significativas, por conductas financieras que contribuyan a la muerte de pacientes tras la adquisición de entidades sanitarias, como proponía la Ley de Delitos Corporativos contra la Atención Médica.
Conclusión
El análisis evidencia que las intervenciones de capital privado, guiadas por la maximización de beneficios, han generado severas consecuencias negativas en la calidad, accesibilidad y equidad del sistema de salud. La respuesta legislativa apunta a la regulación estricta, la supervisión continua y la rendición de cuentas para mitigar estos efectos y proteger el interés público.
En los últimos años, las firmas de capital privado (PE) han adquirido un control cada vez mayor de la infraestructura sanitaria estadounidense. Además de otras posibles consecuencias, este crecimiento amenaza con socavar el progreso en materia de equidad sanitaria, definida por los Centros para el Control y la Prevención de Enfermedades como «el estado en el que todas las personas tienen una oportunidad justa y equitativa de alcanzar su máximo nivel de salud». Los inversores de PE suelen prometer eliminar las ineficiencias de los fragmentados mercados sanitarios estadounidenses, recaudar capital para sistemas con dificultades económicas y explotar las economías de escala y alcance. Sin embargo, la creciente evidencia sugiere que la inversión de PE en atención sanitaria, en general, ha resultado en un acceso restringido a una atención asequible y de alta calidad para las poblaciones rurales, las personas mayores, las comunidades de bajos ingresos y los miembros de grupos raciales y étnicos marginados. 1,2 En ausencia de una regulación y una aplicación sólidas, las lucrativas prácticas contables y operativas utilizadas por las firmas de PE probablemente seguirán proliferando, transformando aún más la atención sanitaria estadounidense de maneras que perjudican a los pacientes y exasperan a muchos médicos.
Artículo
En las dos primeras décadas del siglo XXI, el gobierno estadounidense se esforzó por impulsar el progreso en la equidad sanitaria abordando las barreras económicas y sociales a la atención médica.
Sin embargo, durante el mismo período, la corporativización del financiamiento y la prestación de la atención médica en Estados Unidos aumentó rápidamente. Las inversiones de capital privado en atención médica, un ejemplo extremo de esta tendencia, se multiplicaron por 20 (de 5000 millones de dólares a 100 000 millones de dólares) entre 2000 y 2018.
Al enfrentarse a una menor supervisión regulatoria que las empresas que cotizan en bolsa, las firmas de capital privado captan capital de inversores individuales e institucionales de alto patrimonio, a menudo utilizando apalancamiento para adquirir «empresas de cartera», con el objetivo de generar rentabilidades superiores a las que podrían generarse en el mercado de valores. Los gestores de fondos no tienen incentivos para mejorar los resultados de los pacientes ni la equidad sanitaria.
El rápido crecimiento del capital privado en el sector salud se ha visto impulsado por fallos regulatorios, así como por políticas monetarias y fiscales (véase el diagrama ).
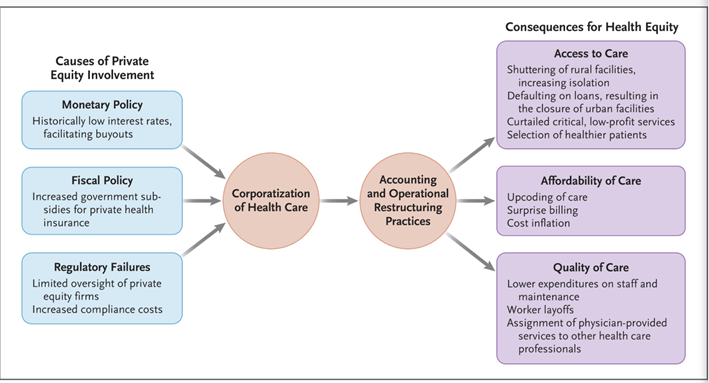
El número de sistemas de salud en dificultades financieras aumentó tras la Gran Recesión de 2008, en parte debido a las reducciones en la cobertura de seguros médicos patrocinados por los empleadores y al menor acceso al crédito. Las regulaciones que implementaron la Ley de Atención Médica Asequible de 2010 también se asociaron con mayores costos de cumplimiento. Las tasas de interés cercanas a cero crearon oportunidades atractivas para el financiamiento de deuda, mientras que las políticas fiscales aumentaron la demanda de servicios de salud, lo que mejoró la percepción de que el sector era «a prueba de recesiones» y un objetivo ideal para la inversión. Los sistemas de salud se enfrentan nuevamente a presiones debido a los recortes de $1 billón de Medicaid de la Ley One Big Beautiful Bill durante los próximos 10 años, lo que está creando condiciones favorables para las adquisiciones y la expansión del capital privado.
Causas de la participación del capital privado en la atención sanitaria y sus consecuencias para la equidad sanitaria.
Aumentar el acceso a la atención médica, mejorar la asequibilidad y la calidad de la atención para las poblaciones rurales, las personas mayores, las comunidades de bajos ingresos y los miembros de grupos raciales y étnicos marginados son objetivos clave para lograr la equidad en salud. Sin embargo, muchas de las prácticas contables y operativas que caracterizan la inversión en capital privado contradicen estos objetivos. La evidencia acumulada, presentada en artículos académicos e informes gubernamentales, indica que la proliferación de capital privado en la atención médica ha reducido el acceso a la atención, aumentado los costos y comprometido la calidad de la misma.
En términos de prácticas contables, las firmas de capital privado suelen extraer valor mediante tácticas que ocultan la rentabilidad de un sistema de salud, a la vez que maximizan la rentabilidad financiera para la firma y sus inversores. Estas tácticas incluyen las operaciones de venta con arrendamiento posterior, en las que las instalaciones se venden a entidades afiliadas a una firma y luego se arriendan al vendedor a tasas infladas. Otra estrategia es la recapitalización de dividendos, mediante la cual los gestores de fondos se endeudan adicionalmente para pagar a los socios en lugar de destinar fondos a personal, mantenimiento crítico o suministros. La experiencia del Sistema de Salud Nix en San Antonio, que se presentó en un informe bipartidista del Comité de Presupuesto del Senado de EE. UU. de enero de 2025 sobre la inversión de capital privado en atención médica, demuestra las consecuencias negativas para la salud de estas prácticas.
El sistema Nix constaba de dos hospitales rentables financiados por la firma de capital privado Willis Stein. En 2012, Prospect Medical Holdings (PMH), operador hospitalario propiedad de otra firma de capital privado, Leonard Green and Partners (LGP), adquirió Nix. Según el informe del Senado, aunque inicialmente estable, la situación financiera de Nix se deterioró rápidamente debido a las prácticas de LGP, que incluyeron la celebración de contratos de venta con arrendamiento posterior que incumplió, triplicar la carga de la deuda del sistema y utilizar préstamos para pagar cuantiosas bonificaciones a la alta dirección.
La calidad de la atención también se deterioró tras la adquisición. Para 2014, un hospital de Nix se clasificó entre los peores de Texas en cuanto a seguridad del paciente, lo que provocó sanciones de Medicare en los años posteriores. En 2019, PMH cerró todos los hospitales de Nix, dejando a la localidad rural de Dilley, Texas, y a muchas comunidades marginadas y de bajos ingresos sin acceso a atención de urgencias.
Escenarios similares se dieron en otros estados donde operaba PMH. En Pensilvania, por ejemplo, dos hospitales del Crozer Health System en el condado de Delaware, adquiridos por PMH, cerraron después de que los gobiernos estatales y locales otorgaran a PMH 40 millones de dólares para mantenerlos abiertos. Para entonces, LGP ya había vendido PMH, tras haber cobrado más de 600 millones de dólares en dividendos y comisiones de gestión de la empresa. En enero de 2025, PMH se declaró en quiebra.
En términos de reestructuración operativa, los inversionistas de capital privado logran ahorros de costos mediante el despido de trabajadores, la reducción de salarios y la cantidad de empleados a tiempo completo, la asignación de servicios que antes brindaban los médicos a otros profesionales de la salud y la reducción de servicios críticos pero de baja rentabilidad, como la obstetricia. Los hospitales propiedad de firmas de capital privado a menudo asumen grandes cantidades de deuda, lo que genera presión para recortar costos rápidamente, lo que con frecuencia socava la calidad y el acceso a la atención. 3 Para aumentar los ingresos, los grupos respaldados por capital privado utilizan la sobrecodificación y explotan las lagunas legales en la facturación fuera de la red. EmCare y TeamHealth, por ejemplo, utilizaron «facturas sorpresa» para las visitas a urgencias, cobrando tarifas mucho más altas que las tarifas tradicionales de Medicare. 4 Es especialmente improbable que los miembros de las poblaciones rurales, las comunidades de bajos ingresos y los grupos raciales marginados puedan afrontar tales cargos.
La descremada —la atención selectiva a pacientes más sanos (es decir, de menor costo)— es otra práctica de EP ampliamente utilizada. Esta táctica limita el acceso a la atención para pacientes mayores y más enfermos, dejándolos en peor situación después de la inversión en EP.² A pesar de este comportamiento, las adquisiciones de hospitales por parte de empresas de EP se han asociado con un aumento en las muertes en servicios de urgencias y después de cirugías de urgencia.³, ³
Ante el deterioro de la equidad sanitaria a nivel nacional causado por la actividad de la EP, los legisladores han comenzado a responder a las preocupaciones de los electores. Muchos estados han analizado los posibles efectos de la EP en la atención al paciente al momento de una adquisición propuesta. Ante los recientes cierres de hospitales y las infracciones de calidad, algunos legisladores estatales y federales también buscan implementar sanciones penales y responsabilizar personalmente a los administradores por prácticas que perjudican a los pacientes. Se podrían considerar medidas adicionales para limitar las prácticas contables y operativas perjudiciales de la EP.
En primer lugar, los estados podrían promulgar leyes que prohíban explícitamente e impongan sanciones sustanciales por incurrir en las prácticas de reestructuración contable y operativa más atroces y perjudiciales que utilizan las empresas, como la reducción de personal y servicios esenciales, la celebración de contratos de venta con arrendamiento posterior, la inflación de costos, la descremada y la sobrecodificación. En segundo lugar, para garantizar que el acceso a la atención médica no se vea comprometido ni que las disparidades en materia de salud se agraven tras una adquisición por parte de una empresa de capital privado, los estados podrían supervisar a las entidades sanitarias tras la aprobación de una transacción para evaluar la distribución de los recursos sanitarios, una política adoptada en Massachusetts. Durante este período de supervisión, se podría exigir a la empresa que presente informes semestrales al fiscal general del estado o al departamento de salud que detallen los cambios financieros y operativos. Los informes también analizarían los efectos en el acceso, la asequibilidad y la calidad de la atención para las poblaciones rurales, las personas mayores, las comunidades de bajos ingresos y los grupos raciales marginados. En tercer lugar, el deterioro de las condiciones o las violaciones de los estándares de calidad de la atención deberían dar lugar a acciones legales rápidas por parte de los estados.
En cuarto lugar, para garantizar que los estados puedan recuperar los fondos públicos proporcionados a las empresas de capital privado, directa o indirectamente mediante subsidios y reembolsos, las leyes podrían exigir que los estados sean notificados dentro de los 30 días posteriores a la declaración de quiebra de una entidad de atención médica financiada por capital privado, que se les considere acreedores garantizados en el procedimiento de quiebra y que se les otorguen derechos sobre la tierra de toda la infraestructura de salud pública en el estado, propiedad de la empresa o de partes relacionadas. En quinto lugar, si se incumplen los acuerdos de transacción de atención médica, los estados deberían invocar la Ley Federal de Reclamaciones Falsas y leyes estatales análogas, que prohíben realizar declaraciones fraudulentas al gobierno, para reclamar daños y perjuicios.
Finalmente, al igual que los médicos, los administradores y ejecutivos de fondos de capital privado podrían ser considerados personalmente responsables de prácticas que perjudiquen a los pacientes. La Ley de Delitos Corporativos contra la Atención Médica, presentada pero no aprobada durante la sesión anterior del Congreso, habría impuesto a los ejecutivos de fondos de capital privado un máximo de seis años de prisión por participar en actividades financieras que contribuyan a la muerte de un paciente tras tomar el control de una entidad sanitaria. También habría permitido la recuperación de los salarios de los ejecutivos dentro de los diez años anteriores y posteriores a la adquisición de la entidad sanitaria, así como sanciones civiles de hasta cinco veces el importe de la recuperación.
Si bien la EP ha otorgado financiamiento a sistemas de salud con recursos insuficientes y generado ganancias para sus socios, lo ha hecho a un alto precio. La evidencia demuestra que las rentabilidades excesivamente altas a menudo se producen a expensas de las poblaciones rurales, las personas mayores, las comunidades de bajos ingresos y los miembros de grupos raciales y étnicos marginados, poblaciones que ya tienen dificultades para costear la atención médica y desenvolverse en el sistema de salud. Los estados pueden mitigar estos problemas monitoreando los efectos de las prácticas operativas y contables de la EP y sancionando a las entidades que comprometen el acceso a una atención médica asequible y de alta calidad.