Dr. Carlos Alberto Díaz (Saludbydiaz).
Profesor Titular Universidad ISALUD.
Este posteo es una síntesis de la experiencia recabada en la gestión hospitalaria organizada por cuidado progresivo, que se enfrenta a los modelos mentales de los jefes de servicio, quienes, en su área de responsabilidad, desean fundar un espacio en el cual tengan la posibilidad de establecer reglas propias, otorgar prebendas y, en consecuencia, limitar el crecimiento del hospital. Este enfoque, si bien busca una cierta autonomía, también plantea desafíos significativos, ya que puede transformar el mensaje del flujo de órdenes en flujos de trabajo distintos a lo que solicita la dirección o la macrogestión. Esta dinámica genera un entorno donde se priorizan intereses individuales sobre los objetivos comunes del hospital, lo que podría afectar la calidad de la atención y la coordinación entre departamentos. A medida que se profundiza en esta experiencia, se destaca la importancia de fomentar una cultura de colaboración y comunicación efectiva, que no solo respete las necesidades de cada jefe de servicio, sino que también garantice que los objetivos institucionales se mantengan en el centro de la gestión hospitalaria.
Posteo 1: El Cambio de Paradigma y la Gestión Clínica
Fundamentos del Nuevo Modelo Hospitalario
El primer posteo de la serie no es solo una introducción, sino un manifiesto contundente contra el «hospital fragmentado». Se sostiene que el hospital tradicional, dividido en feudos o «servicios de especialidad» (Cardiología, Clínica Médica, etc.), es ineficiente y peligroso para el paciente actual, que a menudo presenta polipatología y multimorbilidad, condiciones que requieren un enfoque holístico y multidisciplinario. Este modelo de gestión, que se basa en estructuras rígidas y una lógica departamental, ignora las complejidades de la atención moderna, donde los pacientes necesitan un abordaje que contemple todos sus problemas de salud de manera integrada y continua. Para ello, es esencial contar con un internista altamente capacitado que lidere el proceso de gestión de camas y que tenga la autoridad para trasladar el sistema de decisiones clínicas al terreno longitudinal de la eficacia, efectividad y eficiencia tanto asignativa como económica, empleando estrategias que incluyan la eliminación de desperdicio en los procesos y la optimización de costos. El modelo de hospital pabellonado, dividido en feudos o reinos, no solo es inadecuado para el cuidado del paciente complejo, sino que también propicia la fragmentación de la información clínica. Por lo tanto, los servicios deben comprometerse a ofrecer la mejor información posible, la cual debe ser traducida en diagnósticos precisos y tratamientos personalizados que estén respaldados por investigaciones recientes y publicadas, además de recibir la aprobación de las sociedades científicas. Solo así podremos garantizar una atención de calidad que responda verdaderamente a las necesidades de los pacientes.
- Del Hospital de Especialidades al Hospital de Procesos: La tesis central es que el paciente no tiene «una especialidad», sino una necesidad de cuidado con respecto a dos cosas, la primera la perdida de autonomía y la necesidad de procedimientos terapéuticos y monitoreo que necesita. El hospital debe reorganizarse para que los recursos (personal, tecnología y espacio) sigan al paciente y no al revés, garantizando que cada aspecto de la atención se alinee con la situación única y particular del individuo. Esto implica que las paredes de los servicios deben volverse porosas, flexibles y resilientes, permitiendo un flujo continuo de información y atención. Las camas son de los pacientes que la necesitan y por lo tanto del hospital, no de los servicios, lo que conlleva una redefinición de los espacios y de sus usos. Los enfermeros deben aprender las competencias adecuadas a su nivel de cuidado, actualizándose constantemente para enfrentar los nuevos desafíos de la labor asistencial. Los procesos le otorgan a la atención una lógica secuencial y finalística que busca los mejores resultados, fomentando un ambiente donde cada intervención esté orientada a objetivos claros y medibles. Los que intervienen en las tareas de los procesos deben entender que aportan al proceso teleológico, teniendo en cuenta la importancia de su rol en el engranaje del cuidado integral. Para evitar que sus tareas se conviertan en rutinarias, es fundamental que las cosas funcionen adecuadamente, para lo cual requieren de los servicios de apoyo de los proveedores internos y del sistema de logística en pull, que se disminuyan los costos de transacción, optimizando así la operación general del hospital. Además, se debe asegurar que la información y la empatía se hagan presentes en la interfaz del momento de verdad entre el paciente y el personal en contacto, que este piense en el valor resultante, no solo de la buena atención del conocimiento, sino en la atención centrada en la persona, el humanismo, la continuidad de la atención, la coparticipación. Y la seguridad de los pacientes, la cual es un compromiso ineludible que todos deben asumir para garantizar una atención digna y respetuosa.
2. La Gestión Clínica como Herramienta de Valor: Se introduce el concepto de gestión clínica no como un control administrativo, sino como la integración de la mejor evidencia científica en la toma de decisiones diarias y también el respaldo de una gestión probada. Este enfoque permite a los profesionales de la salud optimizar sus prácticas, asegurando que cada decisión esté fundamentada en datos actualizados y relevantes. Así, se promueve no solo la eficiencia en el uso de recursos, sino también la mejora continua en la calidad de atención al paciente. A través de la implementación de protocolos basados en evidencia, se busca reducir la variabilidad en la atención médica, garantizando que todos los pacientes reciban el mismo estándar elevado de cuidado, lo que resulta en una experiencia más coherente y favorable para los mismos.
- Disminución de la variabilidad: La variabilidad de la prestación médica genera riesgos para los pacientes, costos para el hospital, demoras, ineficiencias y pérdidas de oportunidad. Si dos pacientes con la misma patología reciben cuidados radicalmente distintos según el médico de turno, el sistema falla, lo que puede llevar a confusiones adicionales en el diagnóstico y tratamiento, así como a una falta de confianza por parte de los pacientes en el sistema de salud. Esta inconsistencia no solo afecta el bienestar de quienes requieren atención médica, sino que también puede desencadenar efectos colaterales imprevistos en la salud pública.
- Protocolización: La gestión por cuidado progresivo exige guías de práctica clínica que determinen exactamente cuándo un paciente debe subir o bajar de nivel de complejidad. Los protocolos, las guías clínicas, las vías clínicas son la condición necesaria para reproductibilidad del cuidado, para reproducir adecuadamente con las unidades de cuidado integral formado por internistas, enfermeros, residentes y kinesiólogos alrededor del paciente tanto en adultos como en pediatría. En este contexto, es fundamental asegurar que cada acción y decisión se ajuste a estándares claramente definidos, creando así un marco de referencia que no solo beneficie al paciente, sino que también respete el trabajo interdisciplinario. La especialización, la especificidad son necesarias, pero siempre apoyadas en el cuidado integral de la persona, en la visión de los que actúan más allá de la frontera, más allá de su especialidad, en el proyecto común del hospital, de su misión, de su visión y el plan estratégico del hospital, asegurando que todos los profesionales involucrados comprendan su papel dentro del sistema de atención y se sientan respaldados por un conjunto de directrices sólidas que fomenten la colaboración y la efectividad en el cuidado.
3. El Paciente como Eje Transversal: En este posteo se subraya que el hospital es una «fábrica de servicios de salud» donde el producto final es la mejora del estado del paciente. Para lograrlo, la estructura debe ser horizontal, promoviendo una comunicación fluida entre todos los actores involucrados en el proceso de atención. El autor propone que la jerarquía médica tradicional sea reemplazada por líderes de procesos que aseguren que el flujo del paciente no se detenga, facilitando así una experiencia más integrada y personalizada. Esta nueva forma de organización permite que el personal médico y administrativo trabaje junto a los pacientes para identificar y resolver posibles obstáculos en su atención, lo que resulta en un proceso más eficiente y centrado en el individuo. Además, fortalecer la colaboración entre distintas especialidades y servicios dentro del hospital resulta crucial para abordar las necesidades complejas de los pacientes. Además, el hospital es un hub entre los cuidados pre y post-hospitalarios, lo que implica una responsabilidad compartida que se extiende más allá de las paredes del establecimiento, asegurando un seguimiento adecuado que fomente la continuidad y la calidad del cuidado a lo largo de toda la trayectoria del paciente. En este sentido, la implementación de sistemas tecnológicos que faciliten el intercambio de información y el acceso a registros médicos también juega un papel fundamental, garantizando que todos los involucrados estén al tanto del estado del paciente en tiempo real.
Posteo 2: Gestión Centralizada de Camas y Flujo Operativo
La Cama como Recurso Institucional, no de Servicio
En la segunda entrega, se aborda el problema más crítico de los hospitales modernos: el bloqueo de camas y la saturación de las guardias.
1. La Despatrimonialización de la Cama: «La cama es del hospital, no del jefe de servicio». El modelo de cuidado progresivo fracasa si un servicio guarda camas vacías «por si acaso» mientras la guardia está colapsada, lo que genera una ineficiencia considerable en la atención médica. Es vital que la gestión de camas sea centralizada y única, lo que permitiría una utilización más efectiva de los recursos disponibles. Por lo tanto, en las distintas épocas del año, los niveles de cuidado y la asignación pueden ser diferentes, adaptándose a las demandas cambiantes de la población. En este sentido, es fundamental recurrir a la ampliación de la capacidad hospitalaria hasta donde se pueda, siempre buscando alcanzar la máxima productividad sin comprometer la calidad del cuidado proporcionado a los pacientes. Esto implica una reconsideración constante de las políticas de asignación y el enfoque en la colaboración entre servicios para evitar que las camas queden subutilizadas, especialmente en momentos críticos donde la atención es más necesaria que nunca.
2. La Unidad de Gestión de Camas (UGC): Se propone la creación de una oficina de mando (UGC) que funcione 24/7, con el objetivo de coordinar y optimizar el uso de las camas disponibles en los hospitales. Esta unidad será fundamental para garantizar la atención oportuna a los pacientes, así como para facilitar la planificación de recursos en situaciones de emergencia. Sus funciones incluyen: la supervisión constante de la ocupación hospitalaria, la implementación de protocolos de ingreso y egreso, y la colaboración con otros departamentos para asegurar que cada paciente reciba la atención necesaria en el momento adecuado. Además, la UGC promoverá la capacitación del personal en gestión de camas y trabajará en la mejora continua de los procesos relacionados con la atención hospitalaria.
- Visibilidad en tiempo real: Conocer el estado de cada cama (ocupada, en limpieza, reservada para cirugía) permite una gestión más eficiente y fluida de los recursos del hospital, favoreciendo la toma de decisiones informadas y mejorando la atención al paciente.
- Gestión de Altas Tempranas: Fomentar que las altas se den antes del mediodía para liberar capacidad para los ingresos programados y de urgencia, asegurando así una optimización en la utilización de los recursos disponibles y minimizando tiempos de espera para los pacientes que requieren atención inmediata.
- Evitar el «Gasto de Cama de Alta Complejidad»: Un paciente que ya no requiere ventilación mecánica no puede permanecer en una cama de UCI solo porque «no hay lugar en piso». Eso es un error financiero y asistencial grave.
3. El Flujo de Tensión: El autor explica que el hospital debe trabajar con un nivel de ocupación óptimo (85-90%). Por encima de eso, el riesgo de infecciones y errores aumenta; por debajo, la eficiencia económica cae. El cuidado progresivo permite que el hospital sea elástico, adaptando las camas a la demanda estacional (ej. brotes de enfermedades respiratorias).
Posteo 3: Continuidad Asistencial y el Rol Estratégico de Enfermería
El Motor del Cuidado Progresivo
Este es quizás el posteo más técnico y humano de la serie. Pone a la enfermería en el centro del modelo, ya que el «cuidado» es, por definición, una competencia de enfermería.
1. Definición de Niveles por Horas de Cuidado: La progresión no se mide por la gravedad diagnóstica únicamente, sino por la intensidad de cuidados de enfermería (ICE).
- Un paciente puede estar estable médicamente, pero ser totalmente dependiente (higiene, alimentación, movilidad), lo que requiere un nivel de cuidado alto.
- El modelo propone usar escalas de valoración (como el NEMS o el TISS-28) para objetivar cuánta «energía» del sistema consume cada paciente.
2. La Continuidad sin Costuras: El gran riesgo del hospital es la fragmentación del mensaje. Aboga por el pase de guardia multidisciplinar a pie de cama. El objetivo es que la información no se pierda cuando el paciente se traslada de un nivel a otro (ej. de Intermedios a Sala General).
3. Empoderamiento y Profesionalización: Para que el modelo funcione, la enfermería debe tener voz en la gestión. No son solo ejecutores de órdenes médicas, sino gestores del entorno del paciente. Se destaca la importancia de la enfermera de enlace o gestora de casos para coordinar traslados internos.
Posteo 4: Objetivos Estratégicos y Gestión de Redes
El Hospital más allá de sus Paredes
En el cuarto artículo, la visión se amplía. El hospital por cuidado progresivo no puede ser eficiente si trabaja de forma aislada de la comunidad y del sistema de salud circundante.
1. Integración con la Red de Salud: Díaz plantea que el cuidado progresivo tiene un «Nivel 0» (Atención Primaria) y un «Nivel 6» (Atención Domiciliaria).
- Referencia y Contrarreferencia: El hospital debe recibir solo lo que no puede resolverse en la periferia y debe devolver al paciente a su centro de salud con un plan de cuidados claro.
2. Tablero de Comando y Metas: No se puede gestionar lo que no se mide. El autor sugiere indicadores clave para este modelo:
- Giro de cama: Cuántas veces se usa una cama en un mes.
- Tasa de reingreso a las 72 horas: Indicador de que el alta fue prematura o el nivel de cuidado asignado fue insuficiente.
- Promedio de permanencia por patología (GRD): Comparar la estancia real con la esperada.
3. El Compromiso de Gestión: Se propone que los líderes de cada nivel de cuidado firmen «compromisos de gestión» con la dirección. Estos acuerdos vinculan recursos presupuestarios con resultados asistenciales y de calidad. Es la forma de hacer que la estrategia baje a la realidad operativa.
Posteo 5: Cálculo de Recursos y Metodología Lean
La Ciencia de la Asignación de Recursos
El cierre de la serie es una clase magistral de ingeniería hospitalaria aplicada a los recursos humanos, utilizando principios de Lean Healthcare (hacer más con menos desperdicio).
1. La Fórmula del Recurso Humano: Díaz desglosa cómo se debe calcular la dotación de personal. No se trata de «un enfermero cada tantas camas» de forma fija, sino de un cálculo dinámico basado en:
- Horas de cuidado necesarias / Horas de trabajo efectivas.
- Considera el ausentismo estructural (vacaciones, licencias, enfermedades) que suele omitirse en los presupuestos tradicionales.
2. Ratios de Enfermería sugeridos: Para que la seguridad no se vea comprometida, el autor propone estándares internacionales adaptados:
- Nivel 1 (Críticos): 1 enfermero por cada 2 pacientes (o 1:1 en casos complejos).
- Nivel 2 (Intermedios): 1 enfermero por cada 3-4 pacientes.
- Nivel 3 (Moderados): 1 enfermero por cada 6-8 pacientes.
- Nivel 4 (Mínimos): 1 enfermero por cada 10-12 pacientes.
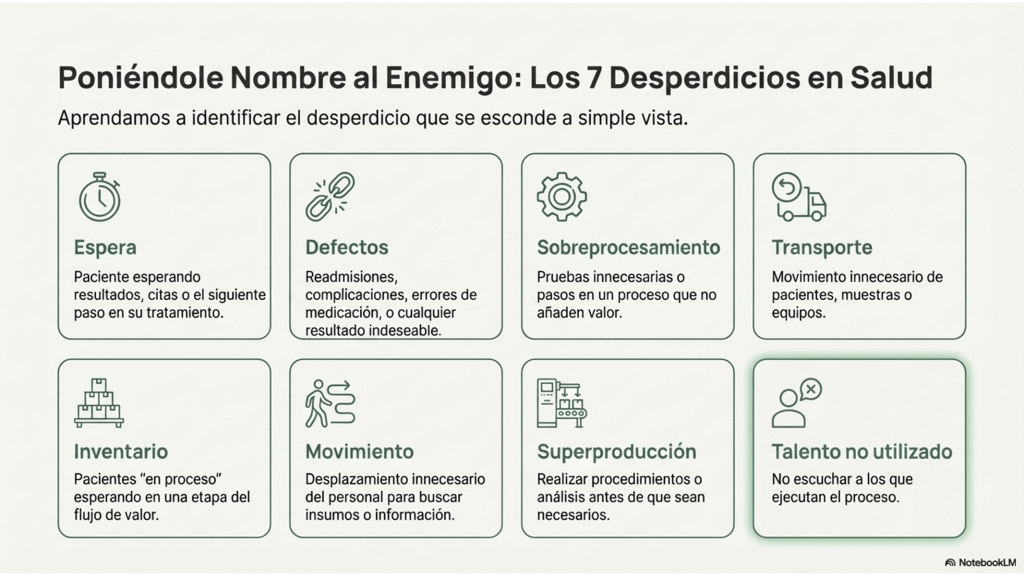
3. Eliminación de Desperdicios (Muda): Finalmente, se analiza cómo los tiempos muertos (buscar insumos, traslados innecesarios, burocracia en el alta) consumen el tiempo que debería dedicarse al paciente. El cuidado progresivo busca que el personal pase el mayor tiempo posible «al lado de la cama», que es donde se genera el valor.
El mensaje del Dr. Díaz es que la gestión por cuidado progresivo es una herramienta de justicia sanitaria. Permite que el hospital sea más humano al adaptarse a la fragilidad del paciente y más solvente al no malgastar recursos críticos en cuidados de baja complejidad.
Para implementar el modelo de Gestión Hospitalaria por Cuidado Progresivo (GHCP) basado en la doctrina de Saludbydiaz, no basta con cambiar los carteles de las salas; se requiere una reingeniería cultural y operativa.
A continuación, presento una guía de implementación estructurada en cinco fases críticas:
Fase 1: Diagnóstico y Clasificación de la Demanda
Antes de mover una sola cama, se debe entender qué tipo de pacientes atiende el hospital.
- Censo de Intensidad de Cuidados: Durante 30 días, evaluar a todos los pacientes internados no por su diagnóstico, sino por sus necesidades de enfermería (usando escalas como TISS-28 NAS, VACTE o NEMS).
- Identificación de «Cuellos de Botella»: Analizar cuántos pacientes en la UCI están «de alta» pero no bajan a piso por falta de camas, y cuántos en guardia esperan subir a UCI.
- Determinación de Ratios: Establecer los estándares de personal para cada nivel (Ej: Nivel 1 -> 1:2; Nivel 3 -> 1:8).
Fase 2: Creación de la Unidad de Gestión de Camas (UGC)
La UGC es el «cerebro» del hospital y debe ser independiente de los servicios médicos.
- Centralización del Recurso: Eliminar la reserva de camas por servicio. Todas las camas pertenecen a la institución.
- Perfil del Gestor: Debe ser un equipo mixto (Médico/Enfermero) con autoridad para decidir ingresos, traslados internos y prioridades quirúrgicas.
- Software de Visibilidad: Implementar un tablero de control en tiempo real que muestre:
- Camas ocupadas.
- Camas en proceso de limpieza (tiempo de giro).
- Altas previstas para las próximas 24 horas.
Fase 3: Reorganización de la Planta Física y Procesos
El hospital debe segmentarse visual y operativamente.
- Sectorización por Niveles (1 al 5): Agrupar físicamente a los pacientes de complejidad similar para optimizar el recorrido del personal y el uso de equipos (monitores, gases medicinales) mediante la implementación de un sistema que evalúe constantemente los niveles de atención requeridos, asegurando así una mejor asignación de recursos y un flujo más eficiente en las áreas de atención.
- Protocolos de «Pase de Nivel»: Definir criterios clínicos objetivos (Ej: estabilidad hemodinámica por 24h, retiro de asistencia respiratoria) para el traslado entre niveles, asegurando así que cada paciente reciba el tipo de atención más adecuada a su condición actual, lo que incluye la evaluación continua y el seguimiento de los parámetros vitales, la adecuada comunicación entre el personal médico y la familia, así como la documentación precisa de cada proceso involucrado en la transición.
- Polivalencia de Camas: Diseñar habitaciones que puedan pasar de Nivel 3 a Nivel 2 (Cuidados Intermedios) con cambios mínimos de equipamiento, asegurando que los pacientes puedan recibir la atención adecuada en función de sus necesidades clínicas, optimizando así los recursos disponibles y mejorando la eficiencia del sistema de salud.
Fase 4: Gestión del Talento Humano y Continuidad
El cambio más difícil es el cultural. Los médicos deben dejar de ser «dueños» de los pacientes y pasar a ser «consultores» en los distintos niveles, lo que implica una transformación significativa en la forma en que se perciben y se llevan a cabo las relaciones médico-paciente. Este proceso no solo requiere adquirir nuevas habilidades interpersonales, sino también adoptar una mentalidad más colaborativa en la que los pacientes se conviertan en protagonistas activos de su propio cuidado. A través del empoderamiento de los pacientes, se fomenta una comunicación abierta y honesta, lo que permite comprender mejor sus necesidades y preocupaciones, así como brindar un enfoque más personalizado para sus tratamientos y bienestar.
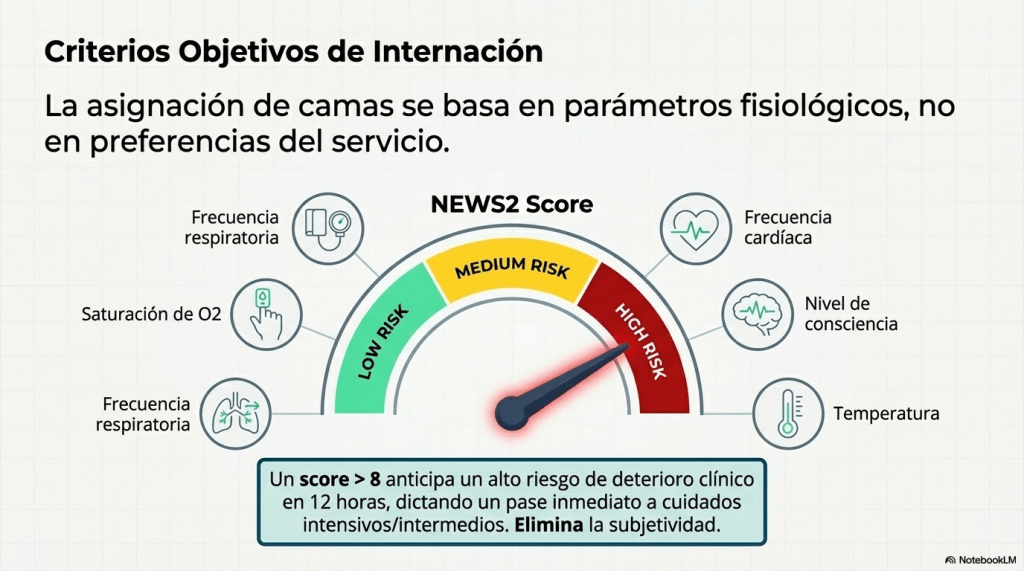
- Capacitación en Cuidados: Entrenar al personal de enfermería en la detección precoz de deterioro clínico, enfatizando la importancia de una atención oportuna y efectiva, así como el uso del Score NEWS2, que ayuda en la evaluación y monitoreo de la condición del paciente para mejorar los resultados en la atención médica.
- Pases de Guardia Multidisciplinarios: Realizar rondas a pie de cama donde participen médicos, enfermeros, kinesiólogos y trabajadores sociales para agilizar el plan de alta, fomentando la comunicación efectiva entre los distintos profesionales, asegurando así que cada aspecto del cuidado del paciente sea abordado de manera integral y se minimicen los retrasos en el proceso de alta.
- Eliminación del «Muda» (Desperdicio): Aplicar técnicas Lean de manera consistente y efectiva para reducir traslados innecesarios de pacientes, evitar esperas prolongadas por camilleros o limpieza, y optimizar procesos para mejorar la eficiencia general del servicio de salud. Las mudas son: Inventario excesivo, sobre prestación, sobreproducción, movimiento innecesario de cosas o personas, esperas que no agregan valor, producir con defectos, contaminar, no prestar atención o escuchar a quienes ejecutan el proceso. Es crucial identificar y eliminar estas formas de desperdicio para garantizar un flujo de trabajo más fluido y eficiente, lo que impactará positivamente en la calidad del servicio ofrecido a los pacientes y en la satisfacción tanto de los mismos como del personal de salud. Además, implementar un enfoque de mejora continua permitirá a las organizaciones adaptar sus procesos a las necesidades cambiantes del entorno de atención médica.
Fase 5: Medición de Resultados (Tablero de Control)
Para validar el modelo ante el directorio, se deben medir indicadores de eficiencia y calidad.
| Indicador | Objetivo en Cuidado Progresivo |
| Giro de Cama | Aumentar (más pacientes atendidos por cama/año). |
| Estancia Media (EM) | Disminuir (ajustada por riesgo/complejidad). |
| Reingreso a UCI < 48h | Disminuir (indica que el traslado a nivel inferior fue seguro). |
| Mortalidad Hospitalaria | Disminuir (gracias a la vigilancia según nivel de riesgo). |
Matriz de Criterios de Inclusión y Exclusión (Nivel 2 al 3)
El paso del Nivel 2 (Cuidados Intermedios) al Nivel 3 (Cuidados Moderados) es el que suele generar más «cuellos de botella». Aquí te presento los criterios técnicos para decidir el traslado:
1. Criterios Clínicos de Estabilidad (Para bajar al Nivel 3)
Un paciente está listo para la sala general si cumple con la regla de las 24 horas:
- Estabilidad Hemodinámica: Sin necesidad de drogas vasoactivas (inotrópicos) por al menos 24 horas.
- Estabilidad Respiratoria: Saturación con FiO2 o aire ambiente. Frecuencia respiratoria por minuto.
- Estado Neurológico: Escala de Glasgow o retorno a su nivel basal previo.
- Control Metabólico: Sin desequilibrios electrolíticos graves o cetoacidosis activa.
2. Criterios de Exclusión (Deben permanecer en Nivel 2 o subir a 1)
- Necesidad de monitoreo electrocardiográfico continuo por arritmias potencialmente letales.
- Requerimiento de succión traqueal frecuente (> cada 2 horas).
- Balance hídrico que requiera ajustes de diuréticos endovenosos cada 4-6 horas.
Implementación del Score NEWS2 como «Semáforo»
Para que la guía de implementación sea automática, se utiliza el National Early Warning Score (NEWS2). Este sistema asigna un puntaje a los signos vitales:
- Puntaje 0-2 (Verde): El paciente puede estar en Nivel 4 o 3. Vigilancia de enfermería estándar.
- Puntaje 3-4 (Amarillo): Alerta. El paciente debe ser evaluado para determinar si requiere subir a Nivel 2.
- Puntaje 5-6 (Naranja): Urgencia médica. El paciente requiere cuidados de Nivel 2 obligatorios.
- Puntaje 7 o más (Rojo): Emergencia. Evaluación inmediata para traslado a Nivel 1 (UCI).
Plan de Acción Inmediato (Cronograma de 4 Semanas)
Si decides iniciar la transformación hoy, este es el orden de ejecución:
Semana 1: Auditoría de Camas y Perfiles
- Realizar un corte transversal: ¿Cuántos pacientes hoy en el hospital ocupan una cama de mayor complejidad a la que sus signos vitales indican?
- Entregable: Informe de «Ocupación Inadecuada».
Semana 2: Capacitación del «Equipo de Respuesta Rápida»
- Formar a los enfermeros de Nivel 3 en el uso del score NEWS2 para que sepan cuándo dar la alarma antes de que el paciente entre en paro.
- Entregable: Personal certificado en detección de deterioro.
Semana 3: Activación de la Unidad de Gestión de Camas (UGC)
- Nombrar al «Gestor de Flujo». Esta persona hará una ronda diaria a las 8:00 AM para identificar las «Altas Posibles» y forzar el movimiento de camas.
- Entregable: Cuadro de mando de ingresos y egresos.
Semana 4: Piloto de «Alta Temprana»
- Implementar el incentivo de Alta antes de las 10:00 AM. Si el paciente de Nivel 5 se va temprano, el flujo de la guardia hacia los niveles superiores se libera automáticamente.
¿Cómo mediremos el éxito?
En 30 días, deberías ver una reducción del 15% en la Estancia Media (EM) y una eliminación total de las cirugías suspendidas por «falta de cama».
El Pase de Guardia Progresivo es el documento clínico-operativo que garantiza que la información no se fragmente cuando el paciente se desplaza entre niveles de complejidad. Según el modelo de Saludbydiaz, este pase no es solo un resumen médico, sino una transferencia de responsabilidad y cuidado.
A continuación, presento el diseño estandarizado de este instrumento, estructurado bajo la metodología SBAR (Situación, Antecedentes, Evaluación, Recomendación) adaptada al cuidado progresivo.
Piloto de Alta Temprana y Pase de Guardia Progresivo
Informe técnico para profesionales de la salud
Gestión eficiente de camas.
La gestión eficiente de camas hospitalarias y la continuidad del cuidado son desafíos centrales en los sistemas de salud modernos. En este contexto, el piloto de Alta Temprana y la implementación del Pase de Guardia Progresivo surgen como estrategias claves para optimizar recursos, mejorar la calidad asistencial y reducir eventos adversos relacionados con la fragmentación de la información clínica. Este informe técnico presenta los fundamentos, la metodología y las recomendaciones para llevar adelante estas intervenciones, orientadas a equipos médicos y de enfermería.
Objetivos del Piloto de Alta Temprana
- Reducir la Estancia Media (EM): Disminuir en al menos un 15% la permanencia promedio de los pacientes en la institución en un plazo de 30 días.
- Optimizar la disponibilidad de camas: Eliminar la suspensión de cirugías por “falta de cama”, garantizando un flujo asistencial continuo.
- Mejorar la eficiencia operativa: Agilizar el tránsito de pacientes entre niveles de complejidad, evitando cuellos de botella y mejorando la asignación de recursos.
Descripción del Incentivo de Alta antes de las 11:00 AM
El piloto introduce un incentivo operativo para que los pacientes de Nivel 5 (próximos al egreso) sean dados de alta antes de las 11:00 AM. Esta acción libera tempranamente camas en los niveles de menor complejidad, permitiendo que los traslados desde niveles superiores se realicen sin demoras. Así, se optimiza el flujo de la guardia y se previene la acumulación de pacientes a la espera de disponibilidad, lo que repercute positivamente en la programación de cirugías y en la experiencia del paciente.
Medición del Éxito
- Reducción de Estancia Media (EM): Meta de disminución del 15% en 30 días.
- Suspensión de cirugías por falta de cama: Objetivo de eliminación total de este motivo de cancelación.
- Monitoreo continuo: Seguimiento semanal de indicadores para ajustes rápidos en la estrategia.
Concepto de Pase de Guardia Progresivo
El Pase de Guardia Progresivo es un documento clínico-operativo estandarizado que garantiza la transferencia segura y efectiva de información, responsabilidad y cuidado cuando el paciente transita entre distintos niveles de complejidad. Inspirado en el modelo de Saludbydiaz, este formato no se limita a un resumen médico, sino que formaliza la entrega de responsabilidad asistencial entre los equipos tratantes, minimizando la pérdida de datos y reduciendo riesgos asociados a la fragmentación de la información.
La aplicación del Pase de Guardia Progresivo favorece la continuidad del cuidado, promueve la comunicación interdisciplinaria y fortalece la trazabilidad de las decisiones clínicas, aspectos fundamentales para la seguridad del paciente y la eficiencia institucional.
Fundamentos y Beneficios
- Seguridad del paciente: Reduce errores y omisiones en la transición de niveles.
- Responsabilidad compartida: Formaliza la transferencia de información y tareas entre profesionales.
- Facilita auditorías y mejora continua: Permite el rastreo de intervenciones y decisiones clave.
Metodología SBAR Adaptada al Cuidado Progresivo
La metodología SBAR (Situación, Antecedentes, Evaluación, Recomendación) es una herramienta de comunicación estructurada, ampliamente utilizada para transmitir información clínica de manera clara y concisa. En el contexto del Pase de Guardia Progresivo, se adapta para incluir dimensiones específicas del cuidado hospitalario en transición.
Desglose de las Dimensiones SBAR
- S – Situación: Estado clínico actual del paciente, diagnóstico principal y motivo del ingreso o del cambio de nivel. Ejemplo: “Paciente con neumonía, actualmente estable, Glasgow 15, motivo de traslado: finalizó oxigenoterapia.”
- B – Background (Antecedentes): Breve resumen de antecedentes médicos relevantes, comorbilidades y eventos significativos durante la internación. Ejemplo: “Antecedente de EPOC, hipertensión arterial. Durante la internación presentó episodio de insuficiencia respiratoria aguda.”
- A – Assessment (Evaluación): Evaluación objetiva reciente: signos vitales, laboratorios clave, escalas funcionales, evolución clínica. Ejemplo: “TA 120/80, FC 80, SatO2 96% en aire ambiente. Mejoría radiológica. Glasgow 15.”
- R – Recommendation (Recomendación): Indicación precisa para el siguiente equipo: cuidados a mantener, alertas, controles, próximas intervenciones o estudios pendientes. Ejemplo: “Control de signos vitales cada 6 horas, inicio de rehabilitación motora, monitoreo de glucemia.”
Ejemplo Práctico de SBAR en Pase de Guardia Progresivo
| Dimensión | Contenido | Ejemplo |
| S (Situación) | Diagnóstico principal actual y motivo del cambio de nivel | Neumonía resuelta, traslado para rehabilitación |
| B (Antecedentes) | Comorbilidades y eventos recientes | EPOC, hipertensión; episodio de insuficiencia respiratoria |
| A (Evaluación) | Parámetros clínicos y evolución | TA 120/80, SatO2 96%, Glasgow 15 |
| R (Recomendación) | Cuidados y alertas para el equipo receptor | Iniciar rehabilitación, control glucemia, vigilar disnea |
Formato Estandarizado: Pase de Guardia de Cuidado Progresivo
A continuación, se detalla el formato recomendado para documentar el Pase de Guardia Progresivo, que debe ser completado por el equipo tratante en cada transición de nivel.
- Identificación del Paciente: Nombre y Apellido, Edad, Número de Historia Clínica.
- Nivel de Origen: (Ej. Nivel 2 – Cuidados Intermedios)
- Nivel de Destino: (Ej. Nivel 3 – Cuidados Moderados)
- Motivo del Cambio de Nivel: (Ej. Estabilización hemodinámica, fin de asistencia respiratoria, necesidad de rehabilitación)
| Dimensión | Contenido Crítico | Ejemplo |
| S (Situación) | Diagnóstico principal actual y estado de conciencia (Glasgow). Motivo de ingreso. | Paciente con ACV isquémico, Glasgow 15, traslado por mejoría neurológica. |
| B (Antecedentes) | Comorbilidades, factores de riesgo, eventos durante la internación. | HTA, diabetes. Presentó episodio de hipoglucemia controlado. |
| A (Evaluación) | Signos vitales, exámenes recientes, escalas funcionales. | TA 130/85, FC 78, NIHSS 2, glucemia 110 mg/dl. |
| R (Recomendación) | Cuidados indicados, alertas, estudios pendientes, controles requeridos. | Control glucemia, iniciar fisioterapia, monitoreo de presión arterial. |
Recomendaciones para la Implementación
- Capacitación: Formar a médicos y enfermeros en el uso del Pase de Guardia Progresivo y la metodología SBAR, con talleres prácticos y simulaciones.
- Supervisión y retroalimentación: Designar referentes clínicos que monitoreen la calidad de los pases y brinden devoluciones periódicas.
- Integración en sistemas electrónicos: Incorporar el formato estandarizado en la historia clínica digital para asegurar su completitud y trazabilidad.
- Evaluación continua: Analizar indicadores de éxito y ajustar procesos según resultados y dificultades detectadas.
Conclusiones
La implementación conjunta del piloto de Alta Temprana y el Pase de Guardia Progresivo permite optimizar el uso de camas, mejorar la seguridad del paciente y fortalecer la comunicación interdisciplinaria. Adoptar la metodología SBAR, estructurada y adaptada a las necesidades locales, promueve la estandarización de procesos y la mejora continua. Se recomienda avanzar con la capacitación de los equipos, la integración del formato en los sistemas institucionales y el monitoreo regular de los resultados para garantizar el éxito y la sostenibilidad de la estrategia.
Formato Estandarizado: Pase de Guardia de Cuidado Progresivo
1. Identificación y Nivel de Origen/Destino
- Paciente: [Nombre y Apellido] | Edad: [Años] | ID: [Número de Historia Clínica]
- Nivel de Origen: (Ej. Nivel 2 – Cuidados Intermedios)
- Nivel de Destino: (Ej. Nivel 3 – Cuidados Moderados)
- Motivo del Cambio de Nivel: (Ej. Estabilización hemodinámica, fin de asistencia respiratoria, necesidad de rehabilitación).
2. Núcleo Asistencial (Metodología SBAR)
| Dimensión | Contenido Crítico |
| S (Situación) | Diagnóstico principal actual y estado de conciencia (Glasgow). Motivo de ingreso. |
| B (Antecedentes) | Comorbilidades relevantes (HTA, DBT, IRC) y alergias documentadas. |
| A (Evaluación) | Signos Vitales (Score NEWS2): [Puntaje] Dispositivos: Vías centrales, sondas, drenajes, catéteres (Fecha de colocación). Medicación Crítica: Antibióticos (día de esquema) y medicación de infusión continua. |
| R (Recomendación) | Pendientes (laboratorios, imágenes), signos de alerta específicos y plan de cuidados para las próximas 24h. |
3. Matriz de Intensidad de Cuidados (ICE)
Este apartado es fundamental para que el enfermero receptor sepa la carga de trabajo que recibe:
- Autonomía: [ ] Independiente | [ ] Ayuda Parcial | [ ] Dependiente Total
- Riesgo de Caídas: (Escala de Downton) [Bajo/Medio/Alto]
- Riesgo de UPP: (Escala de Braden) [Puntaje]
- Nutrición: [ ] Oral | [ ] Enteral (SNG/K-10) | [ ] Parenteral
Procedimiento Operativo del Pase (El «Cómo»)
Para que el formato sea efectivo, debe seguir estas reglas de oro:
- Pase a pie de cama: El equipo que entrega y el que recibe deben estar frente al paciente. Esto permite validar visualmente el estado del paciente y sus dispositivos.
- Verificación del «Checklist de Seguridad»:
- [ ] Pulsera de identificación colocada.
- [ ] Conciliación farmacéutica realizada (la medicación que venía de UCI se ajusta a Sala).
- [ ] Epicrisis parcial de traslado cargada en el sistema.
- Confirmación de la Unidad de Gestión de Camas (UGC): El pase solo se inicia cuando la UGC ha confirmado que la cama de destino está «Limpia y Disponible».
Implementación Digital (Tablero de Control)
Si el hospital cuenta con Historia Clínica Electrónica, el pase de guardia debe alimentar automáticamente un Tablero de Estado de Pacientes.
Indicadores del Pase de Guardia:
- Tiempo de Transferencia: Tiempo desde que se indica el «Baja de Nivel» hasta que el paciente llega a la nueva cama (Meta: < 60 min).
- Incidentes en el Traslado: Reporte de eventos adversos durante el movimiento entre pisos.
En el modelo de Gestión Hospitalaria por Cuidado Progresivo (GHCP), el liderazgo del Jefe de Servicio debe mutar radicalmente: de ser un «dueño de camas y pacientes» a convertirse en un gestor de flujos y procesos.
Según la doctrina de Saludbydiaz, el liderazgo en este esquema no se basa en la jerarquía vertical, sino en la capacidad de integración.
El Perfil del Líder en Cuidado Progresivo
Para que el modelo funcione, el Jefe de Servicio debe abandonar el «feudo» (su servicio) para mirar el hospital como una red. Estas son las características clave de ese liderazgo:
1. Liderazgo de Colaboración (No Patrimonialista)
El jefe debe entender que la cama no es «suya», sino un recurso del hospital gestionado por la Unidad de Gestión de Camas (UGC).
- Acción: Facilitar los traslados internos de pacientes estables a niveles inferiores, aunque eso signifique «perder» volumen de pacientes en su área.
- Visión: Priorizar la seguridad global del hospital sobre las métricas aisladas de su servicio.
2. Gestión Basada en la Evidencia y Datos
El líder ya no decide «por intuición» o por «costumbre». El cuidado progresivo exige decisiones basadas en scores objetivos.
- Acción: Implementar y auditar el uso de escalas como NEWS2 o TISS-28.
- Visión: Si los datos dicen que el paciente debe bajar a Nivel 3, el líder debe garantizar que así sea, eliminando la resistencia médica al alta.
3. Fomento de la Transdisciplinariedad
En este modelo, la opinión de enfermería, kinesiología y trabajo social es tan crítica como la del médico especialista para definir el nivel de cuidado.
- Acción: Presidir rondas multidisciplinarias donde se defina el Plan de Cuidados Progresivos de cada paciente.
- Visión: Reconocer que el paciente se recupera por el cuidado (enfermería/rehabilitación) tanto como por el tratamiento (médico).
Las 4 Funciones Críticas del Jefe de Servicio en GHCP
| Función | Actividad Clave | Impacto en el Modelo |
| Facilitador de Flujo | Identificar «Altas Posibles» en la primera hora de la mañana. | Libera camas de alta complejidad para la guardia y quirófano. |
| Garante de Protocolos | Asegurar que se cumplan las guías de práctica clínica (GPC). | Disminuye la variabilidad y el error médico. |
| Optimizador de Recursos | Solicitar insumos y personal basados en la carga de cuidado real. | Evita el desperdicio (Muda) de recursos en pacientes de baja complejidad. |
| Gestor del Cambio | Motivar al equipo médico que se resiste a la pérdida de «territorio». | Crea una cultura organizacional alineada con la eficiencia. |
El Líder como «Arquitecto de la Seguridad»
En el cuidado progresivo, el riesgo principal es el deterioro desapercibido del paciente al bajar de nivel. El liderazgo aquí debe ser proactivo:
- Implementar Equipos de Respuesta Rápida (ERR): El Jefe de Servicio debe liderar o apoyar la creación de equipos que intervengan cuando un score de alerta sube, independientemente de dónde esté el paciente.
- Comunicación SBAR: Exigir que todos sus subordinados utilicen comunicación estandarizada para que la información crítica no se pierda entre niveles.
«El éxito de un Jefe de Servicio en el Cuidado Progresivo no se mide por cuántos pacientes tiene ‘bajo su mando’, sino por la fluidez con la que sus pacientes transitan hacia la recuperación y el alta». — Concepto Saludbydiaz
La comparación entre un hospital de Cuidado Progresivo con Organigrama Matricial y un hospital tradicional organizado como Burocracia Profesional (por departamentos o servicios estancos) es, en esencia, la lucha entre la agilidad moderna y la rigidez histórica.
En la burocracia profesional (descrita clásicamente por Mintzberg), el poder reside en el «núcleo operativo» (los especialistas), quienes suelen priorizar su disciplina por sobre el flujo total del paciente. El modelo matricial de Saludbydiaz rompe esto.
Ventajas Comparativas: Matricial vs. Burocracia Profesional
1. Flexibilidad vs. Rigidez Estructural
- Burocracia Profesional: Los departamentos son «silos» (Cardiología, Cirugía, etc.). Si un paciente de Cardiología necesita una cama y solo hay en Neumonología, se producen conflictos de «propiedad» de la cama.
- Organigrama Matricial: El hospital se organiza en dos ejes: Especialidades (conocimiento) y Procesos de Cuidado (gestión de niveles 1-5).
- Ventaja: El hospital se adapta al paciente. Si hay un brote de gripe, las camas de Nivel 3 se expanden dinámicamente sin que un jefe de servicio sienta que «le quitaron» su territorio.
2. Uso Eficiente del Capital Humano y Tecnológico
- Burocracia Profesional: Cada departamento intenta tener su propio equipamiento y personal, lo que genera duplicidad y capacidad ociosa (equipos que no se usan en un piso mientras faltan en otro).
- Organigrama Matricial: Los recursos se asignan por Intensidad de Cuidado.
- Ventaja: La enfermería no está «atada» a un servicio médico, sino al nivel de complejidad. Esto permite balancear las cargas de trabajo ( workload ) en tiempo real, moviendo personal hacia donde la demanda es crítica.
3. Toma de Decisiones y Agilidad Operativa
- Burocracia Profesional: Las decisiones pasan por jerarquías verticales largas. El director médico debe negociar con cada jefe de servicio para liberar camas.
- Organigrama Matricial: Existe la Unidad de Gestión de Camas (UGC) con autoridad transversal.
- Ventaja: La velocidad de respuesta es mayor. Se eliminan las «camas bloqueadas» por intereses departamentales, mejorando el giro de cama y reduciendo la espera en guardias.
Cuadro Comparativo de Impacto
| Dimensión | Burocracia Profesional (Tradicional) | Organigrama Matricial (Saludbydiaz) |
| Eje de Poder | El Jefe de Servicio / Especialista. | El Gestor de Proceso / Nivel de Cuidado. |
| Propiedad de la Cama | Del Servicio (Feudo). | De la Institución (Recurso compartido). |
| Flujo del Paciente | Interrumpido (pases burocráticos). | Continuo (progresivo según gravedad). |
| Costo Operativo | Alto (por ineficiencia y duplicidad). | Optimizado (recursos según necesidad real). |
| Enfoque | «Mi especialidad lo cura». | «El sistema lo cuida y recupera». |
La Ventaja en la «Seguridad del Paciente»
En la burocracia profesional, cuando un paciente es «complejo» (ej: un diabético con neumonía y fractura de cadera), los servicios suelen discutir de quién es la responsabilidad (el famoso «peloteo» del paciente).
En el Hospital Matricial de Cuidado Progresivo:
- El paciente está en el Nivel de Cuidado que su gravedad requiere (ej: Nivel 2).
- Los especialistas (Diabetólogo, Neumonólogo, Traumatólogo) actúan como consultores transversales que visitan al paciente en ese nivel.
- Resultado: No hay traslados innecesarios por el hospital solo para cambiar de «dueño» médico, lo que reduce drásticamente los errores de medicación y las infecciones intrahospitalarias.
Resumen de la Tesis de Saludbydiaz
El hospital matricial permite que la gestión clínica (lo que el médico sabe hacer) se fusione con la gestión operativa (lo que el hospital necesita que ocurra). La gran ventaja es la resiliencia: el hospital matricial sobrevive a las crisis (como una pandemia o un pico estacional) mucho mejor que una burocracia rígida.