Optimal Assignment of Treatments to Health State Using a Markov Decision Model: An Introduction to Basic Concepts
Bala M, Mauskopf J
Pharmacoeconomics 24(4):345-354, 2006
Esta sección del blog dirigida a los clásicos de la bibliografía de la Economía de Salud, «el volver a las fuentes», permite consolidar conceptos, afianzarlos, comunicar, reflexionar, fundamental para sostener la calidad del intercambio en los procesos de aprendizaje y enseñanza, este artículo de Bala y Mauskopf, es un hito en la toma de decisiones en salud.

Introducción:
El análisis de costo y eficacia se utiliza cada vez más para mejorar la asignación de los recursos y para determinar las ventajas verdaderas de los fármacos nuevos. Aunque todavía no se definió con precisión cuál es la mejor metodología para realizar un estudio de este tipo, un panel de expertos de los National Institutes of Health de los EE.UU. estableció algunas recomendaciones al respecto. Por ejemplo, según este grupo, cualquier análisis de costo y eficacia acerca de una determinada intervención clínica debe contemplar su costo y su efecto sobre la calidad de vida. En este sentido, los trabajos clínicos controlados suelen ser la principal fuente de información para los estudios de costo y eficacia pero no debe olvidarse que, en el caso de las enfermedades crónicas, estas investigaciones se asocian con una limitación esencial: escaso tiempo de seguimiento en relación con lo que sucede en la realidad. Por este motivo, la determinación del efecto de un nuevo tratamiento sobre la evolución de la enfermedad se complica; así, los datos que se obtienen en trabajos clínicos controlados deben extrapolarse mediante modelos adecuados que permitan establecer la influencia a largo plazo de una determinada intervención sobre los costos y la calidad de vida, tarea que por lo general es compleja.
El modelo de Markov es un proceso que se utiliza para estimar los costos y la evolución a largo plazo de enfermedades crónicas. Se basa en conceptos preestablecidos de cómo un paciente con cierta enfermedad crónica se «»mueve»» de un estado de salud a otro y determina la influencia de la intervención sobre estos «»pasajes»». El modelo de Markov estándar evalúa el efecto de cierto número de estrategias terapéuticas. La primera intervención suele ser esencialmente distinta, mientras que las siguientes y sus consecuencias se captan a través de las probabilidades de transición y de los costos y las utilidades en relación con los estados de salud aplicados en el modelo. No obstante, este proceso puede no ser adecuado cuando el objetivo no es establecer la terapia óptima para la fase inicial de la enfermedad sino también para los estados posteriores, en la medida que la enfermedad se modifica.
resumen:
Este artículo describe el uso de los modelos de decisión de Markov como una herramienta avanzada para optimizar la asignación de tratamientos en enfermedades crónicas. A diferencia de los métodos tradicionales que evalúan terapias fijas, este enfoque permite identificar la intervención más costo-eficaz para cada etapa específica de la salud del paciente. Los autores destacan que esta metodología es crucial para proyectar costos y beneficios a largo plazo, superando las limitaciones temporales de los ensayos clínicos convencionales. Mediante un ejemplo sobre el VIH, se ilustra cómo el modelo ayuda a decidir si conviene usar fármacos costosos desde el inicio o reservarlos para fases avanzadas. En conclusión, el sistema busca mejorar la toma de decisiones en políticas sanitarias al integrar la calidad de vida y la progresión de la enfermedad en el análisis económico.
Aplicación de Modelos de Decisión de Markov en la Optimización de Tratamientos de Salud: Una Guía Metodológica y Analítica
1. Introducción al Análisis de Decisión en Entornos de Salud Crónicos
En el ecosistema actual de los sistemas de salud, la toma de decisiones estratégicas se enfrenta al desafío persistente de la escasez de recursos frente a una demanda incremental. El análisis de costo-efectividad no debe interpretarse meramente como un ejercicio contable, sino como un imperativo estratégico fundamental para garantizar la sostenibilidad financiera y maximizar los resultados en salud. Siguiendo las directrices de organismos de referencia como los National Institutes of Health (NIH), cualquier evaluación de una intervención clínica debe integrar de forma rigurosa tanto sus costos directos como su impacto marginal en la utilidad, medida habitualmente a través de los Años de Vida Ajustados por Calidad (QALY).
Desde una perspectiva técnica, existe una brecha crítica entre la evidencia generada por los ensayos clínicos controlados (seguimiento corto y poblaciones ideales) y la gestión de enfermedades crónicas en el mundo real. La extrapolación mediante modelos matemáticos no es un lujo analítico, sino una necesidad técnica ineludible: sin la capacidad de proyectar beneficios y costos a largo plazo, los tomadores de decisiones carecerían del sustento empírico necesario para determinar el valor real de la innovación farmacéutica. Para abordar esta complejidad estocástica, el modelo de Markov se erige como la arquitectura analítica fundamental.
2. Fundamentos del Modelo de Markov Estándar
El modelo de Markov se define como un marco metodológico robusto diseñado para simular la historia natural de una patología y cuantificar el impacto de diversas intervenciones. Su estructura permite modelizar procesos donde los pacientes transitan entre distintos estados de salud a lo largo del tiempo, facilitando la estimación de costos y utilidades acumuladas.
Desde la óptica de la farmacoeconomía avanzada, los componentes críticos de este modelo son:
- Estados de Salud Mutuamente Excluyentes: El modelo compartimenta la enfermedad en estadios específicos; la condición técnica exige que un paciente habite un solo estado en un ciclo determinado.
- Probabilidades de Transición: Representan la mecánica del movimiento estocástico, definiendo la verosimilitud de que un individuo progrese, mejore o permanezca en un estado tras un intervalo temporal específico.
- Propiedad Markoviana (Memoryless Property): Este postulado asume que la probabilidad de eventos futuros depende exclusivamente del estado de salud actual del paciente. Bajo este esquema estándar, la historia clínica previa no influye en las transiciones futuras, lo que simplifica el modelado de procesos biológicos complejos.
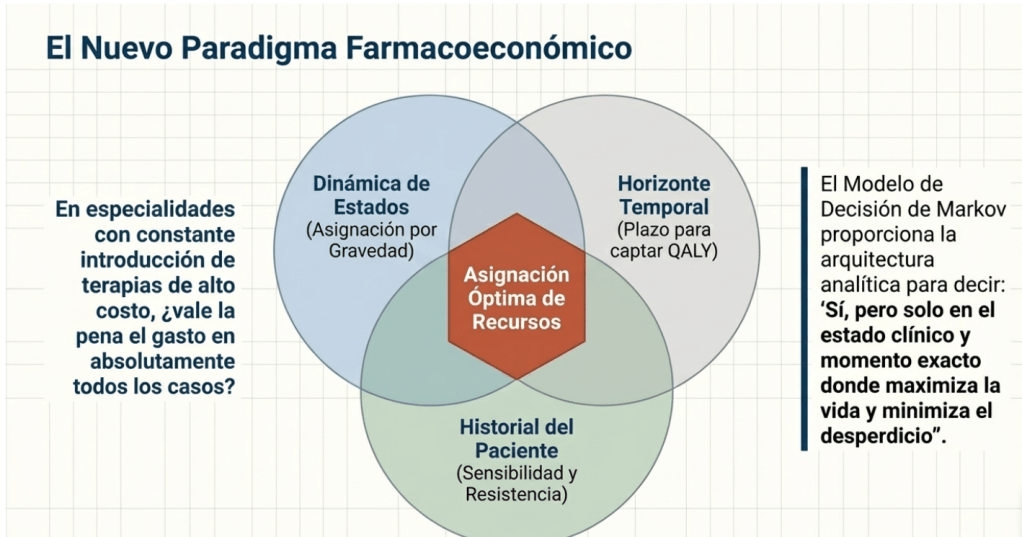
No obstante, el modelo estándar presenta limitaciones estratégicas cuando el objetivo es optimizar terapias en fases avanzadas o sucesivas de una enfermedad. Al evaluar estrategias de forma estática, este enfoque falla en capturar la necesidad de ajustes terapéuticos dinámicos a medida que la patología evoluciona. Esta restricción técnica motiva la evolución hacia el Modelo de Decisión de Markov, permitiendo una mayor flexibilidad en la toma de decisiones secuenciales.
3. El Modelo de Decisión de Markov (MDM): Flexibilidad y Optimización
La transición hacia el Modelo de Decisión de Markov (MDM) representa un cambio de paradigma: pasamos de la evaluación de escenarios estáticos a la formulación de una política de decisión dinámica. Mientras que el modelo tradicional se limita a comparar ramas de tratamiento fijas, el MDM identifica la intervención óptima para cada estado de salud específico, permitiendo que la estrategia terapéutica se adapte a la evolución clínica del paciente.
| Criterio | Modelo de Markov Estándar | Modelo de Decisión de Markov (MDM) |
| Objetivo Estratégico | Comparar el efecto de un número fijo de estrategias terapéuticas cerradas. | Identificar la política de intervención óptima para cada estado de salud individual. |
| Flexibilidad Operativa | Limitada; requiere el análisis manual de múltiples escenarios para captar variaciones. | Alta; permite un ajuste dinámico y flexible ante los cambios en el estado del paciente. |
| Capacidad de Optimización | Centrada usualmente en la selección de la terapia inicial. | Optimiza la secuencia de decisiones (etapa leve, moderada y grave) de forma independiente. |
El MDM utiliza una metodología de programación dinámica como solución computacional al problema de la «dimensionalidad» o el «camino largo y difícil» que supondría evaluar manualmente todas las combinaciones posibles de estados y tratamientos. Este enfoque permite identificar algorítmicamente la intervención que maximiza la eficiencia en cada estadio (leve, moderado o grave), asegurando que los recursos se asignen allí donde el retorno clínico y económico es superior.
4. Aplicación Práctica: Análisis de Tratamiento en Infección por VIH
El manejo de la infección por VIH constituye el escenario ideal para validar la utilidad de los MDM, debido a que la progresión de la enfermedad se correlaciona con biomarcadores precisos, específicamente los recuentos de células CD4+.
El análisis de los hallazgos en este modelo revela una distinción crítica entre la eficacia biológica y la eficiencia económica:
- Etapa Leve (CD4+ de 200 a 500 cél/µL): El uso de fármacos de alta eficacia y costo está plenamente justificado desde una perspectiva estratégica. En esta fase, la intervención tiene un impacto máximo en el retraso de la progresión de la enfermedad, lo que genera beneficios acumulados significativos en el largo plazo.
- Etapa Moderada (CD4+ inferior a 200 cél/µL): Al igual que en la etapa leve, la selección de terapias avanzadas permite alterar las probabilidades de transición, mejorando el pronóstico final y la ratio de costo-utilidad.
- Etapa Grave (Sida): En esta fase avanzada, el valor económico y clínico de los fármacos más costosos se erosiona drásticamente. El modelo demuestra que, en el estadio de Sida, las nuevas estrategias no logran evitar la progresión de la enfermedad ni alterar sustancialmente la probabilidad de transición hacia estados de mayor deterioro o muerte, invalidando su justificación económica.
Es fundamental destacar que la «mejor droga» puede variar según el horizonte temporal analizado. Un fármaco puede parecer eficiente en un corte a 2 años, pero perder su ventaja frente a otro en un análisis de largo plazo si su capacidad para retrasar la progresión es superada por una alternativa más sostenible.
5. Variables Críticas en el Modelado: Tiempo y Antecedentes del Paciente
La robustez de un modelo de decisión es directamente proporcional a la calidad de sus parámetros de entrada. Como consultores senior, enfatizamos que un modelo solo es útil si sus datos reflejan fielmente las variables que alteran las probabilidades de transición.
De acuerdo con el rigor técnico del MDM, los siguientes factores son determinantes:
- Horizonte Temporal: La capacidad de ciertos fármacos para demorar la progresión puede volverse «invisible» en análisis de corto plazo. Es imperativo utilizar horizontes temporales extensos para capturar el impacto real sobre los costos y los QALYs evitados.
- Antecedentes de Tratamiento (Resistencia vs. Sensibilidad): La historia clínica del paciente es una variable crítica que el MDM puede integrar expandiendo el estado de salud. No es lo mismo un paciente «virgen de tratamiento» que uno «refractario»; esta condición altera radicalmente las probabilidades de transición y, por ende, la decisión óptima.
- Factores Demográficos y Edad: La edad del paciente no es un dato accesorio; define el «tiempo de análisis» disponible para que el tratamiento ejerza su efecto y dicta la esperanza de vida remanente, factor clave en el cálculo de la utilidad total.
6. Discusión y Conclusiones Estratégicas
El Modelo de Decisión de Markov transforma la incertidumbre clínica en una estructura de decisión económica defendible. Al proporcionar una metodología para evaluar la intervención óptima estado por estado, ofrece la evidencia cuantitativa necesaria para abordar una de las preguntas más complejas de la política sanitaria:
«¿Vale la pena el tratamiento con drogas nuevas en todos los casos?»
La respuesta analítica es clara: la intensificación terapéutica con fármacos de alto costo está justificada donde el retraso de la progresión y la ganancia de QALYs son máximos (etapas iniciales y moderadas). Por el contrario, en estadios terminales o muy avanzados donde la droga no evita la progresión, la eficiencia se desploma.
En conclusión, el MDM es una herramienta indispensable en oncología e infectología para fundamentar decisiones que, aunque a veces impopulares, son necesarias para la integridad del sistema de salud. No obstante, la prudencia consultiva dicta que estos modelos deben integrarse con el juicio clínico y consideraciones éticas, sirviendo como la brújula analítica que orienta la optimización de recursos en la realidad de la medicina moderna.