Autor Dr. Carlos Alberto Díaz. Profesor Titular Universidad ISALUD.
Serie 1 de 10
Resumen: El incremento de los costos está superando la capacidad de financiamiento en los sistemas privados, universales o en modelos competitivos de seguros o de seguridad social.
La racionalización en el gasto, la asignación responsable, la participación de los actores institucionales son imperiosas.
la Sostenibilidad del sistema, como sistemas de derechos, la sustentabilidad como flexibilidad de ingresos, y la solvencia que habla de la capacidad de respuesta del sistema de Salud.
En argentina, la sustentabilidad está en riesgo, desde hace dos décadas, que subsiste por una ley de emergencia económica, que se constituye como una crisis sería de sostenibilidad y solvencia.
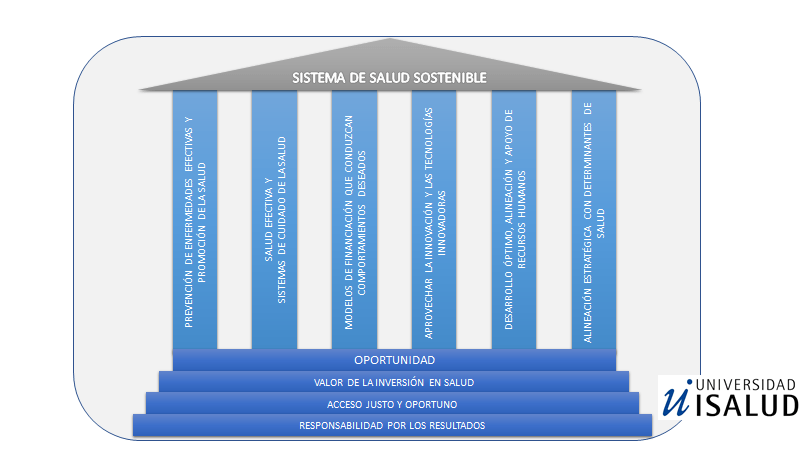
Introducción:
Hace seis años comenzamos el dictado de Gestión Estratégica de Servicios de Salud, con un seminario sobre Sustentabilidad del Sistema de Salud. Donde los planteos también involucran la Sostenibilidad y la Solvencia. Es un tema que solo lo convoca el espanto. Pero con dieciocho años de emergencia económica, esta alarma entre los que gestionan está frecuentemente desatendida.
La sostenibilidad de los Sistemas Sanitarios está en dificultades, por la crisis económica y el ritmo inferior de crecimiento del producto bruto interno de las naciones, el aumento del gasto en salud, el aumento de las necesidades y la innovación tecnológica gasto expansiva que impacta a Escala Mundial. Si esta tendencia del aumento del costo y el gasto sanitario, sigue superando las posibilidades de financiamiento, las prestaciones de salud no se van a poder sostener y lo llevará a convertirlo en un bien de lujo. Implica como respuesta varias acciones concurrentes, a saber: limitar la sobreutilización de prestaciones, practicas y medicamentos, mejorar los sistemas de compras, apelar a la responsabilidad social empresaria, colocar precios de referencia, generar mecanismos de autorización, no crear silos económicos vinculados al financiamiento de determinadas patologías o tecnologías, porque esto despierta conductas oportunísticas de selección favorable. Recordar que todo lo que se financia se consume en el sistema de salud.
En términos generales se puede expresar que se produjo un sacrificio adicional de 1.7 puntos del PIB para financiar la sanidad pública en los países desarrollados.
Nos Turnamos disertando sobre la innovación de nuevas tecnologías y su inflación en costos, en todos los foros, en artículos y páginas de libros, pero sin tener referencias ciertas y con ellas elaborar un plan estratégico, intentando revertir la orfandad de la culpa, sin determinar que vamos a cubrir a todos, abordar soluciones, o una firme decisión de cómo hacer prioritarios y elegibles los tratamientos de salud. Sobre los problemas de cubrir la discapacidad, sobre el subsidio cruzado entre la seguridad social y los que acceden a través del monotributo social. Por la transferencia desactualizada de la cápita de PAMI a las obras sociales. Pidiendo en todos los ámbitos: la agencia de evaluación de tecnologías, como si fuera un organismo pluripotencial que oriente la racionalidad del sistema, con argumentaciones pueriles superadas en todo el planeta, inclusive en el Reino Unido, en España, Alemania o Francia.
La agencia de evaluación de tecnologías será un órgano tecnocrático que no reemplazará las decisiones políticas, ni la forma de organizar la gestión clínica, ni detener el poder de la justicia, que está por encima de la constitución y los valores, creo que su mayor utilidad estará en facilitar la elaboración de las normas de práctica clínica, las guías clínicas y las vías clínica. Por ello se tiene que advertir que es una institución importante, que tiene que ser incuestionable en su nivel profesional, organizativo, para poder desarrollar un proceso de convocatoria, conformación, y trabajo.
Se tendrá que ocupar de la observación, compilación, análisis de información, publicación y sugerencias, revisar las indicaciones off label, que no serán vinculantes, como en el caso de ninguna agencia, porque no reemplaza la función política ni del núcleo operativo de las organizaciones. Con el riesgo de que en las provincias no se sigan las indicaciones de esta agencia, porque en nuestro país se ha delegado el manejo de salud en las provincias. Si tendría que ser un poco más contundente en que financiar de esta nueva práctica. La agencia necesitará tiempo, paciencia, estudio, revisión, debate y mecanismos de defensa para que no sea coaptada, tener trayectoria, y estar referenciada en las principales agencias del mundo.
Para lograr la sustentabilidad la recaudación deber estar acompañada por una mayor capacidad económica y tributaria para garantizar la solvencia sanitaria en el futuro, hecho que no ocurrió, debido a la crisis global desencadenada por la burbuja financiera mundial y de la economía de la salud. [i] [ii]
Debe mejorar el sistema de atención de crónicos, es una gestión estratégica y fundamental para reducir el déficit, ya que estos pacientes suponen un 70% del gasto sanitario. Carecemos de un modelo integrado de atención de crónicos. La crisis actual y el elevado déficit del sector público generan un dilema sobre la sostenibilidad del sistema de salud que cuesta cerca del 10% del PBI.
El aumento en el costo de la atención de salud, como lo son estudios diagnósticos por la imagen, la biología molecular, la genómica y los tratamientos de los pacientes con cáncer y las terapéuticas personalizadas, en las enfermedades reumáticas, desmielinizantes, hepatitis C, HIV, hipertensión pulmonar, etc. u otros que requieren dispositivos intracardiacos como los resincronizadores, los implantes traumatológicos de fijación de columna, el incremento de pacientes en diálisis, el costo de la insulinización, las terapias endovasculares avanzadas, prótesis vasculares autoexpandibles, los tratamientos para las raras mucopolisacaridosis, son los que, entre otros, lideran esta lista. Muchos de ellos mediante un monopolio, fundado y protegido por una patente farmacéutica.
Estos tratamientos innovadores, convierten a estas enfermedades y entidades en enfermedades crónicas, cuando hasta hace pocos años eran mortales.
Se observa un aumento exponencial en la oferta de diversos tratamientos nuevos y costosos, sin la evaluación de las ventajas que significaría su adopción, especialmente en la oncología, porque la medicina está trabajando en la parte plana de la curva de rendimientos, donde si no innova, no modifica la forma de gestionar, la adherencia a los tratamientos, el diagnóstico en el momento oportuno, los tratamientos no serán tan efectivos como los que están publicados en el extranjero, que parecen otros pacientes y otras patologías . También ejercen efectos contraproducentes los incentivos financieros, que generan determinadas conductas prescriptivas y preferencias profesionales. Lo importante no solo es cuánto gastamos sino en qué estamos gastando. Es el factor principal para mejorar.
Fin de la primer parte.
[i] Puig Junoy J. ¿Recortar o desinvertir? Economía y Salud. Boletín informativo. 72. 2011. Disponible en: http://www.econ.upf.edu/~puig/publicacions/Any2011/AES2011.pdf
[ii] Colmenarejo, R. “Enfoque de capacidades y sostenibilidad: aportaciones de Amartya Sen y Martha Nussbaum.” Ideas y Valores 65.160 (2016): 121-149.