Dr. Carlos Alberto Díaz. Profesor Titular Universidad ISALUD.
Introducción:
“Dada la prioridad en el control de la pandemia por SARS-CoV-2 debido a la catástrofe sanitaria y económica provocada el desarrollo de una vacuna es una prioridad global. El esfuerzo invertido no tiene precedentes en la historia de la medicina y en el momento actual hay más de 100 prototipos en desarrollo. Apenas una docena alcanzarán la fase clínica pero el objetivo de los más avanzados es inducir respuestas de anticuerpos neutralizantes que protejan frente a la infección”. Alcami Pertejo J 30 de Mayo 2020. https://ebuah.uah.es/dspace/handle/10017/43236
Es necesario evitar que un mercado despiadado y caótico se haga cargo de la forma en que se producirá y se distribuirá la vacuna. Los demandantes de las vacunas son todos los ciudadanos del mundo. Varios países: EE.UU, el Reino Unido, Francia, Italia, Alemania, Brasil y los Países Bajos, se intentan asegurar una cantidad de dosis, invirtiendo en las líneas de producción para generar prioridad y un mercado ordenado. http://www.aes.es/blog/2020/07/01/la-gran-esperanza-las-vacunas-contra-el-coronavirus-sars-cov-2-mercado-salvaje-o-mercado-ordenado/
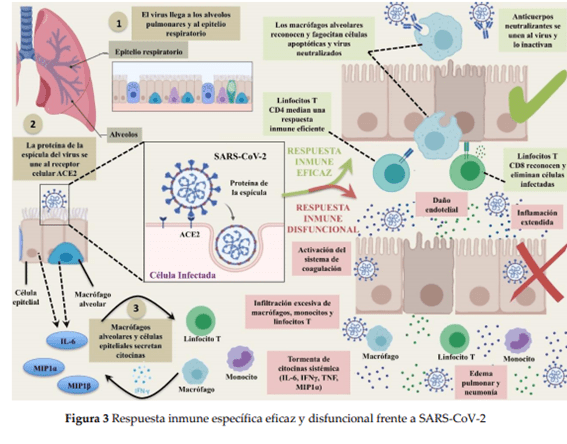
“Aunque desconocemos muchos aspectos de la interacción entre el SARS-CoV-2 y el sistema inmune, los datos disponibles sugieren que éste juega un doble papel. Por una parte, la respuesta inmune contribuye al control de la infección COVID-19. Los mecanismos más importantes son probablemente serían la acción del interferón en las fases precoces de la infección y la producción de anticuerpos neutralizantes que bloquearían el virus. Es posible que respuestas celulares de CD4, CD8 y contribuyan a la destrucción de las células infectadas por el virus. Aunque desconocemos muchos aspectos de la interacción entre el SARS-CoV-2 y el sistema inmune, los datos disponibles sugieren que éste juega un doble papel. Por una parte, la respuesta inmune contribuye al control de la infección COVID-19. Los mecanismos más importantes son probablemente serían la acción del interferón en las fases precoces de la infección y la producción de anticuerpos neutralizantes que bloquearían el virus. Es posible que respuestas celulares de CD4, CD8 y contribuyan a la destrucción de las células infectadas por el virus.” https://ebuah.uah.es/dspace/handle/10017/43236
Preguntas iniciales sobre la inmunidad:
Los que saben del tema según pude leer y escuchar estos meses se hacen tres preguntas antes de hablar de Vacunas y desde esa área conceptual comenzaré a escribir este artículo:
- ¿Cuál es la cinética de la respuesta inmune?,
- ¿Cómo la presencia de anticuerpos correlaciona con el curso clínico y la severidad de enfermedad?, y
- ¿Cuánto dura la inmunidad?
Cinética de la respuesta inmune:
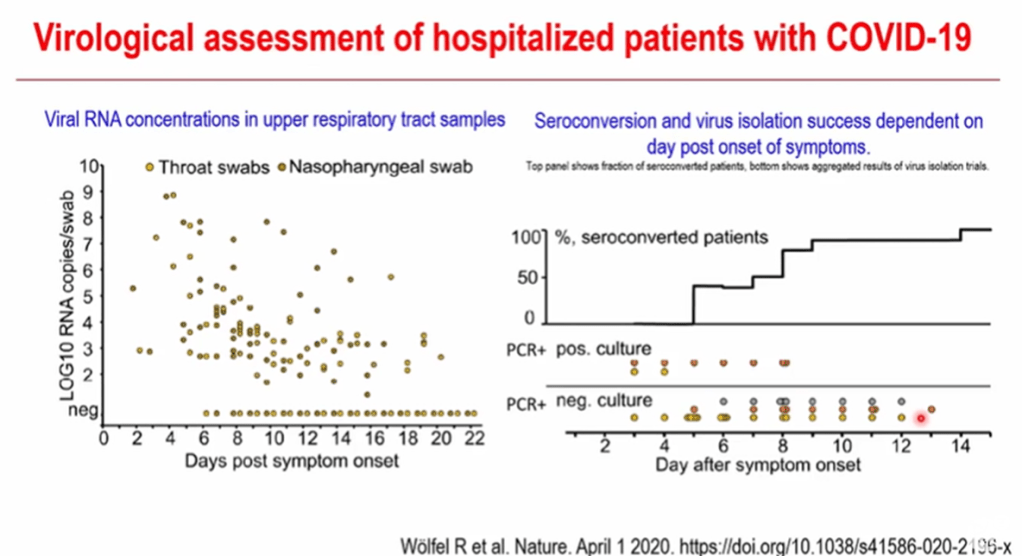
La carga viral baja antes del alta hospitalaria en general no tiene correlación con los síntomas, pero si con la respuesta inmune. Comienza la cinética humoral con una expansión de los plasmoblastos, Células T helper, comienza una inmunidad humoral efectiva, que ocurre rápidamente producida la infección día ocho es el pico, y también las células T cd8 cd4.
Los Natural killer y los monocitos parecería que no se activan, pero la hipótesis que dicen los investigadores que no se dosan porque están en un tercer espacio se están extravasando los monocitos en el sitio de infección,
Una vez que las respuestas adaptativas se producen, la síntesis de anticuerpos IgG con capacidad neutralizante son el principal mecanismo de curación, sin que podamos excluir una acción complementaria de las respuestas celulares, CD4, CD8 y NK.
En un porcentaje del 10-20% de pacientes que desarrollan síntomas se produce un cuadro inflamatorio masivo de tormenta de citocinas y trastornos de la coagulación que agravan la enfermedad y ensombrecen el pronóstico de los pacientes infectados por SARS-CoV-2.

Existen pocos datos sobre las respuestas celulares frente a SARS-CoV-2. En otras infecciones por coronavirus, especialmente en SARS, se han realizado contados estudios que muestran que existe una respuesta CD4 y CD8 frente a las proteínas S, N y M. En COVID-19 se ha publicado muy recientemente que los pacientes que superan la enfermedad tienen potentes respuestas frente a SARSCoV-2 especialmente respuestas CD4 en el 100% de casos frente a distintas proteínas del virus. Esta reacción CD4 y CD8 era esperable, pero el aspecto más interesante del artículo es que en pacientes no infectados por COVID-19 pero que han sufrido infección por otros coronavirus respiratorios un 50% tienen respuestas presentan CD4 con reacción cruzada frente a SARS-CoV-2. El potencial papel de estas respuestas cruzadas en la resistencia a la infección o la gravedad de síntomas no puede concluirse, pero es sin duda un aspecto a estudiar. Si la reacción cruzada a otros coronavirus respiratorios de muy baja virulencia permitiera un control parcial de SARS-CoV-2 podría plantearse la infección con los mismos como una variante de vacunación.
Severidad de enfermedad:
Las respuestas inmunes humorales tienen dos dianas proteínas como preponderantes, la spike o espícula de la partícula viral y la proteína quimérica, que tiene cómo propiedad unirse al receptor ACE 2, es una proteína compleja, que tiene un comportamiento interesante, que se abre en dos subunidades, S1 y S2. S1 tiene una subunidad diana que el RBD receptor binding del receptor. Esta proteína podría generar una Respuesta humoral neutralizante. Se dosaron Anticuerpos contra el receptor binding, que es un dominio de la proteína. En la mayoría de los pacientes existe correlación entre la aparición de anticuerpos y la negativización de la detección del virus por la RT-PCR. Experimentalmente se intentó reinfectar a macacos 35 días después de la primera infección y ninguno se reinfectó. Además, que las cargas virales fue cinco logaritmos inferiores a la infección inicial.
La segunda proteína mayoritaria, es la encargada de empaquetar el virus, la empaquetadora del ARN. Es la nucleoproteína que nucleocápside es otra diana, indispensable para embalar la partícula viral y exocitarla.
Aparición de anticuerpos se produce ocho días después del inicio de los síntomas, heterogéneamente, la aparición es concomitante de los dos isotipos aunque aumenta más rápidamente la Ig M. No ven los investigadores una correlación entre respuesta humoral y edad, la respuesta humoral correlaciona muy bien con la respuesta neutralizante de magnitud elevada, por anticuerpos,
Más anticuerpos, podría ser más neutralización. Pero La cantidad no es similar en todos los individuos. Con Heterogeneidad muy elevada. Capacidad neutralizante y edad, más anticuerpos neutralizantes con la edad, pero peor evolución, por ello se supone vinculado a las comorbilidades. No tiene una relación importante con el tiempo de hospitalización.


Reactividad cruzada.
Se ha investigado el fenómeno conocido como «cross reactivity» por coronavirus Sars CoV y el CoV 2pero baja, más de 50 tipos de ATC de animales inmunizados, solo 4 comparten spike CoV y CoV 2 no es ni mucho menos general esa reactividad cruzada, uno de cuatro anticuerpos. Es mucho menor que la que presentan, es enormemente limitada, pero existe, no podría ser utilizada en el desarrollo de las vacunas, si para disminuir la gravedad o generar una forma más benigna. Baja pero existe.
¿Cuánto dura la respuesta inmunitaria?
Es una pregunta que solo llevan medido los investigadores cuatro o cinco meses en el SARS CoV 2, en el primer coronavirus, en cambio el seguimiento es de doce años, lo que se observa mediante test de elisa contra virus entero y la nucleoproteína, son importantes en los dos la inmunidad permanecería no más de ocho años de memoria, luego cae de manera significativa. Entonces en el SARS CoV duró ocho años.
Pero hay un concepto para analizar lo que hacemos interesante terapéuticamente, en este momento que se están tratando con inmunosupresores, la respuesta inmune es más baja, que en los que no fueron tratados, especialmente para considerar con los corticoides.
Vacunas.
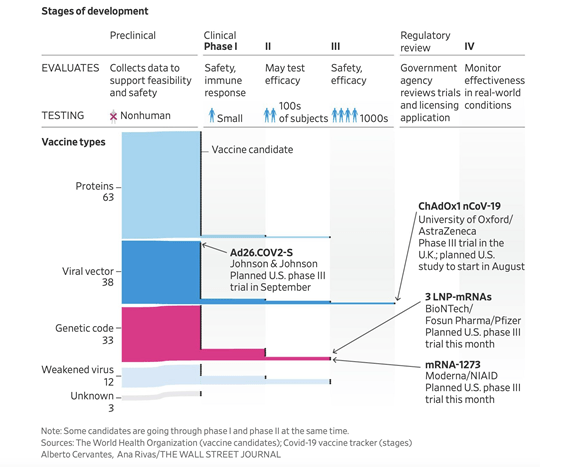
La secuencia genética del SARS-CoV-2, el coronavirus que causa COVID-19, se publicó el 11 de enero de 2020, lo que desencadenó una intensa actividad mundial de I+D para desarrollar una vacuna contra la enfermedad. La magnitud del impacto humanitario y económico de la pandemia COVID-19 está impulsando la evaluación de las plataformas de tecnología de vacunas de próxima generación a través de nuevos paradigmas para acelerar el desarrollo, y el primer candidato a la vacuna COVID-19 entró en las pruebas clínicas en humanos con una rapidez sin precedentes el 16 de marzo de 2020.
La Coalición para las Innovaciones en Preparación para epidemias (CEPI) está trabajando con las autoridades sanitarias mundiales y los desarrolladores de vacunas para apoyar el desarrollo de vacunas contra COVID-19. Para facilitar este esfuerzo, hemos desarrollado y mantenemos continuamente una visión general del panorama mundial de la actividad de desarrollo de vacunas COVID-19. Nuestra base de datos sobre el panorama incluye programas de desarrollo de vacunas notificados a través de la lista autorizada y actualizada continuamente por la OMS, junto con otros proyectos identificados a partir de fuentes de propiedad y disponibles al público (véase el recuadro complementario 1). El panorama proporciona información sobre las características clave de la I+D de vacunas COVID-19 y sirve como recurso para la gestión continua de la cartera en el CEPI. También hemos compartido nuestra información sobre el paisaje con otras personas del ecosistema mundial de la salud para ayudar a mejorar la coordinación en la respuesta al brote COVID-19 y permitir que los recursos y capacidades mundiales se dirijan hacia los candidatos a vacunas más prometedores.
Los candidatos más avanzados han entrado recientemente en el desarrollo clínico, incluyendo mRNA-1273 de Moderna, Ad5-nCoV de CanSino Biologicals, INO-4800 de Inovio, y LV-SMENP-DC y aAPC específico de patógenos de Shenzhen Geno-Immune Medical Institute (Tabla 1). Numerosos otros desarrolladores de vacunas han indicado planes para iniciar pruebas humanas en 2020.
CANDIDATOS A VACUNAS EN FASE CLÍNICA PARA COVID-19
| Candidato | Características de la vacuna | Desarrollador principal | Estado |
| mRNA-1273 | Proteína S de codificación de la vacuna contra el ARNm encapsulada en LNP | Moderna | Fase I (NCT04283461) |
| Ad5-nCoV | Adenovirus tipo 5 vector que expresa la proteína S | CanSino Biologicals | Fase I (NCT04313127) |
| INO-4800 | Proteína S de codificación de plásmido de ADN suministrada por electroporación | Inovio Pharmaceuticals | Fase I (NCT04336410) |
| LV-SMENP-DC | DC modificados con vector lentiviral que expresan el minigene sintético basado en dominios de proteínas virales seleccionadas; CTL específicos de antígenos | Shenzhen Geno-Immune Medical Institute | Phase I (NCT04276896) |
| AAPC específico de patógenos | aAP Modificado con vector lentiviral que expresa el minigene sintético basado en dominios de proteínas virales seleccionadas | Shenzhen Geno-Immune Medical Institute | Phase I (NCT04299724) |
Las Dianas de estas vacunas, que debemos poner en estas vacunas para generar una buena respuesta, cuales están llegando a Clinical trials.
La diana principal es la proteína de la spike, esta proteína es el inmunógeno, es de forma trimérica, y como inmunógeno genera anticuerpos neutralizantes, también la proteína del receptor binding s domain.
La vida media de los anticuerpos generados por una vacuna probablemente no sea de la misma duración de esta respuesta puede ser menor, pero que exige experimentación.
La respuesta celular y sus respuestas en vacunas, no hay tantos datos, pero para ello hay que basarse en el SARS CoV respuesta potente de t Cell.
las nuevas plataformas basadas en ADN o ARNm ofrecen una gran flexibilidad en términos de manipulación de antígenos y potencial de velocidad. De hecho, Moderna comenzó las pruebas clínicas de su vacuna basada en ARNm mRNA-1273 sólo 2 meses después de la identificación de la secuencia. Las vacunas basadas en vectores virales ofrecen un alto nivel de expresión proteica y estabilidad a largo plazo, e inducen respuestas inmunitarias fuertes. Por último, ya existen vacunas autorizadas basadas en proteínas recombinantes para otras enfermedades, por lo que esos candidatos podrían aprovechar la capacidad de producción a gran escala existente.

La vacunación del ADN es una tecnología desarrollada hace unas dos décadas. La facilidad de producción en un período muy corto de tiempo, la estabilidad y un proceso de producción muy rentable hacen que esta tecnología sea atractiva para el desarrollo de vacunas. Las vacunas contra el ADN son no infecciosas, no replican y no inducen inmunidad específica de vectores. Sin embargo, hasta la fecha no se ha aprobado ninguna vacuna contra el ADN para uso humano.
Las vacunas de ADN se administran mediante varios métodos, como el enfoque de la pistola genética y la electroporación. El enfoque de la pistola genética implica la administración intracelular de ADN en células epidérmicas bombardeando la piel con partículas de oro recubiertas de ADN. Este enfoque no ha sido explorado para uso humano. En el método de electroporación, las moléculas de ADN son entregadas por pulsos eléctricos combinados que permeabilizan transitoriamente la membrana celular y promueven el movimiento del ADN hacia la membrana.
En 1990, Wolff et al. demostraron que la inyección directa de ARN mensajero (ARNm) dio lugar a la expresión de la proteína codificada en un modelo de ratón. A diferencia de las vacunas de ADN, que funcionan mediante el ADN que entra en el núcleo de la célula del receptor de la vacuna, las vacunas contra el ARNm funcionan mediante la traducción del ARNm en el citoplasma. Actualmente, se están desarrollando dos tipos de vacunas basadas en EL ARNm: 1) el ARNm no amplificante convencional y (2) las vacunas basadas en ARNm auto amplificación (SAM).
La facilidad de construcción, el tamaño pequeño (alrededor de 2-3 kb) y la ausencia de secuencias adicionales codificadas en proteínas son cualidades de las vacunas antiarm no amplificantes, aunque una vida media más corta y una baja expresión proteica hacen que el ARNm no amplificador sea menos atractivo con respecto a las vacunas SAM. Sin embargo, la optimización de nucleótidos puede aumentar la potencia y la estabilidad de las vacunas antiarm no amplificadas. La entrega eficiente de ARNm en el citoplasma de la célula es el desafío clave. Se han explorado varias tecnologías de administración para el ARNm convencional no amplificador, incluida la administración de ARNm desnudo por inyección a través de diferentes vías (intradérmica, intranodal, subcutánea e intramuscular) o administración de ARNm premezclado con liposomas o lipocomplejos.
Para algunas plataformas, los adyuvantes podrían mejorar la inmunogenicidad y hacer viables dosis más bajas, permitiendo así la vacunación de más personas sin comprometer la protección. Hasta ahora, al menos 10 desarrolladores han indicado planes para desarrollar vacunas adyuvted contra COVID-19, y los desarrolladores de vacunas, incluidos GlaxoSmithKline,Seqirus y Dynavax, se han comprometido a poner a disposición de otros nuevos ayuvantes con licencia (AS03, MF59 y CpG 1018, respectivamente).
La información pública sobre los antígenos específicos SARS-CoV-2 utilizados en el desarrollo de vacunas es limitada. La mayoría de los candidatos para los que se dispone de información tienen como objetivo inducir anticuerpos neutralizantes contra la proteína de (S), evitando la absorción a través del receptor humano ACE2. Sin embargo, no está claro cómo se relacionan entre sí las diferentes formas y/o variantes de la proteína S utilizada en diferentes candidatos, o con la epidemiología genómica de la enfermedad. La experiencia con el desarrollo de vacunas contra el SRAS indica el potencial de efectos de mejora inmunitaria de diferentes antígenos, que es un tema de debate y podría ser relevante para el avance de las vacunas.
Debate:
«La seguridad de las vacunas es otro aspecto crucial, pues se administran a miles de millones de personas sanas. No solo hay que testar los posibles efectos adversos habituales, sino también el fenómeno conocido como “enfermedad agravada por vacunación”, observado en algunos desarrollos de vacunas (VIH, otros coronavirus, etc.) que no han llegado a comercializarse, cuando los anticuerpos producidos no tienen suficiente capacidad neutralizante «(Graham, 2020).
«Las vacunas contra el SARS-CoV-2 plantean -en medio de la urgencia- un reto regulatorio mayúsculo a las autoridades sanitarias responsables de garantizar eficacia, seguridad y calidad».
«Casi todo será nuevo y difícil de evaluar con rapidez: dianas, tecnologías, ensayos adaptativos, instalaciones y procesos productivos. En el pasado, desarrollar una vacuna ha requerido 10,7 años de media, con una probabilidad de éxito del 6% (Pronker et al., 2013)».
Las vacunas del ébola y las paperas, las más rápidas, exigieron cinco y cuatro años, respectivamente.
¿Quién participa en la carrera? Un 70% de los proyectos son desarrollados por empresas privadas, con una mayoría de pequeñas empresas biotecnológicas. Solo seis grandes multinacionales tienen candidatos propios. El 30% restante es desarrollado por centros públicos, académicos y algunas ONGs. Cerca de la mitad de las entidades son estadounidenses, repartiéndose la otra mitad entre China, resto de Asia y Australia, y Europa (Thanh Le et al., 2020).
«La cooperación internacional se está manifestando de otras formas. Hay iniciativas de coordinación y financiación lanzadas por Estados o uniones de Estados, como el “ACT Accelerator” (Access to Covid-19 Tools Accelerator), de la Unión Europea y otros países, que ya ha recaudado 9,8 miles de millones de euros y prevé una segunda ronda el 27 de junio. La US Operation Warp Speed de EE.UU. está por ver si se proyectará internacionalmente, aunque es esperanzador que incluya a la Agencia Europea del Medicamento (EMA). Diversas organizaciones multilaterales y partenariados de entidades públicas, privadas, filantrópicas y de la sociedad civil también están contribuyendo al esfuerzo por lograr la vacuna, fabricarla y distribuirla universal y equitativamente. Entre ellas destacan CEPI, GAVI, Unitaid, Global Fund y la Fundación FBMG.http://www.aes.es/blog/2020/07/01/la-gran-esperanza-las-vacunas-contra-el-coronavirus-sars-cov-2-mercado-salvaje-o-mercado-ordenado/
«Las ideas, experiencias e iniciativas comentadas nos dicen que es posible un mercado ordenado de vacunas contra el SARS-Cov-2 orientado a la eficiencia y la equidad. En los próximos meses sabremos cuál de las dos opciones, mercado salvaje o mercado ordenado, van a dominar nuestro futuro y el de toda la Humanidad.» http://www.aes.es/blog/2020/07/01/la-gran-esperanza-las-vacunas-contra-el-coronavirus-sars-cov-2-mercado-salvaje-o-mercado-ordenado/
Conclusión:
Somos un país periférico, pobre, con una gobernanza débil, una política internacional disparatada, errática y autodestructiva, pero que sería importante desarrollar una iniciativa de bloque mercosur o más amplio, para generar un mercado de 600 millones de habitantes, para entrar en el concierto Mundial con inversiones y voluntarios para el desarrollo de las vacunas.
Parece que las visiones más optimistas que se llegará a la fase 4 antes de fin de año en algún proyecto de vacunas, y empezar a vacunar a grandes grupos de población, es una afirmación optimista y sin precedentes en el desarrollo de tecnología de las vacunas, cuando aún no conocemos si el sostenimiento de la inmunidad depende de la inmunidad humoral o de las T cell y cuanto dura, si el virus puede mudar, o si las vacunas puedan tener eventos adversos.
Dicho esto, es probable que la epidemia desarrolle un ciclo completo entre los hemisferios sur y norte, hasta que la sociedad pueda vacunarse o tener inmunidad de rebaño, que limite la transmisión viral.
La normalidad será distinta y novedosa.
Las ideas, experiencias e iniciativas comentadas nos dicen que es posible un mercado ordenado de vacunas contra el SARS-Cov-2 orientado a la eficiencia y la equidad.