Dr. Carlos Alberto Díaz. Profesor Titular de la Universidad ISALUD.
Quiero proponer este tema en la discusión de la red con mis colegas Cardiólogos, hemodinamistas, intensivistas, neurólogos y intervencionistas cerebrovasculares, desde este posteo en el Blog, transcribiendo algunos de trabajos seleccionados, partiendo de una declaración pública de la Cardiología intervencionista en la argentina. Partiendo de la disminución de las consultas de control que ocurren en los habitantes que tienen factores de riesgo cardiovascular, en los hipertensos, diabéticos, dislipémicos, obesos, fumadores, agregándose el sedentarismo y el stress, la dificultad para acceder al sistema de salud, la falta de camas, no acceder a una unidad coronaria o a un servicio de cardiología intervencionista. ¿Estaremos en momento de medirlo?. Si de no dejarlo en el olvido. De llamar la atención de las personas para que no demoren las consultas. Definitivamente de organizar corredores sanitarios expeditos para unidades de dolor precordial o de stroke agudo, para orientar correctamente a los pacientes, teniendo áreas con hospitales libres de COVID. La bibliografía no ofrece conclusiones homogéneas, parece observarse dos aspectos uno disminución de la casuística, pero aumento de la mortalidad porcentual, por tardanza en la consulta, lo cual lleva a una perdida de oportunidad terapéutica. Estamos frente a una epidemia que nos pone en tensión y colapso al sistema por una carga de enfermedad y sanitaria inusitada, que puede generar un efecto de desplazamiento y empeoramiento de los resultados de atención en otras patologías, porque los pacientes no consulten, porque tengan miedo de ir al hospital para no contagiarse, porque todo el tiempo están pendientes de los síntomas del Covid, y olviden lo que los puede afectar seriamente como los infartos o los accidentes cerebrovasculares.


Introducción:
Desde 2000 a 2010, en la Argentina se redujo la tasa de mortalidad cardiovascular en hombres un 22% (de 271 a 212 por cada 100 mil habitantes). Según el grupo Global Burden of Disease (GBD) esta reducción de mortalidad se adjudica mayoritariamente a una mejora en la calidad y acceso a la salud. “Un sistema disfuncional donde los afectados tienen preocupaciones que lo inducen a no consultar (ya sea para sus problemas crónicos o incluso síntomas de descompensación) o no se prioriza la atención por la situación actual, se comportará como un retroceso y causará un incremento prevenible de muertes por la ECV”,
Los infartos agudos de miocardio con supradesnivel del segmento ST tienen una alta mortalidad y morbilidad. La estrategia de tratamiento típica es la angioplastia primaria. Todo el sistema ha establecido protocolos muy expeditivos para minimizar el tiempo de isquemia desde el inicio de los síntomas hasta el tratamiento definitivo en la sala de cateterismos.
Este trabajo reporta la experiencia en Hong Kong desde enero de 2020 cuando se activaron los protocolos de emergencia para contener la pandemia por Covid-19.
Esto requirió suspender todas las visitas no esenciales y ajustar los servicios tanto de los pacientes internados como de los ambulatorios.
Ente el 25 de enero y el 10 de febrero de 2020 se observaron cambios significativos en los tiempos de asistencia al compararlos con las angioplastias primarias del mismo período del año anterior.
El tiempo que más se vio afectado fue entre el inicio de los síntomas y el primer contacto médico. Esto depende casi exclusivamente de los pacientes, que probablemente por miedo al contagio por Covid-19 esperaron en su casa sin consultar.
El tiempo histórico desde el inicio de los síntomas al primer contacto médico era de aproximadamente 82 minutos, pero se prolongó hasta 318 minutos en plena pandemia.
Apenas podemos entender el impacto directo de la pandemia sobre la salud de la población, menos aún llegamos a poder medir estos impactos indirectos.
Al tiempo perdido hasta el contacto médico hay que sumarle el tiempo extra para saber la epidemiología del paciente, historia de contactos, sintomatología, etc.
Finalmente, cuando se decide la angioplastia primaria, también hay que añadir el tiempo extra para trasladar de manera segura al paciente, lo cual incluye la colocación de todos los elementos de protección personal por parte del staff de cardiología intervencionista.
Título original: Impact of Coronavirus Disease 2019 (COVID-19) Outbreak on ST-Segment–Elevation Myocardial Infarction Care in Hong Kong, China.
Referencia: Chor-Cheung Frankie Tam et al. Circ Cardiovasc Qual Outcomes. 2020;13:e006631.
Muertes cardiovasculares durante la pandemia de COVID-19 en Brasil
Autores: Luisa C. C. Brant, MD, MSc,PhD1,2, Bruno R. Nascimento, MD, MSc,PhD, FACC1,2, Renato Teixeira, BSc,MS, PhD1 , Marcelo Antonio C. Q. Lopes, MD, FACC3,4, Deborah C. Malta, PhD, MSc5 , Gláucia Maria M. Oliveira*, MD, MSc,PhD, FACC, FESC6,7, Antonio Luiz P. Ribeiro*, MD, PhD1,2
Introducción:
Durante la pandemia COVID-19, se ha notificado un exceso de mortalidad, mientras que se han reducido las hospitalizaciones por eventos cardiovasculares agudos. Brasil es el segundo país con más muertes por COVID-19. Nuestro objetivo era evaluar el exceso de mortalidad cardiovascular durante la pandemia COVID-19 en 6 capitales brasileñas.
Métodos:
Utilizando la base de datos pública del Registro Civil, evaluamos el exceso de muertes totales y cardiovasculares, estratificados aún más en ACS, accidentes cerebrovasculares y muertes cardiovasculares no especificadas en las 6 ciudades brasileñas con mayor número de muertes por COVID-19 (San Pablo, Río de Janeiro, Fortaleza, Recife, Belém, Manaos). Comparamos los datos de las semanas epidemiológicas 12 a 22 de 2020, con el mismo período de 2019. También comparamos el número de muertes hospitalarias y domiciliadas durante el período.
Resultados:
Hubo 69.328 muertes y 17.877 coVID-19 muertes en el período estudiado y ciudades para 2020. La mortalidad cardiovascular aumentó en la mayoría de las ciudades, con mayor magnitud en las capitales del norte. Sin embargo, si bien hubo una reducción de IAM y accidente cerebrovascular en las ciudades más desarrolladas, las capitales del norte mostraron un aumento de estos eventos. En el caso de las muertes cardiovasculares no especificadas, hubo un notable aumento en todas las ciudades, que se correlacionó fuertemente con el aumento de las muertes en el hogar (r-0,86, p-0,01).
Conclusión:
El exceso de mortalidad cardiovascular fue mayor en las ciudades menos desarrolladas, posiblemente asociadas con el colapso de la atención médica. Las muertes por accidente cerebrovascular e infarto agudo de miocardio disminuyeron en las ciudades más desarrolladas, en paralelo con el aumento de las muertes cardiovasculares y domiciliadas no especificadas, presumiblemente como resultado de un diagnóstico erróneo. Por el contrario, el IAM y las muertes por accidente cerebrovascular aumentaron en las ciudades con un colapso sanitario.
Accidente cerebrovascular isquémico en el momento de la enfermedad por coronavirus 2019
H. Tejada MezaA. Lambea GilA. Sancho SaldañaC. Villar YusB. Pardiñas BarónD. Sagarra MurJ. Marta Moreno en nombre de Grupo de Seguimiento y Mejora del Programa de Atención al Ictus en Aragón
Antecedentes y propósito
La asistencia para los accidentes cerebrovasculares se enfrenta a cambios y nuevos desafíos desde que COVID-19 se convirtió en pandemia. Una variación en la afluencia del paciente podría ser una de las preocupaciones mayores, debido a que menos personas acuden a los departamentos de emergencia o lleguen demasiado tarde. Sin embargo, hasta ahora no se han publicado datos que lo cuantifiquen. El objetivo era analizar el impacto del brote epidémico COVID-19 en los ingresos por accidentes cerebrovasculares hospitalarios y sus características en nuestra región.
Métodos
Se revisaron los datos de cada paciente ingresado en cualquier hospital de nuestro sistema sanitario con un diagnóstico de ictus isquémico entre el 30 de diciembre de 2019 y el 19 de abril de 2020. Se registraron datos demográficos y clínicos entre períodos anteriores y posteriores al establecimiento del estado de emergencia secundario al brote DE COVID-19.
Resultados
En total, 354 pacientes con accidente cerebrovascular isquémico fueron admitidos en nuestro período de estudio. Hubo un promedio semanal de 27,5 casos antes del establecimiento del estado de emergencia contra 12 después(P < 0.001). Esta disminución de los casos de accidente cerebrovascular se produjo progresivamente a partir de la semana 11, persistiendo en el tiempo a pesar de la disminución de los casos confirmados de COVID-19. No hay diferencias en la proporción de trombólisis intravenosa (21,1% vs. Se encontraron 21,5%, P a 0,935) o terapia endovascular (12,4% frente a 15,2%, P a 0,510), ni en otras características demográficas o clínicas, excepto la mediana de tiempo de inicio a puerta (102 vs. 183 min, P a 0,015).

Conclusiones
Este estudio observacional ofrece la perspectiva de toda una región en uno de los países más afectados por la epidemia SARS-CoV-2 y muestra que la disminución de los acontecimientos de accidente cerebrovascular, desde el comienzo del brote DE COVID-19, ocurrió a nivel mundial y sin ninguna distribución específica del paciente.
COVID-19: Una necesidad de monitoreo en tiempo real del exceso de muertes semanales
David A León 1, Vladimir M Shkolnikov 2, Liam Smeeth 3, Per Magnus 4, Markéta Pechholdová 5, Christopher I Jarvis
La respuesta epidemiológica de primera línea a la enfermedad por coronavirus 2019 (COVID-19) requiere la estimación de los parámetros clave, incluido el riesgo de letalidad, y el número de reproducción, para monitorear y predecir el curso probable de la pandemia. El desafío para los científicos de salud pública es que estos datos son en parte una función de la cobertura de pruebas. El número de muertes atribuidos a COVID-19 es problemático porque los criterios para definir una muerte casi con seguridad dependen de si la muerte ocurre en alguien que dio positivo para el coronavirus 2 del síndrome respiratorio agudo grave. Además, una fracción desconocida de los casos clasificados como muertes por COVID-19 tenía condiciones de salud subyacentes y probablemente ya tenía un mayor riesgo de muerte. Aunque algunos países tienden a atribuir a COVID-19 la mayoría de las muertes de personas que tenían el virus, otros podrían tender a registrar otras causas de muerte en presencia de enfermedades crónicas importantes, incluso si la persona fallecida tenía COVID-19.
A medida que avance la pandemia, la medición coherente de su escala, a través del tiempo y el espacio, debería ser una prioridad. Los datos objetivos y comparables son cruciales para determinar la eficacia de las diferentes estrategias nacionales utilizadas para mitigar y suprimir y, por lo tanto, para prepararse mejor para la probable continuación de la epidemia durante el próximo año o más. Por las razones descritas anteriormente, las métricas sobre incidencia y fatalidad tienen deficiencias que hacen que tales comparaciones sean problemáticas.
El exceso de muertes semanales podría proporcionar la forma más objetiva y comparable de evaluar la magnitud de la pandemia y formular lecciones que se deben aprender. Esta medida puede construirse comparando las muertes semanales observadas a lo largo de 2020 con los valores esperados a partir de la experiencia de años no pandémicos anteriores. Este enfoque permite evaluar los efectos totales de la mortalidad de la pandemia en diferentes lugares. Fundamentalmente, el escrutinio sería de muertes por todas las causas combinadas, por lo tanto, cuestiones de paso lateral de lo que es o no una muerte atribuible a COVID-19. Desafortunadamente, la mayoría de los países no publican esas estadísticas, y los países que lo hacen normalmente lo hacen, lo hacen con considerable retraso.
Por lo tanto, instamos a todas las autoridades nacionales que pueden recopilar recuentos de muertes semanales a que aceleren la publicación de estos datos y los coloquen en el dominio público. La difusión de esta información debe hacerse dentro de las 3-4 semanas del período de observación. Como mínimo, las tabulaciones por sexo y grupos de edad de 5 años son esenciales. Cuando no existan ya en el dominio público, los países también deben publicar los datos semanales equivalentes para cada año civil a partir de 2010, para el cálculo del exceso de muertes en 2020.
Impacto del brote de COVID-19 en los ingresos por accidente cerebrovascular isquémico y mortalidad hospitalaria en el noroeste de España
Herbert Tejada Meza,1,2,3Alvaro Lambea Gil,1,3Agustín Sancho Saldaña,1,3Maite Martínez-Zabaleta,4Patricia de la Riva Juez,4Elena López-Cancio Martínez,5María Castañón Apilánez,5María Herrera Isasi,6Juan Marta Enguita,6Mercedes de Lera Alfonso,7Juan F Arenillas,7,8Jon Segurola Olaizola,9Juan José Timiraos Fernández,9Joaquín Sánchez,10Mar Castellanos-Rodrigo,11Alexia Roel,11Ignacio Casado Menéndez,12Mar Freijo,13Alain Luna Rodríguez,13Enrique Palacio Portilla,14Yésica Jiménez López,14Emilio Rodríguez Castro,15Susana Arias Rivas,15Javier Tejada García,16Iria Beltrán Rodríguez,16Francisco Julián-Villaverde,17María Pilar Moreno García,17José María Trejo-Gabriel-Galán,18Ana Echavarría Iñiguez,18Carlos Tejero Juste,19Cristina Pérez Lázaro,19Javier Marta Moreno,1,3 y en nombre de los Investigadores NORDICTUS
Antecedentes y propósito
España ha sido uno de los países fuertemente afectados por COVID-19. Pero esta epidemia no ha afectado a todas las regiones por igual. Analizamos el impacto de la pandemia COVID-19 en los ingresos por ictus hospitalarios y la mortalidad hospitalaria en hospitales de referencia terciaria del noroeste de España.
Métodos
Estudio observacional retrospectivo multicéntrico español basado en datos de hospitales terciarios de la red NORDICTUS. Registramos el número de pacientes ingresados por accidente cerebrovascular isquémico entre el 30 de diciembre de 2019 y el 3 de mayo de 2020, el número de procedimientos de IVT y EVE, y la mortalidad hospitalaria.
Resultados
En el período de estudio, 2737 pacientes fueron ingresados con accidente cerebrovascular isquémico. Hubo una disminución en la media semanal de pacientes ingresados durante la pandemia (124 frente a 173, p<0.001). La mortalidad hospitalaria de pacientes con accidente cerebrovascular aumentó significativamente (9,9% frente a 6,5%, p a 0,003), pero no hubo diferencias en la proporción de IVT (17,3% frente a 16,1%, p a 0,405) o EVT (22% frente a 23%, p a 0,504).
Estos incluyen cambios en el comportamiento o la actitud social, accidentes cerebrovasculares menores no incapacitantes que permanecen en casa, o ingreso a unidades de aislamiento hospitalario donde el accidente cerebrovascular podría no ser el problema principal, o no se está prestando suficiente atención para diagnosticar accidentes cerebrovasculares. Un argumento en contra de que los pequeños ictus no sean referidos al hospital es nuestro estudio regional de Aragón, uno de los AC dentro de la red NORDICTUS, en el que no encontramos una mayor proporción de pacientes con mayor NIHSS o menor ASPECTS en comparación con el período pre-COVID.10 Otros hablan de una posible disminución real en la incidencia de accidentes cerebrovasculares debido a una reducción de factores de riesgo como la contaminación del aire.9,13
El aumento de la mortalidad, por encima de los valores habituales en nuestra zona,14 podría explicarse por algunas de las situaciones descritas anteriormente, u otras como menos admisiones leves de accidentes cerebrovasculares, aumentando la proporción de accidentes cerebrovasculares isquémicos graves. También puede reflejar un aumento en la gravedad del accidente cerebrovascular en pacientes con infección COVID-19 coexistente.15
Conclusión
Encontramos una disminución en el número de ingresos por accidentes cerebrovasculares isquémicos y un aumento de la mortalidad hospitalaria durante la epidemia COVID-19 en este gran estudio del noroeste de España. Hubo cambios regionales dentro de la red, no completamente explicados por la gravedad de la pandemia en diferentes regiones.
ENFERMEDAD CARDIOVASCULAR EN TIEMPOS DE COVID-19
PABLO LAMELAS 1, 2, FERNANDO BOTTO 1, GUSTAVO PEDERNERA 1, ALBERTO ALVES DE LIMA 1, JUAN PABLO COSTABEL 1, JORGE BELARDI 1
1 Instituto Cardiovascular de Buenos Aires, Buenos Aires, Argentina, 2 Department of Health Research Methods, Evidence, and Impact, McMaster University, Ontario, Canada
Resumen Existen crecientes informes sobre una drástica caída en consultas y realización de procedimientos cardiovasculares (incluyendo urgencias y emergencias) en regiones afectadas por la pandemia de COVID-19, con el consecuente incremento marcado de la mortalidad total que no se explica totalmente por las defunciones atribuidas a COVID-19. En Argentina, la enfermedad cardiovascular lidera el ranking de muertes en adultos con 280 muertes por día, y en las últimas décadas hemos reducido su mortalidad entre 20 y 30% mediante diversas intervenciones basadas en la evidencia. En el presente trabajo realizamos análisis predictivos para entender cuáles podrían ser las consecuencias de una peor implementación de dichas intervenciones. Estimamos que un menor control de los factores de riesgo cardiovascular de abril a octubre de 2020 podría causar hasta 10 500 nuevos casos prevenibles de enfermedad cardiovascular. En términos de infarto de miocardio, una caída del 40% al 60% del tratamiento de reperfusión podría incrementar la mortalidad del 3% al 5%. Un incremento marginal de riesgo relativo de 10% a 15% de muerte cardiovascular equivaldría a un exceso de 6000 a 9000 muertes evitables. En conclusión, dada la alta prevalencia y fatalidad de la enfermedad cardiovascular, incluso un pequeño impacto negativo en la eficacia de su cuidado se traducirá en grandes cantidades de afectados en Argentina. Es necesario informar a las autoridades y educar al público para que sigan controlando enfermedades cardiovasculares y sus factores de riesgo, siempre que existan recursos y minimizando el riesgo de contagio y propagación del virus
Carga global de enfermedad cardiovascular: la número uno del ranking
La ECV es la primera causa de muerte a nivel global. Se estima que cada año mueren 18 millones de personas, lo que representa el 31.8% del total de todas las muertes 1.
También representa la mayor carga de enfermedad definida por años de vida perdidos ajustados por discapacidad (DALY, disability-adjusted life year) con 4800 DALY por cada 100 000 habitantes 1.
A pesar de que la carga de ECV aumenta año a año, ésta va decayendo cuando se contempla el envejecimiento global de la población. En otras palabras, se estima que las intervenciones basadas en la evidencia que se implementan (como modificaciones del estilo de vida, medicamentos, e intervenciones quirúrgicas por catéteres) se están traduciendo en un mejor control de la mortalidad global de enfermedad por ECV 2. De 1990 a 2013 se redujo la mortalidad por ECV un 22% (376 a 293 por 100 000 habitantes), lo que hoy sería equivalente a deducir que en 2019 se han salvado cerca de 4 millones de vidas 2. Un sistema deficiente, en el cual los pacientes no consultan o no se les da prioridad de atención por culpa de la pandemia, se comportará como un retroceso en estos avances y causará un incremento prevenible de muertes por ECV.
Evidencia objetiva de infra-tratamiento de la enfermedad cardiovascular
En España se ha detectado una caída del 40% de la utilización de angioplastia coronaria en pacientes con infarto agudo de miocardio (tratamiento estándar) y un 80% en procedimientos de cardiopatía estructural durante la pandemia (por ejemplo, tratamiento percutáneo de la estenosis aórtica severa) 3. A esto se agregan múltiples comunicaciones en medios periodísticos, incluyendo una caída de 38% de las angioplastias primarias (para infarto en curso) con un consecuente incremento del 800% de los paros cardíacos fatales en los domicilios en la ciudad de Nueva York 4.
La infrautilización de intervenciones que han demostrado beneficio clínico se traducirá en un incremento de la mortalidad. Por ejemplo, se ha observado en ciertas regiones de Europa un incremento de la mortalidad total al doble o triple, superior a la adjudicable a COVID-19. Si bien esto puede darse por testeo insuficiente, la mayoría de los pacientes que fallecen lo hacen en el medio hospitalario, donde la mayoría han sido testeados. Por lo tanto, este incremento desmedido de la mortalidad puede ser una evidencia indirecta de peor manejo de las urgencias o emergencias no relacionadas a COVID-19 5.
Factores que afectan la menor atención de los pacientes cardiovasculares
1. Preocupación por contagiarse el virus al consultar
2. Preocupación a tener problemas legales por movilizarse hasta el hospital para consultar
3. Cancelación de agendas médicas por aislamiento obligatorio
4. Personal de salud considerado población de riesgo para COVID-19 bajo licencia mientras dura la pandemia
5. Medidas del gobierno que no son claras en términos de qué procedimientos o qué consultas estarían
justificados
6. Instituciones médicas polivalentes (públicas y privadas) que desvían recursos para poder contener el
posible colapso sanitario
La calidad y el acceso a la salud incrementan la mortalidad de la enfermedad cardiovascular
Los países de medianos y bajos ingresos poseen entre tres y seis veces más riesgo de presentar enfermedad
cardiovascular fatal que los países de altos ingresos 6. Si bien este incremento del riesgo está asociado a diferencias socio-culturales, la integridad y el acceso a la salud son probablemente los mayores contribuyentes de este exceso de eventos cardiovasculares fatales. Se cree que la calidad y el acceso a la salud están estrechamente relacionados a la reducción de ECV observada en las últimas décadas 7.
Si bien estamos en una etapa temprana de la pandemia, ya existe evidencia indirecta de que la desatención de la ECV esté causando un incremento objetivo de la mortalidad. Se observó un incremento de mortalidad total en ciertas regiones de España, Italia y Europa por encima de lo esperado por la pandemia de COVID-19 5.
Estado de la enfermedad cardiovascular en Argentina
En 2017 fallecieron más de 97 000 personas por afecciones cardiovasculares, liderando el ranking del total de las muertes con 28.5% 8. Al focalizarnos en los años de vida perdidos (entre los 30 y 70 años), la enfermedad cardiovascular justifica la mayor cantidad de muertes prematuras (35% en hombres y el 28% en mujeres, primera causa en ambos sexos).
Desde 2000 a 2010, en la Argentina se redujo la tasa de mortalidad cardiovascular en hombres un 22% (de 271 a 212 por cada 100 000 habitantes). Según el grupo Global Burden of Disease (GBD) esta reducción de mortalidad se adjudica mayoritariamente a una mejora en la calidad y acceso a la salud. Un sistema disfuncional donde los afectados tienen preocupaciones que lo inducen a no consultar (ya sea para sus problemas crónicos o incluso síntomas de descompensación) o no se prioriza la atención por la situación actual, se comportará como un retroceso y causará un incremento prevenible de muertes por la ECV.
Modelos predictivos en Argentina
Prevención primaria
En Argentina se estima que el 50% de la población supera los 30 años, y como tal está en riesgo para la ECV.
Utilizando estimadores de riesgo de países de medianos ingresos, se estima que 140 000 personas sin antecedentes cardiovasculares desarrollará alguna forma de ECV, y de estas entre 30 000 y 40 000 fallecerán por ECV en la Argentina 6.
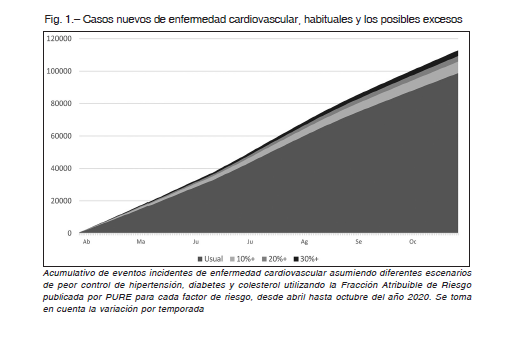
Utilizando fracciones de riesgo atribuibles a cada uno de los factores de riesgo para el desarrollo de ECV, podemos predecir cuál sería el impacto aproximado de un peor control de estos factores (por ejemplo, cuál sería el impacto de un peor control de la hipertensión arterial en el desarrollo de nuevos casos con ECV, sumado al peor control de otros factores de riesgo) 9. Presentamos tres escenarios de peor manejo (10% relativo de incremento como mejor escenario, 20% relativo de incremento como escenario promedio, 30% relativo como peor escenario) para hipertensión arterial, diabetes y colesterol, entre todas representando 35.5% de la fracción atribuible de riesgo de ECV incidente (Fig. 1). En líneas generales, un peor control de los factores de riesgo cardiovascular mencionados previamente entre abril y octubre de 2020 se podría traducir en un incremento de 3500 a 10 500 casos de nueva ECV prevenible, desde el mejor al peor escenario, respectivamente.
Prevención secundaria
La fatalidad de caso del infarto se estima en 15% en países de ingresos medios 6. El estudio ISIS-2 detectó una reducción del 40% relativo de muerte cardiovascular mediante el uso de aspirina y trombolíticos (comparado a ningún tratamiento de reperfusión), y la angioplastia primaria agrega un 30% relativo de beneficio adicional, lo que indicaría una reducción entre 50 y 60% de muerte cardiovascular en pacientes que no reciben ningún tratamiento de reperfusión 10, 11.
En España se observó una caída del 40% de las angioplastias primarias (de infarto agudo en curso), y es consistente con informes de Gran Bretaña y Nueva York 3, 4. Una caída del 40% y 60% del tratamiento de reperfusión podría causar un incremento absoluto global de la mortalidad luego de un infarto cardíaco entre el 3% y el 5%, respectivamente. Se estima que en Argentina 15 000 muertes suceden en contexto de infarto, por lo tanto, podría corresponder a un exceso entre 450 y 750 muertes prevenibles.
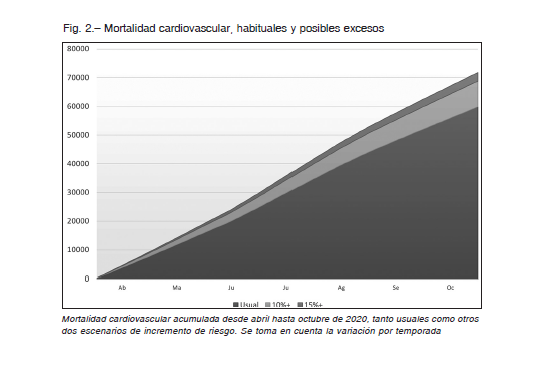
Muerte cardiovascular general
Utilizando estadísticas (incluyendo la variación por temporada), se estima que en marzo sucedieron 7 200 muertes cardiovasculares, lo que hace lucir poco relevante la mortalidad del COVID-19 durante el mismo período.
Tomando un escenario de menor control, prevención y manejo de la ECV, podríamos estar enfrentando un escenario de 10 a 15% de incremento de la mortalidad cardiovascular entre abril y octubre de 2020, de manera que observaríamos un incremento de muertes evitables de entre 6000 y 9000 personas (Fig. 2).
Potencial impacto mundial
Para agosto de 2020, en el mundo se estima una mortalidad acumulada por ECV cercana a los 12 millones, donde un incremento de tan solo un 10% representaría 1.2 millones de muertes prevenibles. Si tuviéramos que explicar al público que la enfermedad cardiovascular no existe y que en enero se desatara una pandemia de enfermedad cardiovascular a nivel global, así lucirían los números para abril de 2020 6:
• Incidencia (¨contagiados¨): 7 800 000+
• Mortalidad cardiovascular fatal (¨Death toll¨): 1 900 000+
• Una vez establecida la pandemia cardiovascular, causaría 18 000 000 muertes por año con incremento anual por crecimiento poblacional como lo hace habitualmente
La finalidad de este análisis no es establecer una competencia entre COVID-19 y ECV sino demostrar con estas estadísticas la evidencia de un efecto de fatiga de la población en la cual las consecuencias adversas de un mal conocido, como la enfermedad cardiovascular, pasen desapercibidas e impacten duramente en los resultados.
Las medidas tomadas en Argentina fueron efectivas para reducir la propagación del virus, y serán necesarias ciertas medidas por un tiempo más prolongado. Sin embargo, debemos encontrar la manera de darle continuidad al control de los pacientes con problemas o riesgo de tener problemas cardiovasculares.
Limitaciones
Varios de los análisis presentados utilizan información indirecta o derivada para ser aplicada en nuestra población, dada la disponibilidad de datos y la urgencia de realizar el análisis. En todos los casos, los datos disponibles provenientes de Argentina fueron priorizados por sobre otros informes hechos a otra escala.
Por ejemplo, la mortalidad cardiovascular argentina de 2017 estaba comunicada por el Ministerio de Salud de la Nación, y estos datos fueron priorizados por los estimadores del Global Burden of Disease de 2017).
De todas maneras, el objetivo de este estudio es tomar conciencia sobre el hecho de que un descuido (incluso aparentemente pequeño) del manejo y tratamiento de pacientes cardiovasculares puede transformarse en un gran incremento de carga de enfermedad y mortalidad y un consecuente impacto en años de vida perdidos ajustados por discapacidad.
Mensaje final
Las medidas del Gobierno fueron efectivas en reducir la propagación y el impacto de la pandemia en Argentina.
Por otro lado, la enfermedad cardiovascular lidera desde hace décadas el ranking de mortalidad y años de vida perdidos por discapacidad tanto en Argentina como a nivel mundial. Un manejo subóptimo de los pacientes cardiovasculares, o incluso en aquellos próximos a desarrollarla, puede tener una consecuencia de gran magnitud en la calidad y expectativa de vida de nuestra población. Las enfermedades cardiovasculares son las las más evidentes por incidencia y gran carga de enfermedad ya instalada en la población pero el principio aplica también para otras enfermedades prevalentes.
Los cálculos utilizados podrían ser conservadores y, a juzgar por el colapso de los sistemas de salud observado en países como Italia y España, en Argentina podríamos estar enfrentando un escenario mucho peor de incremento de muertes no relacionadas a COVID-19.
Por lo tanto, creemos que la población debe ser educada sobre estos riesgos y cómo manejarse. Los pacientes cardiovasculares (con enfermedad establecida o en riesgo de desarrollarla) deberían continuar realizando sus controles médicos y procedimientos, tomando los recaudos para no contagiarse o diseminar SARS-CoV-2 en nuestra población, siempre y cuando existan los recursos.
Conclusión:
Los servicios de salud en general deben llamar la atención de las personas para que no demoren las consultas por síntomas en sus patologías crónicas, en pacientes con factores de riesgo. Definitivamente de organizar corredores sanitarios expeditos para unidades de dolor precordial o de stroke agudo, para orientar correctamente a los pacientes, teniendo áreas con hospitales libres de COVID. La bibliografía no ofrece conclusiones homogéneas, parece observarse dos aspectos uno disminución de la casuística, pero aumento de la mortalidad porcentual, por tardanza en la consulta, lo cual lleva a una perdida de oportunidad terapéutica. Estamos frente a una epidemia que nos pone en tensión y colapso al sistema por una carga de enfermedad y sanitaria inusitada, que puede generar un efecto de desplazamiento y empeoramiento de los resultados de atención en otras patologías, porque los pacientes no consulten, porque tengan miedo de ir al hospital para no contagiarse, porque todo el tiempo están pendientes de los síntomas del Covid, y olviden lo que los puede afectar seriamente como los infartos o los accidentes cerebrovasculares.
Excelente!
Me gustaMe gusta
muchas gracias Sonia
Me gustaMe gusta