INFORME DE LA OCDE.
Cuando se critica la gestión del Ministerio de Salud, por parte de las notas periodísticas, de conspicuos personajes, hablando de la cuarentena eterna, cuando desde Julio dejo de serlo, para aplicar medidas determinadas y procesos más dirigidos claramente, pero no se quiere escuchar, y se cometen falacias, por eso me pareció interesante las consideraciones que realiza la OCDE, sobre el exceso de mortalidad que generó el COVID 19, intentando arrojar un poco de luz al oscuro debate de los intereses creados.
Medición del impacto directo e indirecto de COVID-19
La evaluación del impacto directo e indirecto en la salud de la pandemia COVID 19 es fundamental en la gestión de la salud pública y otras medidas de política, al tiempo que se aprende a coexistir con el virus. Muchos países publican estadísticas sobre la mortalidad relacionada con COVID 19. Si bien la publicación frecuente y oportuna de esas cifras proporciona información sobre las tendencias actuales en un país determinado, las diferencias en las prácticas de codificación y presentación de informes plantean desafíos para las comparaciones internacionales. Observar el número total de muertes totales puede ayudar a superar algunas de estas diferencias en las prácticas nacionales, al tiempo que proporciona una mejor visión del impacto global de COVID 19, teniendo en cuenta no sólo la posible falta de información de las muertes por COVID 19, sino también la mortalidad indirecta causada, por ejemplo, por los sistemas de salud que no pueden hacer frente a otras afecciones: agudas y crónicas.
Desde el inicio de la crisis del coronavirus (COVID 19), muchos países han informado oportunamente del número de muertes diarias de COVID 19. . Estas cifras han resultado esenciales para supervisar la situación aguda, así como para comprender las tendencias actuales en un país determinado. Sin embargo, hay diferencias en la forma en que los países cuentan el número de muertes por COVID 19, debido a dónde tuvo lugar la muerte (por ejemplo, para incluir los hogares de cuidado y la comunidad), si la presencia del virus se confirmó mediante pruebas, o debido a variaciones en las prácticas de codificación y registro. Estas variaciones pueden obstaculizar una comparación directa de las tasas de mortalidad de COVID 19 y plantear desafíos al evaluar el impacto global del virus. Sin embargo, las muertes totales, independientemente de la causa, son más fiables comparables entre países.
Al examinar el número total de muertes registradas, se eliminan muchas de las diferentes formas en que los países registran las muertes por COVID 19. Al comparar el número general con el nivel de muertes esperadas en un país basado en el mismo período de años anteriores, el exceso de mortalidad puede proporcionar una indicación del impacto global de COVID 19 – al contabilizar no sólo las muertes directamente atribuidas a COVID 19, sino también las que pueden perderse o estar indirectamente relacionadas, como las muertes causadas por un tratamiento retrasado o no solo debido a un sistema de salud sobrecargado.
Durante un período de 10 semanas correspondiente al nivel máximo de exceso de mortalidad en cada país, el número total de muertes registradas muestra que España experimentó un aumento del 61% en la mortalidad global en comparación con el número de muertes registradas en promedio en el mismo lapso en los 5 años anteriores. El Reino Unido registró un 56% más de muertes de lo que normalmente se habría esperado durante un plazo de 10 semanas a partir de finales de marzo. Chile, Italia y Bélgica registraron aumentos del 40% o más. Alemania, Dinamarca y Noruega reportaron un 5% o menos de muertes adicionales durante un período de 10 semanas.
La comparación del exceso de muertes con las muertes por COVID 19 notificadas puede indicar el alcance de la posible subreportación, así como los efectos indirectos de COVID-19. En algunos países (por ejemplo, Bélgica), las muertes notificadas por COVID 19 corresponden estrechamente al número total de muertes en exceso; en otros (por ejemplo, el Reino Unido y los Estados Unidos) informaron COVID 19 muertes relacionadas son alrededor de tres cuartas partes del exceso de muertes; y en otros (por ejemplo, Portugal) menos del 50%.
Se recomienda una clara distinción entre las muertes confirmadas por COVID 19 y las probables muertes por COVID 19 en la presentación de informes nacionales de conformidad con las directrices internacionales. Si bien el registro preciso de la causa de la muerte puede presentar muchos desafíos, procedimientos de codificación y presentación de informes más coherentes entre los países ayudarían a limitar algunas de las diferencias. La inversión en sistemas de información sanitaria mejorados ayudaría a generar datos más oportunos y precisos.
Los refinamientos metodológicos, como cambiar la duración del período considerado o ajustarse a los cambios en el crecimiento y el envejecimiento de la población, sugieren sólo un impacto limitado en los hallazgos. La OCDE alentará a más países a que informen de datos «en tiempo real» y continúe actualizando y ampliando las estadísticas sobre la mortalidad por todas las causas.
7A medida que la pandemia pasa a una fase diferente en muchos países de la OCDE, se seguirá supervisando el impacto a más largo plazo en la mortalidad por el retraso en el acceso a la atención necesaria y las consecuencias relacionadas con la salud derivadas de una recesión económica. Datos precisos sobre los niveles y tendencias
El exceso de mortalidad no clasificado permitirá analizar los diversos factores demográficos, geográficos y socioeconómicos. Una evaluación del impacto de las diversas medidas puestas en marcha para hacer frente a la crisis COVID 19 proporcionará valiosas lecciones para futuros brotes.
Contar y comparar cuántas personas han muerto a causa de una enfermedad específica parecería ser una tarea sencilla. De hecho, no lo es. Con el inicio de la pandemia COVID-19, los países han ampliado sus esfuerzos para informar periódicamente del número de muertes causadas por el virus SARS-Cov-2. Sin embargo, el aumento de la cantidad de datos publicados regularmente no se ha traducido necesariamente en medidas precisas del número de personas que mueren por el coronavirus. Las estadísticas diarias generales sobre las muertes por COVID-19 no son totalmente comparables a corto plazo, y es probable que se necesiten grandes revisiones a medio plazo. Los procedimientos para medir y notificar el número total de muertes causadas por COVID-19 varían ampliamente de un país a otro.
Las diferencias pueden depender de dónde tuvo lugar la muerte (es decir, en el hogar, en un hospital o en un asilo de ancianos), si una prueba confirmó la presencia del virus, o de las prácticas nacionales relacionadas con la codificación y el registro de las muertes. Además, no son sólo las que mueren por el coronavirus las víctimas de COVID-19, sino que también son víctimas las personas que no buscaban tratamiento por temor a contraer el virus, o que no recibieron la atención que requerían porque los sistemas de salud estaban sobrecargados. Una mejor medida para las evaluaciones nacionales e internacionales del impacto directo e indirecto de COVID-19 sería el número de muertes en exceso, es decir, el número de muertes por encima de lo que normalmente podría esperarse en esta época del año.
Pero incluso aquí, un panorama claro sólo puede estar plenamente disponible después de que haya pasado la fase inicial de la pandemia y cuando se recopilen datos más completos sobre las muertes.|
La Figura 1 muestra el número acumulado de muertes por COVID-19 notificadas para seleccionar determinados países de la OCDE en términos absolutos desde mediados de febrero hasta la tercera semana de julio. Estas estadísticas de muertes son compiladas por la Universidad Johns Hopkins sobre la base de una serie de fuentes nacionales e internacionales.
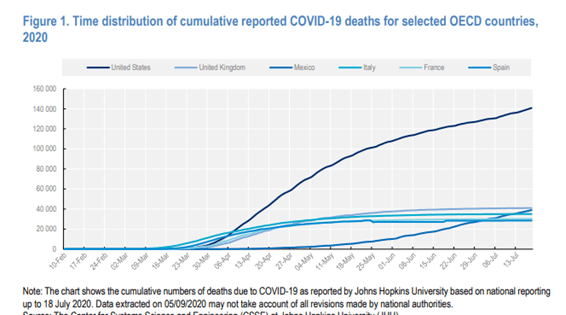
Con el epicentro de la pandemia cambiando de China y Asia Oriental a Italia y otros países de Europa Occidental a principios de marzo, el número total de muertes atribuidas a COVID-19 subió constantemente por encima de 20 000 en Francia, Italia, España y el Reino Unido durante abril, con Italia y el Reino Unido alcanzando rápidamente 30 000 a principios de mayo. El número de muertes relacionadas con COVID-19 en los Estados Unidos superó rápidamente a estos países a principios de abril para llegar a más de 100 000 a finales de mayo. Todos los demás países de la OCDE se mantuvieron por debajo de 10.000 muertes durante este tiempo. Sin embargo, a medida que el aumento de las muertes comenzó a desacelerarse en Europa durante mayo, el número de muertes atribuidos a COVID-19 ha seguido aumentando más rápidamente en otras regiones, particularmente en América Latina, con México pasando el umbral de 10 000 a mediados de mayo y la marca llegó a 20. 000 un mes después.
Si bien los cuatro países europeos antes citados son ampliamente comparables en cuanto a su tamaño de población, de lo contrario está claro que las diferencias en el tamaño de la población deben tenerse en cuenta al comparar el número de muertes notificadas. Al ajustar el tamaño de la población, los Estados Unidos todavía estaban por detrás de estos cuatro países europeos en las tasas de mortalidad COVID-19 reportadas.
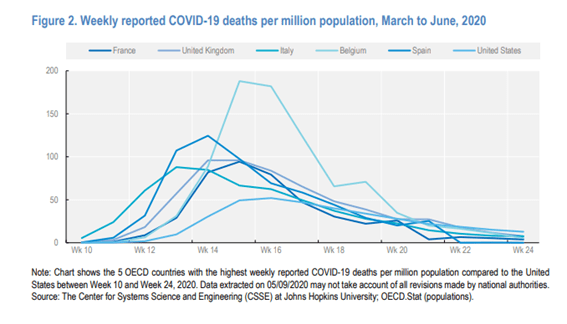
Muestra el número de muertes por COVID-19 reportadas en diferentes países de la OCDE europea, según lo informado por la Universidad Johns Hopkins sobre una base per cápita. En lugar de una cifra acumulada, que no muestra claramente las diferencias en la progresión del virus en los países, el gráfico muestra el número total de muertes por millón de habitantes semana Ajustando las diferencias en el tamaño de la población, los Estados Unidos se mantuvieron algo por debajo de los niveles máximos de mortalidad experimentados en algunos países europeos durante el período comprendido entre marzo y junio. El pico de Bélgica en las muertes per cápita reportadas, por ejemplo, fue alrededor del doble que el de los picos en otros países.. Si bien el uso de una población estandarizada por edad-y sexo- para ajustar las tasas de mortalidad mejoraría aún más la comparabilidad, no se aplica tal ajuste en la Figura 2.
13. Muchos otros factores más allá de la estructura poblacional se han citado como factores que determinan el número de muertes por COVID-19, por ejemplo.. densidad de población en las zonas urbanas, la extensión del turismo de entrada y salida y los viajes urbanos e internacionales, la prevalencia de ciertos factores de riesgo (por ejemplo,. obesidad) así como los efectos estacionales en la transmisión del virus. La evaluación de la influencia de estos factores está fuera del alcance de este analisis
Los procedimientos para la medición y notificación del número total de muertes relacionadas con COVID-19 pueden variar ampliamente entre países.. Algunas de las cuestiones que afectan a la comparabilidad pueden vincularse a la fijación de la muerte, la disponibilidad de pruebas, así como las diferentes prácticas de codificación e informes.. Cuando la muerte tenga lugar puede afectar a la medición y la notificación
En las etapas iniciales de la pandemia en Europa, las comparaciones internacionales de las muertes tendían a centrarse en contar las muertes de pacientes que habían sido hospitalizados, habían sido sometidos a una prueba para confirmar la presencia de COVID-19, y podían registrarse muertes relativamente fácil y rápidamente a través de sistemas de información hospitalaria de base generalmente central. . Este informe dio lugar a totales relativamente to actualizados, a menudo publicados por funcionarios de salud pública a diario. Sin embargo, esto expuso dificultades en la captura de todas las muertes relacionadas con COVID-19 y subrayó diferentes patrones en la forma en que los países recopilan información de otros entornos.. Bélgica, Francia e Italia, entre otros, pusieron en marcha procedimientos mejorados y más rápidos de notificación en una etapa anterior para incluir las muertes que se produjeron en otros entornos, en particular los centros de atención, que se mostraron en cuenta una proporción significativa y creciente de las muertes globales. Sobre todo Francia, por ejemplo, añadió muertes en los hogares de cuidados (a partir del 1 de abril, lo que dio lugar a un aumento de las muertes notificadas. El Reino Unido incluyó las muertes que se produjeron en hogares de cuidado en sus totales diarios a partir del 29 de abril, y las añadió en retrospectiva.
Del mismo modo, en los Estados Unidos, para los datos de vigilancia basados en casos, sólo alrededor de la mitad de los Estados estaban reportando públicamente las muertes en residencias de ancianos a finales de abril. Sin embargo, los datos del certificado de defunción de los Estados Unidos incluyen todas las nursing muertes de todos los Estados, independientemente del lugar de defunción.
Estos retrasos en la compilación de las muertes en los centros de atención son, en cierta medida, comprensibles. En comparación con los hospitales, el número, así como el tipo de establecimientos de atención es mucho mayor. A menudo faltan sistemas estandarizados de notificación para los hogares de atención para garantizar estadísticas precisas y oportunas sobre las muertes.. A menudo, las muertes basadas en la comunidad deben pasar por un procedimiento diferente y más largo en comparación con las muertes hospitalarias, muertes con registro a nivel administrativo local antes de que la información se reporte de forma centralizada..
La falta de datos oportunos sobre las muertes en los hogares de atención puede haber contribuido a que algunos países subes estimaran el alcance de la transmisión en un grupo de población particularmente vulnerable. . Esto refuerza el caso de una mayor inversión en sistemas de información sanitaria e interoperabilidad en los sectores de la salud y la atención social .
La inclusión de casos sospechosos, así como muertes que se han probado positivamente para COVID-19 es importante
Las muertes que se producen en el hospital casi con toda seguridad habrán sido sometidas a una prueba, con casos positivos confirmados y registrados como muertes relacionadas con COVID-19. En los hogares de cuidado y en la comunidad en general, dependiendo de la práctica de pruebas y la capacidad vigente en un país (y en un período determinado), puede no haber infección confirmada, y por lo tanto el certificado de defunción puede mencionar sólo un caso sospechoso de COVID-19, o COVID-19 como factor contributivo. Esto puede dar resultados lugar a que tanto el número de muertes causadas por COVID-19 sea como un sobre-informe sobre el número de muertes. Al comienzo de un brote con médicos tal vez menos familiarizados con el virus y sus síntomas, podría haber habido una tendencia a subestimar los casos reales y enumerar otras causas de muerte. Por otro lado, con la rápida propagación del virus, otras causas de muerte como la neumonía, por ejemplo, pueden atribuirse erróneamente a COVID-19 sin una prueba formal. En términos más generales, tanto en un hospital como en un entorno comunitario, incluso con una prueba positiva, puede que no siempre sea posible determinar la causa última de la muerte en la comunidad, ya que las personas mayores que corren más riesgo de morir por la exposición al coronavirus pueden sufrir otras enfermedades subyacentes y que contribuyen a su muerte.
La Organización Mundial de la Salud (OMS) publicó rápidamente directrices internacionales sobre codificación y certificación de muertes debidas a COVID-19, que recomendaban la inclusión de casos sospechosos/probables en los datos que informaban sobre las muertes (recuadro 1). Algunos países han adaptado sus prácticas de codificación en consecuencia. Por ejemplo, Bélgica (el Instituto Belga de Salud Pública) confirmó la inclusión de casos probables en sus datos, 6 al igual que los Países Bajos. En los Estados Unidos, los Centros para el Control y la Prevención de Enfermedades (CDC), de conformidad con las directrices bien establecidas para la notificación de la causa de muerte, informan casos confirmados y probables de muertes por COVID-19 en sus datos, pero para los informes de vigilancia basados en casos, algunos departamentos de salud locales o estatales pueden incluir sólo casos confirmados por laboratorio.
Dado que la capacidad de prueba varía significativamente entre los países y el tiempo, esto también puede afectar a la medición y al número de muertes atribuidas a COVID-19. Por ejemplo, una logística y limitaciones significativas de la capacidad, que van desde la disponibilidad de personal capacitado capaz de tomar muestras precisas, hasta el tiempo necesario para el análisis de laboratorio y la disponibilidad de reactivos, pueden haber impedido pruebas diagnósticas más generalizadas en muchos países, particularmente en las etapas anteriores de la pandemia.8 El impacto de incluir casos sospechosos puede ser significativo– para el 15 de mayo , el número de muertes por COVID-19 confirmadas con una prueba fue de 33 998, mientras que todas las muertes, incluidas las debidas a otras razones, pero con una presencia juzgada de COVID-19 fue de 45 231, un 33% más. En Bélgica, hasta finales de mayo, el 40 % de la cifra acumulada de muertos era de casos sospechosos de COVID-19 en lugar de casos confirmados. De estos casos sospechosos, casi el 95% ocurrieron en hogares de cuidado
Los países también difieren en los procesos administrativos de notificación formal de muertes y tienen diferentes retrasos entre el momento de la muerte, la notificación de la muerte y la inclusión de las muertes reportadas en las estadísticas notificadas a nivel nacional. Esta es una de las razones por las que los informes diarios pueden fluctuar considerablemente debido a las prácticas de presentación de informes (por ejemplo, muchos más casos y muertes pueden notificarse el martes debido a retrasos en la presentación de informes durante un fin de semana). Por ejemplo, las estadísticas de países bajos (CBS) codifica la causa subyacente de la mortalidad de acuerdo con las directrices de la OMS. Sin embargo, las prácticas de codificación pueden llevar bastante tiempo, porque el proceso de flujo de trabajo, desde determinar la causa de muerte por parte de un médico hasta entregar los datos finales a CBS, todavía se basa principalmente en papel.
La cuestión de la presentación de informes incompletos es un problema no sólo para las muertes relacionadas con COVID-19, sino también cuando se examinan las pautas generales de mortalidad con cifras para los períodos más recientes que en algunos casos están sujetas a importantes informes menores de notificación (como se explica a continuación). Esto se convierte en menos problema cuando se promedia durante un período de tiempo más largo, pero más de un problema para cualquier comparación de un solo punto de tiempo entre países.
También la profundidad de la codificación en la causa principal y las causas asociadas de muerte puede diferir, en la medida en que COVID-19 se menciona en el certificado de defunción.
Una codificación más coherente con las directrices de la OMS y los procedimientos de presentación de informes entre países ayudaría a limitar algunas de las diferencias, y la inversión en sistemas de información sanitaria mejorados, en particular fuera del sector hospitalario, ayudaría a recopilar y notificar datos más oportunos y precisos. La mayor digitalización de los registros de eventos vitales es particularmente importante. En el caso de Italia, los registros electrónicos han sido útiles para monitorear la oleada de muertes en tiempo casi real para muchos, pero no en todas las localidades. En algunas zonas todavía hay un retraso considerable en la obtención de datos sobre las muertes registradas porque no se han digitalizado.
Teniendo en cuenta la gama de factores citados, es necesario tener cuidado al extraer demasiadas conclusiones de una comparación directa de las muertes por COVID-19 entre países. Si bien el número de muertes por COVID-19 puede proporcionar información importante, las estadísticas generales de mortalidad, para la mayoría de los países de ingresos medios y altos, están más estandarizadas en sus informes. En ausencia de shocks, las tendencias nacionales de mortalidad tienden a seguir un patrón estacional durante las semanas correspondientes cada año. El exceso de mortalidad, una medida de mortalidad por encima de lo que normalmente podría esperarse para el período (en este caso el promedio de los cinco años anteriores) puede mostrar el impacto, tanto directo como indirecto, de COVID-19.
Las estimaciones del exceso de mortalidad pueden dar una comprensión general del impacto de COVID-19, no sólo comparando las muertes que son directamente atribuibles al virus, sino también teniendo en cuenta la mortalidad indirecta. Puede haber, por ejemplo, muertes debidas a que los sistemas de salud no puedan hacer frente a otras condiciones o al impacto a largo plazo de la pandemia en la salud de la población. Ha habido evidencia preliminar de alteraciones en la continuidad de la atención, lo que ha impedido que las personas que sufren de ataques cardíacos, accidentes cerebrovasculares y otras condiciones busquen el tratamiento necesario en las salas de emergencia, o de retrasos en el acceso a la atención preventiva o continua regular en médicos de atención primaria (GP), cirugías o departamentos ambulatorios para enfermedades crónicas. Por ejemplo, el Servicio Nacional de Salud (NHS) en Inglaterra reportó una disminución del 60% en el número de pacientes evaluados por un médico oncológico en abril de 2020 en comparación con el mismo mes de 2019. Esta disminución de las derivaciones se debió en parte a que menos pacientes veían sus médicos de mayor nivel de examen durante el encierro, aunque los tratamientos esenciales y urgentes contra el cáncer continuaron durante este período. Las visitas a los departamentos de Accidentes y Emergencias en Inglaterra también cayeron un 57% en el mismo período. Parte de esta disminución se puede remontar a las diversas medidas de bloqueo puestas en marcha y a la reducción de la interacción social, con menos accidentes de tráfico y lugares de trabajo, y a una menor exposición a otras enfermedades y contaminantes
A medida que el énfasis pasa de la fase aguda de la pandemia a una fase de transición más larga, el impacto social y económico puede convertirse en un factor significativo en las tasas de mortalidad, con efectos perjudiciales en el bienestar mental y físico a través de períodos de confinamiento y deterioro de las condiciones financieras. Sólo una perspectiva más larga con datos más detallados y completos sobre las muertes (por ejemplo, por edad, sexo y situación socioeconómica) ayudará a un análisis más exhaustivo de los efectos del coronavirus en la mortalidad.
Desde el inicio de la pandemia, un número cada vez mayor de oficinas nacionales de estadística y autoridades sanitarias han puesto a disposición datos oportunos y detallados sobre las muertes. Por ejemplo, los CDC han comenzado a informar de datos provisionales del certificado de defunción en los Estados Unidos. Una discusión sobre los niveles y tendencias más recientes a menudo acompañan a estas estadísticas. La oficina estadística holandesa proporciona una actualización regular (semanal) que muestra el exceso de mortalidad en los gráficos, el seguimiento de las muertes registradas cada semana en 2020 y la comparación con las mismas semanas de 2017, 2018 y 2019.13 El Instituto Nacional francés de Estadísticas y Estudios Económicos (INSEE) rápidamente puesto a disposición en los datos de línea de los certificados de defunción desglosados por edad, sexo y lugar de muerte, junto con comparaciones con los dos años anteriores.
Si bien la presentación de informes abarca algunas de las cuestiones, a efectos de comparabilidad internacional, los informes nacionales en relación con las tasas «normales» subyacentes pueden diferir en función de cuál y durante cuántos años se haya calculado el período «normal», y si esto está muy influenciado por variaciones anuales significativas, por ejemplo, de períodos de gripe severos o olas de calor mortales durante los años en cuestión. La fecha de registro de la muerte en lugar de la fecha de la muerte en sí misma puede tener un impacto al comparar las tendencias recientes; los retrasos conexos en la notificación de las muertes y la revisión de los recuentos pueden variar considerablemente de un país a otro que afecte al grado de exhaustividad, en particular en los períodos de tiempo más recientes (véase el recuadro 2). Por lo tanto, las conclusiones sobre las caídas aparentes de la mortalidad global pueden ser prematuras en esos casos.15 A los efectos de las comparaciones internacionales del impacto global de COVID-19, tanto directo como indirecto, debe preferirse el exceso de mortalidad que se basa en definiciones y normas comunes
También es importante tener una visión a más largo plazo para determinar el impacto general del virus. Una de las características del virus SARS-Cov-2 es que afecta desproporcionadamente a los ancianos (normalmente el 80% o más de las muertes por COVID-19 se han producido en la población mayor de 65 años) y en personas con ciertas enfermedades crónicas (por ejemplo, enfermedad cardiovascular, diabetes). De hecho, la gran mayoría de las muertes ocurren en aquellos sectores de la población con un riesgo de mortalidad ya mayor. Como tal, cabría esperar que se pudiera aumentar la mortalidad (desplazamiento de la mortalidad) después, por ejemplo, de una temporada leve de gripe. Del mismo modo, también es posible una caída de la mortalidad en las semanas y meses posteriores al pico de muertes relacionadas con COVID-19, aunque si esto se traduce en un exceso o déficit a lo largo del año en su conjunto dependerá de la gravedad de la crisis. Otros shocks no COVID-19 también podrían afectar la tasa de mortalidad de este año, lo que conducirá a una sobreestimación del impacto del COVID-19.
La OCDE ha recopilado datos sobre el total de muertes de 29 países de la OCDE. Los cuadros resumidos y los gráficos ilustrativos que figuran a continuación proporcionan una perspectiva preliminar y sencilla sobre el impacto global del COVID-19 en las tasas globales de mortalidad en todos los países de la OCDE en 2020 en comparación con los últimos años. Si bien COVID-19 tuvo un impacto directo en el nivel general de mortalidad en muchos países, una serie de factores influyen en el nivel observado de muertes excesivas. No todas las muertes por COVID-19 pueden considerarse como exceso de mortalidad, ya que una proporción de estas muertes normalmente habrían ocurrido durante este período como parte de los patrones estacionales regulares observados en todos los países y que, por lo tanto, forman parte de la línea de base. Por lo tanto, el número total de muertes por COVID-19 notificadas puede ser mayor que la medida de exceso de mortalidad que se indica a continuación. Cuando las muertes notificadas por COVID-19 son significativamente menores que el exceso de mortalidad, algunas de estas muertes adicionales pueden haber tenido COVID-19 como factor de contribución directa y han pasado a ser no reportadas como tales o, como se ha discutido anteriormente, algunas de las muertes adicionales pueden haber sido causadas indirectamente por COVID-19 debido, por ejemplo, a las graves presiones sobre el sistema de salud. Además, puede haber habido una reducción de las muertes por otras causas, tal vez como resultado de las medidas adoptadas para combatir el coronavirus (por ejemplo, el blindaje de los vulnerables, menos accidentes de tráfico, etc.). Otros análisis permitirán desenredar la influencia de diversos factores. Un panorama completo sólo se puede ensamblar con datos más granulares y el informe completo de todas las muertes durante un período de tiempo más largo
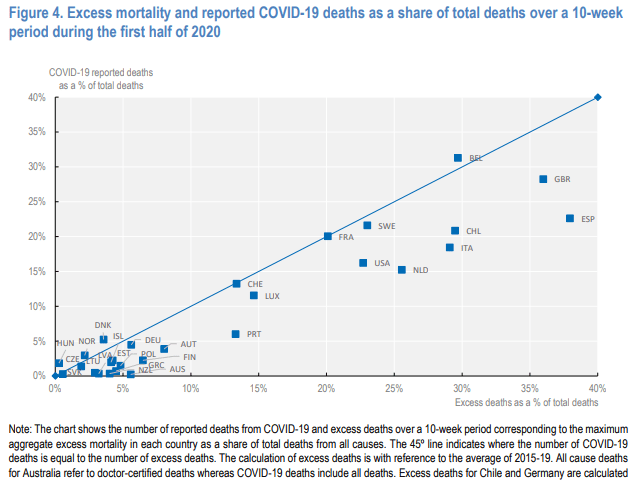
El aumento neto de la mortalidad es notorio, en la mayoría de los 29 países de la OCDE, salvo Bélgica, Dinamarca, Islandia, Noruega, Hungría Checoslovaquia. Esto por el momento nos permite decir que la disminución de muertes por accidentes, es ampliamente superada por la mortalidad incremental del Covid 19. Se tendrá que medir luego de un año cuando se observe además si aumentamos las muertes por cáncer o accidente cerebrovascular.
Comparando el número de muertes notificadas por todas las causas con respecto a la media de los cinco años anteriores, España registró un aumento del 61% en la mortalidad global durante este período de 10 semanas. A principios de abril (Semana 14), España también registró el mayor exceso de mortalidad en una sola semana, con un aumento del 154% en la mortalidad, lo que equivale a más de 12 500 muertes adicionales en comparación con la media de 5 años de la misma semana. El Reino Unido también registró un 56% de muertes adicionales (a partir de la semana 13) de las que normalmente se esperaría durante las 10 semanas correspondientes. Mientras que algunos otros países (por ejemplo, Austria, Finlandia y Alemania) experimentaron tasas de mortalidad en semanas específicas en el apogeo de la pandemia 10-20% más alta de lo esperado, el exceso de mortalidad durante un período de 10 semanas fue inferior al 10% en general. Para algunos países de Europa central y oriental, donde se aplicaron medidas de bloqueo temprano, los niveles relativamente bajos de infección y la reducción de la exposición a otras causas de muerte pueden haber dado lugar a un menor número de muertes en comparación con la media, aunque, una vez más, las estadísticas finales completas de muerte sólo podrán confirmar estas observaciones luego de un tiempo prudencial.
Francia, Bélgica, Italia, Países Bajos y España muestran un pico significativo de mortalidad excesiva a principios de abril con un retorno a los niveles normales de muertes a mediados de mayo. Suecia y el Reino Unido experimentaron un pico ligeramente retrasado, pero un período más sostenido de exceso de mortalidad, con la curva todavía por encima de los valores esperados en la semana 20.
A medida que la pandemia avance en la siguiente fase, con la reapertura gradual de los países de la OCDE las actividades económicas y sociales, será importante evaluar los efectos a largo plazo (directos e indirectos) de la crisis en los resultados sanitarios. Será necesario vigilar el acceso retrasado o no autorizado a la atención de emergencia y a los tratamientos en curso, así como las consecuencias relacionadas con la salud de una recesión económica abrupta. Los datos precisos sobre los niveles y tendencias en exceso de mortalidad permitirán un examen de la contribución de los diversos factores demográficos, geográficos y socioeconómicos. Vinculados a una evaluación del impacto de las diversas medidas puestas en marcha para hacer frente a la crisis COVID-19, estos datos proporcionarán valiosas lecciones para futuras olas y pandemias.