Mark Holland & John Kellett (2023)
Hace siete años desde que dirigí una tesis de Maestría en la Universidad ISALUD, para aplicar el score NEWS en un servicio de medicina interna para predecir el deterioro clínico y generar alertas tempranas que estoy siguiendo el tema, en todos los sitios en los cuales me desempeño lo integro al sistema informático de control de enfermería, y también como base para el triage en el Sanatorio Sagrado Corazón, y durante la pandemia COVID 19 en el mismo establecimiento, con amplia adhesión por parte del departamento de enfermería. Aprovecho entonces esta revisión para seguir difundiendo este tema. Muchas Gracias.
Abstract
Esta revisión crítica los beneficios e inconvenientes del National Early Warning Score (NEWS) del Reino Unido. Se consideran los desarrollos potenciales para el futuro, así como el papel de NEWS en un departamento de emergencias (ED). La capacidad de NEWS para predecir la muerte dentro de las 24 h ha sido bien validada en múltiples entornos clínicos. Proporciona un lenguaje común para la evaluación de la gravedad clínica y se puede utilizar para desencadenar intervenciones clínicas. Sin embargo, no debe usarse como la única métrica para la estratificación del riesgo, ya que su capacidad para predecir la mortalidad más allá de las 24 h no es confiable y está muy influenciada por otros factores. Los principales inconvenientes de NEWS son que medirlo requiere profesionales capacitados, consume mucho tiempo y es propenso a errores de cálculo. NEWS se recomienda para su uso en hospitales agudos del Reino Unido, donde está vinculado a una política de escalada que refleja la experiencia de posgrado; los pacientes con NEWS más bajos son evaluados primero por un médico junior y aquellos con puntuaciones más altas por el personal más senior. Esta política se basó en la opinión de expertos que no tuvieron en cuenta las consecuencias del volumen de trabajo. Sin embargo, se ha demostrado que su implementación mejora el registro eficiente de los signos vitales. Cómo y quién debe responder a los diferentes niveles de NEWS es incierto y puede variar según el entorno clínico y los recursos disponibles. En el servicio de urgencias, las puntuaciones de triage simples que son más rápidas y fáciles de usar pueden ser determinantes más apropiados de la agudeza. Sin embargo, cualquier alternativa a NEWS debe ser más fácil y barata de usar y proporcionar evidencia de mejora en los resultados.
Introducción
En 1997, Morgan et al. propusieron la primera puntuación de alerta temprana ponderada agregada (EWS) basada en el APACHE II [1]. Estos sistemas asignan puntos ponderados de acuerdo con el nivel de alteración de cada signo vital u otro parámetro incluido en la puntuación y se basan en la lógica de que el riesgo de muerte aumenta con el número de signos vitales anormales [2]. Por lo tanto, la combinación de todos los signos vitales en una sola puntuación simplifica el proceso de trabajo con múltiples cambios fisiológicos, con el aumento de los puntos totales en línea con la gravedad de la enfermedad del paciente y el correspondiente riesgo de muerte, paro cardíaco e ingreso a cuidados intensivos [1].
Los puntajes APACHE recopilan datos durante 24 h y se utilizan para comparar el rendimiento de la unidad de cuidados intensivos, pero no para predecir los resultados individuales de los pacientes [3]. Por el contrario, un SAT se utiliza para realizar un seguimiento del progreso clínico de un paciente y desencadenar intervenciones. El SAT de Morgan et al. nunca tuvo la intención de ser una puntuación predictiva, sino que fue diseñado únicamente para asegurar la presencia oportuna de ayuda clínica calificada al lado de la cama de aquellos pacientes que exhiben signos fisiológicos compatibles con una enfermedad crítica establecida o inminente. Por lo tanto, el rendimiento de EWS:
«No debe basarse en su predicción de resultados como la muerte, el ingreso a cuidados intensivos, ‘no intente la reanimación’ o la reanimación cardiopulmonar, sino en el número de pacientes cuyo curso clínico fue influenciado positivamente a nivel de sala y que, como resultado del uso de EWS, no fueron admitidos en cuidados críticos y no sufrieron paro cardíaco o muerte». (Morgan y Wright, 2007) [4].
EWS plantea varias preguntas. ¿Cuál es su propósito previsto? ¿Qué tan eficientemente identifican a los pacientes más enfermos? ¿Cuál debería ser la respuesta óptima a ellos? El objetivo de esta revisión es criticar los beneficios y desventajas de implementar un modelo de SAT, con especial referencia al National Early Warning Score (NEWS) del Reino Unido. También se consideran los desarrollos potenciales para el futuro, así como el papel de NEWS en un departamento de emergencias (ED).
Desarrollo de NEWS
La mayoría de los SAT se han desarrollado empíricamente a partir de la opinión de expertos [5]. Sin embargo, en 2011, Prytherch et al. publicaron un EWS derivado matemáticamente de 198,755 conjuntos de observación de signos vitales recolectados electrónicamente utilizando el sistema VitalPAC™ en 35,585 pacientes médicos agudos consecutivos. Esta puntuación de alerta temprana de VitalPAC (ViEWS) tuvo una alta discriminación para la mortalidad hospitalaria de 24 horas y superó a otras 33 EWS en ventanas de predicción que oscilaron entre 12 y 120 h. ViEWS también fue el desencadenante más eficiente para establecer umbrales de intervención, es decir, identificó la mayoría de los pacientes que se predijo que tendrían un mal resultado dentro de un grupo de pacientes por encima de una puntuación elegida, el número necesario para evaluar (NNE) [6].
En 2012, los Royal Colleges of Physicians en el Reino Unido adoptaron una versión ligeramente modificada de ViEWS como NEWS [7], que vincularon a un protocolo de escalada de intervenciones basado en la opinión de expertos (Fig. 1). NEWS se actualizó en 2017 (NEWS2) para incorporar ajustes para pacientes con enfermedad pulmonar crónica (Fig. 2) [8]. Estos cambios aumentaron la complejidad de la puntuación, redujeron su sensibilidad [9], redujeron su rendimiento predictivo general y no proporcionaron ningún beneficio para los pacientes con insuficiencia respiratoria tipo 2 [10]. Aunque estaba previsto que NEWS2 se implementara en todo el Reino Unido, en 2021 solo el 64,5% de los hospitales lo habían adoptado [11], los hospitales restantes prefirieron continuar usando diferentes EWS. Sin embargo, NEWS es, con mucho, el SAT mejor validado en uso clínico [12]. Las evaluaciones del desempeño de NEWS se han informado de grupos de investigación independientes, en pacientes indiferenciados, en enfermedades definidas y en una variedad de entornos de atención en todo el mundo, en diferentes entornos prehospitalarios y hospitalarios, y para el manejo de la sepsis y otras afecciones [13]. La discriminación de NEWS parece ser menor en pacientes con EPOC [14], mientras que la medicación también puede cambiar el rendimiento de NEWS; el área bajo la curva del operador receptor (AUROC) de NEWS para la mortalidad hospitalaria fue menor en pacientes con sospecha de sepsis con medicamentos hipertensivos que en aquellos que no tomaban medicamentos [15]. A pesar de estos y otros posibles factores de confusión, NEWS sigue siendo la puntuación de mejor rendimiento y / o la más práctica clínicamente al evaluar a los pacientes para determinar el riesgo de un resultado deficiente dentro de las 24 h [13, 14, 16].
Figura 1
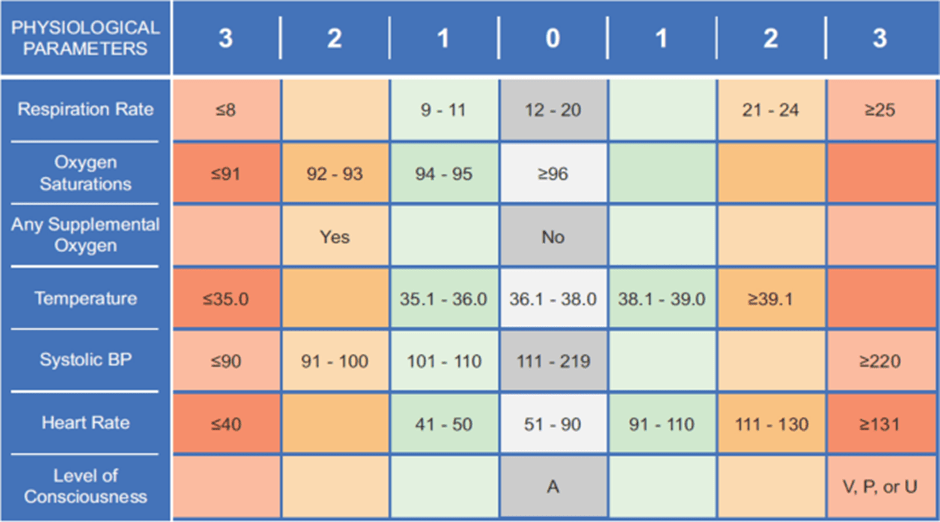
El sistema de puntuación NEWS original [7]. Esta versión de NEWS ha sido reemplazada por NEWS2 y ya no es recomendada por el Royal College of Physicians del Reino Unido
Figura 2

El sistema de puntuación actual de NEWS2 [8]. Esta es la versión actualmente recomendada por el Royal College of Physicians del Reino Unido para su uso en la práctica clínica
Uso previsto
La razón por la que NEWS fue diseñado para identificar a los pacientes en riesgo de muerte dentro de las 24 horas fue para garantizar que los pacientes que necesitan ser vistos y revisados urgentemente por un médico debidamente capacitado sean identificados de manera eficiente. NEWS es un predictor poco fiable de mortalidad más allá de 24 h [13]. Sin embargo, la predicción precisa y absoluta del resultado no era su propósito previsto, y tal vez contra intuitivamente, si NEWS impulsa una intervención efectiva, se evitará un resultado adverso, reduciendo así el rendimiento predictivo de la puntuación [17]. Por otro lado, si NEWS se mide demasiado tarde para provocar una intervención preventiva, o si no existe tal intervención, su rendimiento predictivo mejorará. Por lo tanto, NEWS debe considerarse análogo a una alarma de incendio y debe juzgarse por el número de incendios que ayuda a prevenir o apagar, no por el número de edificios que se predice con precisión que se quemarán hasta los cimientos.
Aunque no tenía la intención de detectar o diagnosticar afecciones específicas, se ha demostrado que un valor NEWS ≥ 5 detecta la sepsis mejor que los criterios del síndrome de respuesta inflamatoria sistémica (SRIS) o la evaluación rápida secuencial de insuficiencia orgánica (qSOFA) [18]. La introducción de NEWS alentó la medición de conjuntos completos de signos vitales, en lugar de observaciones ocasionales únicas de uno o dos. Proporciona un lenguaje común y una métrica para la gravedad de la enfermedad en todos los entornos de atención, «permite a las enfermeras buscar más fácilmente asistencia médica para personas mayores» y evita conflictos al referir pacientes para su revisión [19]. El uso de un estándar en todo un sistema de salud tiene ventajas obvias. Si los médicos se comunican utilizando la misma puntuación, la gravedad de la enfermedad, la priorización, el transporte y la ubicación de los pacientes se vuelve más clara. El seguimiento de NEWS desde una línea de base establecida muestra si los pacientes están mejorando o empeorando, lo último requiere una revisión clínica rápida y una escalada de la atención [20]. Sin embargo, el seguimiento de los valores de NEWS en pacientes postoperatorios es cuestionable, ya que se correlaciona mal con el estado clínico del paciente dentro de las primeras 24 h después de la cirugía y no puede usarse como reemplazo de la perspicacia de enfermería [19]. No debe usarse solo para la estratificación del riesgo, ya que su capacidad para predecir la mortalidad más allá de 24 h no es confiable porque la mortalidad a largo plazo está muy influenciada por otros factores, como la edad, la comorbilidad y la reserva funcional y fisiológica del paciente [21].
Respuesta a NEWS—Protocolo de escalamiento del Reino Unido
Registrar NOTICIAS, sin importar cuán precisa sea su capacidad predictiva, no mejorará los resultados a menos que se lleve a cabo una intervención correctiva dentro de un marco de tiempo efectivo. Aunque NEWS y puntajes similares de alerta temprana identifican de manera confiable a los pacientes en riesgo de muerte inminente [13], no proporcionan información sobre lo que puede estar mal con el paciente y qué hacer al respecto [22]. Por lo tanto, cuando se llama a un médico a la cabecera de un paciente con un NEWS elevado, él o ella debe deconstruir el puntaje para tratar de averiguar por qué el puntaje es elevado. En el Reino Unido, NEWS está vinculado a una política de escalada que refleja la jerarquía de la formación de posgrado; los pacientes con elevaciones leves son vistos por aquellos con menos entrenamiento y experiencia, y aquellos con las puntuaciones más altas son vistos por los más experimentados (Tabla 1). Esta escalada se basó en la opinión de expertos y no tuvo en cuenta sus consecuencias para el volumen de trabajo ni dio ninguna explicación de su justificación. Por ejemplo, ¿cuál es la evidencia de que explicar y manejar los cambios leves en los signos vitales requiere menos habilidad clínica que los cambios importantes en los signos vitales? La suposición inicial de que aquellos con un trastorno importante de un signo vital requerirían más atención que aquellos con cambios menores en varios signos ha sido refutada; Un cambio importante en un signo, como una frecuencia cardíaca rápida, a menudo es causado por dolor y / o ansiedad y se maneja fácilmente [23]. Las habilidades requeridas para resucitar a un paciente gravemente enfermo no siempre pueden ser poseídas por un médico, sin importar cuán experimentado sea, aunque si el techo de atención deseado del paciente no se ha discutido y documentado, un tomador de decisiones de alto nivel puede necesitar confirmar cuánto más cuidado crítico es apropiado.
Tabla 1 Protocolo de escalada de NEWS del Royal College of Physicians [8]
Si bien el protocolo de escalada propuesto por el Royal College of Physicians es empírico, arbitrario y no se basa en evidencia, dos revisiones sistemáticas recientes encontraron que cuando se implementó mejoró el registro de signos vitales [24, 25]. Además, Haegdorens et al. [26] encontraron que aunque el protocolo se cumplió con menos del 50% del tiempo recomendado, se realizaron más observaciones en pacientes clínicamente inestables y menos en pacientes estables.
Respuesta a NEWS: alternativas al sistema de respuesta rápida
En 2004, la Campaña 100,000 Vidas del Instituto para la Mejora de la Atención Médica (IHI) recomendó el despliegue de equipos de respuesta rápida para llamar a un paciente antes de que ocurriera un paro cardíaco [27]. Esta defensa se basó en los ensayos de Medical Emergency Teams (MET) publicados en el Reino Unido y Australia. En 2006, el concepto de MET se refinó a un sistema de respuesta rápida (RRS) que incluye dos componentes principales, uno para reconocer que se necesita ayuda (miembro aferente) y otro que llama a un equipo de respuesta (miembro eferente) para proporcionar la asistencia requerida. Además, el RRS debe proporcionar actividades post hoc de mejora de procesos (rama de mejora de la calidad) y una infraestructura administrativa (rama administrativa) para apoyar todo el sistema [28].
Sólo se realizaron dos ensayos controlados aleatorios [29, 30] de SRR y ambos fueron defectuosos con resultados equívocos. Sin embargo, debido a que RRS tiene sentido intuitivo, es poco probable que alguna vez se otorgue aprobación ética para un ensayo aleatorizado definitivo. Una revisión sistemática de RRS se publicó en 2007 [31] con una segunda en 2015 [32]. Ambos concluyeron que el SRR redujo los paros cardiorrespiratorios en alrededor del 40% en niños y adultos, y la mortalidad hospitalaria en un 12-18%.
La eficacia del SRR no parece estar muy influenciada por la composición o estructura de su personal [33]. Sin embargo, en comparación con un RRS dirigido por enfermeras, la intubación temprana, la colocación de la vía central y la activación de protocolos de transfusión masiva por un RRS dirigido por intensivistas en el departamento de emergencias (SU) y las salas de cuidados agudos pueden reducir los paros cardíacos posteriores tanto dentro como fuera de los cuidados intensivos. Por lo tanto, evitar retrasos en estas y otras intervenciones de cuidados intensivos mientras se espera una cama de cuidados intensivos puede ser clave para mejorar los resultados. Cada hora de retraso en la admisión a cuidados intensivos se ha asociado con un aumento del 1,5% en el riesgo de muerte en cuidados intensivos [34]. Por lo tanto, cualquier sistema que mejore el acceso rápido a los cuidados críticos es probable que sea beneficioso.
En el Reino Unido, la Facultad de Medicina de Cuidados Intensivos ha propuesto una atención mejorada como una solución potencial para brindar atención a pacientes enfermos [35]. Los pacientes que podrían ser adecuados incluyen aquellos con ventilación no invasiva u oxígeno nasal de alto flujo. La atención mejorada proporciona un puente entre la atención estándar de la sala y la atención de alta dependencia, con una mejor comunicación entre la sala y los equipos de cuidados críticos. Se describe como una solución «pragmática» para los pacientes que requieren más que atención básica en la sala pero no llegan a la admisión a cuidados críticos [35]. A primera vista, este enfoque tiene un atractivo obvio; sin embargo, se requiere más evidencia de su eficacia.
Aunque múltiples cambios en los signos vitales capturados por un SAT, como NEWS, proporcionan criterios de llamada más efectivos para RRS que una sola anomalía de signo vital [33], también se han sugerido varios otros parámetros como desencadenantes de RRS. Por ejemplo, los cambios en la respiración, la circulación, la mentalidad, la movilidad y el dolor incluidos en el Dutch Early Nurse Worry Indicator Score [36]. Estos factores también pueden identificar el deterioro clínico y la necesidad de intervención antes de que ocurran cambios significativos en los signos vitales. Por lo tanto, queda un debate sobre qué debería desencadenar una llamada RRS, y si se usa NEWS qué valor es el más eficiente y efectivo.
¿Cuál es el límite óptimo de News?
Si bien el riesgo de muerte aumenta a medida que aumenta el valor de NEWS, el punto de corte óptimo para la intervención no está claro. En ausencia de evidencia inequívoca de beneficio de EWS y RRS, la selección del mejor punto de corte de NEWS aún debe ser arbitraria y basarse en medidas de su rendimiento predictivo, como la estadística de Youden más alta (es decir, sensibilidad + especificidad − 1), que identifica el punto más cercano a la esquina superior izquierda de la curva de característica operativa del receptor (ROC). Los valores más bajos de NEWS tendrán una mayor sensibilidad y menor especificidad y, por lo tanto, una mayor tasa de falsas alarmas, mientras que los valores más altos tendrán una menor sensibilidad y una mayor especificidad que producirán una menor tasa de falsas alarmas. Desafortunadamente, los artículos publicados de mortalidad de 24 horas sugieren una variación considerable en la estadística de Youden de NEWS a diferentes valores de corte, con poca diferencia en los valores promedio para los puntos de corte entre 3 y 5 puntos [13]. La literatura disponible muestra que si se selecciona un límite de ≥ 7 puntos, solo el 4% de los pacientes desencadenaría una intervención y el 44% de los pacientes que mueren no se verían [13]. Además, muchas de las intervenciones que se desencadenan pueden ser inútiles ya que algunos pacientes se habrán vuelto insalvables. Alternativamente, un punto de corte de ≥ 1 punto desencadenará una evaluación y/o una intervención en el 83% de los pacientes, lo que probablemente no beneficiaría a la mayoría de ellos. News ≥ 5 puntos es el punto de corte más adoptado y el 91% de los pacientes tienen una News por debajo; la mortalidad general de 24 horas de estos pacientes es solo del 0,06%, pero una cuarta parte de todas las muertes dentro de las 24 h y más del 40% de todas las muertes hospitalarias ocurren en pacientes con un NEWS < 5 [13]. Aunque NEWS ≥ 5 se ha recomendado como una señal para la sepsis [18], podría no ser la puntuación óptima para comenzar los antibióticos [37] u otras intervenciones sensibles al tiempo. Muchas intervenciones que salvan vidas, como la anticoagulación para la embolia pulmonar, la trombólisis para el accidente cerebrovascular, la cirugía de emergencia y la rehidratación para prevenir la lesión renal aguda, deben administrarse lo antes posible y mucho antes de que NEWS alcance 5. Por lo tanto, el uso de un punto de corte más bajo podría asociarse con mejores resultados.
Los pacientes con un NEWS < 3 puntos tendrán un estado mental normal y, en promedio, solo tendrán un 0,07% de probabilidades de morir dentro de las 24 h; Ningún estudio ha informado que tengan una mortalidad superior al 0,35% en 10 días, y en la mayoría de los estudios, su riesgo de muerte hospitalaria se mantuvo por debajo del 1%. Por lo tanto, se ha sugerido que no se requiere medir un conjunto completo de signos vitales en pacientes con un NEWS < 3 con más frecuencia que una vez al día [38]. Sin embargo, estos pacientes de bajo riesgo todavía necesitan algún tipo de monitoreo continuo, ya que representaron el 9% de todas las muertes dentro de las 24 h y el 16% de todas las muertes hospitalarias en términos absolutos [13].
Respuesta a News: ¿cuáles son las implicaciones de la carga de trabajo?
La facilidad de uso, la discriminación predictiva y la precisión pueden ser métricas engañosas para un SAT, ya que en la práctica clínica el rendimiento del SAT depende de la compensación entre la detección temprana de los resultados y el número de alertas de falsos positivos. Cuando la prevalencia de un evento es baja, incluso un SAT que tiene una alta sensibilidad y especificidad tendrá una alta tasa de falsos positivos [39]. La mayoría de las puntuaciones predictivas son mucho mejores para predecir la supervivencia que la muerte. Aunque los pacientes con un NEWS < 3 puntos pueden ser muy poco probables de morir [13], muchos pacientes con una puntuación alta también sobrevivirán. Esto se debe a que nuestra fisiología se esfuerza por mantenernos vivos, por lo que al tratar de predecir el momento de la muerte, el paciente más enfermo a menudo confundirá la mejor puntuación y sorprenderá al médico más inteligente. Aunque el número de falsas alarmas depende de la población de pacientes y su mortalidad probable, la probabilidad de muerte dentro de las 24 h en cualquier población de pacientes es muy baja, por lo que las falsas alarmas son inevitables.
Se ha argumentado que los sistemas de respuesta rápida exitosos deben entregar consistentemente una «dosis» de respuesta alta (> 25 llamadas por cada 1000 admisiones) [40], ya que un aumento en la dosis de respuesta se asocia con una reducción progresiva en las tasas de paro cardíaco, y los sistemas maduros deben tener al menos 40 llamadas por cada 1000 admisiones [41]. La NNE puede ser la medida más útil de utilidad clínica y rentabilidad, ya que proporciona el número de pacientes que necesitan ser evaluados más a fondo para detectar un resultado adverso. El NNE es el recíproco del valor predictivo positivo [42]; aunque los informes en la literatura de valor predictivo positivo para la mortalidad de 24 h varían considerablemente, en general para los pacientes con un NEWS ≥ 3 el NNE es 1/0.018 o 55.6, y para los pacientes con NEWS ≥ 7, es 1/0.059 o 16.9 [13]. Prytherch et al. [6] han propuesto una curva de eficiencia, que traza el número de disparadores que serían generados por diferentes valores de NEWS. Como ejemplo, basado en el análisis de todos los resultados reportados en la literatura [13], una NEWS de ≥ 3 generaría un disparador en el 27% de las observaciones, lo que detectaría el 88% de todas las muertes dentro de las 24 h. En contraste, un NEWS de ≥ 5 generaría un disparador en el 9% de las observaciones, que detectaría el 73% de todas las muertes dentro de las 24 h y un NEWS de ≥ 7 generaría un disparador en el 4% de las observaciones, que detectaría el 56% de todas las muertes dentro de las 24 h (Fig. 3). El valor de corte seleccionado dependerá del manejo requerido de las condiciones que probablemente estén presentes para cada puntuación, dependiendo de la población de pacientes y su entorno clínico, y los recursos disponibles. Sin embargo, es probable que las muertes en pacientes con puntuaciones más altas tengan menos probabilidades de prevenirse y, por lo tanto, seleccionar una puntuación más baja como punto de corte puede salvar más vidas.
Figura 3
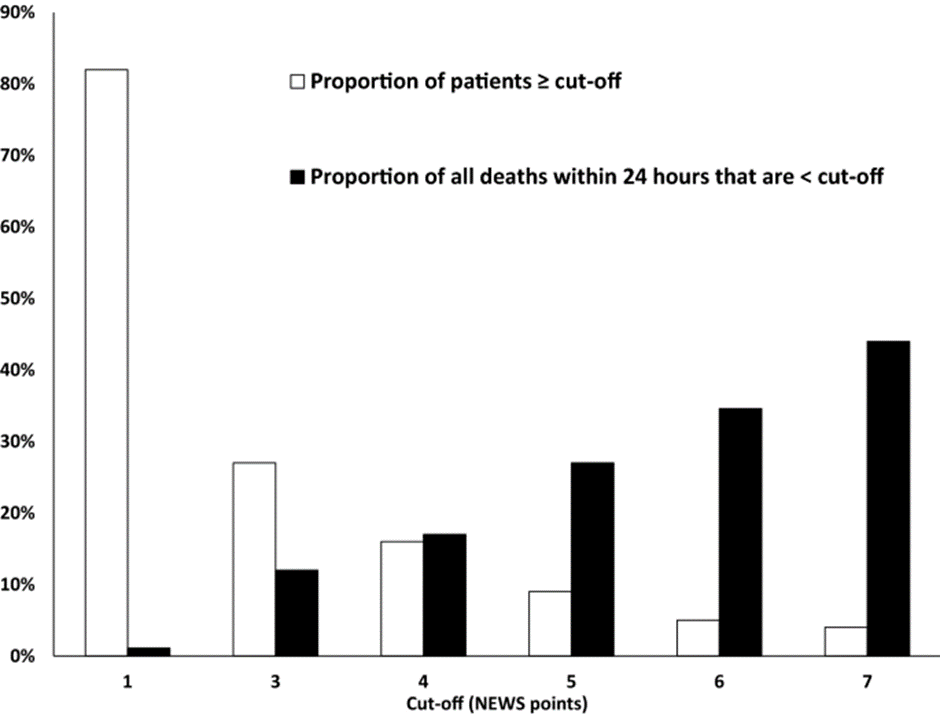
La proporción de todas las muertes dentro de las 24 h de pacientes por debajo de los umbrales de corte de NEWS varía de 1 a 7 puntos, y la proporción de todos los pacientes iguales o superiores a cada punto de corte [13]
Otras deficiencias de NEWS
Aunque la medición de NEWS requiere profesionales capacitados, consume mucho tiempo [43] y es propensa a errores de cálculo [44], se ha demostrado que mejora la documentación de signos vitales y la comunicación entre los médicos [19, 45], tanto en papel como electrónicamente [44, 46]. Sin embargo, existe la preocupación de que EWS pueda descapacitar a los profesionales al eliminar la necesidad de conocer a sus pacientes, inhibiendo así el desarrollo del juicio profesional [47]. También existe la preocupación de que el uso de SAT haya alentado la delegación de la monitorización de los signos vitales al personal de apoyo no calificado y haya socavado la atención holística y el juicio clínico [48]. NEWS es una talla única para todos los puntajes que puede no ser apropiada para todas las condiciones. Requiere la medición de cinco signos vitales y un cálculo, lo que lo hace lento y propenso a errores. Puede activar demasiadas alarmas y, por lo tanto, las alarmas deben ajustarse a pacientes y afecciones específicas. Por ejemplo, ligeros cambios en la temperatura, la presión arterial, la frecuencia cardíaca y la frecuencia respiratoria, que podrían sumar un aumento de NEWS de tres o cuatro puntos, pueden ser una respuesta fisiológica completamente apropiada a una enfermedad y perjudicial para corregir con un manejo demasiado entusiasta [49,50,51,52].
Dado que NEWS no considera la producción de orina, puede pasar por alto la lesión renal aguda [53], y al no incluir la presión arterial diastólica podría pasar por alto el shock distributivo temprano. Es posible que no detecte un accidente cerebrovascular o una presión intracraneal elevada (es decir, tríada de Cushing de un patrón de respiración irregular, bradicardia e hipertensión). No considera la presión arterial, la frecuencia cardíaca, la frecuencia respiratoria o la saturación de oxígeno habituales del paciente y, por lo tanto, puede causar un tratamiento insuficiente de la hipotensión relativa en un hipertenso [54], o el uso excesivo de oxígeno suplementario en la enfermedad pulmonar crónica [55]. Las enmiendas de NEWS a NEWS2 se introdujeron para tratar de abordar el oxígeno suplementario en pacientes respiratorios [8].
La medición de NEWS está muy influenciada por el registro preciso de la saturación de oxígeno y la frecuencia respiratoria, y el juicio clínico requerido para determinar la necesidad de oxígeno suplementario, que puede basarse en una opinión subjetiva mal definida [56]. Esto presenta peligros inherentes; por ejemplo, si se elimina erróneamente el oxígeno de los pacientes con un NEWS de 4, su puntuación se reduciría a 2, pero su riesgo de muerte aumentaría. La frecuencia respiratoria puede ser el signo vital que predice con mayor precisión el resultado [57], sin embargo, los valores manuales a menudo son inexactos [58] y se correlacionan mal con los valores medidos por la máquina [59]. Aunque los valores medidos por máquina deberían ser los mejores predictores de deterioro y mortalidad [59, 60], otros han encontrado que las grabaciones manuales pueden ser mejores porque están sesgadas por el juicio intuitivo más preciso de una enfermera sobre qué tan enfermo está el paciente [61]. La evaluación del estado mental requerida por NEWS también puede ser inadecuada y se ha sugerido una detección más exhaustiva del delirio [62].
En la práctica, los pacientes con un NEWS elevado que desencadena una revisión clínica pueden tener una o más puntuaciones de signos vitales ajustadas para evitar que se activen continuamente. Esto tiene la ventaja de reducir las alertas mientras se espera que un plan de manejo funcione, o cuando se considera poco probable que una intervención corrija el parámetro fisiológico. La desventaja de este enfoque es que falta un mayor deterioro.
Si y cómo debería adoptarse NEWS?
Si y cómo se debe adoptar NEWS en la práctica clínica depende del entorno clínico y de los recursos y experiencia disponibles. NEWS discrimina eficientemente a los pacientes que están enfermos y necesitan evaluación y tratamiento inmediatos de aquellos que podrían enfermarse si no se toman medidas preventivas. Una NEWS de 3 puntos indica que un proceso fisiopatológico ya está en juego; En este nivel, la evaluación del paciente puede no ser urgente, pero identificar la fisiopatología precisa puede requerir considerable habilidad y experiencia. Sin embargo, la necesidad de intervención se vuelve urgente una vez con un NEWS ≥ 5 puntos, aunque estos pacientes pueden no requerir tanta experiencia. Aunque es poco probable que un paciente con un NEWS < 3 esté en peligro inmediato, estos pacientes deben ser evaluados para detectar eventos adversos potencialmente prevenibles que puedan ocurrirles.
El protocolo de escalada del Reino Unido, que refleja la jerarquía de capacitación médica de la nación, no sería apropiado para muchos hospitales no académicos atendidos por médicos completamente capacitados. Casi con certeza, ningún médico que trabaje en un hospital de este tipo apreciaría no ser llamado hasta que la NOTICIA de su paciente estuviera ≥ 7 puntos. Por otro lado, no querrían ser llamados cada vez que un paciente con EPOC superara una puntuación ≥ 3, por ejemplo. Por lo tanto, los protocolos locales acordados sobre cómo responder a la puntuación, y cuándo anularla, deben desarrollarse y modificarse posteriormente a la luz de la experiencia. Si un hospital ya tiene un RRS, la respuesta a NEWS probablemente debería calificarse, de acuerdo con los recursos y la experiencia disponibles. A diferencia de un NEWS ≥ 7, la capacidad de intubar y ventilar inmediatamente a un paciente generalmente no será necesaria si los criterios de llamada son tan bajos como una puntuación ≥ 3.
¿Se debe usar NEWS en el ED?
La predicción precisa de muerte inminente, ingreso en la UCI y paro cardíaco puede no ser la forma más adecuada de desencadenar una intervención necesaria en todas las situaciones clínicas. En el servicio de urgencias, muchos pacientes sin afecciones potencialmente mortales, como los que tienen dolor, pueden necesitar intervenciones inmediatas. Las puntuaciones de triaje simples, que son más rápidas y fáciles de usar que NEWS y menos propensas a errores de cálculo, pueden ser determinantes más apropiados de la agudeza [63].
La discriminación de NEWS parece ser menor si se mide antes de comenzar el tratamiento (es decir, en el entorno prehospitalario o de urgencias) [13]. Las mediciones posteriores, realizadas después de que se haya realizado todo lo posible para salvar al paciente, tienen muchas más probabilidades de predecir con precisión el resultado que las realizadas antes de que comience el tratamiento. Esto no significa que el uso de NEWS en el ED sea inapropiado, ya que el propósito de NEWS es desencadenar intervenciones, no hacer predicciones precisas.
La evaluación contemporánea y rutinaria de la disfunción de los pacientes gravemente enfermos siempre incluirá un ECG, hemograma completo, urea, electrolitos y, probablemente, pruebas de función hepática. Otros biomarcadores como el lactato, la troponina, la proteína C reactiva y los dímeros D también están disponibles tanto para la estratificación del riesgo como para el diagnóstico [64, 65]. Sin embargo, la medición rutinaria de un conjunto completo de signos vitales en todos los pacientes debe considerarse un estándar básico de atención, y NEWS los convierte en una sola métrica que se puede seguir durante la hospitalización de un paciente. Desafortunadamente, se sabe poco sobre los cambios y tendencias de los signos vitales y las news durante todo el curso de una enfermedad aguda en el hospital [66]. La poca evidencia que hay sugiere que las trayectorias de los pacientes ingresados con una puntuación baja son diferentes de las de los admitidos con una puntuación alta, y que los pacientes deben ser observados durante 12 a 24 h antes de que su resultado pueda predecirse de manera confiable [67]. Otras cosas, aparte de los signos vitales, deben tenerse en cuenta al monitorear el progreso de los pacientes tanto en el servicio de urgencias como después del ingreso hospitalario, como su movilidad [68], cómo se sienten, si su piel está caliente o fría y húmeda, así como disnea, debilidad o fatiga, y la presencia de sangrado [36].
¿Hay alternativas?
Aunque NEWS es la puntuación de riesgo de muerte más ampliamente validada dentro de las 24 h, esto no debería detener la búsqueda de una alternativa mejor. Es poco probable que cualquier mejora adicional en la discriminación para la mortalidad a las 24 horas sea beneficiosa clínicamente. Las comparaciones de NEWS con otros SAT ahora deben concentrarse en demostrar mejoras de valor clínico, como facilidad de uso y / o automatización, facilidad de implementación, recursos y otros ahorros de costos, y / o mejora de resultados [69,70,71]. Un algoritmo derivado del aprendizaje automático (eCART-lite) que utiliza la edad, la frecuencia cardíaca y la frecuencia respiratoria y sus tendencias de 24 horas predice resultados ligeramente mejor que NEWS [72]. La manipulación de la saturación de oxígeno, la concentración de oxígeno inspirada y la frecuencia respiratoria pueden predecir un resultado inminente [73]. Recientemente, se ha informado que el índice ROX, que solo requiere la medición de la frecuencia respiratoria, la saturación de oxígeno y el porcentaje de oxígeno inspirado, predice el deterioro de los pacientes con COVID-19, medido por resultados compuestos, antes que NEWS [74] y con una calibración más alta [75].
Si bien la mayoría de las muertes ocurren en pacientes con signos vitales anormales y son probablemente el resultado de un proceso fisiopatológico que ya ha comenzado, las muertes que ocurren en pacientes con signos vitales casi normales y estado mental normal (es decir, NEWS < 3 puntos) tienen más probabilidades de ser el resultado de un evento o proceso que aún no ha sucedido (por ejemplo, rupturas o bloqueos, accidentes mecánicos, arritmias cardíacas o desventuras iatrogénicas). Por lo tanto, es más probable que la evaluación de la comorbilidad, la capacidad de ejercicio y otras medidas de reserva fisiológica anticipen estos eventos y predigan la capacidad de un paciente para resistirlos que sus signos vitales [21].
El monitoreo automático continuo de las tendencias de los signos vitales y el aprendizaje automático prometen predicciones más precisas y menos falsas alarmas [76], y los algoritmos de aprendizaje automático basados en las tendencias de los signos vitales registrados electrónicamente pueden identificar rápidamente a los pacientes que se han recuperado y son seguros para el alta [77]. Hasta la fecha, no hay estudios de alta calidad, grandes y bien controlados de monitoreo continuo de signos vitales que demuestren que es de beneficio clínico o rentable [78]. Sin embargo, el rendimiento clínico y el valor de esta tecnología estarán influenciados por la intensidad y la frecuencia de la monitorización. Por ejemplo, es probable que los datos recopilados cada 5 segundos tengan una ventana de predicción diferente y un uso clínico diferente de los datos recopilados intermitentemente cada 12-24 h. Las puntuaciones complejas con algoritmos derivados de la regresión logística o el aprendizaje automático de grandes conjuntos de datos están comenzando a entrar en la práctica clínica. Estos nuevos EWS operan en segundo plano, analizando variables de registros médicos electrónicos con análisis patentados para la detección temprana del deterioro del paciente. Desafortunadamente, hasta ahora, su desempeño clínico sigue sin ser probado o decepcionante [79].
Conclusión
NEWS es el SAT más utilizado y su capacidad para predecir la muerte en 24 h ha sido bien validada en múltiples entornos clínicos en todo el mundo. Proporciona un lenguaje común para la evaluación de la gravedad clínica, que se puede utilizar para desencadenar intervenciones clínicas y evaluar la respuesta a ellas. No debe usarse como la única métrica para la estratificación del riesgo, ya que su capacidad para predecir la mortalidad más allá de las 24 h no es confiable y está muy influenciada por otros factores. No es posible un protocolo de escalamiento universal para todos los pacientes en cualquier lugar basado en NEWS y se requiere un enfoque más flexible y personalizado para diferentes entornos clínicos, dependiendo de la experiencia y los recursos disponibles [80].
Muchas de las críticas a las NEWS en la literatura están dirigidas no tanto a las NEWS, sino a cómo responder a ellas. No es posible un protocolo de escalamiento universal para todos los pacientes en cualquier lugar basado en NEWS y se requiere un enfoque más flexible y personalizado para diferentes entornos clínicos, dependiendo de la experiencia y los recursos disponibles. Los principales inconvenientes de NEWS son que medirlo requiere profesionales capacitados, consume mucho tiempo y es propenso a errores de cálculo