Braeden A Terpou, Marissa Bird, Diya Srinivasan, Shalu Bains, Laura C Rosella y Laura Desveaux

Propósito:
A medida que la pandemia de COVID-19 retrocede, la importancia de la salud de la población se ha puesto de manifiesto, lo que ha llevado a muchos sistemas de salud a explorar el aprovechamiento de los datos de salud de la población (PHD) para la planificación operativa. Este enfoque requiere que los líderes de la atención médica adopten la doble prioridad de mantener la excelencia en la atención al paciente y, al mismo tiempo, promover la salud general de las poblaciones. Sin embargo, muchos líderes son nuevos en el pensamiento basado en la población, lo que representa una amenaza para la operacionalización exitosa si los modelos mentales no están alineados.
Pacientes y métodos:
Este estudio de caso cualitativo exploró la alineación de los modelos mentales entre 13 líderes sénior de Trillium Health Partners (THP), uno de los hospitales comunitarios más grandes de Canadá, a medida que se embarcan en la incorporación de PHD dentro de los flujos de trabajo operativos.
Resultados:
Todos los líderes reconocieron la necesidad de adoptar un enfoque de salud poblacional en medio de las limitaciones de recursos y las crecientes presiones. Al discutir la operacionalización de la PHD, surgieron dos modelos mentales distintos entre los líderes: uno centrado en la atención al paciente y el otro en la salud de la población. Mientras que los líderes ejecutivos demostraron una fluidez en su pensamiento entre los dos, los líderes programáticos favorecieron a uno sobre el otro. Por ejemplo, algunos consideraron que el enfoque de la organización en el PHD competía con sus responsabilidades de atención al paciente, mientras que otros vieron el uso del PHD como una solución a las presiones operativas de la organización. A pesar de estas divergencias, los líderes destacaron unánimemente la importancia de aumentar la tolerancia al riesgo de la organización y de delegar la toma de decisiones como un precursor necesario para realizar la transformación hacia un enfoque impulsado por el PHD.
Conclusión:
Estos modelos mentales divergentes ponen de manifiesto la necesidad de clarificar la visión compartida para el uso del PHD junto con su impacto en los roles de liderazgo y las responsabilidades.
En Ontario, la provincia más poblada de Canadá, las proyecciones actuales indican que es probable que las presiones acumulativas del sistema de salud abrumen al sector de los cuidados intensivos si persiste la trayectoria actual.14–17 En un esfuerzo por mitigar de manera proactiva la demanda futura, algunas organizaciones de atención médica buscan poner en práctica el uso de los datos de salud de la población (PHD) para informar la planificación estratégica y la toma de decisiones.6, 7,18–20 Los hospitales comunitarios, debido a su integración en las comunidades a las que sirven, están emergiendo como líderes en este espacio.21,22 Esta evolución hacia un enfoque de salud poblacional se define por su doble priorización de la atención aguda junto con la promoción activa de los resultados de salud a nivel poblacional y la reducción de las inequidades en salud.6,7 Al igual que con cualquier evolución organizacional, El éxito de la puesta en práctica del uso del PHD depende de la capacidad y la voluntad de las personas que deben integrarlo en sus flujos de trabajo.
La Teoría del Proceso de Normalización (TNP)23,24
proporciona un marco para comprender la dinámica de la adopción de un nuevo proceso, centrándose en los comportamientos individuales y colectivos que han demostrado ser críticos para una implementación exitosa. La TNP enfatiza el papel de la creación de sentido, tanto a nivel individual como grupal, como un mecanismo clave durante las primeras etapas de implementación, reforzando la idea de que los modelos mentales de los líderes (es decir, su comprensión de cómo funcionan o deberían funcionar las cosas) influyen significativamente en la trayectoria de la transformación de la atención médica.25-31
La teoría del modelo mental compartido postula que el rendimiento colectivo está moldeado por una comprensión compartida de las tareas y roles entre individuos interdependientes. para bien o para mal.32 El TNP es adecuado para explorar la compleja dinámica entre los individuos, las intervenciones y los contextos de implementación dentro de los sistemas de salud y se ha aplicado eficazmente tanto al desarrollo de intervenciones24,33-35 como a la planificación de la implementación.33–37 Este estudio cualitativo examina cómo los líderes de uno de los sistemas hospitalarios más concurridos de Canadá están dando sentido y participando colectivamente en el trabajo de la salud de la población. Los hallazgos destacan cómo las estructuras organizacionales y las experiencias individuales influyen en las percepciones de los líderes sobre sus roles en la transformación de la atención médica, ofreciendo información clave para alinear su pensamiento con las prioridades organizacionales más amplias.
Diseño del estudio de materiales y métodos
Este estudio de caso cualitativo fue diseñado para contribuir a la planificación estratégica continua y los esfuerzos de transformación organizacional en Trillium Health Partners (THP) a medida que avanzan hacia un enfoque de salud poblacional. Este estudio fue revisado y aprobado por el Comité de Ética en Investigación de THP el 20 de diciembre de 2022. Se concedió la aprobación delegada sobre la base de que se determinó que la investigación no constituía una investigación con seres humanos. Setting THP, el hospital comunitario más grande de Canadá, se ha comprometido a adoptar un enfoque de salud de la población como parte de su misión de lograr un nuevo tipo de atención médica para una comunidad más saludable. THP atiende a una de las poblaciones más diversas y de más rápido crecimiento en Canadá, hogar de muchos recién llegados y grupos estructuralmente marginados.15,17 Esto presenta un desafío complejo, ya que los recursos limitados,14 el envejecimiento de la población,15,17 y los diversos grados de alfabetización y confianza en salud a nivel comunitario requieren un plan estratégico que tenga en cuenta la variabilidad de las necesidades de salud y la forma en que las personas acceden a la atención. THP está ubicado en Mississauga, Ontario, y es uno de los sistemas hospitalarios más concurridos de Canadá por volumen de pacientes, proporcionando casi 1.7 millones de visitas de pacientes anualmente.38,39 THP comprende tres sitios hospitalarios: el Hospital de Mississauga, el Hospital Credit Valley y el Centro de Salud de Queensway, que emplean a una fuerza laboral de más de 15,000 personas.39 Estos hospitales mantienen una sólida presencia y un profundo compromiso con las comunidades a las que sirven. La prestación de estos servicios está respaldada por un centro de enseñanza académica completo, con investigación e innovación integradas.
Para 2041, se proyecta que el tamaño de la población de Mississauga aumentará en un 45%,15,17,39 agregando aproximadamente un millón de nuevos residentes. Al mismo tiempo, se espera que la población mayor de 65 años aumente en un 133%,14,15 lo que la convierte en uno de los segmentos de la población de más rápido crecimiento. Más de la mitad de los recursos de THP se dedican actualmente al cuidado de las personas mayores, la mayoría de las cuales viven con dos o más enfermedades crónicas.40 Además, las desigualdades sociales se están ampliando, con casi el 51% de los vecindarios en el área de servicio de THP ahora clasificados como de ingresos bajos o muy bajos, lo que marca un aumento del 30% con respecto a las cifras de 2000.39,41 390 Powered by TCPDF (www.tcpdf.org) https://doi.org/10.2147/JHL.S475322 Journal of Healthcare Leadership 2024:16 DovePress Dovepress Terpou et al
La adopción de THP de un enfoque de salud poblacional es una respuesta directa a estas tendencias, como se describe en su Plan Estratégico de 10 Años.39 Para permitir este enfoque, THP está desarrollando una plataforma de análisis y PHD basada en la equidad. Esta plataforma tiene como objetivo empoderar a los líderes con información basada en datos para informar la planificación y la toma de decisiones basadas en la salud de la población.
Participantes:
Este estudio utilizó una estrategia de muestreo intencional dirigida a los miembros del equipo de liderazgo ejecutivo de THP, así como a los líderes sénior con responsabilidades programáticas clínicas involucradas en conversaciones tempranas sobre el uso del PHD. Los posibles participantes fueron identificados por los codirectores de la organización del enfoque de salud poblacional de THP e incluyeron a aquellos que estuvieron directamente involucrados en la iteración y puesta en práctica de ejemplos tempranos de un enfoque de salud poblacional dentro de THP. Se excluyeron los líderes sénior sin exposición actual ni responsabilidades relacionadas con la implementación temprana del enfoque de salud poblacional, incluidos los de estrategia corporativa, recursos humanos, privacidad y servicios financieros. También se excluyó a los altos directivos afiliados al instituto de investigación para mitigar posibles sesgos. Se invitó a participar a tres díadas de Jefe de Programa y Director de Programa de distintos programas clínicos en función de su participación temprana en la discusión o revisión del PHD. El equipo de investigación se puso en contacto con todos los líderes incluidos y sus asistentes administrativos por correo electrónico, adjuntando una carta de información e invitación a participar. A los líderes se les ofreció una tarjeta de regalo de 50 dólares como remuneración por su tiempo, que podían dirigir a un colega o miembro del equipo de su elección como reconocimiento por sus esfuerzos e impacto. Todos los líderes contactados para este estudio aceptaron participar. Recolección de datos Los datos se recolectaron a través de entrevistas semiestructuradas realizadas entre el 6 de febrero y el 26 de junio de 2023. La guía de entrevista semiestructurada se basó en el TNP23,24 para garantizar que las preguntas exploraran los mecanismos individuales y colectivos que se sabe que influyen en la implementación temprana (véase la Tabla 1).
El TNP propone cuatro constructos que representan los diferentes tipos de trabajo que se requieren cuando se implementa una nueva práctica:
1. Coherencia: Se refiere al trabajo de creación de sentido que las personas realizan individual y colectivamente cuando se enfrentan al problema de poner en práctica una nueva práctica.
2. Participación cognitiva: Se refiere al trabajo relacional que las personas realizan para fomentar una comunidad de práctica en torno a la nueva práctica, enfatizando la importancia del compromiso activo y la colaboración entre las partes interesadas.
3. Acción colectiva: Se refiere al trabajo operativo que las personas realizan para promulgar una nueva práctica, enfatizando los pasos y acciones tangibles necesarios para una implementación exitosa.
4. Monitoreo reflexivo: Se refiere al trabajo de evaluación que realizan las personas para evaluar cómo la nueva práctica les afecta a ellos y a los demás en términos de resultados e impactos.
Tabla 1 Ejemplos de preguntas de la guía de la entrevista
Coherencia del dominio del TNP Ejemplos de preguntas 1. ¿Cómo cree que es un enfoque de salud poblacional en su función? 2. ¿Dónde cree que la integración del PHD tendrá el mayor impacto, por ejemplo, los resultados de los pacientes (por ejemplo, equipo clínico), a nivel corporativo (ahorros), a nivel comunitario (indicadores de salud de la población, etc.)? Participación cognitiva Acción colectiva Monitoreo reflexivo 1. ¿Quién (qué rol) cree que será responsable de impulsar la inclusión del PHD en las operaciones rutinarias y la toma de decisiones? 2. ¿Cómo deben evolucionar el contexto social y la cultura de la THP para apoyar el uso rutinario del PHD? 1. ¿Qué formación adicional podría ser necesaria para comprender los indicadores de PHD y su significado? 2. ¿Qué dificultades podrían tener los miembros del equipo de THP para determinar cómo actuar sobre los datos? 1. Desde su experiencia, ¿cree que la mayoría de los líderes senior están alineados en la visión para el uso del PHD en THP? 2. ¿Cuáles son algunos de los cambios que haría para normalizar mejor las prácticas en torno al uso del PHD? Journal of Healthcare Leadership 2024:16 Powered by TCPDF (www.tcpdf.org) https://doi.org/10.2147/JHL.S475322 391 DovePress Terpou et al Dovepress Dado que las entrevistas se llevaron a cabo durante las primeras etapas de la implementación, las conversaciones se centraron orgánicamente en la creación de sentido en las primeras etapas (Coherencia) y los aspectos relacionales (Participación Cognitiva) del trabajo de implementación, con referencias al trabajo operativo (Acción Colectiva y Monitoreo Reflexivo) de naturaleza especulativa.
Las entrevistas con el Director Ejecutivo, el Jefe de Gabinete y los Vicepresidentes Ejecutivos fueron realizadas por el investigador principal del estudio, mientras que las entrevistas restantes fueron realizadas por un investigador asociado capacitado en entrevistas cualitativas. Se utilizaron preguntas estandarizadas y abiertas y un lenguaje neutro para mitigar el posible sesgo del entrevistador. Todos los participantes dieron su consentimiento verbal e informado antes de participar. El consentimiento informado de los participantes incluyó la publicación de respuestas anónimas y citas directas de las entrevistas. Las entrevistas fueron grabadas en audio, transcritas y anonimizadas por un tercero independiente. Se llevaron a cabo tres rondas de verificación de miembros, incluida una ronda de revisión individual y dos conversaciones grupales, para garantizar la precisión de los hallazgos.
Análisis de datos
Se utilizó un enfoque deductivo-inductivo para el análisis de datos, adhiriéndose a los principios del análisis temático.42,43 Dos codificadores independientes realizaron la codificación en Microsoft Word, con el objetivo de capturar las percepciones, creencias y suposiciones de los líderes que influyen en los aspectos de creación de sentido, relacionales y operativos de la implementación. La iteración de codificación inicial codificó deductivamente los datos de acuerdo con los cuatro constructos de NPT. Los códigos distinguían si los líderes estaban discutiendo aspectos de creación de sentido (p. ej., clarificación de metas, resultados esperados y roles y responsabilidades), relacionales (p. ej., alineación de responsabilidades, eliminación de barreras para la participación) u operativos del trabajo (p. ej., capacitación y desarrollo de capacidades, alineación de recursos). No se generaron códigos para analizar el trabajo de evaluación (es decir, el Monitoreo Reflexivo del TNP) debido a la etapa inicial de la puesta en práctica. Luego, el equipo de investigación revisó los datos dentro de cada constructo del TNP, generando códigos inductivos para capturar las percepciones, creencias y suposiciones de los líderes sobre los diferentes tipos de trabajo necesarios para avanzar en un enfoque de salud poblacional. Los códigos deductivos caracterizaron las percepciones relacionadas con los mecanismos que impulsan la implementación, mientras que los códigos inductivos describieron cómo los líderes interpretaban su participación en este trabajo junto con los cambios organizacionales necesarios para apoyarlo. Una vez que se codificaron todas las transcripciones, los códigos se consolidaron en temas identificando dónde convergían y divergían las percepciones, creencias y suposiciones de los líderes, formando conceptos organizativos centrales. El equipo de investigación se reunió cada dos semanas para refinar los temas y derivar la narrativa general.
Resultados Se realizaron trece entrevistas a líderes senior, con una duración de entre 40 minutos y 56 minutos (promedio = 50 minutos). En las siguientes tres secciones, exploramos la alineación de los líderes (Sección 1) y la divergencia (Sección 2) en la forma en que estaban dando sentido a un enfoque de salud poblacional, así como sus perspectivas sobre los cambios organizacionales necesarios para apoyar su implementación (Sección 3). Los líderes reconocieron unánimemente la necesidad de adoptar un enfoque de salud de la población para la organización, citando numerosos beneficios alineados con el Objetivo Quíntuple, incluidas las experiencias de los pacientes, las experiencias de los proveedores, la salud de la población, la equidad en la salud y la eficiencia en costos.44 Todos los líderes informaron que promover la salud de la población y reducir las inequidades en salud eran objetivos clave, mientras que solo unos pocos discutieron los objetivos de mejorar las experiencias y los costos de los pacientes y los proveedores eficacia. Los líderes demostraron una comprensión amplia y variada de cómo un enfoque de salud poblacional impactaría en la evolución de su trabajo. Reconocieron la necesidad imperiosa de encontrar nuevas formas de trabajar con las comunidades a las que sirven y aprender de ellas. Esta perspectiva compartida enfatizó la creencia de que gran parte de lo que constituía el trabajo de la salud de la población se extiende más allá de la población de pacientes definida que busca activamente la atención para incluir a la población en general. Casi todos los líderes expresaron este sentimiento, y muchos hicieron la distinción entre «a quién estamos sirviendo y a quién no estamos sirviendo» (ID01). 392 Desarrollado por TCPDF (www.tcpdf.org) https://doi.org/10.2147/JHL.S475322 Journal of Healthcare Leadership 2024:16 DovePress Dovepress Terpou et al «Sabemos a quién estamos brindando atención. No sabemos a quién no estamos cuidando. Hemos trabajado con [el Instituto de Investigación] para tratar de entender a quiénes nos faltamos, porque sabemos que faltan. Por lo tanto, cada vez que establecemos una estrategia [para nuestros servicios], tener esos datos es muy importante, y simplemente no podemos acceder a ellos todavía». Los líderes de ID12 destacaron dos estrategias que vieron para mejorar su comprensión de las necesidades de salud de la comunidad: la colaboración con organizaciones comunitarias y la participación directa con los miembros de la comunidad. Entre las organizaciones comunitarias destacadas figuraban las entidades promotoras de la salud, como los centros de salud comunitarios, los departamentos de salud locales y las organizaciones de defensa de la salud, así como los servicios que abordaban los determinantes sociales de la salud, como los bancos de alimentos locales, los centros de recursos familiares y los lugares de culto. Los enfoques de asociación variaron según el tipo de organización, desde el intercambio de conocimientos y datos basados en la comunidad y la optimización de los ámbitos de práctica de las organizaciones promotoras de la salud, hasta la sensibilización y la conexión de los pacientes con los determinantes sociales de las organizaciones que prestan servicios de salud. Los líderes reconocieron unánimemente que generar confianza es crucial, con proyectos colaborativos y apoyo de recursos para las organizaciones asociadas citadas como formas de demostrar compromiso con la comunidad. El fomento de la confianza también fue un tema central para la interacción directa con los miembros de la comunidad, especialmente con los de grupos estructuralmente marginados y merecedores de equidad. Los líderes destacaron la importancia de establecer una presencia dentro de estas comunidades como requisito previo para una participación significativa. «Al final del día, vas a necesitar a estas personas dentro de la comunidad que son tus enlaces, tu voz, tu forma de comunicarte con estos grupos de una manera que sea identificable. Que no tenemos en este momento porque no entendemos a estas comunidades. Por lo tanto, tenemos que autoeducarnos bastante. ¿Cómo les gusta que les enseñen a hacerlo? ¿Qué es lo que realmente les preocupa? Porque creemos que sabemos, pero no sabemos, y creo que esa suposición te llevaría a un lugar en el que potencialmente fracasarías a lo grande. Porque [si hay] una cosa que he aprendido en la atención médica, es que siempre que se trata de cualquier tipo de iniciativa a gran escala, hay que comprometerse profundamente con esa comunidad para averiguar realmente lo que quieren. Hay que traerlos para que ayuden a impulsar la solución». Divergencia entre los líderes de la atención médica Surgieron dos modelos mentales distintos a los que los líderes se anclaron cuando discutieron la salud de la población. Estos modelos mentales eran distintos en cuanto a las percepciones de los líderes sobre los objetivos, las tácticas y el impacto resultante que el trabajo de salud de la población tendría en los roles de liderazgo (véase la Figura 1). Cabe destacar que estos modelos mentales no son mutuamente excluyentes, ya que varios líderes exhibieron un pensamiento alineado con ambos. Esta complejidad parece reflejar la tensión paradójica que experimentan los líderes a medida que pasan de una mentalidad centrada en el paciente, centrada en el estado actual, a una mentalidad centrada en la población, centrada en la planificación del estado futuro.
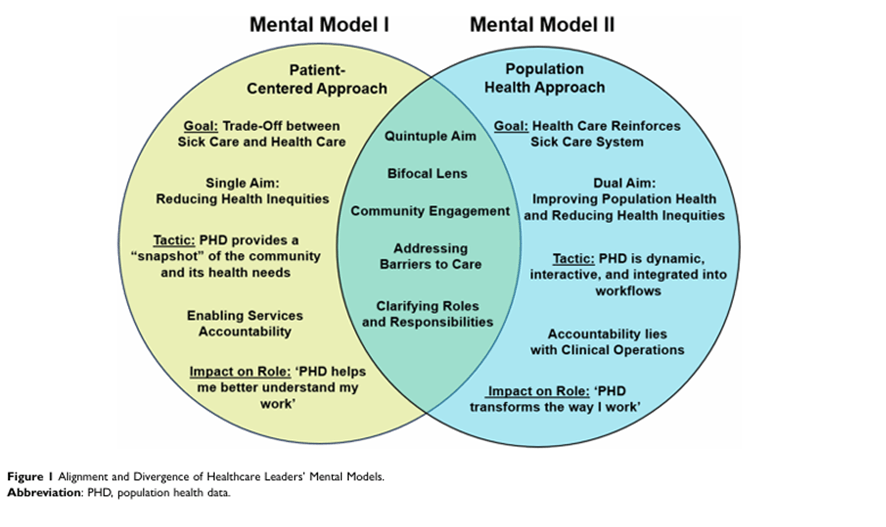
Modelo Mental I:
Un Enfoque en las Presiones Operativas y Cuidados Agudos
El Modelo Mental I refleja la perspectiva de que el papel principal de los líderes es gestionar las presiones operativas de la organización utilizando un enfoque centrado en el paciente. Los líderes con este modelo mental tenían la creencia subyacente de que hay compensaciones entre la atención centrada en el paciente y la salud de la población, y que centrarse en una resta valor a la otra.
Los líderes alineados con el Modelo Mental I vieron que era poco probable que sus roles cambiaran para facilitar la operacionalización de un enfoque de salud poblacional. Consideraban que el objetivo de este enfoque era ampliar el acceso a los grupos estructuralmente marginados y merecedores de equidad, al tiempo que se gestionaban los riesgos y las condiciones sanitarias en las fases iniciales. Estos líderes percibieron gran parte de lo que constituía el trabajo de la salud de la población como algo fuera de su ámbito individual. Estos líderes se vieron a sí mismos comprometidos con este trabajo, pero principalmente a través del apoyo a otros equipos hospitalarios, departamentos u organizaciones comunitarias. Hicieron hincapié en que su compromiso se sopesaría en función de las realidades operativas de la ejecución de un programa clínico, que se consideraba su principal prioridad.
El Modelo Mental II refleja la perspectiva de que un enfoque de salud poblacional apoya la atención aguda centrada en el paciente, con líderes que sostienen la creencia subyacente de que la atención de la población y la gestión de las presiones operativas en la atención aguda son demandas entrelazadas e interdependientes. Vieron un enfoque de salud de la población como un medio para alinear el servicio de salud Journal of Healthcare Leadership 2024:16 Powered by TCPDF (www.tcpdf.org) https://doi.org/10.2147/JHL.S475322 393 DovePress Terpou et al Dovepress Figura 1 Alineación y divergencia de los modelos mentales de los líderes de atención médica. Abreviatura: PHD, datos de salud de la población. satisfacción de las necesidades de salud de la comunidad, haciendo hincapié en una amplia gama de estrategias centradas en la comunidad para abordar el doble objetivo de promover la salud y reducir las inequidades. Consideraron que la adopción de un enfoque de salud de la población era una solución a las presiones y desafíos operativos de la organización, en lugar de restarles importancia. Estos líderes se posicionaron a la vanguardia de este nuevo enfoque, participando activamente con la comunidad para comprender sus necesidades de salud y establecer la estrategia para abordarlas. Afirmaron que el aspecto clínico operativo de la organización tendría que impulsar los esfuerzos de salud de la población del hospital para que tuvieran éxito.
Comparación y contraste de modelos mentales
Objetivos Los líderes destacaron unánimemente las presiones y los desafíos operativos como uno de los principales impulsores de la adopción de un enfoque de salud poblacional. Sin embargo, los alineados con el Modelo Mental I vieron esta adopción como una compensación con el compromiso de la organización con los cuidados intensivos, mientras que los alineados con el Modelo Mental II lo vieron como una solución a los esfuerzos para gestionar estas realidades operativas, en lugar de restarles importancia. Esta distinción reflejó las creencias de los líderes sobre los tipos de servicios que brindan los hospitales y sus expectativas sobre la evolución de estos servicios para adaptarse a esta nueva forma de trabajar. Aquellos alineados con el Modelo Mental I veían al hospital principalmente como un sistema de cuidados intensivos, mientras que clasificaban el trabajo de la salud de la población como predominantemente de promoción de la salud (lo que lo colocaba fuera del alcance). Este sentimiento subrayó una dicotomía percibida entre abordar la enfermedad (cuidados intensivos) y promover la salud y el bienestar (promoción de la salud). «Muchos de nosotros [los líderes] tenemos responsabilidades clínicas, y lo que realmente quiero son cosas que me ayuden a hacer el trabajo que estoy haciendo, que es, como digo, cuidar el sistema que brinda atención a las personas enfermas». ID06 (Modelo Mental I) Los líderes alineados con el Modelo Mental II percibieron la atención aguda y la promoción de la salud como servicios de salud que se refuerzan mutuamente. Al promover la salud de la comunidad, vieron que el sistema de cuidados intensivos se liberaba de las presiones del hacinamiento, lo que permitiría a los pacientes que requieren cuidados intensivos fluir a través del sistema de manera más eficiente y regresar a la comunidad con una menor carga de desacondicionamiento asociado al hospital. Esta conexión era menos clara para los líderes 394 Powered by TCPDF (www.tcpdf.org) https://doi.org/10.2147/JHL.S475322 Journal of Healthcare Leadership 2024:16 DovePress Dovepress Terpou et al se alinearon con el Modelo Mental I, como lo demuestran sus preocupaciones expresadas sobre hacer las cosas de manera diferente a menos que «vayan a ofrecer soluciones a los problemas operativos duros y rápidos con los que estamos lidiando» (ID06). Un líder asoció el enfoque operativo del Modelo Mental I con la formación clínica de los líderes, afirmando que la «capacidad de mantenerse elevado y pensar en la ‘salud de la población’ puede ser diferente para [los líderes clínicos]» (ID04). Esta afirmación fue respaldada por una revisión de la categorización del modelo mental por parte de los participantes, que reveló que el Modelo Mental I solo se encontró entre los líderes con responsabilidades programáticas directas (p. ej., Jefe de Programa, Director de Programa). Dentro de este grupo, exactamente la mitad estaban alineados con el Modelo Mental I y la otra mitad con el Modelo Mental II, lo que difiere de la alineación unánime entre los líderes ejecutivos con el Modelo Mental II. Es probable que este hallazgo hable de la dificultad de cambiar entre las perspectivas de salud centradas en el paciente y las de la salud de la población para estos líderes.
En los roles en los que ambas perspectivas son necesarias, los líderes parecen gravitar hacia aquella con la que tienen más experiencia. Por ejemplo, los líderes con formación clínica (es decir, que brindan atención directa a los pacientes, uno por uno) resonaron con el Modelo Mental I, ya que estaba más conectado con las realidades operativas cotidianas de la prestación de atención.
Tácticas
Un factor clave para la adopción de un enfoque de salud poblacional por parte de la organización es el establecimiento anticipado de una plataforma de análisis y PHD basada en la equidad. Sin embargo, las percepciones de los líderes sobre el uso previsto de esta plataforma variaron. Aquellos alineados con Mental Model I vieron la plataforma como una instantánea de la demografía, la ubicación y las necesidades de salud de la población. Imaginaron aprovechar esta información para ampliar el acceso de los servicios existentes a los grupos estructuralmente marginados y merecedores de equidad. Por el contrario, los líderes alineados con el Modelo Mental II percibieron la plataforma como una herramienta dinámica integrada directamente en la planificación operativa. Estos líderes proporcionaron ejemplos detallados de cómo pretendían utilizar la plataforma, como la ubicación estratégica de los servicios en función de la prevalencia de las condiciones de la comunidad, la predicción de los cambios en la demanda de servicios en función de las tendencias de la población y la evaluación de la eficacia de los servicios en función de los resultados a nivel de paciente y población. «Si conociéramos a nuestra comunidad de la manera en que ahora estamos empezando a conocerla, la ubicación de los servicios comienza a importar. ¿Dónde están los focos de inequidad? ¿Cuáles son las condiciones que predecimos de manera confiable que están activas o que se convertirán en problemas? Esas son algunas preguntas básicas. Porque tenemos esas aspiraciones. [Si estamos planeando] abrir un centro de salud aquí, donde importa y lo que entra en él importa, la programación importa». ID13 (Modelo Mental II) Esta profundidad de pensamiento demostró una comprensión integral de un enfoque de salud poblacional entre líderes alineados con el Modelo Mental II, incluidas las implicaciones que tuvo para la evolución de su trabajo. Si bien todos los líderes mencionaron el aprovechamiento de la plataforma para abordar las inequidades en salud, solo aquellos alineados con el Modelo Mental II ofrecieron ejemplos del uso de la plataforma para promover la salud a nivel poblacional, enfatizando los objetivos duales de un enfoque de salud poblacional. Impacto en el rol Los líderes alineados con el Modelo Mental I tendían a ver el trabajo de la salud de la población principalmente como la responsabilidad de otro equipo o departamento. Se refirieron a la «gente de salud de la población» como distinta de la «gente del equipo clínico» (ID04). Esta distinción enfatiza aún más el desafío que enfrentan algunos líderes clínicos al conceptualizar un enfoque de salud poblacional desde una perspectiva operativa clínica. En términos de la naturaleza evolutiva del trabajo, los líderes alineados con el Modelo Mental I percibieron cambios mínimos en sus roles individuales. Consideraban que la labor de salud de la población proporcionaba un nivel adicional de comprensión para sus responsabilidades estratégicas a largo plazo. «Creo que hay un millón de formas en las que se puede cortar quién viene y quién no. ¿Sería útil? Totalmente. ¿Mi equipo tiene la experiencia para hacer eso? No en tu vida. ¿Mi equipo tiene tiempo para, ya sabes, cortar y cortar y no? Pero, ¿nos tomaríamos mi equipo y yo el tiempo para hablar con alguien sobre lo que deberíamos analizar en pequeños fragmentos de datos para recuperarlos y [evolucionar] algunos de nuestros servicios? Oh, sí, lo haríamos». ID03 (Modelo Mental I) Revista de Liderazgo en Salud 2024:16 Desarrollado por TCPDF (www.tcpdf.org) https://doi.org/10.2147/JHL.S475322 395 DovePress Terpou et al Dovepress
Por el contrario, los líderes alineados con el Modelo Mental II percibieron el trabajo de la salud de la población como transformador de la forma en que trabajan. Se veían a sí mismos liderando los esfuerzos de salud de la población de la organización, como lo expresó un líder, declarando: «No creo que un enfoque de salud de la población pueda residir dentro [del Instituto de Investigación], o en el lado de la organización que no se presta. Tiene que ser [la plataforma clínica], o no moverá la aguja ni un milímetro» (ID07). «Cuando se trata de la gran cuestión de cómo integramos la salud de la población en lo que hacemos, tiene que ser parte integral de la expectativa y la competencia de los líderes para buscar ese nivel de comprensión a nivel de la población. Desafiar el statu quo donde sea necesario y forjar el camino hacia una forma nueva o diferente de hacer las cosas». ID05 (Modelo Mental II) Los líderes de la salud percibieron cambios organizacionales necesarios Para fomentar un modelo mental compartido orientado a la salud de la población, los líderes percibieron que ciertos aspectos de la cultura organizacional necesitaban evolucionar. Aunque los líderes reconocieron el progreso a lo largo de los años, creyeron unánimemente que seguía siendo necesario un cambio sustancial. «Somos un hospital, aunque aspiramos a estar más enfocados en la salud de la población, somos en gran medida un hospital. Y lo digo porque antes de venir [aquí], trabajé durante muchos, muchos años [a nivel regional]. Y cuando llegué aquí, me sorprendió ver lo profundamente [fragmentados] que estamos. Cuánto pensamos como un hospital aunque pensemos que no lo hacemos». ID05 En relación con los enormes cambios que acompañan a la reorientación hacia un enfoque de salud de la población, varios líderes subrayaron la importancia de aclarar la tolerancia de la organización al riesgo dentro de las funciones individuales. Un líder describió el estado actual como «un poco de cultura de permisos» (ID01). Según ellos, la organización necesitaba empoderar a los líderes para que asumieran riesgos alineados con la salud de la población «estableciendo la expectativa de ‘Es tu trabajo’ hacer cosas que promuevan la misión de la organización». Otro líder se hizo eco de este sentimiento, enfatizando que «ninguno de los [Directores de Programas] podía ir y hacer algo sin dejar muy claro a la organización que estábamos intentando algo diferente» (ID07). Esta tensión hablaba de una necesidad más amplia de aclarar los roles y responsabilidades con respecto al trabajo de la salud de la población, y un líder declaró: «Creo que todos estamos un poco inseguros de dónde están las barandillas» (ID12). La necesidad de aclarar las funciones y responsabilidades se hizo evidente a medida que los dirigentes debatían sus percepciones de la rendición de cuentas en la puesta en práctica de este nuevo enfoque. Los dirigentes consideraron tres posibilidades: una rendición de cuentas programática, una rendición de cuentas de los servicios facilitadores o un híbrido de ambas. Una rendición de cuentas programática conllevaría la expectativa de que los programas clínicos incorporen el trabajo de la salud de la población en sus operaciones, lo que plantearía preocupaciones sobre la abrumadora tarea de capacitar y mejorar las habilidades del personal, así como determinar quién sería responsable de desarrollar estas competencias. Por el contrario, una rendición de cuentas de los servicios de habilitación designaría a un equipo o departamento específico para supervisar los esfuerzos de salud de la población de la organización. Sin embargo, algunos líderes expresaron su preocupación de que esta rendición de cuentas socavaría el alcance de este trabajo, y un líder declaró: «Si alguien tiene ese título, entonces se convierte en uno de esos tipos de cosas que dicen: ‘Oh, ese es su trabajo y no el mío'» (ID07). Además, un dirigente subrayó que las estructuras existentes de rendición de cuentas de los servicios de apoyo a veces van en contra de la participación de los programas. «En nuestra estructura, tenemos, por ejemplo, [una cartera] enfocada en asociaciones comunitarias, lo cual es excelente y necesario, pero creo que también puede distraer [a los líderes programáticos] de ser alentados a sentarse en mesas de trabajo con otras partes interesadas en la comunidad». ID05 Complementando la necesidad reconocida de adoptar una postura más tolerante al riesgo y clarificar la rendición de cuentas, los líderes también percibieron la necesidad de empoderar a aquellos «que están más cerca del trabajo» para que participen en la toma de decisiones operativas (ID13). Este sentimiento subrayó la necesidad de pasar de una estructura de toma de decisiones predominantemente de arriba hacia abajo a una que involucre el conocimiento y la experiencia del personal de primera línea, lo que se consideró que tenía el beneficio de «crear algo de tiempo para que los líderes de nivel medio y superior piensen en la asociación y den forma a los aspectos de nuestro Plan Estratégico» (ID13). Discusión Este estudio exploró la implementación en etapas tempranas de un enfoque de salud poblacional desde la perspectiva de los líderes dentro de un gran sistema hospitalario canadiense. Si bien los líderes reconocieron unánimemente la importancia de este enfoque, 396 Powered by TCPDF (www.tcpdf.org) https://doi.org/10.2147/JHL.S475322 Journal of Healthcare Leadership 2024:16 DovePress Dovepress Terpou et al surgieron diferentes puntos de vista con respecto a sus objetivos, estrategias y los cambios resultantes en la responsabilidad del liderazgo. En la siguiente sección, enfatizamos la necesidad de alinear los modelos mentales y presentar estrategias para avanzar en la transformación de la atención médica. Estas estrategias tienen como objetivo apoyar la creación de sentido tanto individual como colectiva, al tiempo que fomentan una comunidad de práctica que refuerza el nuevo enfoque. Nuestro estudio contribuye al creciente cuerpo de literatura que apoya el TNP como un marco efectivo para comprender e identificar estrategias que faciliten la implementación en las primeras etapas.45,46 Los líderes ejecutivos citaron las sesiones anuales de estrategia como una actividad clave previa a la implementación, donde se reúnen para un descanso de día completo de sus responsabilidades operativas para concentrarse en el futuro de la organización. Estas sesiones brindan una oportunidad para la interacción social y el diálogo compartido, fomentando tanto la creación de sentido a través del desarrollo de un lenguaje común como la construcción de comunidades a través de discusiones en torno a los beneficios de un enfoque de salud poblacional.47,48 Una explicación para el mayor grado de alineación entre los líderes ejecutivos es su mayor nivel de conectividad fuera de estas sesiones, lo que sugiere la necesidad de oportunidades más rutinarias para que el grupo más amplio de líderes senior se reúna y Discutir los beneficios de un enfoque de salud poblacional, su conexión con las presiones operativas y su impacto en sus roles. Los mandos intermedios desempeñan un papel clave en la configuración del cambio,49 sin embargo, su papel durante la transformación a menudo se subestima en comparación con los altos ejecutivos.50
Las implicaciones de las creencias divergentes de los líderes sénior sobre el papel de los mandos intermedios siguen sin estar claras, y pueden limitar su capacidad para actuar como campeones de la implementación y directores del cambio.49 Sin tiempo dedicado para que los líderes de todos los niveles se centren en el panorama general, Es probable que las iniciativas de implementación se vean afectadas por un compromiso inconsistente de los líderes, como lo demuestra la adopción de un modelo de atención colaborativa para pacientes de atención primaria por parte del Departamento de Asuntos de Veteranos de los EE. UU.51,52 La implementación exitosa fue más evidente en los sitios donde los líderes entendieron el vínculo entre los planes de gestión de la atención y los resultados de los pacientes y, por lo tanto, los priorizaron por esta razón. 51,53 enfatizando la importancia de crear un tiempo rutinario para que los líderes se concentren en los objetivos estratégicos a largo plazo y se reúnan para fomentar una comprensión compartida de su «por qué» colectivo. Para garantizar la alineación en todos los niveles de liderazgo, las organizaciones pueden emplear una combinación de estrategias informativas, de empleo y basadas en el apoyo.54,55 Las estrategias informativas tienen como objetivo aclarar los objetivos, los resultados esperados y el conocimiento necesario para una implementación efectiva, incluidas expectativas claras sobre qué resultados deben cambiar y dentro de qué plazo.56 Las estrategias de empoderamiento se centran en fomentar la participación facilitando discusiones grupales entre el personal, 57 compartiendo historias de éxito y llevando a cabo talleres de co-creación dirigidos por pares.57-59 A medida que el PHD se integra más en los objetivos del programa y las estructuras de presentación de informes en THP, los talleres de co-creación proporcionan un enfoque prometedor basado en la evidencia para fomentar la resolución colaborativa de problemas entre líderes, profundizando el compromiso individual y promoviendo el aprendizaje organizacional colectivo. Las estrategias de apoyo incluyen la capacitación, la asignación de recursos y la alineación de las estructuras organizativas y los incentivos. Las organizaciones podrían considerar sesiones de capacitación específicas para cada rol y el desarrollo de documentos de consenso que describan los objetivos compartidos, los resultados esperados y ejemplos prácticos del trabajo que se está llevando a cabo.55 Independientemente de la estrategia, las organizaciones deben asignar claramente roles, delinear responsabilidades e incentivar la participación. Además, los ejecutivos deben (re)organizar los equipos para alinearlos con los objetivos deseados, ya que las estructuras formalizadas promueven interacciones coordinadas y ayudan a mantener una comunidad de práctica en torno a los esfuerzos de implementación.60 THP está trabajando activamente para poner en práctica varias estrategias organizacionales. Por ejemplo, como parte de su enfoque informativo, THP ha comenzado a integrar el PHD y los conocimientos en los cuadros de mando de rendimiento utilizados por los líderes sénior.61 Estos cuadros de mando van acompañados de directrices claras para garantizar que los líderes comprendan sus responsabilidades en la gestión de indicadores clave. Además, THP está aprovechando las estructuras existentes, como los grupos asesores de pacientes y familiares, para ayudar a los líderes a interactuar y comprender mejor a las comunidades a las que sirven. Si bien estas iniciativas han contribuido a una comprensión compartida de cómo y por qué se implementará un enfoque de salud poblacional, THP reconoce la necesidad de una mayor inversión en capacitación en liderazgo. Crear oportunidades para la participación es solo el primer paso: los líderes también deben estar motivados para buscar estas oportunidades y sentirse competentes para navegar por las conversaciones complejas, a veces desafiantes, involucradas.62,63 Promover un enfoque de salud poblacional exige más que esfuerzos coordinados entre los líderes dentro de una organización: requiere una alineación de todo el sistema y la colaboración activa de los socios en todo el sistema de salud.64–67 Si bien los factores estructurales y a nivel del sistema a menudo se consideran obstáculos para la implementación,68–70 pueden convertirse en poderosos catalizadores cuando la alineación no solo se logra dentro de una organización, sino que se extiende más allá de ella a una coalición más amplia de socios. Para Journal of Healthcare Leadership 2024:16 Powered by TCPDF (www.tcpdf.org) https://doi.org/10.2147/JHL.S475322 397 DovePress Terpou et al Dovepress ejemplo, la Coalición de Proveedores de Atención Médica de Camden, una organización sin fines de lucro comprometida con mejorar los resultados de salud para pacientes con necesidades complejas en Nueva Jersey, se asoció con tres sistemas hospitalarios locales para crear un conjunto de datos unificado de reclamaciones hospitalarias de todos los pagadores.71 Esta iniciativa colaborativa de intercambio de datos proporcionó a los socios información sobre la salud el estado, la utilización de la atención médica y los costos hospitalarios asociados con las poblaciones de alta necesidad, lo que permite una comprensión más profunda del impacto de los usuarios elevados e impulsa la inversión en intervenciones enfocadas para abordar sus necesidades dentro de la comunidad. Del mismo modo, Gesundes Kinzigtal en Alemania, una empresa regional de gestión de la salud, celebró contratos de ahorro compartido con aseguradoras de salud estatutarias como un mecanismo para proporcionar a los gerentes y proveedores de atención médica la oportunidad de beneficiarse colectivamente de las ganancias de eficiencia a nivel del sistema.72 El modelo, al incentivar la atención preventiva, el manejo de enfermedades crónicas y la reducción de tratamientos innecesarios, se tradujo en ahorros compartidos para todos los socios. Además, una parte de estos ahorros se reinvirtió en programas de atención preventiva para abordar los problemas de salud antes de que se convirtieran en tratamientos costosos. Estos ejemplos ponen de manifiesto que el avance de un enfoque de salud poblacional exige cambios tanto en las prácticas organizativas como en las asociaciones para remodelar los modelos de atención en todo el sistema de salud.
Palabras clave: equidad en salud, gestión de la salud de la población, líderes en atención médica, estudio cualitativo
Introducción En las últimas décadas, la misión general de la atención médica ha experimentado una transformación sutil pero significativa.1,2 Impulsados por la integración vertical a nivel del sistema y el cambio hacia el reembolso basado en el valor,3,4 los sistemas de salud han evolucionado su enfoque más allá de la optimización de la atención para pacientes individuales para incluir la mejora de la salud general de las poblaciones.5–7 Si bien la pandemia de COVID-19 ha evolucionado temporalmente requería que los sistemas de salud adoptaran un estado de funcionamiento más reactivo,8,9 también puso de manifiesto las inequidades generalizadas y la necesidad apremiante de prepararse de manera proactiva para las demandas de atención médica en rápido crecimiento de una población envejecida.10–13 Esto, junto con la complejidad en constante evolución del entorno de atención médica, requiere una respuesta coordinada y estratégica de los líderes del sistema de salud