Esther Martínez García 1,Cristina López de San Román Fernández 1, M. Betina Nishishinya Aquino 1,Sara Pérez-Jaume 2, Carles Fernández-Jané 3,*, Cruz Martínez 4y Andrés Morales La Madrid 4
2025 , 17 (2), 222;https://doi.org/10.3390/cáncers17020222
Avances en Psicooncología Pediátrica y Adolescente
Resumen formal
Este estudio retrospectivo, realizado en el Pediatric Cancer Center Barcelona entre septiembre de 2019 y septiembre de 2021, evaluó la aceptabilidad y viabilidad de implementar la primera Unidad de Oncología Pediátrica Integrativa (UOPI) en España. La investigación incluyó a 433 pacientes pediátricos y adultos jóvenes con cáncer, a quienes se ofrecieron terapias complementarias como acupuntura, aromaterapia y reflexología junto al tratamiento convencional. La mediana de edad de los pacientes fue de 9 años, predominando los varones (61,4%) y la mayoría en tratamiento activo (90,1%).
La acupuntura fue recomendada a 227 pacientes, con una tasa de aceptación del 94,7%. La aromaterapia fue ofrecida a 114 pacientes, logrando una aceptación del 100%. La reflexología se indicó en 134 casos, con una aceptación del 96,1%. Las principales razones de consulta para estas terapias fueron náuseas y vómitos inducidos por quimioterapia, trastornos gastrointestinales, dolor, estrés y ansiedad. Las intervenciones se realizaron en diversos ámbitos hospitalarios, incluyendo salas de hospitalización, hospital de día y consultas externas.
Los resultados reflejan una excelente acogida de las terapias complementarias por parte de pacientes y familias, con una tasa global de rechazo menor al 5%. La integración de estas terapias en la atención oncológica pediátrica resultó factible y bien aceptada, destacando la importancia de un enfoque holístico y centrado en el paciente. Como limitaciones, se señala la influencia de la pandemia de COVID-19 en la prestación de servicios y la naturaleza retrospectiva del estudio, que impidió analizar variables como la satisfacción o los beneficios percibidos por los pacientes.
Se concluye que la oncología integrativa puede incorporarse exitosamente en el tratamiento pediátrico oncológico, con altas tasas de aceptación y potencial para mejorar el manejo de síntomas y la calidad de vida. Se recomienda continuar investigando la eficacia, seguridad y resultados a largo plazo de estas terapias, así como optimizar su implementación en diferentes entornos sanitarios.
Resumen simple
Este estudio exploró la introducción de un nuevo enfoque para el tratamiento de niños con cáncer en el Centro Oncológico Pediátrico de Barcelona, España. Tradicionalmente, el tratamiento del cáncer se centra en métodos convencionales como cirugía, quimioterapia y radioterapia, pero un porcentaje significativo de familias busca terapias adicionales, como acupuntura y aromaterapia. Este estudio busca evaluar la aceptación de estas terapias complementarias por parte de los pacientes y sus familias. Durante dos años, el centro ofreció estas terapias a 433 pacientes, y la mayoría de las familias las aceptaron con gusto. Muy pocas las rechazaron, lo que demuestra que la integración de estas terapias en la atención oncológica pediátrica es viable y tiene una buena acogida. Los hallazgos sugieren que estas terapias podrían desempeñar un papel valioso en el apoyo a pacientes jóvenes con cáncer, lo que podría alentar a más centros de salud a adoptar prácticas similares.
Abstract
Antecedentes/Objetivos:
Los pacientes pediátricos con cáncer y sus familias combinan cada vez más el tratamiento convencional con terapias complementarias. Estas terapias no están cubiertas por la mayoría de los sistemas públicos de salud, y España no es una excepción. Para abordar esta necesidad, el Pediatric Cancer Center Barcelona, en el Hospital Sant Joan de Déu (España), estableció la primera unidad de oncología pediátrica integrativa en 2019. El objetivo de este estudio es describir la viabilidad de implementar una unidad de oncología pediátrica integrativa, en términos de la aceptación de las intervenciones, así como presentar datos iniciales sobre las actividades de atención; Métodos: Este es un estudio retrospectivo de un solo centro, realizado en el Pediatric Cancer Center Barcelona, en el Hospital Sant Joan de Déu. Los datos de los pacientes durante un período de dos años se recopilaron mediante la revisión de historias clínicas de forma seudónima; Resultados: Del 1 de septiembre de 2019 al 30 de septiembre de 2021, la unidad recibió la visita de 433 pacientes. La mediana de edad de los pacientes fue de 9 años [rango 0-34 años], con 266 niños (61,4%) y 167 niñas (38,6%). De estos pacientes, el 90,1% estaban en tratamiento activo, el 7,6% eran sobrevivientes y el 2,3% estaban al final de la vida. Se recomendó la acupuntura a 227 pacientes, con una tasa de aceptación del 94,7%. Se recomendó la aromaterapia a 114 pacientes, con una aceptación del 100%. El equipo de reflexología visitó a 129 pacientes, brindando un total de 414 sesiones, con una aceptación del 96,1%. Conclusiones: Los hallazgos de nuestro estudio respaldan la viabilidad de implementar una Unidad de Oncología Pediátrica Integrativa dentro de un modelo de atención centrado en el paciente en un centro oncológico pediátrico integral. Las altas tasas de aceptación de varias terapias complementarias resaltan su papel potencial en la mejora de la atención de apoyo para pacientes oncológicos pediátricos.
Palabras clave:
1. Introducción
El cáncer de desarrollo infantil se refiere a un grupo de enfermedades que surgen durante la formación de órganos y tejidos como parte del proceso de desarrollo humano. Puede afectar a bebés, niños, adolescentes y adultos jóvenes [ 1 , 2 ]. En la mayoría de los casos, las causas de estos cánceres permanecen desconocidas sin factores de predisposición obvios, aunque pueden estar relacionados principalmente con factores epigenéticos durante el desarrollo celular [ 3 , 4 ]. Estas condiciones potencialmente letales durante las primeras décadas de vida pueden tener un fuerte impacto físico y emocional en el paciente y su familia [ 5 ]. Para hacer frente a estos desafíos, muchos pacientes y familias recurren a terapias complementarias, particularmente cuando los tratamientos alopáticos convencionales no brindan alivio suficiente. Las terapias complementarias se definen como prácticas médicas y productos que no suelen ser parte de la atención médica convencional, pero que se utilizan junto con los tratamientos estándar para mejorar el bienestar y la calidad de vida del paciente [ 6 ]. Los estudios indican que entre el 31 y el 84% de las familias de pacientes oncológicos combinan la medicina alopática convencional con terapias complementarias como acupuntura, masajes, meditación, hierbas, homeopatía y suplementos dietéticos [ 7 , 8 , 9 ].
La Organización Mundial de la Salud (OMS), en su Estrategia de Medicina Tradicional 2014-2023, destaca que el creciente interés en las terapias tradicionales y complementarias exige una mayor integración en los sistemas de atención sanitaria [ 10 ]. La estrategia tiene como objetivo apoyar a los Estados Miembros en el aprovechamiento de la posible contribución de las terapias complementarias a la salud, el bienestar y la atención sanitaria centrada en las personas, y promover el uso seguro y eficaz de las terapias complementarias mediante la regulación de productos, prácticas y profesionales. Este énfasis se alinea con un creciente reconocimiento de la importancia de los enfoques holísticos para abordar no solo los aspectos físicos de las enfermedades, sino también sus dimensiones emocionales, sociales y psicológicas, en particular en la oncología pediátrica, donde la vulnerabilidad del paciente se ve agravada por factores familiares y de desarrollo [ 11 , 12 , 13 , 14 ]. El uso general en todos los países de estos tratamientos complementarios ha aumentado en los últimos 30 años, lo que revela una demanda social real [ 15 , 16 , 17 ]. En un estudio reciente realizado en Alemania, el 40% de los padres entrevistados reportaron utilizar tratamientos complementarios y deseaban su incorporación al sistema público de salud, incluso si eso implicara la cobertura individual de su costo [ 18 ].
La medicina integrativa es la combinación de terapias complementarias con tratamientos médicos convencionales de manera coordinada, centrándose en un enfoque holístico y centrado en el paciente para la atención [ 6 ]. En el contexto de la atención del cáncer, la oncología integrativa extiende este concepto al incorporar prácticas de mente y cuerpo, productos naturales y modificaciones del estilo de vida con los tratamientos convencionales del cáncer [ 19 , 20 ]. El objetivo es optimizar la salud y la calidad de vida a lo largo del continuo de la atención del cáncer, al mismo tiempo que se empodera a los pacientes para que se conviertan en protagonistas activos de su atención [ 21 ].
En 2017, la Academia Estadounidense de Pediatría (AAP) publicó una guía sobre medicina integrativa pediátrica, reconociendo el mayor uso de terapias complementarias en este grupo de edad [ 22 ]. La guía revisó la evidencia que respalda terapias como la acupuntura, la aromaterapia y la reflexología. La acupuntura se destacó por su eficacia para reducir el dolor, las náuseas y la ansiedad, particularmente en entornos oncológicos. La aromaterapia fue reconocida por su potencial para mejorar el bienestar psicológico y aliviar síntomas como el estrés y la fatiga mediante el uso de aceites esenciales. La reflexología, aunque con evidencia más limitada, se destacó por sus beneficios para promover la relajación y mejorar el bienestar general. La AAP enfatizó la importancia de usar estas terapias junto con los tratamientos convencionales, recomendando su aplicación en la práctica clínica cuando sean impartidas por profesionales certificados y respaldadas por la evidencia emergente [ 23 ].
Las unidades de oncología integrativa se están extendiendo cada vez más por todo el mundo, respondiendo a la demanda de tratamientos complementarios principalmente en adultos, pero también en centros de oncología pediátrica [ 24 , 25 ]. Esta tendencia es evidente no solo en países de altos ingresos sino también en aquellos clasificados como de ingresos bajos y medios, lo que destaca un deseo universal de explorar e integrar una variedad de enfoques terapéuticos aplicables en el cuidado del cáncer [ 19 , 26 ]. Los centros oncológicos prominentes de EE. UU. ofrecen una gama de tratamientos complementarios que incluyen evaluación y asesoramiento nutricional, acupuntura, terapias mente-cuerpo, meditación, atención plena, masajes, reflexología, yoga, tai chi, musicoterapia, arteterapia, aromaterapia y programas de entrenamiento físico [ 27 , 28 ].
Actualmente, el sistema público de salud español no cubre las terapias complementarias integrativas, por lo que los pacientes deben asumir el coste de estas intervenciones. Para abordar esta carencia en nuestra región, en septiembre de 2019 se creó la Unidad de Oncología Pediátrica Integrativa (UOPI) dentro del área de oncología del Hospital Sant Joan de Déu, actualmente SJD Pediatric Cancer Center Barcelona. Esta unidad, pionera en España, fue posible gracias al apoyo filantrópico, lo que permitió la incorporación de tratamientos complementarios en los planes terapéuticos de todos los pacientes oncológicos sin coste adicional. La UOPI trata a pacientes pediátricos, así como a adolescentes y adultos jóvenes, que pueden presentar cánceres del desarrollo. Ejemplos de estos cánceres incluyen neuroblastoma, meduloblastoma, osteosarcoma y tumores de células germinales.
Al ofrecer terapias complementarias integradas en la atención clínica, la UOPI busca mejorar la experiencia integral del tratamiento y abordar las necesidades multidimensionales de los pacientes pediátricos con cáncer. Este enfoque innovador refleja tendencias globales más amplias y tiene el potencial de servir de modelo para ampliar el acceso a la oncología integrativa en los sistemas nacionales de salud.
El objetivo de este estudio es describir la tasa de aceptación y la actividad clínica de los tratamientos complementarios ofrecidos a los pacientes, incluyendo acupuntura, aromaterapia y reflexología, correspondientes a los dos primeros años de implementación de la UOPI. La asesoría nutricional forma parte de la UOPI y, aunque se brindó a todos los pacientes, no se evaluó en este estudio, ya que se considera un estándar de atención y no una intervención complementaria.
2. Materiales y métodos
Este estudio fue aprobado por el Comité de Ética de Investigación Médica del Hospital Sant Joan de Déu (código de aprobación: PIC-13-22). El informe del estudio se elaboró de acuerdo con las directrices STROBE (Fortalecimiento de la Notificación de Estudios Observacionales en Epidemiología) [ 29 ] (Tabla S1) .
El estudio se llevó a cabo en el Hospital Sant Joan de Déu de Barcelona, en total cumplimiento de la legislación local y la normativa institucional. Los datos de salud de los pacientes se recopilaron retrospectivamente de sus historias clínicas. Dado que muchos pacientes ya no tenían seguimiento activo en el hospital, se consideró inviable obtener un consentimiento informado específico más allá del consentimiento general otorgado por los pacientes oncológicos durante su tratamiento. En consecuencia, se presentó una solicitud de exención de consentimiento, junto con un documento de compromiso de gestión de datos firmado por el investigador principal. Esto se llevó a cabo de conformidad con la Ley Orgánica 3/2018, de 5 de diciembre, de Protección de Datos Personales y Garantía de los Derechos Digitales, garantizando la privacidad y la seguridad de los datos del paciente durante todo el estudio.
2.1. Diseño y entorno del estudio
Este estudio observacional, descriptivo y retrospectivo se llevó a cabo en la UOPI del Hospital Sant Joan de Déu de Barcelona/Centro Oncológico Pediátrico de Barcelona, España, durante dos años. El estudio se llevó a cabo en un solo centro, centrándose en los servicios de oncología integrativa que ofrece la UOPI.
La UOPI ofrece atención individualizada a todos los pacientes, comenzando con asesoramiento nutricional personalizado como parte de un plan terapéutico más amplio. En función de su estado clínico, las toxicidades asociadas al tratamiento o sus necesidades terapéuticas específicas, los pacientes son derivados a la UOPI por su oncólogo para evaluación y tratamiento. Esto puede incluir diversas terapias complementarias, como acupuntura (acupuntura corporal, auriculoterapia, moxibustión), estimulación nerviosa eléctrica transcutánea (TENS), estimulación auricular vago transcutánea (taVNS), electroacupuntura, punción con cinta cruzada, aromaterapia y reflexología. Estas intervenciones se realizan durante la hospitalización para ayudar a aliviar los síntomas y mejorar el bienestar general de los pacientes, garantizando un enfoque integral y de apoyo durante todo el tratamiento oncológico.
Las consultas sobre terapias complementarias pueden iniciarse en cualquier etapa de la enfermedad del paciente, ya sea por profesionales de la salud, los propios pacientes o sus familias. La UOPI ofrece un entorno seguro y relajado para estas conversaciones, con un seguimiento cercano e individualizado para supervisar y ajustar la atención según las necesidades cambiantes del paciente. El equipo multidisciplinario de la UOPI incluye profesionales de la salud con experiencia y más de una década de experiencia en tratamientos complementarios para pacientes pediátricos y adultos. Este equipo está formado por un pediatra con formación adicional en acupuntura, nutrición y aromaterapia, un nutricionista y cuatro reflexólogos, lo que garantiza una amplia gama de cuidados complementarios adaptados a las necesidades de los pacientes.
El equipo presta servicios en múltiples entornos hospitalarios, incluyendo salas de hospitalización, consultas externas, hospitales de día, la unidad de trasplante de progenitores hematopoyéticos y unidades de cuidados intensivos. Además, los supervivientes de cáncer tienen acceso a estos tratamientos para gestionar las toxicidades en fase avanzada derivadas de sus tratamientos oncológicos previos.
2.2 Participantes
El estudio incluyó a todos los pacientes oncológicos evaluados por la Unidad de Oncología Pediátrica Integrativa (UOPI) entre su creación el 1 de septiembre de 2019 y el 30 de septiembre de 2021; no se establecieron criterios adicionales de exclusión o inclusión. La UOPI atiende tanto a pacientes pediátricos como a adultos jóvenes que se encuentran en transición de la atención oncológica pediátrica. Por lo tanto, la muestra del estudio incluyó tanto pacientes pediátricos como adultos.
2.3. Recopilación de datos
Los datos fueron recopilados retrospectivamente por tres investigadores que revisaron los historiales médicos electrónicos de los pacientes. Se mantuvo la estricta confidencialidad de los pacientes durante todo el proceso de recopilación y análisis de datos, de acuerdo con las normas éticas y las directrices institucionales establecidas.
En primer lugar, los investigadores accedieron a los historiales médicos electrónicos de los pacientes de forma seudónima, lo que significa que toda la información identificable, como nombres, números de historial médico y otros identificadores personales, se sustituyó por códigos de estudio únicos. Esto garantizó que los datos no pudieran vincularse a pacientes individuales. Además, el formulario de recopilación de datos utilizado para registrar la información se diseñó para excluir cualquier dato identificatorio, centrándose únicamente en variables sociodemográficas, clínicas y relacionadas con el tratamiento anonimizadas. Todos los datos se almacenaron en archivos seguros, protegidos con contraseña, a los que solo tenía acceso el equipo de investigación.
Se creó un formulario estandarizado de recolección de datos con Microsoft Excel para garantizar la coherencia. Los datos extraídos incluyeron información sociodemográfica (edad al momento de la cita, sexo, raza, etnia, país de origen y tipo de cáncer), área de ingreso hospitalario (pacientes hospitalizados, pacientes ambulatorios, hospital de día, unidad de trasplantes, áreas de técnicas especiales y unidad de cuidados intensivos), motivos de consulta y detalles del tratamiento complementario (tipo, número de sesiones y casos de rechazo). Un cuarto investigador (SPJ) verificó la exactitud de los datos y revisó los registros para detectar posibles errores, garantizando así la fiabilidad de la información recopilada.
No se requirió ninguna estrategia para gestionar los datos faltantes, ya que no se detectaron casos de datos faltantes en el conjunto de datos. La integridad de los registros garantizó la captura y el análisis de toda la información relevante sin necesidad de imputación ni otras técnicas de gestión de datos.
2.4. Análisis estadístico
Las características demográficas y clínicas de la población del estudio se resumieron mediante el programa SPSS (versión 29). Las variables cualitativas se describieron mediante frecuencias absolutas y porcentajes, mientras que las cuantitativas se resumieron mediante la mediana, los valores mínimo y máximo.
3. Resultados
Durante el período de estudio de dos años, se visitaron 433 pacientes oncológicos pediátricos en la UOPI.
3.1. Datos sociodemográficos de los pacientes
Los datos sociodemográficos de los pacientes se resumen en la Tabla 1. La mediana de edad en la primera visita a la UOPI fue de 9 años (rango: 0 a 34 años). De los pacientes que asistieron, 266 eran niños (61,4%) y 167 eran niñas (38,6%). La mayoría de los pacientes (90,1%) estaban en tratamiento oncológico activo en el momento de sus visitas a la UOPI, y los pacientes recibían atención en diversas etapas de su enfermedad en diferentes áreas de atención. Además, el 7,6% de los pacientes estaban fuera de terapia activa, mientras que el 2,3% se encontraban en la fase final de la vida.
Table 1. Demographic characteristics.
| Characteristics | Number of Patients (n = 433) | % |
| Age in first visit (years) | ||
| 0–4 | 128 | 29.6 |
| 5–9 | 112 | 265.9 |
| 10–14 | 104 | 24.0 |
| 15–19 | 81 | 18.7 |
| 20–24 | 7 | 1.6 |
| 25–29 | 0 | 0 |
| 30–34 | 1 | 0.2 |
| Median (Range) | 9 (0 to 33) | |
| Sex | ||
| Male | 266 | 61.4 |
| Female | 167 | 38.6 |
| Race | ||
| Caucasian | 414 | 95.6 |
| Asian | 13 | 3.0 |
| Black | 6 | 1.4 |
| Origin | ||
| Spain | 375 | 86.6 |
| Europe | 25 | 5.8 |
| Asia | 23 | 5.3 |
| Latin America | 7 | 1.6 |
| Africa | 3 | 0.7 |
| Active treatment | ||
| Yes | 390 | 90.0 |
| No | 43 | 10.0 |
| Out of active therapy | 33 | 7.6 |
| End of life situation | ||
| Yes | 10 | 2.3 |
| No | 423 | 97.7 |
Tabla 1. Características demográficas.
3.2. Áreas hospitalarias y motivos de consulta
Los participantes fueron visitados principalmente en la sala (362), seguidos del hospital de día (107), una unidad especializada dentro del hospital donde los pacientes reciben atención para procedimientos o tratamientos que no requieren hospitalización, la clínica ambulatoria (87), la unidad de trasplante de células madre (7), el área de procedimientos (6) y la unidad de cuidados intensivos (5) ( Tabla 2 ). Algunos pacientes fueron visitados en varias áreas del centro según su estado clínico y necesidades.

Tabla 2. Área de tratamiento.
La información detallada sobre los motivos de consulta solo estaba disponible para acupuntura y aromaterapia. Para las demás técnicas, no se registró sistemáticamente el motivo de la consulta. En cuanto a la acupuntura y la aromaterapia, los motivos de consulta más comunes fueron náuseas y vómitos inducidos por quimioterapia, trastornos de la motilidad gastrointestinal, dolor y manejo del estrés. Algunos pacientes presentaron más de un motivo de consulta. Los diagnósticos restantes, junto con los tratamientos complementarios recibidos, se detallan en la Tabla 3 .
Table 3. Consultation reasons.
| Condition * | Acupuncture | Aromatherapy |
| Gastrointestinal motility | ||
| Chemotherapy-induced nausea/vomiting | 113 | |
| Constipation | 59 | 5 |
| Diarrhea | 36 | |
| Pain | ||
| Abdominal pain | 59 | |
| Pain Immunotherapy related | 4 | |
| Headache | 29 | |
| Headache lumbar punction related | 6 | |
| Neuropathic pain | 28 | 9 |
| Arthralgia | 18 | |
| Phantom limb | 4 | 24 |
| Scar pain | 12 | |
| Musculoskeletal | 49 | |
| Stress/Anxiety | 61 | 43 |
| Respiratory symptoms | ||
| Mucus | 5 | 7 |
| Cough | 1 | |
| Night terrors | 13 | |
| Anal fissure | 6 | |
| Allergic reaction | 14 | |
| Insomnia | 29 | |
| Mucositis | 4 | |
| Mutism | 4 | |
| Asthenia | 18 | |
| Loss of appetite | 19 | |
| Dermatological issues | 26 | |
| Neurogenic bladder | 1 | |
| Hot flushes | 3 | |
| Tinnitus | 4 | |
| Bruxism | 3 |
* Consultation reasons were not systematically reported for reflexology.
Tabla 3. Motivos de consulta.
3.3. Tratamientos proporcionados
Un resumen detallado de las intervenciones proporcionadas por la UOPI durante el período de estudio se muestra en la Tabla 4 .
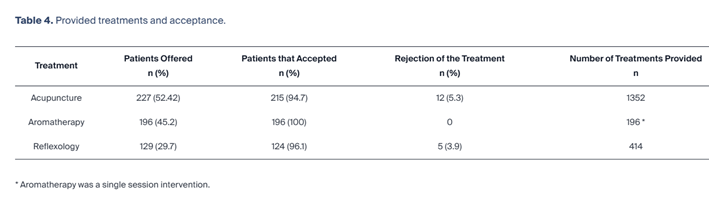
Tabla 4. Tratamientos brindados y aceptación.
3.3.1. Acupuntura
Se recomendó acupuntura a 227 pacientes con cáncer, de los cuales 215 (94,7%) aceptaron el tratamiento. La tasa de rechazo fue del 5,3%, y nueve padres (4,0%) y tres pacientes (1,3%) rechazaron el tratamiento. Se realizaron un total de 1352 sesiones de acupuntura durante el período de estudio de dos años, con una mediana de 4,5 sesiones por paciente (rango: 1 a 43 sesiones). Además de la acupuntura con agujas filiformes, también se utilizaron técnicas no insercionales. Estas incluyeron cinta cruzada, una cinta adhesiva aplicada a puntos de acupuntura o áreas de tensión muscular; stiperpuncture, que implica colocar pequeñas tabletas a base de silicona en puntos de acupuntura; y moxibustión. Además, la estimulación nerviosa eléctrica transcutánea de los puntos de acupuntura y la estimulación transcutánea del nervio vago auricular (taVNS) en los puntos de acupuntura de la oreja, que se implementaron en los últimos tres meses del período de estudio ( Tabla 5 ).
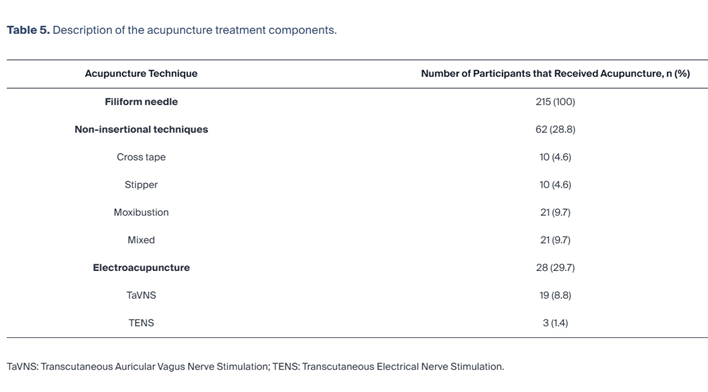
Tabla 5. Descripción de los componentes del tratamiento de acupuntura.
3.3.2. Aromaterapia
Se recomendaron tratamientos de aromaterapia a 114 pacientes, quienes (el 100%) aceptaron y participaron en una única sesión informativa. Esta sesión proporcionó instrucciones específicas sobre el uso de la aromaterapia para aliviar las toxicidades relacionadas con el cáncer o su tratamiento, como náuseas, dolor y ansiedad.
3.3.3. Reflexología
Se recomendó reflexología a 134 participantes, de los cuales 129 (96,1%) aceptaron el tratamiento. A pesar de las restricciones impuestas por el SARS-CoV-2, el equipo de reflexología realizó un total de 414 sesiones durante dos años.
4. Discusión
La medicina integrativa combina tratamientos convencionales con terapias complementarias para abordar de forma integral las necesidades físicas y emocionales de los pacientes. En oncología pediátrica, este enfoque facilita el manejo de los síntomas y mejora la calidad de vida, algo que muchas familias buscan cada vez más [ 30 ]. La Unidad de Oncología Pediátrica Integrativa del Pediatric Cancer Center Barcelona se diseñó con este objetivo, ofreciendo terapias como acupuntura, aromaterapia y reflexología como complemento a la atención estándar.
Los hallazgos de nuestro estudio demuestran un alto nivel de aceptación y viabilidad de implementar una Unidad de Oncología Pediátrica Integrativa dentro de un modelo de atención integral en un centro oncológico pediátrico, con una tasa de rechazo global de tan solo el 4,77 %. En cuanto a los motivos de consulta, la acupuntura y la aromaterapia se utilizaron predominantemente para el manejo de náuseas y vómitos inducidos por quimioterapia, trastornos de la motilidad gastrointestinal, dolor (incluido el dolor neuropático y el relacionado con inmunoterapia) y estrés o ansiedad. El uso de estas terapias demostró adaptabilidad a un amplio espectro de síntomas, lo que refleja su versatilidad para abordar las dimensiones físicas y psicológicas de la atención. La acupuntura fue la terapia más ofrecida (52,42 % de los pacientes) y tuvo una alta tasa de aceptación (94,7 %), seguida de la aromaterapia, con una tasa de aceptación perfecta del 100 %. Esto sugiere que estas intervenciones fueron especialmente bien recibidas para el alivio de los síntomas y el manejo del estrés.
Hasta donde sabemos, este es uno de los primeros estudios que evalúa la aceptabilidad de las terapias complementarias en el ámbito de la oncología pediátrica. Estas bajas tasas de rechazo ponen de manifiesto la creciente disposición de las familias a explorar enfoques integrales, especialmente cuando estas terapias se integran perfectamente en la estructura asistencial por profesionales capacitados, lo que reduce las preocupaciones sobre seguridad, accesibilidad o costos adicionales.
Un estudio previo realizado por Lim et al. en Singapur en 2006 evaluó la prevalencia del uso de medicina complementaria y alternativa (MCA) entre pacientes pediátricos con cáncer, informando que el 67,1% de los pacientes había utilizado al menos un tipo de terapia [ 31 ]. Sin embargo, una distinción notable de nuestro estudio es que las terapias complementarias se ofrecieron y administraron dentro del mismo hospital por profesionales de la salud experimentados sin costo adicional para los pacientes. Este enfoque integrado es probablemente un factor clave que contribuye a la mayor tasa de aceptación de nuestro estudio. Como se enfatizó en estudios anteriores, la integración de servicios de atención médica y la competencia profesional son determinantes cruciales de la satisfacción del paciente, lo que subraya el valor de integrar estos servicios dentro de los modelos de atención hospitalaria para mejorar la confianza y la accesibilidad [ 32 ].
De manera similar, un estudio de 2017 realizado en el Centro Médico de la Universidad de Columbia en los Estados Unidos informó una tasa de aceptación del 54% de la acupuntura entre 90 niños sin experiencia en acupuntura que recibían tratamiento contra el cáncer [ 33 ]. Por el contrario, nuestro estudio observó una tasa de aceptación mucho más alta del 94,7%. Esta discrepancia podría atribuirse al uso de varias estrategias de acupuntura en nuestro entorno, como técnicas indoloras con punción mínima utilizando agujas semipermanentes, así como métodos no invasivos como cinta cruzada, punción con cinta adhesiva, moxibustión y estimulación nerviosa eléctrica transcutánea (TENS). Además, las sesiones de acupuntura en nuestro estudio fueron proporcionadas por un acupunturista pediatra senior, lo que puede haber contribuido a un mayor nivel de confianza entre los pacientes y sus familias, lo que lleva a una mayor aceptación del tratamiento. La evidencia sugiere que la experiencia del proveedor y la comunicación interpersonal mejoran significativamente la satisfacción del paciente, particularmente en poblaciones sensibles como los pacientes pediátricos [ 32 ]. Estos hallazgos resaltan la importancia de adaptar las terapias complementarias a la población pediátrica, garantizando tanto la comodidad física como la tranquilidad emocional mediante enfoques que minimicen la invasividad y generen confianza.
El estudio de Lim et al. también encontró que el 55,1% de los padres no habían discutido su uso de CAM con el médico de su hijo, lo que plantea riesgos potenciales debido a la falta de atención coordinada [ 31 ]. El modelo UOPI aborda directamente este problema al brindar servicios de CAM a través de proveedores de atención médica altamente capacitados que trabajan en estrecha colaboración con oncólogos y son parte del equipo multidisciplinario. Esta colaboración mejora la seguridad y la satisfacción del paciente, ya que garantiza que las terapias complementarias se integren en el plan de tratamiento general del paciente. La implementación de modelos similares de atención integral en los Estados Unidos ha demostrado resultados positivos, que sirvieron de inspiración para nuestra propia unidad [ 7 , 34 ]. Al fomentar la comunicación abierta y la colaboración entre los proveedores de atención médica, las unidades integrales como la UOPI pueden mitigar los riesgos asociados con el uso no regulado de la terapia complementaria, como las posibles interacciones con los tratamientos convencionales, las intervenciones médicas esenciales retrasadas y la exposición a prácticas inseguras [ 35 ], al tiempo que promueven un enfoque más cohesivo para la atención.
A pesar de los resultados positivos, este estudio presenta varias limitaciones. En primer lugar, la pandemia de COVID-19 impuso restricciones significativas a nuestra capacidad para realizar visitas presenciales. Se suspendieron las sesiones de reflexología y las intervenciones de acupuntura se limitaron a las estrictamente necesarias para minimizar el riesgo de exposición del paciente al virus. Estos cambios probablemente afectaron los datos de atención al paciente que recopilamos y podrían no reflejar con precisión la utilización del servicio en la era pospandémica. En segundo lugar, la naturaleza retrospectiva de nuestro estudio restringió el alcance de los factores que se pudieron analizar. No se pudieron evaluar variables como el nivel educativo de los pacientes, su situación laboral, el tipo de empleo ni la gravedad de los síntomas. Además, no se registraron los resultados informados por los pacientes, como la satisfacción o los beneficios percibidos de las terapias. Registrar estos resultados en futuros estudios prospectivos será esencial para comprender el alcance completo de los beneficios e identificar áreas de mejora en la prestación de servicios.
La inclusión de adultos jóvenes en transición desde la atención oncológica pediátrica también merece atención. Estos pacientes, de hasta 34 años de edad, pueden presentar cánceres del desarrollo que suelen tratarse en entornos pediátricos. La inclusión de adultos jóvenes puede haber influido en las tasas de aceptación, ya que el proceso de consentimiento difiere para los menores (que requieren el consentimiento de sus padres) en comparación con los adultos (que otorgan su consentimiento de forma independiente). Sin embargo, dada la distribución por edades, la mayoría de los pacientes eran pediátricos, y la mayoría de los participantes eran menores de 18 años. Por lo tanto, no consideramos que esto sea un problema significativo para la interpretación de los resultados.
Además, si bien las tasas de aceptación de las terapias complementarias fueron altas, los beneficios a corto y largo plazo, así como los posibles efectos adversos de estos tratamientos, siguen siendo áreas que requieren mayor investigación en la población oncológica pediátrica. Las investigaciones futuras deberían priorizar los estudios longitudinales para evaluar el impacto sostenido de las terapias complementarias en los resultados clínicos, la calidad de vida y la salud psicosocial, así como las posibles interacciones con los tratamientos oncológicos convencionales. Asimismo, la incorporación de las opiniones de los pacientes y sus familias puede aportar información valiosa para optimizar los modelos de oncología integrativa y ampliar su implementación.
5. Conclusiones
Las altas tasas de aceptación de las terapias complementarias de la UOPI, con más del 94 % para la acupuntura y la reflexología y el 100 % para la aromaterapia, sugieren que la oncología integrativa puede incorporarse con éxito a la atención oncológica pediátrica. Estas terapias se ofrecieron principalmente en planta, hospital de día y consulta externa, lo que refleja su integración en diversos entornos de atención y etapas clínicas.
Además de las altas tasas de aceptación, este estudio destaca hallazgos importantes sobre los motivos de consulta y los tipos de intervenciones ofrecidas. La acupuntura y la aromaterapia se utilizaron con mayor frecuencia para tratar las náuseas y los vómitos inducidos por la quimioterapia, los trastornos de la motilidad gastrointestinal, el manejo del dolor (incluido el dolor neuropático, el relacionado con la inmunoterapia y el dolor musculoesquelético) y el estrés/ansiedad. La aromaterapia también se aplicó para afecciones como el insomnio, problemas dermatológicos y síntomas respiratorios. Estos hallazgos demuestran la amplia aplicabilidad de estas terapias para el manejo de los síntomas en pacientes oncológicos pediátricos.
Las investigaciones futuras deben centrarse en la eficacia, la seguridad y los resultados a largo plazo de estas terapias, así como en la identificación de las mejores prácticas para su implementación en diversos entornos sanitarios. Estos estudios serán cruciales para establecer directrices basadas en la evidencia y garantizar que las terapias complementarias se utilicen de forma eficaz y segura en oncología pediátrica. En última instancia, este enfoque puede contribuir a un modelo de atención más holístico y centrado en el paciente que satisfaga mejor las necesidades de los pacientes pediátricos con cáncer y sus familias.