Diagnóstico y tratamiento estructurados
Dtsch Arztebl Int 2025; 122: 137-44 . DOI: 10.3238/arztebl.m2025.0019
Börner, N ; Kappenberger, AS ; Weber, S ; Scholz, F ; Kazmierczak, P ; Werner, J.
Antecedentes : El abdomen agudo es una entidad clínica potencialmente mortal que requiere una evaluación diagnóstica inmediata y un tratamiento adecuado. Entre el 15 y el 20 % de los pacientes de salas de emergencia con dolor abdominal agudo necesitan tratamiento intervencionista o quirúrgico.
Métodos : Esta revisión narrativa se basa en publicaciones recuperadas mediante una búsqueda en PubMed, libros de texto y guías actuales y la experiencia personal de los autores.
Resultados : El abdomen agudo se presenta con la aparición repentina de dolor abdominal de máxima intensidad, a veces con defensa, y a menudo con deterioro del bienestar general, que puede llegar a manifestaciones de shock. Sus causas más comunes, además del dolor abdominal inespecífico (30-41%), son la apendicitis aguda (8-30%), la colecistitis (9-11%) y el íleo (4-5%). El diagnóstico se establece mediante la historia clínica y el examen físico, pruebas de laboratorio, estudios de imagen y, en algunos casos, laparoscopia exploratoria. El abdomen agudo es generalmente una afección quirúrgica, pero a menudo requiere tratamiento y seguimiento interdisciplinarios y multimodales. Conlleva una mortalidad del 2% al 12%, y la cifra aumenta con cada hora transcurrida hasta que se proporciona el tratamiento específico.
Conclusión : El diagnóstico y el tratamiento estructurados, controlados por la calidad, rápidos y específicos reducen notablemente la morbilidad y la mortalidad de los pacientes que presentan abdomen agudo.
El abdomen agudo es una emergencia potencialmente mortal. Entre el 5 y el 12 % de todos los pacientes que se presentan a los servicios de urgencias se quejan de dolor abdominal agudo ( 1 , e1 , e2 ). Entre este gran número de pacientes, es esencial identificar a los que tienen un abdomen agudo. Entre el 15 y el 20 % de los pacientes que se presentan con dolor abdominal agudo necesitan una intervención u operación ( 2 , e1 ). La mortalidad de la cirugía abdominal de urgencia sigue siendo alta, del 2 al 12 % ( 3 , 4 ), y la situación clínica del abdomen agudo requiere una evaluación diagnóstica inmediata y un tratamiento adecuado. El tratamiento rápido puede salvar la vida del paciente y minimizar las complicaciones posteriores. En este artículo, describimos las medidas diagnósticas y terapéuticas que se deben tomar desde el momento de la presentación hasta el tratamiento quirúrgico, si es necesario. Se proporcionan dos ilustraciones de casos electrónicos para las situaciones particulares de isquemia mesentérica aguda y diverticulitis sigmoidea perforada .

Caja electrónica
Debido a la alta mortalidad de la isquemia mesentérica aguda, las guías internacionales contienen las siguientes recomendaciones
Definición
El término «abdomen agudo» se refiere a un dolor abdominal intenso de inicio repentino, posiblemente acompañado de defensa (contracción involuntaria de los músculos de la pared abdominal para reducir el dolor). El abdomen agudo es un síndrome clínico y no un diagnóstico en sí mismo. Sus variantes van desde un abdomen subagudo hasta un abdomen agudo fulminante en sentido estricto. Los pacientes con abdomen agudo presentan un bienestar general notablemente reducido y pueden sufrir descompensación circulatoria y síntomas de shock.
Dolor abdominal agudo: contacto inicial con el paciente
Existen procedimientos especiales y sistemáticos que deben seguirse en el examen inicial de varios sistemas del cuerpo, incluido el abdomen.
Historia
La historia clínica del paciente con un abdomen agudo es de crucial importancia en la evaluación diagnóstica; debe obtenerse directamente del paciente y/o de cualquier acompañante. Primero, se deben preguntar las características precisas del dolor: su inicio, duración, sitio, intensidad y naturaleza (p. ej., agudo, sordo, cólico). El dolor a menudo puede caracterizarse como visceral o somático. El dolor visceral tiende a ser sordo, profundo, difuso y a menudo similar a un calambre. Varía en intensidad y es difícil de localizar. Por lo general, se debe al estiramiento de las vísceras huecas, espasmos o tensión repentina en las cápsulas de los órganos (p. ej., cólico biliar, cólico ureteral, dolor por tensión de la cápsula hepática) ( 5 ). El dolor somático, por otro lado, tiene una calidad aguda y ardiente y en la mayoría de los casos es fácil de localizar. Por lo general, es causado por inflamación, p. ej., perforación de órganos, apendicitis, colecistitis, peritonitis, etc., o lesión de un órgano abdominal ( 6 ). También se debe preguntar al paciente si el dolor ha remitido, como suele ocurrir en la apendicitis, por ejemplo, y sobre cualquier factor que lo alivie o exacerbe. Se deben registrar los síntomas acompañantes, como anorexia, náuseas, vómitos, fiebre, diarrea o estreñimiento, así como el historial médico y los antecedentes médicos. Incluso con la profusión de pruebas diagnósticas disponibles en la actualidad, una anamnesis detallada sigue siendo clave para un diagnóstico rápido y la instauración del tratamiento adecuado ( 7 ).
Examen físico
El paciente debe estar en decúbito supino sobre la cama, camilla o mesa de exploración. La exploración abdominal comienza con una inspección visual, que puede revelar indicios de afecciones subyacentes preexistentes (p. ej., signos cutáneos de hepatopatía), pero principalmente proporciona evidencia del estado nutricional del paciente, el grado de distensión abdominal y cualquier cicatriz de cirugías previas. A continuación, se realiza una auscultación con estetoscopio en los cuatro cuadrantes abdominales para detectar cualquier alteración de la motilidad abdominal. A continuación, se utiliza la percusión para detectar el dolor como signo peritoneal (variante: dolor a la vibración) (Recuadro 1).

Caja 1
Defensa abdominal / signos peritoneales
Finalmente, se palpa minuciosamente el abdomen. La localización precisa del dolor a la palpación puede orientar el diagnóstico. Cabe destacar que la administración temprana de analgésicos es esencial en pacientes con abdomen agudo. Estos pueden administrarse antes de establecer el diagnóstico, ya que se sabe que no dificultan la evaluación clínica ( 8 ) (Tabla 1) ( 9 ).

Tabla 1
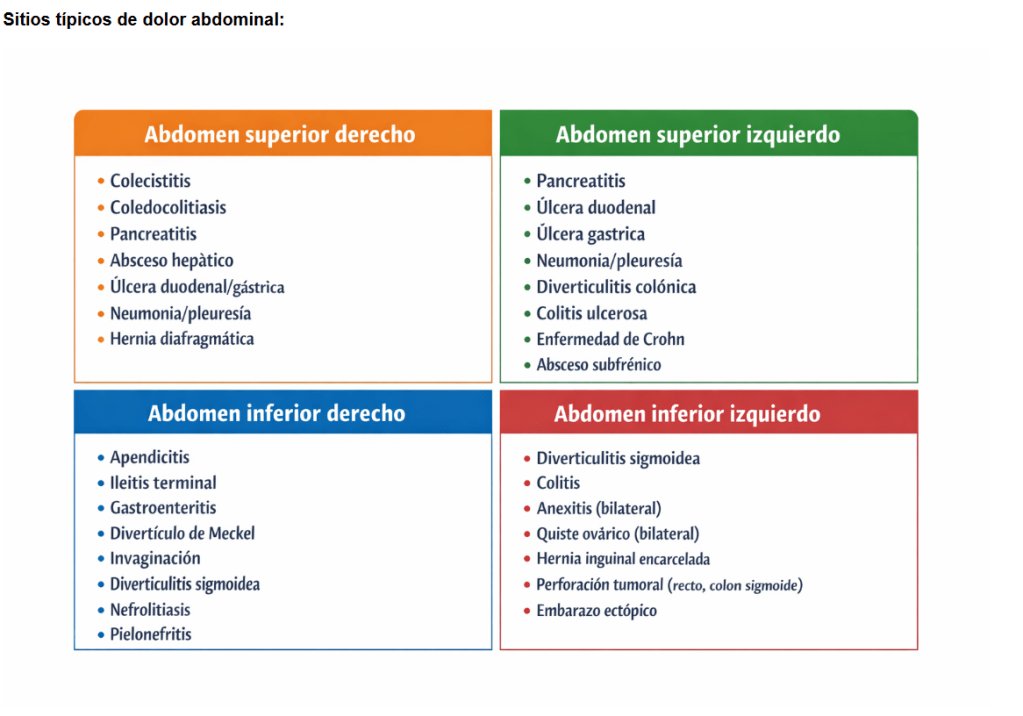
Sitios típicos de dolor abdominal
Desde finales del siglo XIX se han introducido muchos términos médicos específicos para los sitios y tipos típicos de dolor abdominal . Algunos se han incorporado al lenguaje médico común y todavía se pueden utilizar en la actualidad. Por ejemplo, el punto de McBurney (descrito en 1889) tiene una especificidad del 50% al 80% y una sensibilidad de hasta el 45%, mientras que el signo de Murphy (descrito en 1903) tiene una especificidad del 62% al 97% y una sensibilidad del 47% al 96% ( e3 ). Se puede realizar un diagnóstico correcto basándose en una historia clínica y un examen físico realizados correctamente, con una especificidad del 41% y una sensibilidad del 88%, lo que reduce la necesidad de realizar más pruebas diagnósticas y ahorra tiempo ( 10 ). La apendicitis aguda es un ejemplo típico. Otros procedimientos de diagnóstico por imágenes, como la tomografía computarizada (TC) del abdomen, confirman el diagnóstico clínico en más del 70% de los casos ( e4 ).
Estado general de salud
No existe una definición universalmente aceptada para un estado general de salud deteriorado, pero los pacientes con un abdomen agudo a menudo muestran debilidad generalizada, agotamiento, fatiga y deterioro del rendimiento físico y mental. Un estado general de salud deteriorado a menudo también es el signo inicial no específico de inflamación o sepsis incipiente. Los estudios de Bingisser et al. han demostrado que los pacientes críticos que inicialmente presentan debilidad generalizada o agotamiento como su principal síntoma no específico tienen una mayor mortalidad ( 11 , e5 ). Hasta el 66% de los pacientes quirúrgicos con el cuadro clínico de sepsis tienen su foco séptico en el abdomen ( 12 , e6 ). La sepsis abdominal se asocia con una mortalidad de hasta el 26%, que aumenta hasta el 43% si se retrasa el tratamiento ( 13 , 14 , e7 ). Por lo tanto, la pregunta sobre si hay sepsis debe hacerse de forma rutinaria y evaluarse con la ayuda de puntuaciones establecidas internacionalmente, como la puntuación SOFA o la puntuación qSOFA simplificada (estado mental alterado [Escala de coma de Glasgow < 15], frecuencia respiratoria ≥ 22/min, presión arterial sistólica ≤ 100 mmHg) (Cuadro 2) ( 12 , 15 ) .

Caja 2
“Banderas rojas”: señales de advertencia combinadas
Causas del abdomen agudo
La incidencia del abdomen agudo es de alrededor de 5-7/1000 personas por año ( 16 ). Entre el 5% y el 12% de todos los pacientes que se presentan al departamento de urgencias tienen dolor abdominal agudo, y hasta un tercio de estos pacientes necesitan tratamiento de emergencia ( 16 , e1 , e2 ). En este artículo, no proporcionamos ninguna discusión por separado de casos pediátricos y geriátricos, sino que nos centramos en las causas más comunes en la medicina de adultos. Aparte del dolor abdominal inespecífico, estas incluyen afecciones inflamatorias agudas como apendicitis, colecistitis, pancreatitis y diverticulitis, así como alteraciones de la motilidad gastrointestinal y úlceras gastroduodenales perforadas. Otras causas incluyen enfermedades ginecológicas y urológicas, traumatismo abdominal y tumores en la cavidad abdominal. Las causas del abdomen agudo y del dolor abdominal agudo se enumeran en la Tabla 2 .
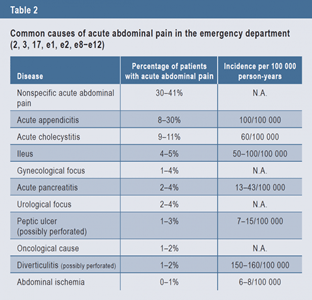
Tabla 2
Causas comunes de dolor abdominal agudo en el servicio de urgencias
Otros diagnósticos diferenciales importantes
Además de los procesos agudos en el abdomen, las enfermedades torácicas también pueden presentarse con los síntomas típicos de un abdomen agudo y deben considerarse en el diagnóstico diferencial. Estas incluyen disección aórtica, embolia pulmonar, infarto de miocardio, neumonía con posible pleuritis concomitante. La historia clínica (tos productiva o improductiva, disnea, factores de riesgo cardiovascular, irradiación y carácter del dolor), los hallazgos electrocardiográficos y de laboratorio, y las imágenes torácicas son esenciales para un diagnóstico rápido. En raras ocasiones, un abdomen agudo puede deberse a una enfermedad puramente médica, como la cetoacidosis diabética o una crisis addisoniana ( 18 ).
Evaluación diagnóstica
Pruebas de laboratorio
Las pruebas de laboratorio deben realizarse en paralelo al examen físico.
Análisis de gases en sangre
El análisis de gases en sangre venosa (AVGV) siempre debe realizarse en la primera consulta en urgencias. Es un elemento importante en la evaluación de pacientes con dolor abdominal agudo. Los electrolitos, el estado ácido-base con brecha aniónica y la glucemia pueden proporcionar indicios sobre la causa de la afección, así como un indicador de su gravedad. Los niveles de hemoglobina y lactato sérico son útiles para la investigación de posibles hemorragias o isquemias ( 6 ).
Pruebas de laboratorio de emergencia
Siempre se debe obtener un perfil de laboratorio completo, con especial atención a los parámetros inflamatorios, incluyendo la proteína C reactiva (PCR), la interleucina-6 (IL-6) y la procalcitonina (PCT). El uso de marcadores séricos para el pronóstico es controvertido; estos solo se deben medir como un complemento a las pruebas habituales ( 19 , 20 , e13 ). Por ejemplo, se ha demostrado que los valores elevados de PCT tienen una sensibilidad del 75% y una especificidad del 100% para la necesidad de tratamiento quirúrgico de un abdomen agudo ( e14 , e15 ), pero Chi et al. y Salem et al. demostraron que la PCR sérica como único marcador de la gravedad de un abdomen agudo tiene poco valor diagnóstico añadido, con una especificidad del 23%–64% ( 20 , 21 ). También se ha demostrado que el uso de lactato sérico e IL-6, o de IL-6 sola, se correlaciona con el pronóstico de los pacientes con abdomen agudo (r² = 0,368, P = 0,008) ( e13 , e16 ). La especificidad para la sepsis abdominal grave fue del 83 % o 81 %, y la sensibilidad fue del 100 % o 87 % (lactato sérico e IL-6; IL-6 sola). Actualmente no existe una recomendación estándar sobre qué parámetros inflamatorios deben medirse.
Las pruebas de laboratorio exhaustivas también deben incluir pruebas específicas para cada órgano, como la amilasa y la lipasa para el páncreas. El consenso actual sostiene que la lipasa es superior a la amilasa para este propósito y, por lo tanto, debe medirse sola ( 22 , 23 , e17 ). Otras pruebas necesarias incluyen las transaminasas (transaminasa glutámico oxalacética [GOT] y transaminasa glutámico pirúvica [GPT]), los parámetros de colestasis (bilirrubina, gamma-glutamiltransferasa [γ-GT] y fosfatasa alcalina [AP]), así como los parámetros de retención renal (creatinina y urea) ( e18 , e19 ). También deben medirse los parámetros de coagulación: en Europa, estos generalmente incluyen la prueba rápida, el índice internacional normalizado (INR) y el tiempo de tromboplastina parcial (pTT). Las anomalías en las pruebas de coagulación se correlacionan con la gravedad y el pronóstico del abdomen agudo ( 13 , e6 , e20 ). Los valores de laboratorio ayudan a diagnosticar la causa del abdomen agudo e informan sobre la posible disfunción de otros sistemas orgánicos ( e21 ). Se debe determinar el tipo de sangre y realizar pruebas de cribado a todos los pacientes con abdomen agudo debido a la posible necesidad de una transfusión sanguínea.
Además de los análisis de sangre, se deben realizar análisis de orina y urocultivos de forma rutinaria en mujeres en edad fértil, junto con una prueba de embarazo. Dependiendo del cuadro clínico, podrían estar indicadas pruebas específicas adicionales, como la troponina si se sospecha isquemia miocárdica.
Estudios de imagen
La historia clínica, la exploración física (incluyendo las constantes vitales) y las pruebas de laboratorio a menudo no son suficientes para delimitar el diagnóstico diferencial del abdomen agudo. Los estudios de imagen avanzados pueden aportar más pistas sobre la causa subyacente (Recuadro 3) ( e22 ).

Caja 3
Estudios de imagen para la evaluación diagnóstica del abdomen agudo
ecografía abdominal
La ecografía abdominal es el estudio de imagen de primera elección para el abdomen agudo. Es ampliamente disponible y se realiza rápidamente, puede utilizarse directamente a la cabecera del paciente y no implica exposición a radiación. Se puede obtener una evaluación inicial con la ecografía FAST, una prueba en el punto de atención que evidencia de inmediato patologías potencialmente mortales, como lesiones hemorrágicas de los órganos abdominales superiores sólidos (hígado, bazo), mediante la detección de líquido libre intraabdominal. En particular, en pacientes hemodinámicamente inestables, la ecografía FAST puede acortar el tiempo para el diagnóstico correcto y el tratamiento causalmente dirigido ( 24 ).
En el 53-83% de los casos, la ecografía abdominal detallada combinada con la historia y el examen físico puede arrojar el diagnóstico correcto. Las causas clásicas del abdomen agudo, incluyendo colecistitis, apendicitis y diverticulitis sigmoidea, pueden diagnosticarse de manera confiable mediante ecografía hasta en el 70% de los casos, obviando la necesidad de estudios de imagen adicionales con exposición a radiación ( 25 ). La ecografía no implica exposición a radiación alguna y, por lo tanto, es el estudio de imagen de primera línea para mujeres embarazadas en particular ( 7 ). No obstante, a pesar de su fácil disponibilidad y amplia aplicabilidad, la ecografía es notablemente menos útil para el diagnóstico en los entornos de obesidad, meteorismo, aire intraperitoneal libre o cooperación deteriorada por un paciente inquieto. La calidad de la ecografía abdominal depende del examinador y las comparaciones con estudios previos a menudo son difíciles ( e22 ).
Radiografías convencionales (radiografías simples)
Dependiendo de la situación clínica, se puede realizar una radiografía simple abdominal en posición de pie o decúbito lateral izquierdo para una rápida aclaración adicional si se sospecha íleo o perforación de víscera hueca. Las radiografías simples tienen baja sensibilidad (47-56%) para perforaciones discretas con solo una pequeña cantidad de aire libre (2-5 mL) ( e22 ); tampoco aportan ninguna pista sobre el sitio de la perforación y, por lo tanto, en la mayoría de los casos, no agregan valor diagnóstico clínicamente relevante ( 25 ). Sin embargo, las radiografías simples aún desempeñan un papel en la práctica clínica habitual.
Tomografía computarizada
La TC abdominal con contraste tiene la mayor sensibilidad y especificidad de todos los estudios de imagen realizados para el abdomen agudo en el servicio de urgencias ( 9 , 24 , 25 , 26 , e22 ). Especialmente en pacientes inestables y críticos, el establecimiento inmediato del diagnóstico y la provisión de un tratamiento específico son esenciales (protocolo de sala de choque) ( e22 ). Incluso las enfermedades que son detectables por ecografía generalmente pueden evaluarse mejor y con mayor precisión mediante la TC. Por ejemplo, en la apendicitis aguda, la sensibilidad y especificidad de la TC son superiores a las de la ecografía (91% y 90% frente a 78% y 83%), aunque la TC agrega valor diagnóstico solo cuando el cuadro clínico no está claro o es atípico, o cuando el apéndice es retrocecal ( 27 ). La tomografía computarizada también proporciona información adicional valiosa en la situación de diverticulitis sigmoidea perforada cubierta con absceso, CDD («Clasificación de la enfermedad diverticular») 2a/b, y también puede servir como una ayuda de navegación para el tratamiento inicial, p. ej., drenaje de absceso guiado por TC ( e22 ). Generalmente, se debe administrar medio de contraste intravenoso, ya que la TC nativa es aproximadamente un 30% menos precisa ( 7 , 25 ) que la TC con contraste. El medio de contraste es indispensable en algunas situaciones, p. ej., la búsqueda de un sitio de sangrado activo u oclusión vascular, y mejora la sensibilidad diagnóstica en otras, p. ej., la búsqueda de un foco infeccioso o una lesión de masa. Por otro lado, los cálculos urinarios se pueden detectar sin medio de contraste ( e23 ). Los factores de riesgo para los efectos adversos de los agentes de contraste incluyen alergia específica (0,01–3% de los pacientes), hipertiroidismo (0,25–4,9%) e insuficiencia renal (<5%); Aunque poco comunes, estos factores de riesgo deben considerarse antes de cualquier tomografía computarizada (TC) ( 28 , e24 , e25 , e26 , e27 ). La decisión de administrar medio de contraste debe basarse en el diagnóstico sospechado, los antecedentes médicos y la urgencia clínica de la evaluación. Los agentes de contraste administrados por vía oral o rectal no suelen ser necesarios; solo añaden valor en situaciones especiales, como la visualización del peristaltismo intestinal o una fístula rectovesical, y de lo contrario retrasarían el diagnóstico y el tratamiento en situaciones agudas ( 29 ).
Imágenes por resonancia magnética
A pesar de la ventaja de no exponer al paciente a la radiación ionizante, la resonancia magnética (RM) desempeña solo un papel menor en la evaluación diagnóstica del abdomen agudo, ya que está menos comúnmente disponible que la ecografía y la TC, y también lleva más tiempo realizarla ( 25 , e22 ). En una paciente embarazada clínicamente estable, se puede utilizar la RM en lugar de la TC para limitar la exposición fetal a la radiación ( e28 ). Como se indica en las actuales Directrices Europeas sobre Agentes de Contraste (ESUR), la RM en mujeres embarazadas debe realizarse sin medio de contraste en todos los casos, excepto en casos excepcionales, porque la seguridad de los agentes de contraste basados en gadolinio para el feto no se ha demostrado de manera concluyente ( 28 ). Los diagnósticos diferenciales habituales del abdomen agudo en mujeres embarazadas generalmente se pueden evaluar o descartar adecuadamente con RM nativa o ecografía abdominal. A las madres lactantes se les puede administrar medios de contraste yodados y (en mujeres con función renal normal) que contengan gadolinio macrocíclico, y la lactancia materna puede continuar después, como se indica en las directrices ( 28 ).
Laparoscopia diagnóstica
La laparoscopia diagnóstica es una herramienta establecida y valiosa en la medicina de emergencia quirúrgica. Está indicada cuando la historia, el examen físico, las pruebas de laboratorio y los estudios de imagen apuntan a un problema abdominal agudo, pero el diagnóstico sigue siendo incierto. Incluso con las pruebas diagnósticas auxiliares avanzadas de la actualidad, no se puede realizar un diagnóstico preoperatorio preciso en aproximadamente una cuarta parte de los casos. La evaluación diagnóstica laparoscópica tiene una sensibilidad, especificidad y precisión del 75-100% ( 30 , 31 ). En más del 75% de los casos, el abordaje laparoscópico también permite el tratamiento inmediato ( 32 ). En la cirugía de emergencia, la laparoscopia permite una rápida toma de decisiones y el inicio inmediato del tratamiento. Es bien sabido que la mortalidad de los pacientes con abdomen agudo aumenta significativamente con cada hora transcurrida hasta el tratamiento quirúrgico ( 33 ). La laparoscopia exploratoria también reduce el número de laparotomías innecesarias, ya que la conversión a cirugía abierta es necesaria solo en el 7-10% de los casos ( 34 ). La laparoscopia diagnóstica está contraindicada en pacientes con rotura diafragmática y en aquellos con inestabilidad hemodinámica. Otras contraindicaciones relativas incluyen, entre otras, alteraciones manifiestas de la coagulación y enfermedad cardiopulmonar preexistente grave. En pacientes con antecedentes de múltiples intervenciones abdominales previas, así como en aquellos con íleo mecánico masivo y asas intestinales muy dilatadas, la laparoscopia conlleva riesgo de lesión intestinal, por lo que se debe considerar una laparotomía primaria.
La necesidad de un tratamiento rápido del abdomen agudo
Las unidades de dolor torácico (UDT) y las unidades de ictus (UCI) son componentes clave consolidados de la atención aguda, lo que permite el diagnóstico y el tratamiento rápidos de pacientes con dolor torácico agudo y trastornos neurológicos agudos, de acuerdo con las guías clínicas correspondientes ( e29 ). Su eficacia ha sido demostrada de forma concluyente.
Los pacientes con accidente cerebrovascular tienen significativamente más probabilidades de sobrevivir (21% menos de muertes) y tienen significativamente menos discapacidad al año (13% menos de dependencia de otros) si son tratados en una unidad de accidente cerebrovascular ( 35 ). Del mismo modo, las CPU que se han establecido en Alemania desde 2008 han disminuido significativamente la mortalidad, la morbilidad y la duración de la estancia hospitalaria de los pacientes con dolor torácico ( 35 , e29 , e30 ). La evidencia análoga sugiere que el tratamiento rápido de los pacientes con un abdomen agudo puede producir mejores resultados. Hay varias herramientas establecidas internacionalmente para la evaluación inicial en el departamento de emergencias ( 36 , e31 ), cuyo uso para todos los pacientes con un abdomen agudo sería deseable. Una de estas herramientas es el Índice de Gravedad de Emergencia (ESI): los pacientes con ESI 1 necesitan tratamiento inmediato; para aquellos con ESI 2, las medidas terapéuticas iniciales, incluida la monitorización continua, deben comenzar sin demora y la evaluación por parte de un médico debe realizarse dentro de los 10 minutos. A los pacientes con sospecha de abdomen agudo siempre se les debe asignar ESI 1 o 2 ( 37 ).
A pesar de la existencia de estas herramientas, hay evidencia de que el diagnóstico y el tratamiento aún suelen retrasarse. Por ejemplo, la National Confidential Enquiry into Patient Outcome and Death (NCEPOD) en el Reino Unido reveló que el 22% de los pacientes quirúrgicos de emergencia cuyos casos se estudiaron no recibieron una intervención quirúrgica oportuna. Los retrasos ocurrieron particularmente en la decisión de operar, el acceso a imágenes diagnósticas y la disponibilidad de una sala de operaciones de emergencia. Se sabe que tales retrasos aumentan la mortalidad y la morbilidad ( e32 , e33 ). Múltiples estudios han demostrado que la atención estructurada, rápida y con control de calidad de los pacientes con abdomen agudo puede reducir significativamente la mortalidad ( 38 , 39 , e34 ).
La figura muestra el tiempo ideal desde la presentación de un paciente con abdomen agudo . No debe haber demoras en el tratamiento debido a una observación prolongada ni a pruebas diagnósticas innecesarias no concluyentes. ( 7 , 33 , 40 , e12 , e32 , e33 ).
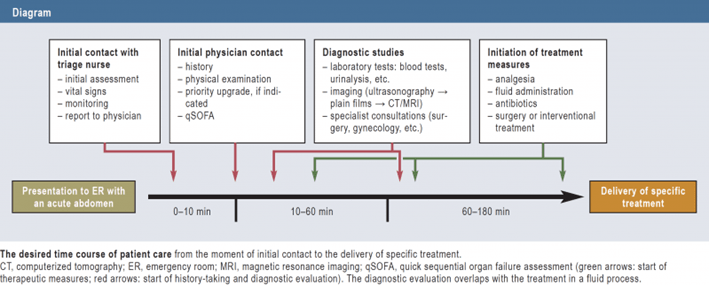
El tiempo deseado de atención al paciente desde el momento del contacto inicial hasta la administración del tratamiento específico
Descripción general
El abdomen agudo tiene múltiples causas: quirúrgicas, médicas, ginecológicas y/o urológicas. Su mortalidad oscila entre el 2 y el 12 %. El paciente con abdomen agudo siempre debe recibir una evaluación inicial de alta prioridad (ESI 1 o 2) y ser atendido por un médico en los 10 minutos siguientes. Una anamnesis y una exploración física correctas pueden reducir significativamente la necesidad de pruebas diagnósticas adicionales. La TC abdominal con contraste es el método estándar para la obtención de imágenes de urgencia del abdomen agudo, con la mayor sensibilidad (91 %) y especificidad (90 %) de todos los estudios de imagen. La laparoscopia permite una rápida toma de decisiones y el inicio inmediato del tratamiento adecuado. La mortalidad de los pacientes con abdomen agudo aumenta con cada hora de retraso hasta el tratamiento quirúrgico adecuado. Una atención estructurada y con control de calidad, y una consulta rápida con un cirujano (en un plazo de 60 minutos) pueden reducir la mortalidad y la morbilidad de los pacientes con abdomen agudo.