Milstein R. Schreyogg J.
Los sistemas de pago DRG establecen incentivos claros para los hospitales sobre cómo brindar atención [10] . Asignan a cada paciente a un grupo según su diagnóstico principal, lo que se traduce en un pago que debe reflejar la intensidad de costos del tratamiento del paciente y cubrir todos los servicios relacionados con el tratamiento. El pago se ajusta por factores adicionales, como edad, sexo, comorbilidades, procedimientos, peso al nacer y horas de ventilación, para reflejar las diferencias en costos e intensidad de recursos [11] . Bajo este tipo de sistema de pago, tratar a más pacientes se traduce en mayores ingresos. Por lo tanto, los hospitales tienen un fuerte incentivo para aumentar el número de pacientes que tratan, lo que puede reducir los tiempos de espera. Los hospitales también tienen incentivos para acortar la duración de la estadía para liberar capacidad para nuevos pacientes.
Los países han buscado utilizar la estructura de incentivos de los pagos DRG para superar las deficiencias de sus sistemas de pago anteriores, independientemente de sus puntos de partida. Los DRG se desarrollaron en Yale en 1967 [ 12 ], se introdujeron en varios hospitales de Connecticut y Pensilvania a finales de la década de 1970 [ [13] , [14] , [15] ], y se convirtieron en el sistema de pago principal para Medicare en 1983, con Medicaid y otros planes, como Blue Shield Blue Cross, siguiendo pronto el ejemplo [ [16] , [17] , [18] ]. En los EE. UU., reemplazaron el sistema de pago por servicio y se suponía que reducirían los costos y aumentarían la actividad sin comprometer la calidad de la atención. Los resultados iniciales de los EE. UU. parecieron exitosos: los sistemas de pago DRG parecieron conducir a menores costos, estancias más cortas y mayor eficiencia sin comprometer la calidad [ [19] , [20] , [21] , [22] ]. Esto invitó a otras naciones, incluidas la mayoría de los países de la OCDE (véase la figura 1 ), a seguir el ejemplo de Estados Unidos, aunque partiendo de diferentes puntos de vista.
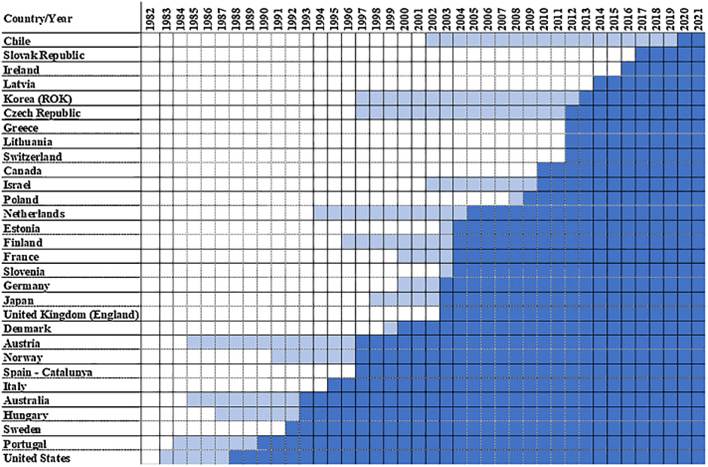
Figura 1. Introducción de los sistemas DRG para fines de pago en los países de la OCDE.
Nota: Azul claro: Fase piloto. Los siguientes países de la OCDE no utilizan sistemas de pago DRG: Bélgica, Colombia, Islandia, Luxemburgo, México, Nueva Zelanda, España (depende de la región), Turquía, Reino Unido (Irlanda del Norte), Reino Unido (Escocia) y Reino Unido (Gales). En Japón, los hospitales pueden elegir entre el sistema DPC basado en DRG y el sistema de pago por servicio. Israel y Japón utilizan un sistema basado en procedimientos. Para consultar las fuentes, véase el Suplemento 1.
Sin embargo, evaluaciones más recientes de los sistemas de pago DRG y varias décadas de experiencia han comenzado a revelar efectos secundarios negativos. Primero, los sistemas de pago DRG pueden generar demanda inducida por el proveedor y aumentar el volumen más allá de lo médicamente necesario [ 10 , 23 ]. Segundo, pueden incentivar a los hospitales a modificar las decisiones de tratamiento médico, lo que potencialmente compromete el bienestar del paciente [ 5 , [24] , [25] , [26] ]. Tercero, los sistemas de pago DRG pueden generar gastos innecesarios debido a la sobrecodificación, que ocurre cuando los hospitales codifican a los pacientes como más enfermos de lo que realmente están para recibir pagos mayores [ [27] , [28] , [29] , [30] ].
Los esfuerzos anteriores para abordar estas deficiencias modificando los sistemas de pago existentes han tenido un rendimiento inferior al potencial y también han generado efectos secundarios negativos.
Primero, los países respondieron a los aumentos en el gasto y el volumen introduciendo límites de gasto y deducciones de precios. Por ejemplo, Francia define objetivos de gasto anuales y ajusta los precios en consecuencia. Esto ha ralentizado los aumentos del gasto, pero ha recibido críticas porque los ajustes de precios no reflejan los cambios en los costos de la atención médica [ 31 , 32 ].
Segundo, los sistemas de pago DRG ignoran la calidad de la atención. Como resultado, varios países de la OCDE han introducido programas de pago por desempeño para vincular una parte de sus pagos al desempeño de calidad . Sin embargo, las evaluaciones indican que muchos programas no han logrado mejoras significativas, al tiempo que han aumentado la carga administrativa para los hospitales, discriminan sistemáticamente a los proveedores de la red de seguridad y aumentan las disparidades raciales [ 33 , 34 ]. Aún no está claro si los beneficios de los programas superan sus consecuencias negativas.
Tercero, los países han introducido y fortalecido medios adicionales de competencia, como la elección de hospital y la transparencia de calidad y precio, para mejorar la calidad de la atención al tiempo que contienen los costos. Los resultados, sin embargo, han sido mixtos e inconclusos, con evidencia de EE. UU. e Inglaterra más favorable que la de otros países de la OCDE [ [35] , [36] , [37] , [38] ]. Además, la competencia es altamente vulnerable a las fusiones y podría ser difícil de mantener en áreas rurales que han experimentado oleadas de cierres de hospitales [ [38] , [39] , [40] , [41] ]. Más recientemente, varios países, en busca de estrategias más integrales, han comenzado a alejarse de los sistemas de pago DRG como mecanismo dominante de pago y están revisando sus sistemas de pago de hospitalización en su conjunto [ 1 , 8 , 42 , 43 ].

Reflejos
- Los países de altos ingresos están dejando de utilizar los GRD (Grupos Relacionados con el Diagnóstico) como principal sistema de pago hospitalario.
- Estas reformas reflejan un cambio de enfoque, pasando del volumen al valor.
- La magnitud y el alcance de estas reformas varían entre países.
- Las evaluaciones son escasas y apuntan a resultados dispares.
Contexto
En los países miembros de la Organización para la Cooperación y el Desarrollo Económicos (OCDE), los responsables políticos buscan nuevas formas de remunerar a los hospitales por la atención hospitalaria, con el objetivo de pasar de un modelo basado en el volumen a uno basado en el valor. Este documento ofrece una visión general de las últimas reformas y la evidencia disponible hasta la fecha.
Métodos
Se analizaron las reformas de los sistemas de pago DRG en 10 países de altos ingresos: Australia, Austria, Canadá (Ontario), Dinamarca, Francia, Alemania, Noruega, Polonia, el Reino Unido (Inglaterra) y Estados Unidos.
Principales Tendencias Observadas
Se identificaron cuatro tendencias de reforma entre los países estudiados:
- Reducción en la proporción total de pagos por hospitalización basados en DRG.
- Pagos adicionales para hospitales rurales o su exclusión del sistema DRG.
- Pagos por episodio, utilizando un precio único para pagar a los proveedores por todos los servicios prestados a lo largo de la trayectoria del paciente.
- Incentivos financieros para trasladar la prestación de atención a entornos menos costosos.
Algunos países han combinado estas medidas con ajustes financieros para la calidad de la atención. Estas reformas evidencian un cambio de enfoque, alejándose de la actividad y la eficiencia hacia un conjunto diversificado de objetivos, y reflejan esfuerzos por frenar el aumento del gasto en salud mientras se mejora la calidad de la atención. Cuando se dispone de evaluaciones, la evidencia indica un éxito desigual en la mejora de la calidad de la atención y la reducción de costos y gastos.
Introducción
Los países de altos ingresos buscan nuevas formas de pagar a los hospitales, motivados por la reducción de los presupuestos financieros, experiencias mixtas con los sistemas de pago actuales y una mejor comprensión de sus efectos negativos gracias a investigaciones adicionales y mejores datos. El objetivo es mejorar la calidad de la atención y reducir los gastos, lo que comúnmente se denomina atención basada en el valor.
La forma en que se paga a los hospitales tiene efectos directos en cómo prestan atención, y los gastos hospitalarios representan una gran proporción del gasto total en salud en los países de la OCDE. Actualmente, la mayoría utiliza alguna forma de financiación basada en la actividad mediante grupos relacionados con el diagnóstico (GRD). Estos sistemas recompensan a los hospitales por la actividad realizada, incentivando el aumento del volumen de atención, productividad y eficiencia. Sin embargo, también han evidenciado efectos secundarios negativos, como control de costes insuficiente, exceso de oferta de atención y falta de integración con otros servicios, mientras que su efecto en la calidad de la atención es mixto. En general, el sistema de pago DRG no ha cumplido las expectativas de quienes esperaban un avance sustancial hacia la atención basada en el valor.
Desarrollo Histórico de los DRG
Los sistemas de pago DRG establecen incentivos claros para los hospitales sobre cómo brindar atención. Asignan a cada paciente a un grupo según su diagnóstico principal, lo que se traduce en un pago que debe reflejar la intensidad de costos del tratamiento y cubrir todos los servicios relacionados. El pago se ajusta por factores como edad, sexo, comorbilidades, procedimientos, peso al nacer y horas de ventilación, para reflejar diferencias en costos e intensidad de recursos.
Bajo este sistema, tratar a más pacientes se traduce en mayores ingresos, generando incentivos para aumentar el número de pacientes tratados y acortar la duración de la estadía para liberar capacidad.
Los países han buscado utilizar la estructura de incentivos de los pagos DRG para superar las deficiencias de sus sistemas anteriores, independientemente de sus puntos de partida. Los DRG se desarrollaron en Yale en 1967, se introdujeron en hospitales de Connecticut y Pensilvania a finales de los años 70, y se convirtieron en el sistema de pago principal para Medicare en 1983. Los resultados iniciales en EE. UU. parecieron exitosos, invitando a otras naciones, incluidas la mayoría de los países de la OCDE, a seguir el ejemplo.
Evaluaciones y Reformas Recientes
Evaluaciones recientes y décadas de experiencia han revelado efectos secundarios negativos: demanda inducida por el proveedor, incentivos para modificar decisiones de tratamiento, gastos innecesarios por sobrecodificación, y problemas de calidad de atención. Los esfuerzos para abordar estas deficiencias mediante modificaciones han tenido resultados desiguales y también han generado efectos secundarios.
A partir de esta década, los países comenzaron a experimentar con cambios más integrales en la forma de pago para alinear los incentivos con un cambio hacia la atención basada en el valor.
Hasta la fecha, no existe una visión general exhaustiva de los cambios implementados en los sistemas de pago de la atención hospitalaria en los países de la OCDE y sus efectos en la prestación de cuidados. Este documento busca subsanar esta deficiencia mediante el análisis de reformas en varios países, informando sobre la variedad de diseños y puntos de intervención disponibles, y revisando evaluaciones para debatir experiencias y lecciones aprendidas.
Discusión
En toda la OCDE , los responsables políticos buscan nuevas formas de reorientar sus sistemas de pago para pacientes hospitalizados, pasando de un enfoque en el volumen a uno en el valor, mediante acuerdos de compra basados en el valor. Las reformas que identificamos reflejan esta búsqueda.
En este documento, investigamos cómo 10 países que utilizan reformas de pago logran alinear este y otros objetivos del sistema de salud con la forma en que incentivan a los hospitales. Nuestra comparación de las reformas en estos países revela cuatro tendencias generales.
En primer lugar, de los 10 países que investigamos, seis están abandonando los DRG (Grupos Relacionados con el Diagnóstico) para adoptar combinaciones de presupuestos globales y DRG, aunque cada uno en distinta medida. Algunos combinan diferentes sistemas en busca del equilibrio óptimo entre las distintas estructuras de incentivos, como Noruega, que utiliza una combinación equitativa de presupuestos globales y sistemas de pago basados en DRG. Otros, en cambio, han pasado de un sistema basado principalmente en DRG a uno basado principalmente en presupuestos globales, utilizando objetivos para prevenir efectos secundarios negativos, como la insuficiencia de la atención, la baja productividad, la baja eficiencia y los tiempos de espera prolongados. Entre estos últimos se encuentran Dinamarca, Inglaterra y algunos estados de EE. UU. Este sistema de pago conlleva riesgos para Inglaterra y Dinamarca, por ejemplo, países que han tenido problemas con largas listas de espera en el pasado. Queda por ver si los objetivos pueden prevenir activamente los efectos secundarios negativos de los presupuestos globales. Otros países, como Francia, están adoptando enfoques más mixtos y, siguiendo el ejemplo de Noruega, combinan presupuestos globales y sistemas DRG. Buscan equilibrar las diferentes estructuras de incentivos de los sistemas de pago para alinear la prestación de atención con sus objetivos generales. Es probable que esto tenga un efecto más directo en la prestación de atención y contribuya a preservar los incentivos positivos de los DRG, como los bajos tiempos de espera y la corta duración de la estancia, así como la alta actividad y eficiencia, en comparación con la combinación de presupuestos y objetivos globales.
En segundo lugar, cinco de los 10 países están introduciendo pagos adicionales o utilizando sistemas de pago completamente diferentes para pagar a tipos específicos de hospitales, predominantemente en zonas rurales, para reflejar que la estructura de incentivos de los sistemas de pago DRG podría no ser apropiada para estos. En toda la OCDE, los hospitales en zonas rurales a menudo se encuentran en desventaja debido a las menores densidades de población de sus áreas de influencia , lo que les dificulta proporcionar el volumen de servicios necesarios para cubrir sus costos [ 58 , 93 ]. Esto puede tener consecuencias negativas para las áreas afectadas, lo que resulta en un peor acceso a la atención, peores resultados y el cierre posterior de otros proveedores de atención médica [ [94] , [95] , [96] , [97] , [98] ].
Algunos países de la OCDE han respondido introduciendo políticas específicas para apoyar a los hospitales rurales, ofreciendo pagos adicionales por paciente tratado o pagos anuales a tanto alzado, o introduciendo sistemas de pago completamente diferentes [ 58 , 93 ]. Sin embargo, las evaluaciones de dichas políticas siguen siendo escasas y poco concluyentes. Por ejemplo, los pagos adicionales en Francia y Alemania son muy bajos en comparación con el presupuesto anual promedio y, por lo tanto, es poco probable que proporcionen seguridad financiera a los hospitales rurales.
Australia y algunos estados de EE. UU., como Maryland y Pensilvania, han decidido basarse en un sistema de pago completamente diferente para los hospitales rurales y están utilizando presupuestos globales. Sin embargo, si bien esto ofrece seguridad financiera a estos hospitales [ 93 ], también elimina por completo el incentivo para mantener los volúmenes, lo que podría llevar a una prestación insuficiente de atención y largos tiempos de espera. En Maryland, los presupuestos globales no se han asociado con una reducción del gasto ni con una mejora en la calidad de la atención [ 57 , 61 ]. Sin embargo, se debate si las políticas para sostener los hospitales rurales deberían generar mejoras en comparación con el simple mantenimiento de las estructuras de los proveedores.
En tercer lugar, cinco países de nuestra muestra utilizan pagos por episodio para facilitar la integración de la atención entre sectores y mejorar la eficiencia y la calidad de la atención. Existe un alto grado de heterogeneidad en el monto y el diseño de los pagos por episodio, lo que revela diferentes interpretaciones de lo que debe considerarse un episodio y para qué afecciones deben utilizarse. Las evaluaciones de EE. UU. han arrojado resultados mixtos sobre el efecto de dichos pagos en la calidad de la atención, que van desde ningún cambio hasta mejoras modestas. Además, han mostrado solo ahorros modestos, que generalmente se derivaron de reducciones en el gasto en atención postaguda. Los resultados fueron en gran medida positivos para los reemplazos articulares, pero no para otras afecciones [ 99 , 100 ], lo que sugiere que los pagos por episodio funcionan mejor para afecciones con vías de atención bien establecidas . Los responsables políticos que buscan implementar este tipo de reforma podrían considerar comenzar con pagos por episodio para reemplazos articulares de extremidades inferiores y ampliar el número de afecciones si se comprueba que dichos pagos conducen a resultados exitosos.
En cuarto lugar, encontramos que cinco países están utilizando sistemas de pago como instrumento de política para trasladar la atención del sector hospitalario al sector ambulatorio y de atención diurna para reducir gastos, liberar capacidades y mejorar la eficiencia de sus sistemas de salud. Pagan la misma tarifa por los servicios independientemente del sector en el que se realicen, pero los tipos de servicios sujetos a estos acuerdos difieren de un país a otro.
En Francia y Noruega, los proveedores reciben los mismos pagos por los servicios independientemente del entorno. En Dinamarca e Inglaterra, todos los servicios pueden realizarse teóricamente de forma ambulatoria o de atención diurna, pero en Dinamarca, la lista exacta de servicios está sujeta a acuerdos regionales.
La estrategia de Francia también condujo a un aumento sustancial de las cirugías ambulatorias , pero dependió del entorno [ 92 ].
En general, se entiende que los incentivos financieros son exitosos para trasladar la atención del sector hospitalario a entornos menos costosos, pero se producen a expensas de sobrecompensar a los proveedores que brindan atención de forma ambulatoria o de atención diurna. En Francia, por ejemplo, se encontró que los proveedores estaban sobrecompensados en un 30 % [ 101 ]. Los responsables políticos deben tener en cuenta que trasladar la atención hospitalaria a un entorno menos costoso podría llevar varios años y requerir recursos financieros adicionales para la fase de transición, y que los ahorros probablemente solo se materializarán a medio y largo plazo [ 101 ].
En quinto lugar, los países están vinculando los pagos a la calidad de la atención, por ejemplo, condicionando las posibilidades de ahorro a que un hospital haya alcanzado umbrales de calidad preestablecidos, o ajustando los precios directamente en función de si un hospital ha cumplido ciertos indicadores de calidad de la atención. Entre los programas que identificamos que habían incorporado la calidad de la atención en su sistema de pago, observamos una desviación sustancial de los programas de pago por desempeño (P4P) más tradicionales en dos aspectos. Primero, los programas P4P tradicionales aplican por separado penalizaciones o conceden pagos de bonificación al final de cada año fiscal mediante un programa específico [ 33 ]. Adolecen de una retroalimentación y trazabilidad deficientes debido al largo período entre el tratamiento del paciente y la aplicación de una penalización o un pago de bonificación. Sin embargo, los ajustes de calidad que identificamos en este documento permiten una mayor transparencia y una retroalimentación más directa, por ejemplo, ajustando los pagos por caso. Segundo, los programas P4P tradicionales utilizan principalmente medidas de proceso, y si utilizan indicadores de resultados, se basan casi exclusivamente en la readmisión a los 30 días y la mortalidad a los 30 días [ 33 ]. Los programas que identificamos en esta categoría, sin embargo, utilizaron un conjunto más diverso de indicadores, como la experiencia reportada por los pacientes y las medidas de resultados. El uso de indicadores de resultados adaptados a las especificidades de las diferentes indicaciones podría reflejar la calidad de la atención con mayor precisión, pero, por supuesto, también añade complejidad al sistema.
En resumen, nuestra revisión encontró que los 10 países de la OCDE están buscando activamente formas de ir más allá de los sistemas de pago DRG, e identificó cuatro tendencias generales en cómo lo están haciendo. Observamos que los países difieren en el grado de ambición con que planean estas reformas. Algunos países están experimentando con los primeros intentos de ir más allá del enfoque actual en la actividad del sistema de pago DRG a través de intervenciones específicas, como Austria, que busca cambiar la prestación de atención del sector de hospitalización al sector ambulatorio para un conjunto de intervenciones para redefinir las responsabilidades del sector, o Noruega, que pretende mejorar la continuidad de la atención con pagos basados en episodios. Otros países son más ambiciosos en avanzar hacia pagos basados en la población, donde un grupo de proveedores de diferentes sectores recibe un pago por brindar atención a un grupo de población más grande. Francia está experimentando con pagos basados en episodios y basados en la población en paralelo, mientras que Estados Unidos ha declarado claramente que sus reformas actuales son parte de una transición más amplia hacia sistemas de pago basados en la población [1] . Al interpretar nuestros hallazgos, conviene considerar algunas limitaciones importantes de nuestro enfoque. En primer lugar, todas las reformas descritas son, en cierto modo, únicas, debido a la diferente implementación de los sistemas DRG y su evolución a lo largo del tiempo. Por lo tanto, la generalización de un sistema a otro debe tratarse con cautela. En segundo lugar, nos centramos únicamente en el sector hospitalario. Los países también están reconsiderando cómo remunerar a otros proveedores y bienes sanitarios, como médicos generales, atención especializada ambulatoria y productos farmacéuticos . Estas reformas pueden interactuar con el sector hospitalario. En tercer lugar, limitamos nuestra búsqueda a una selección de 10 países de altos ingresos para facilitar la comparación de resultados. Sin embargo, al hacerlo, podríamos haber omitido reformas y tendencias interesantes en otros países; por lo tanto, futuros investigadores podrían ampliar nuestra revisión
Conclusión
Los países están abandonando los DRG como sistema de pago dominante para los hospitales, adoptando enfoques más diversificados hacia pagos basados en el valor, con distintos grados de intensidad. Se observa una falta de evaluaciones de programas y reformas de pago, especialmente fuera de Estados Unidos. Se recomienda incluir evaluaciones como parte obligatoria de las iniciativas de reforma, implementar programas piloto y definir grupos de control para obtener conclusiones más sólidas y permitir la formulación de políticas basadas en evidencia.