Dr. Carlos Alberto Díaz. Profesor Titular Universidad ISALUD.
Entre las muchas sorpresas del nuevo coronavirus hay una que parece desafiar la fisiología respiratoria básica: pacientes infectados con niveles de oxígeno en sangre extraordinariamente bajos, o hipoxia, desplazarse por sus teléfonos, conversar con médicos y, en general, describirse a sí mismos como cómodos. Los clínicos los llaman hipóxicos felices. Muchos pacientes presentan hipoxemia arterial pronunciada pero sin signos proporcionales de dificultad respiratoria, ni siquiera verbalizan una sensación de disnea.
Por una forma de pensamiento humano buscamos patrones, lo mismo estamos haciendo todos los días, atendiendo pacientes en la epidemia de Covid 19, compartiendo experiencias con nuestros colegas, no desdeñaría de los mismos. Aunque en ocasiones son conclusiones o encasillamientos apresurados, debemos dejar los datos guardados, verificar correlaciones, y prepararnos para aprender por un largo tiempo esta nueva enfermedad.
La identificación de patrones en las observaciones ha llevado a algunos de los descubrimientos científicos más importantes, como el funcionamiento del sistema solar (Copérnico), la selección natural (Darwin), la tabla periódica (Mendeleev) y la tectónica de placas (Wegener). Dibujar paralelos y construir modelos para explicar observaciones son modos inherentes de funcionamiento cerebral para comprender el mundo.
Los patrones dan lugar al descubrimiento científico; una ruptura con un patrón esperado o un patrón recientemente reconocido exige ser explorado, aclarado y comprendido. Conectar patrones aparentemente no relacionados también puede conducir a descubrimientos científicos.
Cuando los científicos comienzan a ver una serie de patrones que respaldan la misma conclusión, pueden formar una hipótesis que pueden probar mediante la recopilación de más datos y la búsqueda de más patrones.
El trabajo respiratorio es más generador de disnea que la hipoxemia, y el organismo humano esta más preparado a la detección de CO2 aumentada por los quimioreceptores periféricos, que a la falta de oxígeno. En realidad existe un mecanismo compensatorio a la disponibilidad tisular de oxígeno, que es el aumento del gasto cardíaco, por ello es probable que estos pacientes tengan antes de tener un deterioro importante, una hipoxemia muy bien tolerada. En parte porque muchos de los casos que estamos acostumbrados a ver, el trabajo respiratorio es elevado.
En pacientes con COVID-19, la gravedad de la hipoxemia se asocia de forma independiente con la mortalidad hospitalaria y puede ser un predictor importante de que el paciente está en riesgo de requerir ingreso en la unidad de cuidados intensivos (UCI). Dado que el reconocimiento correcto de la hipoxemia tiene un impacto tan grande en el pronóstico y las decisiones de tratamiento oportunas, aquí ofrecemos una descripción general de las anomalías fisiopatológicas en COVID-19 que podrían explicar la desconexión entre la hipoxemia y la sensación de disnea del paciente.
«Hay un desajuste [entre] lo que vemos en el monitor y la apariencia del paciente frente a nosotros», dice Reuben Strayer, médico de emergencias del Centro Médico Maimonides en la ciudad de Nueva York. Hablando desde su casa mientras se recuperaba del COVID-19, Strayer dice que el fenómeno lo golpeó por primera vez en marzo cuando los pacientes ingresaron a la sala de emergencias. Él y otros médicos están interesados en comprender esta hipoxia, y cuándo y cómo tratarla.
Una saturación normal de oxígeno en la sangre es al menos del 95%. En la mayoría de las enfermedades pulmonares, como la neumonía, la saturación descendente acompaña a otros cambios, incluidos los pulmones rígidos o llenos de líquido, o el aumento de los niveles de dióxido de carbono porque los pulmones no pueden expulsarlo de manera eficiente. Son estas características las que nos dejan sin aliento, no, contraintuitivamente, la baja saturación de oxígeno en sí misma, dice Paul Davenport, un fisiólogo respiratorio de la Universidad de Florida. «El cerebro está sintonizado para monitorear el dióxido de carbono con varios sensores», explica Davenport. «No percibimos nuestros niveles de oxígeno».
Muchos pacientes se presentan con una desconexión notable en reposo entre hipoxemia profunda pero sin signos proporcionales de dificultad respiratoria (es decir, hipoxemia feliz) y puede producirse un deterioro rápido. Esta presentación clínica particular en pacientes con COVID-19 contrasta con la experiencia de los médicos que generalmente tratan a pacientes críticos en insuficiencia respiratoria y aseguran la derivación oportuna a la unidad de cuidados intensivos, por lo tanto, puede ser un desafío.
En casos graves de COVID-19, los pacientes luchan por respirar con los pulmones dañados, pero al comienzo de la enfermedad, la baja saturación no siempre se combina con dificultades respiratorias obvias. Los niveles de dióxido de carbono pueden ser normales, y respirar profundamente es cómodo: «el pulmón se está inflando y se sienten bien», dice Elnara Marcia Negri, neumóloga del Hospital Sírio-Libanês en São Paulo. Pero la saturación de oxígeno, medida por un dispositivo sujeto a un dedo y en muchos casos confirmado con análisis de sangre, puede ser en los años 70, 60 o 50. O incluso más bajo. Aunque los alpinistas pueden tener lecturas similares, aquí el deslizamiento hacia abajo, algunos médicos creen, es potencialmente «ominoso», dice Nicholas Caputo, un médico de emergencias en los Hospitales de Salud de la Ciudad de Nueva York / Lincoln.
Strayer considera razonable imaginar que la hipoxia emerge porque «los pequeños vasos sanguíneos del pulmón se están bañando con coágulos». Su propio hospital y otros están comenzando a evaluar a muchos pacientes ingresados con COVID-19 para detectar marcadores de coagulación excesiva y tratar a aquellos que lo muestran con anticoagulantes. Pero «simplemente no se sabe» si la coagulación causa hipoxia feliz, dice Strayer. Hay otras posibilidades Las imágenes recientes de un paciente hipóxico mostraron «una película de aspecto casi ceroso alrededor de los pulmones», dice Caputo. «No sé qué está sucediendo fisiopatológicamente allí».
Negri ( Science , 24 de abril, p. 356 ). cree que la coagulación sutil podría comenzar temprano en los pulmones, tal vez gracias a una reacción inflamatoria en su fina red de vasos sanguíneos, que podría desencadenar una cascada de proteínas que impulsa la coagulación de la sangre y evita que se oxigene adecuadamente. Negri desarrolló esta idea después de tratar a una mujer cuyos problemas respiratorios coincidían con problemas circulatorios en los dedos de sus pies. El equipo de Negri le dio a la mujer heparina, un anticoagulante común, y no solo sus dedos de los pies, sino también su respiración. Negri se preguntó si la heparina podría aumentar los bajos niveles de oxígeno de los pacientes, independientemente de si tenían dificultades para respirar. El 20 de abril, publicó una preimpresión que detalla la experiencia de su hospital con 27 pacientes con COVID-19. Los pacientes con hipoxia recibieron heparina, y la dosis se incrementó si tenían niveles elevados de dímero D, un marcador sanguíneo de coagulación excesiva.
Caputo dice que esta hipoxia probablemente está estresando a un cuerpo que ya se esfuerza por combatir el virus. Qué hacer al respecto está provocando un debate. Una visión emergente es que los médicos deben evitar el tratamiento agresivo para el que han sido entrenados para ofrecer en otros entornos. Luciano Gattinoni, profesor invitado de cuidados intensivos en el Centro Médico de la Universidad de Gotinga, desconfía de lo que él llama una «respuesta pavloviana» a la hipoxia COVID-19, en la que los médicos pueden precipitarse para inflar los pulmones con ventiladores u oxígeno a alta presión. incluso cuando los pacientes parecen cómodos. Esas medidas, escribió Gattinoni en línea en JAMA el 24 de abril, podrían dañar los pulmones que se están inflando por sí solos, pero que pueden ser necesarios si los pacientes no reciben ayuda de un tratamiento no invasivo.
Disnea como sensación
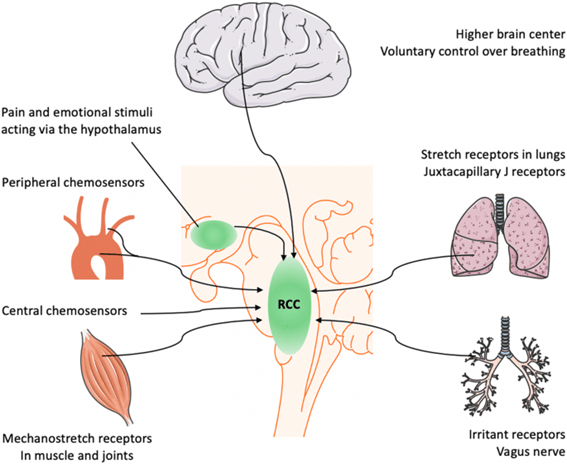
La respiración está controlada centralmente por el centro respiratorio en el bulbo raquídeo y las regiones de protuberancia del tronco encefálico (ver Fig. 1 ) que controlan el «impulso respiratorio» para adaptar la respiración a las demandas metabólicas del cuerpo.
La disnea generalmente se define como una sensación de respiración ‘incómoda, difícil o laboriosa’ y ocurre, en general, cuando la demanda de ventilación es desproporcionada con la capacidad de respuesta del paciente. Debe distinguirse de taquipnea (respiración rápida) o hiperpnea (aumento de la ventilación). La clasificación de la disnea se relaciona con una disnea de reposo o con el ejercicio, y con la magnitud del esfuerzo, como demostración de una reserva funcional.
Este enfoque semicuantitativo de puntuación se ejemplifica mejor con la escala de disnea modificada del Consejo de Investigación Médica (MRC), que clasifica la disnea del grado 0 (disnea solo con ejercicio extenuante) al grado 4 (demasiado disneica para salir de casa o sin aliento al vestirse) ) en relación con sujetos de la misma edad.
La entrada principal que afecta el impulso respiratorio se deriva de la retroalimentación química entre los quimiorreceptores periféricos y centrales. Sin embargo, el centro también está influenciado por la corteza cerebral superior, la nocicepción integradora hipotalámica, la retroalimentación de los receptores de estiramiento mecánico en los músculos y los pulmones, y la tasa metabólica.
La salida del centro respiratorio se puede dividir en señales de ritmo (por ejemplo, frecuencia respiratoria) y de generación de patrones (por ejemplo, profundidad del esfuerzo respiratorio), y estas salidas se pueden controlar de forma independiente. Diversos estímulos sensoriales, de dolor y emocionales afectan la sensación de respiración a través de la corteza cerebral y el hipotálamo. La sensación anormal de esfuerzo muscular es otro contribuyente a la disnea. La conciencia consciente de la activación de los músculos respiratorios está ausente en la respiración saludable. Sin embargo, cuando los músculos respiratorios están fatigados o debilitados debido a la alteración de la mecánica pulmonar (por ejemplo, disminución de la distensibilidad torácica), la respiración puede percibirse como un esfuerzo sustancial . La disnea también puede ser causada por la entrada de los mecanorreceptores en el tracto respiratorio y la pared torácica. La estimulación de los receptores irritantes vagales (p. Ej., Broncoconstricción, respiración a través de una resistencia externa) parece intensificar la disnea . La contribución de la tasa metabólica en la modulación de la sensación de disnea en pacientes críticos sigue sin estar clara, a pesar de su papel bien establecido durante el ejercicio. Los determinantes más conocidos del impulso respiratorio son los quimiorreceptores centrales y periféricos.
Los cambios en la presión parcial del dióxido de carbono disuelto en la sangre (PaCO2 ) parecen ser el componente más importante, causando cambios en el pH a nivel de los quimiorreceptores periféricos y centrales.
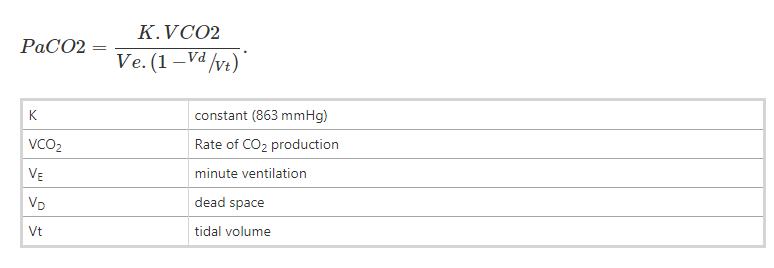
La respuesta normal a la hipercapnia (causada por un aumento de V D , hipoventilación o aumento de VCO 2 ) es un aumento en el impulso respiratorio y la ventilación de volumen minuto. La hipoxemia en sí misma juega un papel limitado en la sensación de disnea que experimentan los pacientes con enfermedad cardiopulmonar en el lado opuesto a la hipercapnia que crea disnea per se.
En sujetos sanos, el impulso respiratorio se desplaza mínimamente en la hipoxemia leve (PaO 2 60–65 mmHg), como el resultado de estancias a gran altitud o cámaras hipóxicas experimentales.
Cuando el P a O 2 arterial cae por debajo de 40 mmHg, a menudo ocurre disnea . Es de destacar que la respuesta normal a la hipoxemia es un aumento en la ventilación minuto, principalmente al aumentar el volumen corriente y la frecuencia respiratoria. El aumento de la frecuencia respiratoria (taquipnea) y el volumen corriente (hiperpnea), y no la disnea, son, por lo tanto, los signos clínicos más importantes de insuficiencia respiratoria hipoxémica inminente. Además, PaCO 2Sirve como uno de los reguladores fundamentales del flujo sanguíneo cerebral. La hiperventilación provoca una disminución de la PaCO2 que posteriormente conduce a la vasoconstricción arterial, lo que disminuye el flujo sanguíneo cerebral y la presión intracraneal. Por el contrario, el aumento de la PaCO 2 conduce a un aumento de la presión intracraneal que finalmente conduce a un deterioro del nivel de conciencia, reflejos alterados del tronco encefálico y respuestas posturales y motoras alteradas.
Causas de hipoxemia en COVID-19
Derivación intrapulmonar
Pérdida de la regulación de la perfusión pulmonar.
Pérdida de la regulación de la perfusión pulmonar.
Capacidad de difusión deteriorada
Esta subestimación de la hipoxemia que vengo expresando y que deseo, deseamos alertar, puede resultar del hecho de que, en la mayoría de las enfermedades clínicamente encontradas con hipoxemia severa, existe un aumento concomitante del trabajo de respiración, lo que lleva a la confusión de procesos separados pero relacionados.
Las cargas físicas en el sistema respiratorio responsables del alto trabajo de la respiración en los estados de enfermedad se dividen en cuatro categorías principales: (i) cargas elásticas que impiden las excursiones diafragmática o intercostal (por ejemplo, por enfermedad parenquimatosa o pleural, o deformidades esqueléticas, como la cifoscoliosis), (ii) cargas resistivas en el flujo de aire (p. ej., por broncoespasmo, o secreciones o estenosis de las vías respiratorias), (iii) masa inercial del sistema respiratorio (p. ej., un hábito corporal obeso, cuyos efectos se ven exacerbados por la recumbencia), y (iv) requisitos de ventilación minuto.
En pacientes obesos, la masa de inercia del sistema respiratorio aumenta, y este efecto es más pronunciado cuando los pacientes están en decúbito supino y recostado. Cuando se combina con una ventilación minuto alta, las cargas impuestas por la obesidad pueden aumentar el trabajo de la respiración lo suficiente como para causar síntomas. Aunque la obesidad parece ser un factor de riesgo importante para la enfermedad clínica COVID-19 y los malos resultados de la misma, queda por determinar si esto refleja los efectos de la obesidad en el sistema respiratorio u otros factores. Hasta la fecha, temprano en el curso de la enfermedad, no se han informado secreciones prominentes ni broncoespasmo en COVID-19. Por lo tanto, las cargas resistivas en el sistema respiratorio no parecen ser significativas, al menos temprano en la enfermedad.
Hipoxemia feliz en COVID-19
La desconexión entre la severidad de la hipoxemia y el malestar respiratorio relativamente leve reportado por los pacientes con COVID-19 contrasta con la experiencia de los médicos que generalmente tratan a pacientes críticos en insuficiencia respiratoria
La hipoxemia feliz o silenciosa no se observa exclusivamente en COVID-19, pero también puede ocurrir en pacientes con atelectasia, derivación intrapulmonar (es decir, malformaciones arteriovenosas) o derivación intracardíaca de derecha a izquierda. La adecuación del intercambio de gases está determinada principalmente por el equilibrio entre la ventilación pulmonar y el flujo sanguíneo capilar, denominado ajuste de ventilación / perfusión (V / Q)
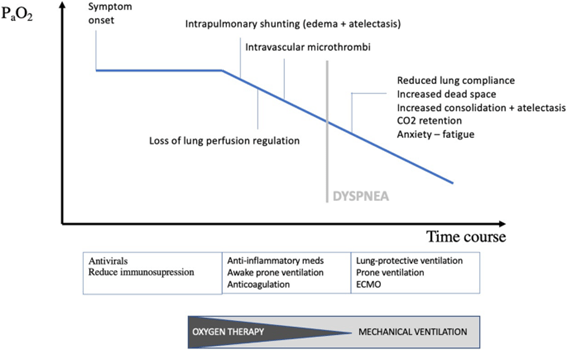
En la fase inicial de COVID-19, varios mecanismos contribuyen al desarrollo de hipoxemia arterial (ver Fig. 2 ), sin un aumento concomitante en el trabajo de respiración. Se puede producir un rápido deterioro clínico.
Cambios en la curva de disociación de oxihemoglobina La saturación de oxígeno medida por oximetría de pulso (SpO 2 ) se usa a menudo para detectar hipoxemia. Sin embargo, la SpO 2 debe interpretarse con precaución en COVID-19. La curva de disociación de oxihemoglobina en forma de sigmoide parece desplazarse hacia la izquierda, debido a alcalosis respiratoria inducida (caída de PaCO 2 ) debido a la taquipnea e hiperpnea impulsadas por la hipoxemia. Durante los períodos hipocapnicos, la afinidad de la hemoglobina por el oxígeno y, por lo tanto, la saturación de oxígeno aumenta para un grado dado de PaO 2 , lo que explica por qué la SpO 2 puede conservarse bien frente a una PaO 2 profundamente baja
Este hallazgo también se observa en la hipoxemia a gran altitud, en la cual la hipocapnia cambia significativamente la curva de disociación de oxígeno-hemoglobina y mejora la saturación de oxígeno en la sangre. La ecuación del gas alveolar también predice que la hiperventilación y la caída resultante en la presión parcial alveolar del dióxido de carbono conduce a un aumento en la presión parcial alveolar del oxígeno y finalmente a un aumento en la Sp O 2.
También podría haber una explicación biológica para el desplazamiento hacia la izquierda de la curva en COVID-19. Liu y col. presenta hipótesis sobre la interacción viral directa con el grupo hemoglobina hemo. Según esta teoría, los niveles séricos de hemo están aumentando en COVID-19 junto con iones de hierro dañinos (Fe 3+ ) que causan inflamación y muerte celular (ferroptosis). Esto conduce a la producción de grandes cantidades de ferritina sérica para unir estos hierros libres para reducir el daño tisular.
En conclusión, la Sp O 2 debe interpretarse a la luz de la presencia de hiperventilación (taquipnea, bajo P a CO 2 ) y, si es posible, P a O 2 por punción arterial. Medición del oxígeno alveolar arterial ( gradiente de P (Aa) O 2 (150 mmHg – PaCO2 / 0.8 – P a O 2 a nivel del mar) y relacionando este valor con la edad y el oxígeno suplementario (edad / 4 + 4 + 50 (F i O 2 –0.21) en mmHg) puede ser perspicaz.
Conclusión
La notable disociación entre la insuficiencia respiratoria hipoxémica profunda y un paciente clínicamente ‘feliz’ se ve con frecuencia y debe alertar a los médicos y trabajadores de la salud no solo a confiar en el bienestar aparente del paciente, sino también a controlar de cerca la frecuencia respiratoria, los signos de hiperventilación, la saturación de oxígeno y las mediciones invasivas de hipoxemia / hipocapnia a intervalos regulares de tiempo.
La oximetría de pulso debe interpretarse con precaución, ya que el desplazamiento hacia la izquierda de la curva de disociación de oxihemoglobina puede llevar a valores oximétricos muy bajos.
La hipoxemia arterial es inducida por derivación intrapulmonar, vasoconstricción pulmonar hipóxica desregulada, difusión pulmonar alterada y formación de microtrombos intravasculares.
Como en los primeros días de la enfermedad, la mecánica pulmonar está bien conservada y no hay una mayor resistencia de las vías respiratorias ni ventilación del espacio muerto. Por lo tanto, el centro respiratorio no siente una sensación incómoda de respiración. Sin embargo, puede producirse una descompensación respiratoria rápida y repentina, y la taquipnea y la hiperpnea podrían ser los signos de advertencia clínicos más importantes de insuficiencia respiratoria inminente en pacientes con COVID-19.
Bibliografía utilizada para el trabajo:
Dhont, S., Derom, E., Van Braeckel, E. et al. The pathophysiology of ‘happy’ hypoxemia in COVID-19. Respir Res 21, 198 (2020). https://doi.org/10.1186/s12931-020-01462-5
Komorowski M, Aberegg S K. Using applied lung physiology to understand COVID-19 patterns. British Journal of Anaesthesia. doi: 10.1016/j.bja.2020.05.019. in Press.
Xie J, Tong Z, Guan X, Du B, Qiu H, Slutsky AS. Critical care crisis and some recommendations during the COVID-19 epidemic in China. Intensive Care Med. 2020;46:837–40 Springer; Available from: https://pubmed.ncbi.nlm.nih.gov/32123994/.
Tobin MJ, Laghi F, Jubran A. Why COVID-19 silent hypoxemia is baffling to physicians. Am J Respir Crit Care Med. 2020; [cited 2020 Jun 23]; Available from: http://www.ncbi.nlm.nih.gov/pubmed/32539537.
Couzin-Frankel J. The mystery of the pandemic’s ‘happy hypoxia’ [internet]. Science (80- ). 2020:455–6 [cited 2020 Jun 23]. American Association for the Advancement of Science; Available from: https://science.sciencemag.org/content/368/6490/455.
Wilkerson RG, Adler JD, Shah NG, Brown R. Silent hypoxia: a harbinger of clinical deterioration in patients with COVID-19. Am J Emerg Med. 2020; W.B. Saunders; [cited 2020 Jun 23]; Available from: https://pubmed.ncbi.nlm.nih.gov/32471783/.
Allali G, Marti C, Grosgurin O, Morélot-Panzini C, Similowski T, Adler D. Dyspnea: the vanished warning symptom of COVID-19 pneumonia. J Med Virol. 2020;jmv.26172 Wiley; [cited 2020 Jul 4]. Available from: https://onlinelibrary.wiley.com/doi/abs/10.1002/jmv.26172.
Xie J, Covassin N, Fan Z, Singh P, Gao W, Li G, et al. Association between hypoxemia and mortality in patients with COVID-19. Mayo Clin Proc. 2020; Elsevier; [cited 2020 Apr 19];0. Available from: https://linkinghub.elsevier.com/retrieve/pii/S0025619620303670.
Gattinoni L, Chiumello D, Caironi P, Busana M, Romitti F, Brazzi L, et al. COVID-19 pneumonia : different respiratory treatment for different phenotypes ? Intensive Care Med. 2020:1–6 Springer; [cited 2020 Apr 19]. Available from: https://www.esicm.org/wp-content/uploads/2020/04/684_author-proof.pdf.
Wilkerson RG, Adler JD, Shah NG, Brown R. Silent hypoxia: a harbinger of clinical deterioration in patients with COVID-19. Am J Emerg Med. 2020; W.B. Saunders; [cited 2020 May 31]; Available from: https://linkinghub.elsevier.com/retrieve/pii/S0735675720303909.
Guan W, Ni Z, Hu Y, Liang W, Ou C, He J, et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J MedMassachusetts Medical Society. 2020. Epub ahead of print.
Woyke S, Rauch S, Ströhle M, Gatterer H. Modulation of Hb-O2 affinity to improve hypoxemia in COVID-19 patients. Clin NutrChurchill Livingstone. 2020. Epub ahead of print.
Gattinoni L, Coppola S, Cressoni M, Busana M, Chiumello D. Covid-19 does not Lead to a “typical” acute respiratory distress syndrome. Am J Respir Crit Care MedAmerican Thoracic Society. 2020. Epub ahead of print.
Marini JJ, Gattinoni L. Management of COVID-19 respiratory distress. JAMA. 2020; [cited 2020 Apr 26]; Available from: https://jamanetwork.com/journals/jama/fullarticle/2765302.
Marini JJ, Gattinoni L. Management of COVID-19 respiratory distress. JAMA – J Am Med AssocAmerican Medical Association. 2020. Epub ahead of print.