Dr. Carlos Alberto Díaz. Profesor Titular Universidad ISALUD.
Epidemiología de los primeros 116974 casos en Argentina. Rearte A. 2020.
«El objetivo fue caracterizar los primeros 116 974 casos de COVID-19 en Argentina. MÉTODOS: Se trató de un estudio de vigilancia epidemiológica. Se analizaron características epidemiológicas, demográficas y clínicas de casos confirmados por RT-PCR notificados al Sistema Nacional de Vigilancia en Salud».
«RESULTADOS: El 51,2% fueron casos comunitarios, 32,3% contactos y 0,9% importados. El 7,6% fueron trabajadores de salud».
La mediana de edad fue 37 años (rango intercuartílico: 26-51).
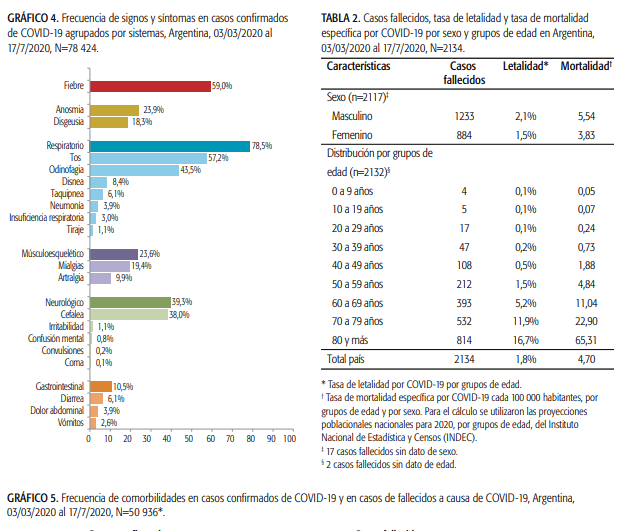
«El 67,0% reportó signos o síntomas. De ellos, 59,0% tuvo fiebre y 78,5% afección respiratoria. El 23,9% presentó anosmia y el 18,3%, disgeusia».
Hubo 2134 fallecidos, con 81,6% de ≥60 años. La tasa de letalidad nacional fue de 6% al inicio del brote y disminuyó a 1,8% al 17/07/2020. La tasa de mortalidad fue de 4,7 fallecidos cada 100 000 habitantes.
La hipertensión arterial fue la comorbilidad más frecuentemente informada en confirmados (15,8%) y en fallecidos de ≥60 años (58,7%).
En fallecidos de <60 años, la más frecuente fue diabetes (29,9%). No presentaron comorbilidades el 5,2% de los fallecidos de ≥60 años y el 15,1% de los de <60 años.
Con respecto a las características clínicas, los SoS más frecuentes fueron fiebre (59%), tos (57,2%) y odinofagia (43,5%), con valores similares a los observados en estudios de otros países . Cabe destacar, además, la alta frecuencia de otros SoS, como cefalea (presente en el 38% de los casos), anosmia (en el 23,9%) y disgeusia (en el 18,3%).
En este estudio la frecuencia de reporte de síntomas puede estar sesgada, debido a que ellos responden a la definición de caso utilizada para incluir a las personas como
casos sospechosos. En tal sentido, anosmia y disgeusia se agregaron semanas después del inicio de la pandemia a la definición de caso.
DISCUSIÓN: La epidemia en Argentina comenzó con casos en su mayoría importados y evolucionó luego a generación de conglomerados de casos y en algunas áreas a transmisión comunitaria. La afectación del personal de salud y la letalidad han disminuido en el transcurso de los meses, registrando tasas de mortalidad bajas comparadas con las de otros países del mundo y la región. Se deben realizar estudios específicos para determinar la asociación de comorbilidades con mortalidad.
Si tomáramos la fiebre como síntoma de ingreso, dejaríamos al 40-45% de los pacientes fuera del radar, por ello me parece y hacia ello hemos evolucionado a un consultorio médico de triage respiratorio. Esto entiendo que debería ser un cambio conceptual.
Si a raíz de una investigación que realizaron Lebersztein G y col, existe un síntoma de alta correlación entre su aparición y la PCR RT, entre su presencia que es la anosmia y PCR positiva, que podría justificar en este momento de la epidemia no tener que realizar RT-PCR.
Es necesario en la actualidad analizar bien la progresión de los síntomas y las formas de aparición, que cada vez son más pleomorfas.
Cincuenta y nueve (98%) de los 60 pacientes mostraron alguna disfunción olfativa (media [IC del 95%] puntuación UPSIT: 20,98 [19,47, 22,48]; controles: 34,10 [33,31, 34,88]; p <0,0001). Treinta y cinco de los 60 pacientes (58%) eran anósmicos (15/60; 25%) o muy microsmicos (20/60; 33%); 16 presentaron microsmia moderada (16/60; 27%), 8 microsmia leve (8/60; 13%) y 1 normosmia (1/60; 2%). Los déficits fueron evidentes para los 40 odorantes UPSIT. No se encontraron relaciones significativas entre las puntuaciones de las pruebas y el sexo, la gravedad de la enfermedad o las comorbilidades.
Las pruebas cuantitativas del olfato demuestran que la función del olfato disminuida, pero no siempre la anosmia, es un marcador importante de la infección por SARS ‐ CoV ‐ 2 y sugiere la posibilidad de que las pruebas del olfato puedan ayudar, en algunos casos, a identificar a los pacientes con COVID ‐ 19 que necesitan un tratamiento temprano o cuarentena. Smell dysfunction: a biomarker for COVID‐19. 2020.
Vale la pena mencionar que el 41% de los casos confirmados no reportaron fiebre. Este dato debe interpretarse teniendo en cuenta que hasta el 8 de junio la fiebre era
un requisito en la definición de caso sospechoso, se debería cambiar la denominación de fiebre para los pacientes atendidos, si no tienen fiebre son rechazados y la enfermedad evolucionará y podrán contagiar.