Eric J Topol.
Topol, Fauci y Akiko Iwasaki, nos han ofrecido luz conceptual en esta oscuridad, y siempre que en el radar del blog entraron algunas de sus publicaciones trate de darles formas para difundir sus conocimientos.
La familia de siete coronavirus humanos conocidos son conocidos por su impacto en las vías respiratorias, no en el corazón. Sin embargo, el coronavirus más reciente, el coronavirus grave del síndrome respiratorio agudo coronavirus 2 (SARS-CoV-2), ha marcado tropismo para el corazón y puede conducir a miocarditis (inflamación del corazón), necrosis de sus células, imitación de un ataque cardíaco, arritmias, y insuficiencia cardíaca aguda o prolongada (disfunción muscular). Estas complicaciones, que a veces son las únicas características de la presentación clínica de la enfermedad del coronavirus 2019 (COVID-19), se han producido incluso en casos con síntomas leves y en personas que no experimentaron ningún síntoma. Los hallazgos recientes de afectación cardíaca en atletas jóvenes, incluida la muerte súbita, han suscitado preocupaciones sobre los límites actuales de nuestro conocimiento y la prevalencia potencialmente alta de riesgo y ocultismo de las manifestaciones cardíacas COVID-19.
Los cuatro coronavirus humanos “common cold” (HCoV-229E, HCoV-NL63, HCoV-OC43 y HCoV-HKU1) no se han asociado con anomalías cardíacas. Se notificaron casos aislados de pacientes con síndrome respiratorio de Oriente Medio (MERS; causado por MERS-CoV) con miocarditis y un número limitado de series de casos de enfermedad cardíaca en pacientes con SRAS (causada por SARS-CoV) (1). Por lo tanto, una característica distintiva del SARS-CoV-2 es su afectación cardíaca más extensa, que también puede ser una consecuencia de la pandemia y la exposición de decenas de millones de personas al virus.
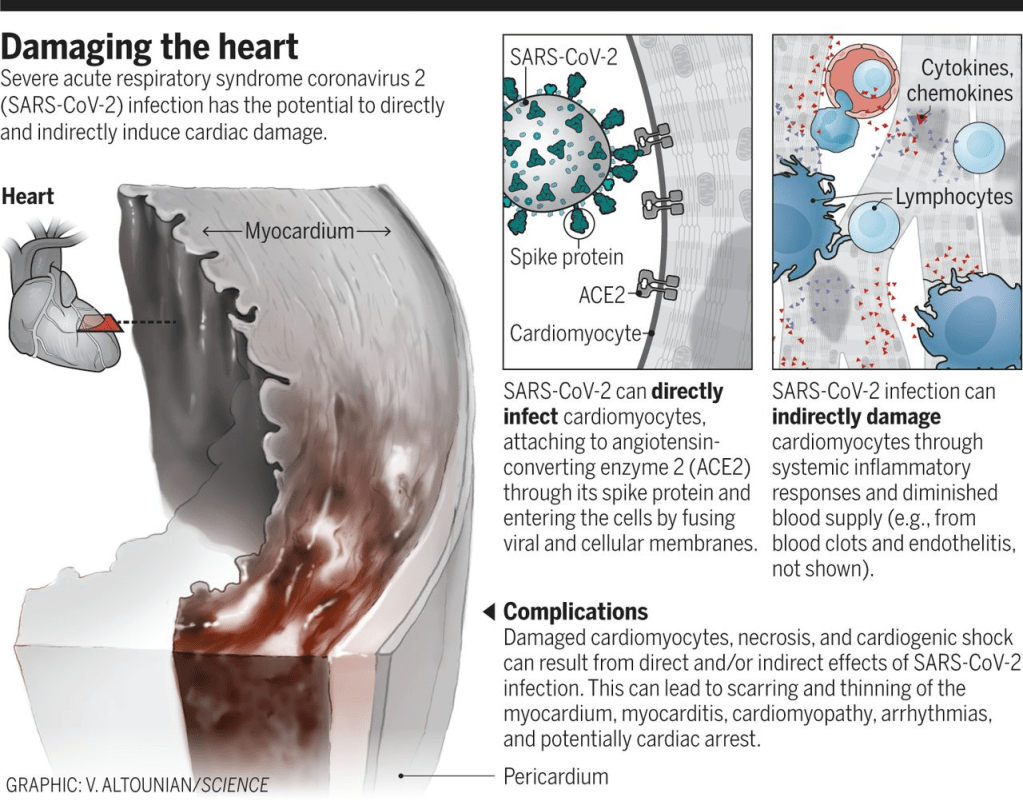
Lo que parece diferenciar estructuralmente el SARS-CoV-2 del SARS es un sitio polibásico de furin que, cuando se corta, amplía los tipos de células (tropismo) que el virus puede infectar (2). El virus se dirige al receptor de la enzima convertidora de angiotensina 2 (ACE2) en todo el cuerpo, facilitando la entrada celular a través de su proteína de espiga, junto con la cooperación de la proteasa proteasa transmembrana promembrana celular 2 (TMPRSS2), sulfato de heparan y otras proteasas (3). El corazón es uno de los muchos órganos con alta expresión de ACE2. Además, la afinidad de SARS-CoV-2 con ACE2 es significativamente mayor que la del SARS (4). El tropismo a otros órganos más allá de los pulmones se ha estudiado a partir de muestras de autopsia: el ARN genómico SARS-CoV-2 fue más alto en los pulmones, pero el corazón, el riñón y el hígado también mostraron cantidades sustanciales, y se detectaron copias del virus en el corazón de 16 de 22 pacientes que murieron (5). En una serie de autopsias de 39 pacientes que murieron por COVID-19, el virus no era detectable en el miocardio en el 38% de los pacientes, mientras que el 31% tenía una alta carga viral superior a 1000 ejemplares en el corazón
En consecuencia, la infección por SARS-CoV-2 puede dañar el corazón directa e indirectamente (ver la figura). SARS-CoV-2 exhibió una sorprendente capacidad para infectar cardiomiocitos derivados de células madre pluripotentes inducidas (iPSC) in vitro, dando lugar a un patrón distintivo de fragmentación de las células musculares del corazón, con «disolución completa de la maquinaria contráctil» (7). Algunos de estos hallazgos fueron verificados a partir de especímenes de autopsia de pacientes. En otro estudio de iPSC, la infección por SARS-CoV-2 condujo a la apoptosis y a la interrupción de la paliza dentro de las 72 horas posteriores a la exposición (8). Además de infectar directamente las células del músculo cardíaco, se ha documentado la entrada viral en las células endoteliales que recubren los vasos sanguíneos hasta el corazón y múltiples camas vasculares. Una respuesta inmunitaria secundaria al corazón infectado y a las células endoteliales (endotelitis) es solo una dimensión de muchos efectos indirectos potenciales. Estos incluyen la desregulación del sistema de renina-angiotensina-aldosterona que modula la presión arterial, y la activación de una respuesta proinflamatoria que involucra plaquetas, neutrófilos, macrófagos y linfocitos, con liberación de citoquinas y un estado protrombótico. Se ha notificado una propensión a la coagulación, tanto en la microvasculatura como en los vasos grandes, en múltiples series de autopsias y en pacientes jóvenes COVID-19 con accidentes cerebrovasculares.
Hay un espectro diverso de manifestaciones cardiovasculares, que van desde necrosis limitada de las células cardíacas (causantes de lesiones), a miocarditis, a shock cardiogénico (una incapacidad a menudo fatal para bombear suficiente sangre). La lesión cardíaca, reflejada por las concentraciones de troponina (una enzima específica del músculo cardíaco) en la sangre, es común con COVID-19, que ocurre en al menos uno de cada cinco pacientes hospitalizados y más de la mitad de los que tienen afecciones cardíacas preexistentes. Estas lesiones miocárdicas son un factor de riesgo de mortalidad en el hospital y la concentración de troponina se correlaciona con el riesgo de mortalidad. Además, los pacientes con cantidades más altas de troponina tienen marcadores de aumento de la inflamación [incluyendo proteína C reactiva, interleucina-6 (IL-6), ferritina, lactato deshidrogenasa (LDH) y alto recuento de neutrófilos] y disfunción cardíaca (péptido natriurético de tipo amino-terminal pro-B) (9).
Más preocupante que el patrón de lesión limitada es la miocarditis: inflamación difusa del corazón, que generalmente representa una mezcla variable de lesión y la respuesta inflamatoria a la lesión que puede extenderse a través de las tres capas del corazón humano hasta el pericardio (que rodea el corazón). A diferencia de la miocarditis asociada al SRAS, que no presenta infiltración de linfocitos, esta respuesta inmune e inflamatoria es un hallazgo típico en la autopsia después de las infecciones por SARS-CoV-2. La participación de los miocitos, que orquestan la conducción eléctrica, puede dar lugar a bloqueos de conducción y arritmias ventriculares malignas, las cuales pueden conducir a la detención de car-diac.
Junto con este tipo de atenciones hospitalarias, se han notificado casos de un aumento del paro cardíaco fuera del hospital y de muerte súbita en múltiples regiones geográficas de alta propagación del COVID-19, como el aumento del 77% en Lombardía, Italia, en comparación con el año anterior (10). Ha habido muchos informes de miocarditis simulando un ataque cardíaco, debido al grupo de síntomas de dolor torácico, un electrocardiograma anormal y aumento de enzimas cardíacas específicas en la sangre, incluso en pacientes tan jóvenes como un niño de 16 años. Cuando hay daño muscular cardíaco extenso y difuso, insuficiencia cardíaca, cor pulmonale agudo (insuficiencia cardíaca derecha y posible émbolo pulmonar), y puede ocurrir shock cardiogénico.
La disfunción cardíaca asociada al COVID-19 también se puede atribuir a otras vías, como el síndrome de Takotsubo (también llamado cardiomiopatía por estrés), la isquemia de la endotelitis y la ruptura de la placa aterosclerótica relacionada con la trombosis, y el síndrome inflamatorio multisistema de los niños (MIS-C). El mecanismo subyacente de la cardiomiopatía por estrés no se entiende bien, pero ha aumentado notablemente durante la pandemia. Se cree que el MIS-C está mediado por el sistema inmunitario y se manifiesta con un espectro de características cardiovasculares, como vasculitis, aneurismas de las arterias coronarias y shock cardiogénico. Este síndrome no es exclusivo de los niños porque las mismas características clínicas han sido objeto de informes de casos en adultos, como en un hombre de 45 años (11).
Las series recientes de pacientes con COVID-19 sometidos a resonancia magnética (RM) o ecocardiografía del corazón han proporcionado algunas nuevas perspectivas sobre la afectación cardíaca (12–14). En una cohorte de 100 pacientes recuperados de COVID-19, 78 tuvieron anomalías cardíacas, incluyendo 12 de 18 pacientes sin síntomas, y 60 tuvieron inflamación miocárdica continua, que es consistente con miocarditis (12). La mayoría de los más de 1200 pacientes de una gran cohorte prospectiva con COVID-19 tenían anomalías ecocardiográficas (13). Esto plantea preocupaciones sobre si hay una afectación cardíaca mucho más frecuente de lo que se ha anticipado, especialmente porque al menos 30 a 40% de las infecciones por SARS-CoV-2 ocurren sin síntomas. Estas personas pueden tener patología cardíaca subyacente.
Hasta la fecha, ha habido cuatro pequeñas series de individuos asintomáticos con infecciones de buena fe que se sometieron a tomografía computarizada torácica (TC) para determinar si hubo anomalías pulmonares consistentes con COVID-19. De hecho, la mitad de las personas asintomáticas mostraron características de tc pulmonar que se observaron en pacientes con síntomas. Pero hasta ahora, ha habido estudios de diagnóstico por imágenes cardíacos mínimos en personas que dan positivo para SARS-CoV-2 o son seropositivas pero sin síntomas. Además, aún no se ha notificado el curso de resolución o persistencia de cualquier anomalía orgánica después de la infección por SARS-CoV-2. Con una alta proporción de infecciones silenciosas a pesar de la evidencia concurrente de daño interno de órganos, hay un agujero fundamental y grande en nuestra base de conocimiento.
A diferencia de las personas sin síntomas, hay una proporción sustancial de personas que sufren una enfermedad de larga data, a menudo debilitante, llamada COVID de larga duración. Los síntomas típicos incluyen fatiga, dificultad para respirar, dolor en el pecho y ritmo cardíaco anormal. Es probable que se tenga una base inmunológica, pero aún no se ha determinado. Estos pacientes tampoco se han sometido a una evaluación cardiovascular sistemática para una posible miocarditis u otras anomalías cardíacas, como la fibrosis, que podrían explicar algunos de los síntomas duraderos. No sería sorprendente en el futuro que los pacientes presenten cardiomiopatía de etiología desconocida y dieran positivo para los anticuerpos SARS-CoV-2. Sin embargo, atribuir tal miocardiopatía al virus puede ser difícil dada la alta prevalencia de infecciones, y en última instancia, una biopsia podría ser necesaria para identificar partículas del virus para apoyar la causalidad.
La afectación cardíaca en los atletas ha elevado aún más las preocupaciones. Un jugador profesional de baloncesto de 27 años, recuperado del COVID-19, experimentó muerte súbita durante el entrenamiento. Se ha encontrado que varios atletas universitarios tienen miocarditis (14), incluyendo 4 de 26 (15%) en un estudio prospectivo de la Universidad Estatal de Ohio(15),junto con uno de los mejores lanzadores de béisbol de Grandes Ligas. Colectivamente, estos individuos jóvenes y sanos tenían COVID-19 leve, pero posteriormente se descubrió que tenían una patología cardíaca insospechada. Este mismo grupo demográfico, joven y saludable, es el más común para carecer de síntomas después de las infecciones por SARS-CoV-2, lo que plantea la cuestión de cuántos atletas tienen enfermedad cardíaca oculta? La evaluación sistemática de los atletas que dan positivo para SARS-CoV-2, independientemente de los síntomas, con controles adecuados a través de algún tipo de diagnóstico por imágenes cardíacas y detección de arritmias parece prudente hasta que se entiende más.
La pregunta más intrigante que surge es ¿por qué ciertas personas tienen una propensión a la afectación del corazón después de la infección por SARS-CoV-2? Una vez reconocidos unos meses después de la pandemia, la expectativa era que la afectación cardíaca se produjera principalmente en pacientes con COVID-19 grave. Claramente, es más común de lo previsto, pero se desconoce la verdadera incidencia. Es vital determinar qué impulsa esta patogénesis. Si representa la respuesta inflamatoria de un individuo, un fenómeno autoinmune, o alguna otra explicación necesita ser aclarado. Además de prevenir las infecciones por SARS-CoV-2, el objetivo de evitar la afectación cardiovascular es primordial. La marcada heterogeneidad de COVID-19, que va desde la falta de síntomas hasta la muerte, no se entiende bien. Un virus recién surgido, ampliamente circulando por toda la población humana, con una panoplia de manifestaciones de la enfermedad, con demasiada frecuencia ocultas, ha hecho que esto sea especialmente desalentador para desentrañar.
Thanks greaat blog
Me gustaMe gusta
thank you, for comments
Me gustaMe gusta