Dr. Carlos Alberto Diaz Profesor Titular Universidad ISALUD.
Justificación de la intervención: Se realizó una investigación bibliográfica sobre un innovadora perspectiva de ver el gasto despilfarrador en los sistemas de salud, la contaminación financiera, previamente paso revisión por algunos artículos tradicionales y otros novedosos sobre la desinversión, la iatrogenia, el choosing wisely, right Care medicine y Too much medicine.
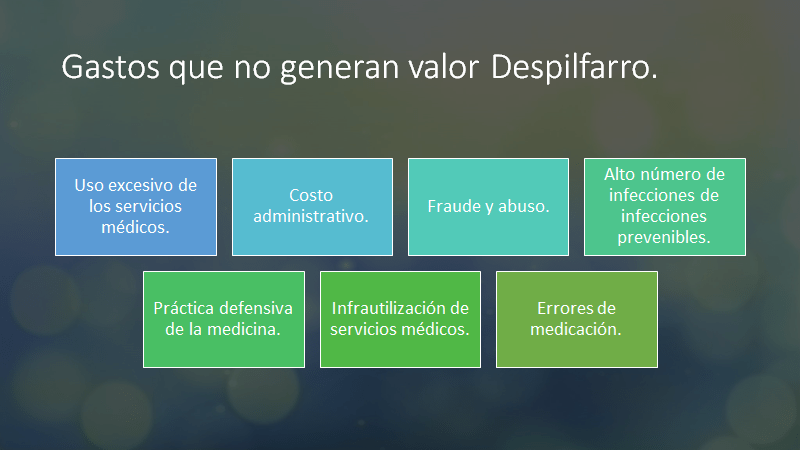
Son causa del despilfarro:
Al igual que la contaminación ambiental, la contaminación financiera es insidiosa, incentivada por un sistema hecho por el hombre y impulsado por el mercado, y causa más sufrimiento para las poblaciones pobres que las más ricas.
Surge una preocupación natural por los daños sociales del gasto en atención médica despilfarrador, originados en
La atención clínica despilfarradora, iatrogénica, que no genera valor incluye cualquier gasto en tratamientos que no mejoren significativamente los resultados. Tal atención era innecesaria, de bajo valor, fútil o el resultado final podría haber sido peor que lo que otro plan de tratamiento habría ofrecido.
The Urgent Need to Improve Health Care Quality Institute of Medicine National Roundtable on Health Care Quality
Mark R. Chassin, MD, MPP, MPH; Robert W. Galvin; and the National Roundtable on Health Care Quality
La calidad de la atención sanitaria puede definirse y medirse con precisión con un grado de precisión científica comparable al de la mayoría de las medidas utilizadas en la medicina clínica. Existen problemas graves y generalizados de calidad en toda la medicina estadounidense. Estos problemas, que pueden clasificarse como infrautilización, uso excesivo o mal uso, ocurren en comunidades pequeñas y grandes por igual, en todas las partes del país, y con aproximadamente la misma frecuencia en la atención administrada y los sistemas de atención de honorarios por servicio.
Un número muy grande de estadounidenses son perjudicados como resultado directo. La calidad de la atención es el problema, no la atención administrada. Los esfuerzos actuales para mejorar no tendrán éxito a menos que emprendamos un esfuerzo importante y sistemático para revisar la forma en que ofrecemos servicios de atención médica, educamos y capacitamos a los médicos, y evaluamos y mejoramos la calidad.
Eliminating waste in US health care
Donald M Berwick 1, Andrew D Hackbarth
La necesidad es urgente de llevar los costos de la atención médica estadounidense a un rango sostenible tanto para los pagadores públicos como privados. Comúnmente, los programas para contener los costos utilizan recortes, como reducciones en los niveles de pago, estructuras de beneficios y elegibilidad. Una estrategia menos dañina reduciría los residuos, no la atención al valor agregado. La oportunidad es inmensa. En sólo 6 categorías de residuos (sobretratamiento, fallas en la coordinación de la atención, fallas en la ejecución de procesos de atención, complejidad administrativa, fallas en los precios y fraude y abuso), la suma de las estimaciones disponibles más bajas supera el 20% de los gastos totales de atención médica. El total real puede ser mucho mayor. Los ahorros potencialmente alcanzables por la búsqueda sistemática, integral y cooperativa de una reducción fraccionada de los residuos son mucho mayores que los recortes más directos y contundentes en la atención y la cobertura. Las posibles dislocaciones económicas, sin embargo, son severas y requieren mitigación a través de estrategias de transición cuidadosas.
September 9, 2019 2019 Update on Medical Overuse A Review
Daniel J. Morgan, MD1,2; Sanket S. Dhruva, MD3,4; Eric R. Coon, MD5; et al
Artículos relacionados con el sobretratamiento informaron que las clínicas de atención urgente comúnmente sobrescriben antibióticos (en el 39% de todas las visitas, los pacientes recibieron antibióticos) y que el tratamiento del hipotiroidismo subclínico no tuvo ningún efecto en los resultados clínicos.
Tres estudios destacaron servicios que deben ser cuestionados, incluyendo el uso de opioides para el dolor crónico no cancero (metanálisis no encontró ningún beneficio clínicamente significativo), profilaxis de úlcera de estrés para pacientes de la unidad de cuidados intensivos (mortalidad, 31,1% con pantoprazol vs 30,4% con placebo) y oxígeno suplementario para pacientes con niveles normales de oxígeno (riesgo relativo de mortalidad, 1,21; IC del 95%, 1,03-1,43).
Un artículo de política encontró que la reforma de responsabilidad médica estatal se asoció con pruebas invasivas reducidas para la enfermedad de las arterias coronarias, incluyendo un 24% menos de angiografías.
Los artículos más importantes sobre el uso excesivo médico identificaron problemas con las pruebas, incluyendo que la procalcitonina no afecta la duración de los antibióticos en pacientes con infección de las vías respiratorias inferiores (4.2 vs 4.3 días); los incidentalomas están presentes en el 22% al 38% de las imágenes de resonancia magnética comunes o estudios de tomografía computarizada;
El 9% de las mujeres que mueren de cáncer en estadio IV todavía se examinan con mamografía; y la tomografía computarizada del cáncer de pulmón ofrece un beneficio estable y mayores tasas de daño para los pacientes con menor riesgo.
•Conclusiones y relevancia Los hallazgos sugieren que muchas pruebas están sobreutilizadas, el sobretratamiento es común y la atención innecesaria puede conducir a daños al paciente. Esta revisión de estos hallazgos de 2018 tiene como objetivo informar a los profesionales que desean reducir el uso excesivo y mejorar la atención al paciente.
Waste in the US Health Care System: Estimated Costs and Potential for Savings
William H Shrank 1, Teresa L Rogstad 1, Natasha Parekh 2
Los Estados Unidos gastan más en atención médica que cualquier otro país, y los costos se acercan al 18% del producto interno bruto (PIB). Estudios previos estimaron que aproximadamente el 30% del gasto en atención médica puede considerarse un desperdicio. A pesar de los esfuerzos para reducir el sobretratamiento, mejorar la atención y abordar el pago excesivo, es probable que persista un desperdicio sustancial en el gasto en atención médica estadounidense.
Los cálculos produjeron los siguientes rangos estimados de costo anual total de residuos: fracaso de la prestación de atención, $102,4 mil millones a $165,7 mil millones;
coordinación asistencial, de 27.200 a 78.200 millones de dólares;
sobretratamiento o atención de bajo valor, de 75.700 a 101.200 millones de dólares; 230.700 millones de dólares a 240.500 millones de dólares;
fraude y abuso, de 58.500 a 83.900 millones de dólares; y
complejidad administrativa, $265.600 millones.

Argumentos más eficaces para desalentar las solicitudes inapropiadas de los pacientes
Los argumentos considerados más eficaces por los profesionales para convencer al paciente sobre la insuficiencia de los procedimientos médicos fueron «razones clínicas basadas en el conocimiento» (46,8%; 95% CI 41,7 a 51,9), ‘seguridad propia del paciente’ (42,7%; IC 95% 37,7 a 47,8), y ‘obtención del mismo resultado por otras pruebas o procedimientos anteriores’ (39,7%; IC 95% 34,8 a 44,8). No se observaron diferencias significativas de acuerdo con el género o la experiencia laboral de los profesionales.
Este último argumento, sin embargo, fue considerado muy eficaz por el 40,0% de los profesionales que identificaron al ‘hombre’ como el perfil del solicitante más frecuente, frente al 16,4% de los profesionales que consideraban a las mujeres como la paciente más exigente(p = 0,017).
En total, el 50,0% de los profesionales informaron haber recibido solicitudes de pruebas o procedimientos considerados innecesarios semanal o diaria. Además, el 15,1% (56) reconoció haber indicado, con la misma frecuencia, algún procedimiento innecesario debido a la presión del paciente, frente al 57,3% (212) que afirmó que también convenció a los pacientes de que tales solicitudes eran inadecuadas. En total, el 26,8% (99) notifica reacciones negativas o agresivas al tratar de explicar a los pacientes las razones por las que estas solicitudes eran innecesarias. No se observaron diferencias de acuerdo con la experiencia de los profesionales. La ausencia referida de reacciones negativas por parte del paciente fue significativamente más frecuente en aquellos profesionales con más de 15 años de experiencia laboral (38,9% frente a 21,4%, p = 0,002).
Drivers and strategies for avoiding overuse. A cross-sectional study to explore the experience of Spanish primary care providers handling uncertainty and patients’ requests
José Joaquín Mira,1,2,3 Irene Carrillo,2 Carmen Silvestre,4 Pastora Pérez-Pérez,5 Cristina Nebot,6 Guadalupe Olivera,7 Javier González de Dios,8,9 and Jesús María Aranaz Andrés10,11
En total, respondieron 936 médicos generales, 682 pediatras y 286 enfermeros (tasa de respuesta 18,6%). Solicitudes de pacientes (67%) y medicina defensiva (40%) fueron las causas más citadas de uso excesivo. Quinientos veintidós (27%) recibieron solicitudes de sus pacientes casi todos los días para pruebas o procedimientos innecesarios, y 132 (7%) reconocida concesión de las solicitudes. La falta de tiempo en la consulta, y la información sobre los nuevos avances médicos y tratamientos que los pacientes podían encontrar en los medios impresos y digitales, contribuyeron a la incapacidad del profesional para contrarrestar adecuadamente esta presión por parte de los pacientes. Seguridad clínica (49,9%) y pruebas (39,4%) fueron los argumentos que más disuadieron a los pacientes de sus peticiones. El ahorro de costes no fue un argumento convincente (6,8%), sobre todo para los pediatras (4,3%). Los médicos generales se resistieron a más presión de sus pacientes (x2=88.8, P<0.001, diferencia porcentual (PD)=17.0), mientras que las enfermeras admitieron llevar a cabo procedimientos más innecesarios (x2=175.7, P<0.001, PD=12.3).
Conclusión
Satisfacer la incertidumbre del paciente y el paciente sobre lo que se debe hacer y las prácticas de medicina defensiva explica algunas de las causas frecuentes del uso excesivo. Los argumentos de seguridad son útiles para disuadir a los pacientes de sus solicitudes.
Excess Medical Care Spending: The Categories, Magnitude, and Opportunity Costs of Wasteful Spending in the United StatesMatthew Speer MS, J. Mac McCullough PhD, MPH, Jonathan E. Fielding MD, MPH, MA, MBA, Elinore Faustino MA, and Steven M. Teutsch MD, MPH
Las estimaciones agregadas de residuos variaron de $600.000 millones a más de $1,9 billones por año, o aproximadamente $1800 a $5700 por persona y año. El reconocimiento más amplio por parte de las partes interesadas de salud pública de los costos humanos y económicos de los desechos médicos tiene el potencial de catalizar la transformación del sistema de salud.

Dejando a un lado los precios (que son importantes pero merecen un examen separado), la reducción del gasto sanitario requiere una reducción del volumen de servicios. Los esfuerzos para reducir la utilización idealmente deberían centrarse en servicios de bajo valor, lo que significa mínimamente beneficioso si no despilfarrador o dañino. Los servicios de bajo valor podrían incluir procedimientos innecesarios, pruebas, hospitalizaciones y derivaciones, así como atención que podría proporcionarse en entornos de menor costo sin empeorar la calidad.
•La contaminación FINANCIERA es un desperdicio que es perjudicial. 2
•La contaminación financiera surge cuando el gasto exorbitante o innecesario en atención médica agota los recursos necesarios para el bienestar de la población. •Similar a la contaminación ambiental, la contaminación financiera es humana, contamina los sistemas conectados, sigue siendo en gran medida invisible para muchos y daña desproporcionadamente a las poblaciones vulnerables. Así como las fuerzas del mercado no impiden que los fabricantes contaminen el medio ambiente, estas fuerzas tampoco han podido reducir los residuos sanitarios nocivos. Es importante destacar que los enfoques no comercial que han disminuido la contaminación ambiental son prometedores para reducir la contaminación financiera.
•La contaminación financiera proviene de grandes emisores, como compañías farmacéuticas, fabricantes de dispositivos y grandes sistemas de prestación de atención médica. Muchas fuentes no señaladas, como las prácticas de grupos pequeños que proporcionan atención de bajo valor, también crean contaminación financiera.
•El aumento de las primas de seguro de salud y una menor inversión en bienes comunes dejan a los hogares con menos recursos para la educación, la vivienda y la crianza de los hijos
•El aumento de los gastos de Medicare y Medicaid conduce a mayores impuestos, mayores déficits presupuestarios o una reducción de los servicios gubernamentales. Es poco probable que muchas personas aprecien la relación entre, por ejemplo, los servicios de salud a precios exorbitantes y el estancamiento de los salarios o los aumentos de impuestos.
•Por lo tanto, la contaminación financiera se propaga en gran medida desapercibida.
Otros emisores de la contaminación financiera son:
•Durante las últimas 3 décadas, la FDA ha reducido los estándares de eficacia terapéutica,6 permitiendo a los fabricantes de medicamentos y dispositivos recibir aprobación para tratamientos con beneficios clínicos poco claros o marginales.
• Múltiples factores inducen a los pagadores estadounidenses a comprar servicios que se sabe que son mínimamente eficaces o de precio exorbitante.
Estos incluyen mandatos de cobertura estatal (por ejemplo, de terapias contra el cáncer), demanda generada por el fabricante (por ejemplo, anuncios directos al consumidor y defensa pseudoparticipativa), peligro moral y expectativas sociales para tener acceso a todas las nuevas tecnologías de salud.
•Las fuerzas del mercado por sí solas han sido insuficientes, las entidades contaminantes levantan obstrucciones,7 y los esfuerzos de base pueden ser limitados porque muchas personas no son conscientes de los daños o son relativamente impotentes en comparación con los contaminadores. •Sin embargo, los expertos en política ambiental han tenido éxito en navegar por un camino hacia el bien común. •Los enfoques eficaces han incluido la legislación ambiental, el desarrollo de políticas, el establecimiento y la aplicación de normas, y la educación pública para establecer nuevas expectativas sobre lo que constituye un cuidado ambiental adecuado.
Está bien documentado que los nuevos medicamentos llegan al mercado estadounidense con cada vez menos evidencia de beneficios y a precios cada vez más altos, lo que conduce a una forma de gasto en atención médica despilfarrador.
¿Quién paga estos medicamentos? Todo el mundo tiene, de maneras más o menos visibles y con más, o menos, impacto. Visibles son los pagos de su bolsillo en el mostrador de la farmacia. Los daños que las personas sufren de estos pagos de medicamentos de su bolsillo se conocen como toxicidad financiera. Menos visibles son el aumento de las primas de los seguros de salud y el estancamiento de los salarios como resultado del aumento del gasto en atención médica, que en parte se debe al aumento del gasto farmacéutico en nuevos medicamentos con precios exorbitantes. Y aún menos visibles son las decisiones presupuestarias que los estados toman para pagar más por la atención médica, como transferir fondos de la educación pública a la atención médica y aumentar los impuestos. Estos daños a la población en el gasto en atención médica despilfarrador ,de los cuales los fallos en los precios de los productos farmacéuticos son sólo un ejemplo, nos recordaron la contaminación ambiental. Al igual que la contaminación ambiental, la contaminación financiera es insidiosa, incentivada por un sistema hecho por el hombre y impulsado por el mercado, y causa más sufrimiento para las poblaciones pobres que para las más ricas.
Las colaboraciones de investigación en políticas farmacéuticas, actualmente estudiamos cómo se comunica la información sobre los beneficios inciertos de los nuevos medicamentos contra el cáncer y cuánto dinero se gasta en estos medicamentos. Los objetivos de este trabajo incluyen crear conciencia sobre cómo las opciones regulatorias y del sistema de mercado se combinan para generar lo que denominamos contaminación financiera.
Entre los tipos de gasto que constituyen contaminación financiera, la investigación a menudo se centra en la atención de bajo valor y el subtratamiento. Hemos encontrado que los planes de salud de alto deducible reducen algunas formas de atención de bajo valor, como visitas al departamento de emergencias de baja gravedad, y estos planes también reducen las primas mensuales de seguro médico.
Por otro lado, entre los pobres con diabetes, encontramos que los planes de salud de alto deducible probablemente condujeron a un subtratamiento, que posteriormente aumentó los costos, una forma de contaminación financiera. Encontramos un subtratamiento similar de cáncer de mama y enfermedades cardiovasculares entre los miembros del plan de salud de alto deducible. Sin embargo, es importante recordar que las altas primas de los planes de bajo deducible también podrían perjudicar a las familias. En última instancia, para reducir los daños de las primas altas, los altos costos de su bolsillo y los altos impuestos, nuestro sistema de atención médica necesita frenar los precios.
Se ha invertido dinero en incorporar prestaciones sanitarias en la cobertura pública y de las obras sociales, pero sin un conjunto de criterios orientados a la mejora de la calidad de vida, la construcción de equidad, de disminución de las desigualdades inaceptables, orientados más a que se transforme el modelo prestador de servicios, para romper con la prociclidad de la fragmentación, que tiene sus similitudes en todos los subsectores de cobertura pública, de obras sociales, y de los prepagos.
•Los responsables políticos de la atención de la salud deben analizar esos enfoques y adoptar aquellos que puedan ayudar a reducir la contaminación financiera y aumentar el bienestar de la población.
Hola profe Carlos Diaz: Nosotros lo llamamos «buscar plata bajo cada baldosa » . Funciona. Abrazos . Enrique De Michele . elmedicoauditor@hotmail.com
Me gustaMe gusta
Excelente análisis de la situación
Me gustaMe gusta
es un concepto muy interesante del despilfarro. y la similitud que le buscan los autores, como emisores gastoexpansivos del costo
Me gustaMe gusta