Vacunar en las zonas calientes.
Estoy intentando generar una corriente de opinión para que cambiemos la estrategia de vacunación, para que vacunemos en el segundo cordón y disminuir la propagación, así también quiere generar atención sobre la observación de las embarazadas.
En Ontario, la mitad de todas las infecciones por SARS-CoV-2 se encuentran en el 20% de los barrios. 1 Estos barrios se conocen como puntos críticos COVID-19. Los puntos críticos covid-19 tienen la mayor incidencia de infecciones, también son los barrios con mayor proporción de trabajadores esenciales que no pueden trabajar desde casa y deben viajar a su lugar de trabajo. 2
Los factores de riesgo para una mayor adquisición y transmisión en estos vecindarios incluyen hogares multigeneracionales de menores ingresos, viviendas de alta densidad, condiciones de trabajo precarias, falta de licencia pagada por enfermedad y dificultades para acceder o tomar intervenciones como aislamiento, cuarentena y pruebas. 3-5
La estrategia inicial de vacunación masiva COVID-19 de Ontario, vigente hasta el 8 de abril de 2021, se basó en la asignación regional per cápita de vacunas con distribución posterior –en orden de prioridad relativa– por edad, condiciones de salud crónicas y entornos de atención congregada de alto riesgo, puntos críticos COVID-19 y trabajadores esenciales en entornos no sanitarios.
Al 5 de abril de 2021, el 15% de los ontarianos han recibido al menos una dosis de una vacuna COVID-19. Los residentes de los puntos críticos COVID-19 y los trabajadores esenciales experimentan barreras para acceder a la vacunación COVID-19. Los trabajadores esenciales no pueden trabajar desde casa y están empleados en los sectores de comercios, transporte, equipo, manufactura, servicios públicos, ventas, servicios, agricultura y atención de la salud. 6
La evidencia reciente indica que las vacunas COVID-19 no sólo protegen contra la covid-19 sintomática,7,8, sino también contra la infección asintomática SARS-CoV-2 y, por lo tanto, la transmisión. 9-11
La vacunación acelerada de una gran proporción de residentes y trabajadores esenciales en los puntos críticos covid-19 tiene el potencial no sólo de dar lugar a beneficios directos para las personas vacunadas (prevención de enfermedades sintomáticas), sino también en beneficios indirectos para las personas no vacunadas (prevención de la transmisión de individuos vacunados a no vacunados). Estos beneficios indirectos ahora pueden incorporarse a modelos para estimar el impacto de las diferentes estrategias de vacunación. Como ejemplo, el modelado de transmisión desde Columbia Británica y España sugiere un considerable beneficio a nivel poblacional para todos los grupos de edad de vacunar a aquellos que pueden estar en mayor riesgo de adquisición y transmisión del SARS-CoV-2, como los trabajadores esenciales. 12,13
Preguntas
¿Cómo ha variado la cobertura de vacunación covid-19 entre los barrios con diferentes riesgos COVID-19?
¿En qué se diferencian las tasas per cápita de casos del SRAS-CoV-2 entre los barrios con altas y bajas proporciones de trabajadores esenciales en entornos no sanitarios?
¿Podría acelerar la vacunación de los trabajadores esenciales, sus familias y otros residentes que viven en puntos críticos de COVID-19 prevenir más infecciones por SARS-CoV-2 y hospitalizaciones covid-19, ingresos y muertes en la UCI en comparación con la estrategia inicial de vacunación masiva de Ontario?
Resultados
En todo Ontario, los barrios con mayor riesgo de infección por SARS-CoV-2 tenían las tasas más bajas de vacunación covid-19. La Figura 2 presenta la cobertura de vacunación COVID-19 de Ontarians de 16 años o más por riesgo covid-19 del barrio. Los residentes de los barrios con menor riesgo de infecciones por SARS-CoV-2 (grupo de riesgo vecinal COVID-19 10) tenían 1,5 veces más probabilidades de haber recibido al menos una dosis de vacuna COVID-19 antes del 5 de abril de 2021, en comparación con los residentes de los barrios con mayor riesgo de infecciones por SARS-CoV-2 (COVID-19 grupo de riesgo vecinal 1, Figura 2A). 1 Sin embargo, la incidencia media de infecciones por SARS-CoV-2 entre el 7 de marzo y el 3 de abril de 2021 fue 9 veces menor en los barrios con menor riesgo de infecciones por SARS-CoV-2 (Figura 2B).
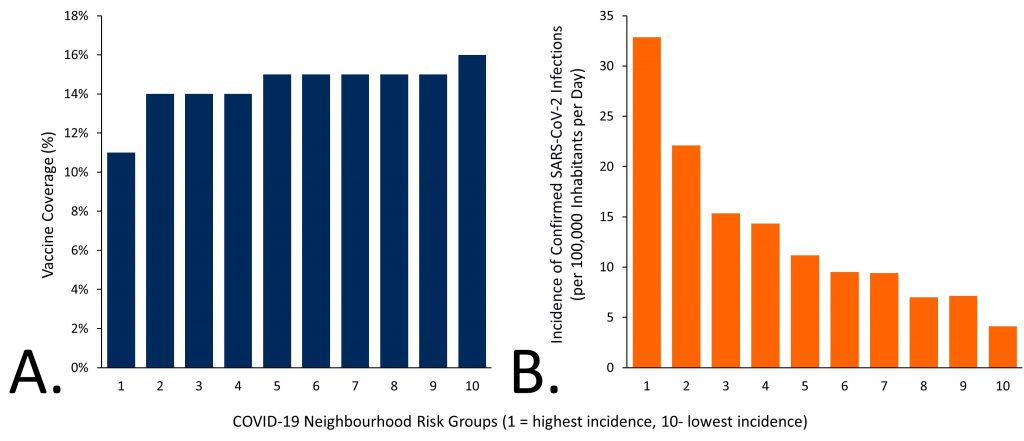
Panel A presenta la cobertura de la vacuna COVID-19 en Ontario para habitantes de 16 años o más, a partir del 5 de abril de 2021, por el grupo de riesgo COVID-19 de barrio. El Grupo B presenta la incidencia media de infecciones confirmadas por SARS-CoV-2 por cada 100.000 habitantes en Ontario por día, del 7 de marzo al 3 de abril de 2021, por el grupo de riesgo covid-19 del barrio. Los grupos de riesgo de los barrios están determinados por clasificar los 509 barrios de Ontario en incrementos del 10% según la incidencia acumulada de infecciones por SARS-CoV-2 entre el 23 de enero de 2020 y el 16 de enero de 2021. 1 Cada grupo de riesgo representa el 10% de la población de Ontario (~1,5 millones de habitantes). El Grupo 1 incluye los barrios con mayor incidencia acumulada de infección por SARS-CoV-2, mientras que el grupo 10 incluye barrios con menor incidencia acumulada de infección por SARS-CoV-2. Datos procedentes de la Solución de Gestión de Casos y Contactos de Salud Pública y otros sistemas de gestión de casos (CCM plus) y el Panel DE CONTROL COVID-19 del ICES. 14
La Figura 3 presenta la incidencia de nuevas infecciones del SRAS-CoV-2 basadas en la proporción de trabajadores esenciales en entornos no sanitarios que viven en los barrios de Toronto, separados en tercios en función de la proporción de trabajadores esenciales en entornos no sanitarios. 2 Los barrios con la mayor proporción de trabajadores esenciales en entornos no sanitarios siguieron experimentando una incidencia 3 veces mayor de infecciones por SARS-CoV-2 en comparación con los barrios de Toronto con la menor proporción de trabajadores esenciales. Estos barrios también tienen la mayor proporción de hogares multigeneracionales.
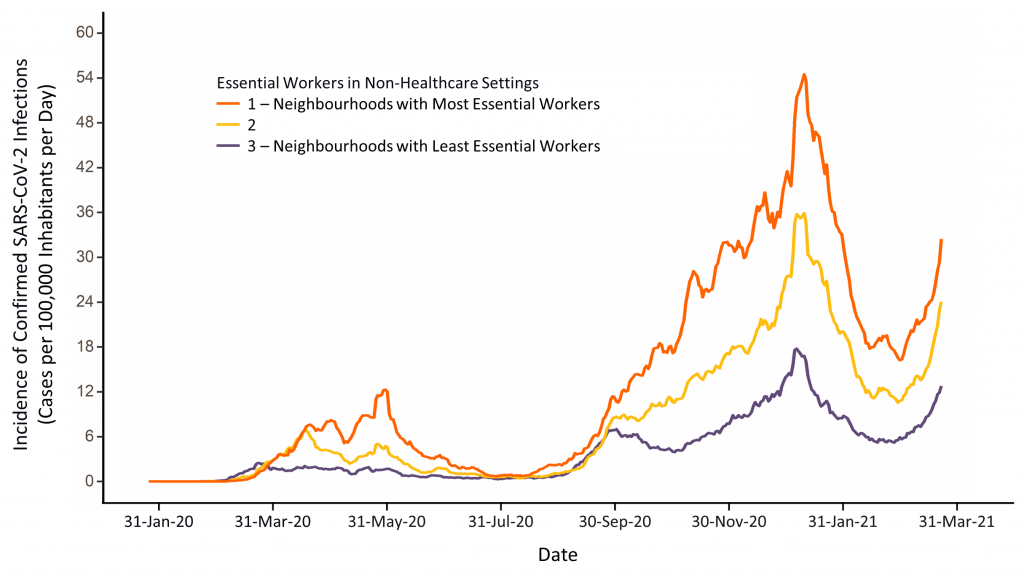
Line graph presenting the 7-day moving average of confirmed SARS-CoV-2 infections per 100,000 inhabitants in the City of Toronto from January 20, 2020 to March 23, 2021 excluding long-term care (LTC) home residents. Neighbourhoods are separated into thirds, based on the proportion of essential workers in non-healthcare settings living in the neighbourhoods. The top third represents the 33% of neighbourhoods (by overall population size) with the highest proportion of essential non-healthcare workers; the bottom third represents the 33% of neighbourhoods (by overall population size) with the lowest proportion of essential non-healthcare workers. Neighbourhoods are defined by dissemination areas of 400 to 700 residents.4,15 Data sourced from Case and Contact Management Solutions (CCM)+ and the Statistics Canada 2016 Census.
Figure 4 compares the projected impact of two vaccination scenarios: Ontario’s initial COVID-19 vaccination strategy versus a strategy that accelerates the vaccination of essential workers, their families and other residents living in COVID-19 hotspots. In both scenarios, 3 million doses of COVID-19 vaccine are administered over 30 days (100,000 doses per day starting on April 9, 2021), and the number of new SARS-CoV-2 infections over 60 days (April 9 to June 7, 2021) is determined.
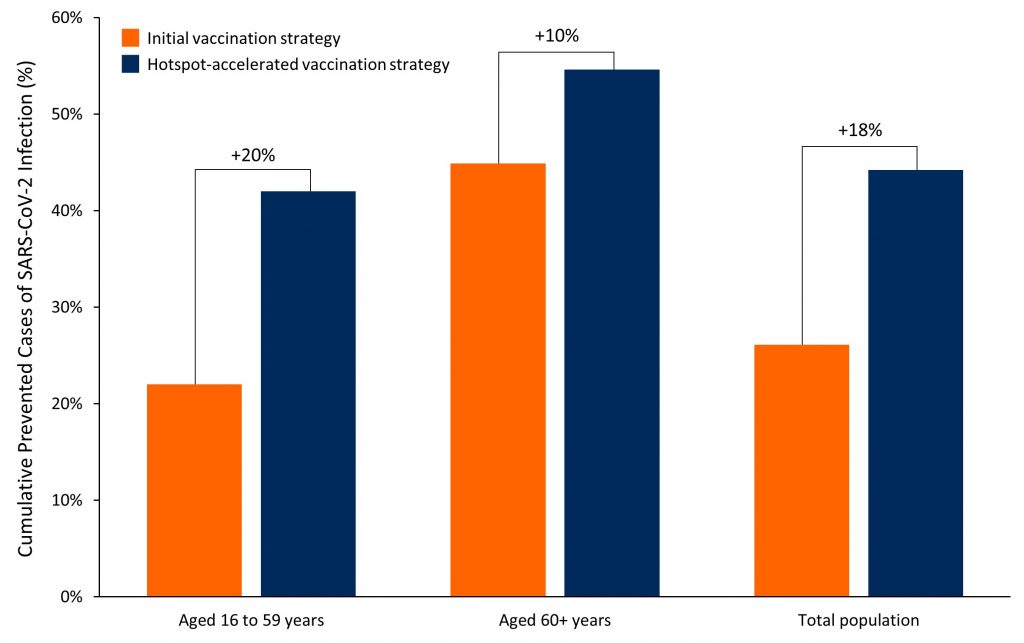
Bar chart showing the percentage of SARS-CoV-2 infections prevented by vaccinating 3 million Ontarians according to the initial vaccination strategy16,17 and according to a strategy accelerating the vaccination of essential workers, their families and other residents living in COVID-19 hotspots. We projected the number of SARS-CoV-2 infections prevented with the two vaccination strategies relative to a scenario of no further vaccination from April 9, 2021, onwards. The difference between strategies is expressed as an absolute difference in percentage of prevented event.
Ontario’s initial mass COVID-19 vaccination strategy emphasized age-based prioritization, with vaccines distributed equally across the ten COVID-19 neighbourhood risk groups, consistent with the province’s per capita allocation of vaccines.18 For the initial strategy, we assumed that 80% of the population aged 60 years and above would be vaccinated by April 28, 2021, at which point the strategy would proceed to vaccinating individuals aged 16 to 59 years of age. In the initial strategy,16,17 an additional 900,000 doses were allocated to COVID-19 hotspots. We assumed that these allocated doses would be distributed at a rate of 450,000 doses per month, and would be administered to produce equal coverage across the neighbourhood risk groups, mitigating the previously observed disparities in vaccine coverage across the groups (see Figure 2).
In the hotspot-accelerated vaccination strategy, we assumed that 50% of COVID-19 vaccines (50,000 per day) would be distributed to the 74 COVID-19 hotspots in neighbourhood risk groups 1 and 2 (the 20% of neighbourhoods with the highest cumulative incidence of SARS-CoV-2).1 We further assumed that these vaccines would be distributed to individuals aged 16 years and above with no age-based prioritization in these hotspots. For the remaining 50% of COVID-19 vaccines we assumed equal distribution across all ten COVID-19 neighbourhood risk groups, and that these vaccines would be used to vaccinate individuals aged 60 years and above in all neighbourhoods, including hotspots, with an age-based prioritization approach. With this strategy, the vaccination of the 74 hotspots would be completed within 25 days, assuming vaccine coverage of 80% in those aged 60 years and above, and 70% in those aged 16 to 59 years. All vaccine doses available after 25 days would then be distributed equally across the remaining neighbourhoods.
Figure 4 indicates that compared to Ontario’s initial COVID-19 vaccination strategy, a strategy that accelerates vaccination of residents and essential workers in COVID-19 hotspots would prevent a larger number of SARS-CoV-2 infections between April 9 and June 7, 2021. The hotspot-accelerated vaccination strategy is also projected to prevent a larger number of infections in individuals aged 16 to 59 years and among individuals aged 60 years and above even though the strategy results in slower vaccination of individuals aged 60 years and above.

Casos acumulados proyectados de SARS-CoV-2, hospitalizaciones COVID-19, Las admisiones y muertes de la UCI en Ontario del 9 de abril al 7 de junio de 2021, en tres escenarios: 1) ninguna vacuna adicional más allá del 8 de abril de 2021, 2) continuar la estrategia inicial de vacunación COVID-19 de Ontario, y 3) una estrategia acelerada por el punto de acceso que acelere la vacunación de los trabajadores esenciales en entornos no sanitarios, sus familias y otros residentes que viven en puntos críticos covid-19.
La Figura 1 y el Cuadro 1 presentan el impacto proyectado de las dos estrategias de vacunación en comparación con ninguna vacuna más allá del 8 de abril de 2021. Los resultados previstos incluyen el número de hospitalizaciones covid-19, ingresos en la UCI y muertes en Ontario entre el 9 de abril y el 7 de junio de 2021. En comparación con la estrategia inicial, se proyecta que la estrategia de vacunación acelerada por los puntos críticos evitará un 14% adicional de hospitalizaciones de COVID-19, el 14% de los ingresos en la UCI de COVID-19 y el 11% de las muertes por COVID-19 en la población de Ontario de 16 años o más. Con 3 millones de dosis disponibles durante 30 días, el número de vacunas necesarias para prevenir 1 infección confirmada del SRAS-CoV-2 es de 37 con la estrategia inicial y 22 con la estrategia acelerada por el punto de acceso.
interpretación
El análisis temprano del despliegue de la vacuna COVID-19 de Ontario revela desigualdades en la cobertura de vacunas en toda la provincia. El impacto del COVID-19 es mayor en los barrios de Ontario, con la mayor proporción de trabajadores esenciales. 3 Al 5 de abril de 2021, los residentes de barrios con mayor riesgo de infección por SARS-CoV-2 tenían las tasas más bajas de vacunación COVID-19.
La evidencia reciente indica que las vacunas COVID-19 no sólo protegen contra la infección y transmisión sintomáticas COVID-19,7,8, sino también contra la infección y transmisión asintomática SARS-CoV-2. 9-11 Estos beneficios indirectos se incorporaron a modelos que comparan las estrategias de vacunación que aprovechan los beneficios directos e indirectos de la vacunación.
Acelerar la vacunación de los trabajadores esenciales, sus familias y otros residentes que viven en los puntos críticos de COVID-19 reasignando inmediatamente el 50% de los próximos 3 millones de vacunas al 20% de los barrios con mayor incidencia acumulada del SRAS-CoV-2, y vacunar a todos los residentes de 16 años o más en estos barrios podría reducir sustancialmente la incidencia general de infecciones por SARS-CoV-2, hospitalizaciones covid-19, ingresos en la UCI y muertes tanto en ontarianos más jóvenes como mayores. Esto se debe a que la estrategia de vacunación acelerada por los puntos críticos no sólo ofrece una protección más directa a los residentes más jóvenes de Ontario y a los trabajadores esenciales en los puntos críticos de COVID-19, sino que también ofrece una protección sustancialmente más indirecta a los adultos mayores en estos puntos críticos. 12
Los trabajadores esenciales experimentan una carga desproporcionadamente alta de infección por SARS-CoV-2, especialmente en ausencia de licencia pagada por enfermedad y apoyos mejorados para la seguridad en el lugar de trabajo. 2 Los adultos mayores, especialmente los que viven en hogares multigeneracionales, se beneficiarán de menos infecciones entre los adultos más jóvenes, muchos de los cuales son trabajadores esenciales.
El 13 de abril de 2021, Ontario comunicó una estrategia actualizada de vacunación masiva COVID-19 para acelerar la vacunación de los puntos críticos covid-19. La estrategia actualizada consiste en vacunar a adultos mayores de 18 años en los puntos críticos de mayor riesgo identificados en Toronto y Peel, y posteriormente vacunar al resto de 114 puntos críticos definidos en toda la provincia. 19 Cabe destacar que la provincia definió los puntos críticos predominantemente basados en los tres principales grupos de riesgo vecinal covid-19 identificados en el Informe científico titulado Una estrategia para la distribución masiva de vacunas COVID-19 en Ontario basada en la edad y el vecindario,1 con los barrios clasificados en el 30% superior de la incidencia acumulada SARS-CoV-2. Además, basaron la selección de puntos críticos en los datos de brotes y una lista de barrios con bajas tasas de pruebas y barreras sociodemográficas que pueden resultar en una menor absorción de vacunas. 20,21 La estrategia actualizada de vacunación de Ontario distribuiría el 25% de las vacunas a los 114 puntos críticos identificados y el 75% restante se distribuiría por igual en toda la provincia (incluidos los puntos críticos). 22 Esto significa que el 47,5% del suministro de vacunas COVID-19 de Ontario se asignaría al 30% de la población de Ontario que vive en 114 puntos críticos identificados por la provincia.
La estrategia de vacunación acelerada por los puntos críticos sugerida en este Informe científico asignaría el 50% de las vacunas COVID-19 a los 74 puntos críticos covid-19 clasificados en el 20% superior de la incidencia acumulada de SARS-CoV-2 entre todos los barrios de Ontario, y el 50% restante de las vacunas se distribuiría por igual en toda la provincia (incluidos los puntos críticos). 1 Esto significa que el 60% del suministro de vacunas COVID-19 de Ontario se asignaría al 20% de la población de Ontario que vive en los puntos críticos identificados por la Tabla consultiva científica COVID-19 de Ontario. 1 Los beneficios adicionales se obtendrían priorizando aún más los almacenes, fábricas y otras instalaciones con un gran número de brotes de COVID-19.
Hay advertencias importantes para los resultados de nuestros análisis. Los barrios con mayor riesgo covid-19 se modelaron por separado del resto de barrios. Como tal, nuestras estimaciones subestiman el beneficio potencial de la estrategia acelerada por los puntos críticos en la población en general: no capturamos explícitamente los beneficios indirectos de la prevención del contagio de infecciones de los puntos críticos a los barrios de bajo riesgo. Nuestro modelo tampoco estrata explícitamente a la población adulta en individuos que son trabajadores esenciales y aquellos que no lo son. Sin embargo, el modelo representa tasas más altas de contactos relacionados con el lugar de trabajo, ya que los puntos críticos covid-19 tienen una mayor proporción de trabajadores esenciales.
La realización del impacto potencial de la estrategia de vacunación acelerada por los puntos críticos requerirá una participación significativa de la comunidad, la inversión y el apoyo a la implementación y logística de la distribución de vacunas a nivel comunitario. Algunos ejemplos de distribución a nivel comunitario incluyen la implementación a través de programas comunitarios confiables y establecidos, proveedores de atención médica (especialmente médicos de atención primaria, profesionales de enfermería y centros de salud comunitarios) y programas basados en empleadores para trabajadores esenciales.
Métodos utilizados para este resumen científico
Desarrollamos un modelo matemático estratificado por la edad de transmisión SARS-CoV-2, utilizando un sistema SEIR modificado de compartimentos (susceptibles, expuestos, infecciosos y recuperados) con vacunación COVID-19. El modelo simuló contactos dentro y entre dos grupos de edad (edades comprendidas entre los 16 y los 59 años; y los 60 años de edad y superiores) y modeló por separado los barrios de alta incidencia del SRAS-CoV-2 o los «puntos críticos COVID-19» (20% de la población de Ontario mayores de 16 años) y los barrios de menor incidencia (80% de la población de Ontario mayores de 16 años).
El modelo utilizó datos demográficos y de vigilancia de Ontario sobre los puntos críticos (dos grupos de vecinos con mayor incidencia de SARS-CoV-2 según Brown et al.1) y las restantes áreas de clasificación hacia adelante (FSA, ocho grupos vecinales de incidencia sars-cov-2 más bajos según Brown et al.1),para reflejar las siguientes medidas resumidas: tasas reproductivas estimadas y tasas relativas de infecciones acumuladas y semanales SARS-CoV-2 (en marzo de 2021) entre los puntos críticos COVID-19 y las FSA de menor incidencia; proporción acumulada del total de casos provinciales entre mayores de 16 años que se encuentran en los puntos críticos (50-55%); tasas relativas de diagnósticos acumulados y semanales (en marzo de 2021) entre grupos de edad dentro y entre puntos críticos y FSA de menor incidencia. 1
Los insumos sobre las tasas de contacto y los patrones por grupo de edad se basaron en el estudio CONNECT, pero se calibraron al número de reproducción efectiva en los puntos críticos y a los barrios de menor incidencia de SARS-CoV-2. 23 Como tal, las tasas de contactos fueron más elevadas en los puntos críticos covid-19 derivados de una mayor proporción de la población que no puede trabajar a distancia (trabajadores esenciales).
Se suponía que la vacunación reduciría la adquisición de la infección con una eficacia del 60% después de una dosis. 9-11 El modelo captó beneficios directos e indirectos de las vacunas dentro de los puntos críticos, y dentro de las FSA de menor incidencia sars-cov-2. El modelo incluía la proporción actual de la población estratificada por edades en los puntos críticos covid-19 y los barrios de menor incidencia del SRAS-CoV-2 estimados como inmunes después de la infección («recuperados»), la proporción actual infecciosa (casos activos de SARS-CoV-2 diagnosticados y no diagnosticados), y la proporción actual que han recibido al menos una dosis de una vacuna COVID-19 al 5 de abril de 2021 basada en el panel del ICES. 14 Con este enfoque, el modelo subestimará el impacto de la vacunación COVID-19 en una región (puntos críticos COVID-19) en los barrios de menor incidencia del SRAS-CoV-2, y viceversa; como el modelo anterior asume la independencia de los puntos críticos COVID-19 y los barrios de menor incidencia SARS-CoV-2. Se suponía que la vacunación reduciría la adquisición de una infección con una eficacia del 60%. 9-11 El modelo captó beneficios directos e indirectos de las vacunas dentro de los puntos críticos, y dentro de las FSA de menor incidencia. El modelo incluía la proporción actual de la población estratificada por edades en los puntos críticos covid-19 y los barrios de menor incidencia del SRAS-CoV-2 estimados como inmunes después de la infección («recuperados»), la proporción actual infecciosa (casos activos de SARS-CoV-2 diagnosticados y no diagnosticados), y la proporción actual que han recibido al menos una dosis de una vacuna COVID-19 al 5 de abril de 2021 basada en el panel del ICES. 14 Con este enfoque, el modelo subestimará el impacto de la vacunación COVID-19 en una región (puntos críticos COVID-19) en los barrios de menor incidencia del SRAS-CoV-2, y viceversa; como el modelo anterior asume la independencia de los puntos críticos COVID-19 y los barrios de menor incidencia SARS-CoV-2.
A continuación, el modelo se utilizó para simular escenarios hipotéticos en los que la caja base (no más vacunación COVID-19 más allá del 8 de abril de 2021) se comparó con una cantidad fija de vacunas diarias (100.000 por día) distribuidas utilizando la estrategia inicial. Para esta estrategia, asumimos que el 80% de la población de 60 años o más sería vacunada antes del 28 de abril de 2021, momento en el que la estrategia procedería a vacunar a las personas de 16 a 59 años de edad. En la estrategia inicial,16,17 otras 900.000 dosis se asignaron a puntos de acceso COVID-19. Asumimos que estas dosis asignadas se distribuirían a una tasa de 450.000 dosis al mes, y se administrarían para producir una cobertura igualitaria en todos los grupos de riesgo vecinales, mitigando las disparidades observadas anteriormente en la cobertura de vacunas en todos los grupos (véase la Figura 2).
Se suponía que la estrategia de vacunación acelerada por los puntos críticos asignaba el 50% de las vacunas COVID-19 a los 74 puntos críticos covid-19 clasificados en el 20% superior de la incidencia acumulada de SARS-CoV-2 entre todos los barrios de Ontario, y el 50% restante de las vacunas se distribuiría por igual en toda la provincia (incluidos los puntos críticos). 1 Esto significa que el 60% del suministro de vacunas COVID-19 de Ontario se asignaría al 20% de la población de Ontario que vive en los puntos críticos identificados por la Tabla consultiva científica COVID-19 de Ontario. 1
A continuación, comparamos la diferencia en las infecciones evitadas y aplicamos la hospitalización covid-19 específica para la edad, la necesidad de UCI y la mortalidad en función de los datos de Ontario y bajo el supuesto de que el 80% de los casos sería una variante de preocupación (específicamente B.1.1.7). 124,25.
Asumimos que las métricas específicas de la edad para la gravedad covid-19 (hospitalización, UCI y mortalidad) eran las mismas en los puntos críticos de COVID-19 y los barrios con menor incidencia del SRAS-CoV-2, aunque los datos sugieren que las tasas de mortalidad por casos específicos de edad siguen siendo más altas en los barrios de menores ingresos, incluso después del ajuste de las comorbilidades. 10
Por lo tanto, el impacto puede reflejar una subestimación de la gravedad prevenida dentro de los hotpots COVID-19.