Dr. Carlos Alberto Díaz. Profesor Titular Universidad ISALUD.
Incluyo este posteo para realizar un entrecruzamiento conceptual entre la forma de gestión por cuidado progresivo y la medicina basada en el valor: para el paciente, el sistema de salud y la calidad de vida. Esta incluido en un capítulo de mi último libro de gestión, referido a este tipo de hospitales.
Los hospitales del futuro post pandemia, tienen que ser flexibles constituir como verdaderos recorridos customizados, para resolver la asimetría de información con la mejor relación de agencia, generando valor en calidad de vida para el paciente, en cuidados integrales y basados en la persona, eficiencia, seguridad del paciente, continuidad, longitudinalidad, y adaptación de los cuidados del paciente.
El cuidado progresivo no es una innovación en la gestión hospitalaria, se ha empleado esta forma de gestión, desde la década del cincuenta en EE. UU.[i][ii] [iii], Australia[iv] y desde el ochenta en Argentina, en experiencias aisladas, en la región de la toscana en Italia. Pero si será una innovación, en el futuro próximo, mediante el cuidado transicional de la gestión clínica por niveles de cuidado hospitalario, complementada con otros dispositivos hasta el domicilio de los pacientes, denominados por nosotros como modelo integral de cuidado continuo, integrado y longitudinal. Debemos diseñar un sistema prestador no solo para atender las complicaciones agudas, sino fundamentalmente la enfermedad crónica.
Tradicionalmente los hospitales organizaron la atención de los enfermos por patologías, nucleando médicos y enfermeras por servicios, orientado entonces la organización por especialidades médicas. Esto está basado en la lógica del conocimiento de una disciplina, pensando en las actividades, no en el progreso del trabajo multidisciplinario, como un modelo prestacional necesario y posible, para la epidemiología actual de la población, que requiere un modelo prestacional de cuidar y curar, integral e integrado de salud.
El ordenamiento por especialidad o servicio de este tipo de organizaciones hospitalarias la ventaja del entrenamiento del personal, pero limitando la flexibilidad de los procesos.
El cuidado progresivo es un modo de gestión prestacional de un establecimiento asistencial, no diferenciado por especialidades médicas sino en los cuidados requeridos por el paciente, las características de su patología y el nivel de cuidado que exige.
Es una forma de gestión sanitaria, ya no solamente hospitalaria, basada en la necesidad de cuidados de los pacientes, por la repercusión que genera en su existencia una patología determinada, en relación con el sostén que requiere y las transformaciones epidemiológicas que se están produciendo en la salud y en los requerimientos de los pacientes. Pone al paciente en el centro de la escena, privilegia los cuidados continuos, longitudinales y nominalizados, aumenta la productividad, mejora la interrelación entre los equipos, aumenta la flexibilidad del servicio en su capacidad de atención. Intenta generar mejoras en el cuidado transicional de los pacientes, para evitar la inseguridad, las reinternaciones innecesarias y los abandonos de tratamiento. Diferenciando los servicios por requerimientos de enfermería en cuidados críticos, intermedios, moderados, mínimos y especiales, unidades de rápido diagnóstico, consultas de alta resolución, unidades de pronto socorro, cuidados paliativos, internación domiciliaria, hospital de día, unidades de cirugía mayor ambulatoria, etc.
Son componentes de redes integradas de servicios de salud que apoyan la capacidad resolutiva del primer nivel de atención.
Existen estructuras de gobierno de la red responsables de articular las carteras de servicios y asegurar la continuidad de la atención.
Sus trabajadores se sienten parte de una red y comprenden su papel para con una población y territorio.
Privilegian realizar actividades y procedimientos de modo ambulatorio, evitando así hospitalizaciones innecesarias.
Organizan sus actividades –procesos- teniendo como eje medular a las personas y comunidades usuarias.
Son seguros para sus usuarios y sus trabajadores, y son amigables con el medio ambiente. Los trabajadores hospitalarios tienen elevados problemas de salud física y mental.
Utilizan sólo tecnología costo efectiva y se basan en la medicina basada en evidencia científica para modificar y perfeccionar sus prácticas. Importantes pérdidas por mala calidad y desperdicios por uso ineficiente y redundante de los recursos.
Son eficientes en el uso de sus recursos y contienen costos para contribuir a la equidad
Incorporan la evaluación y la rendición de cuentas como parte de un ciclo de mejora continua
Protocolos y guías clínicas son co-construcciones participativas entre distintos actores de la red. Los sistemas de información se construyen desde el nivel ambulatorio. Los sistemas de referencia y retorno se diseñan, evalúan y mejoran en red.
Se horizontaliza la toma de decisiones y se generan mejores “contratos” entre los equipos clínicos y la red. La gestión clínica involucra y compromete a todos.
Se organiza por procesos principales según las necesidades de los usuarios (objetivos sanitarios –el “qué hacer o encargo de la red-). Hay creciente balance entre especialistas y generalistas
Se promueve el desarrollo por méritos, y la gestión es compartida por todos sus trabajadores, superando estancos entre el mundo clínico y de la administración logística o de soporte.
Cuidado Progresivo y Medicina basada en el valor:
Uno de los principales problemas de la atención médica actual en la atención privada, de la seguridad social y pública, es que persiste una fragmentación de los servicios que impide ofrecer una atención integral, esto impide determinar si el paciente en su recorrido por el sistema asistencial esta con su flujo de gestión clínica orientado hacia el valor, que conceptualmente es mejorar su calidad de vida, su autonomía, disminuir el gasto de bolsillo e impedir el deterioro de su capacidad funcional. Desde ese punto de vista, el cuidado progresivo al disminuir la fragmentación del cuidado orienta el flujo Lean de valor. El sector de la atención médica está lejos de ser un mercado competitivo, por lo que el valor «óptimo» (precio) de los servicios de atención de la salud no puede ser determinado por la interacción estándar entre la demanda y la oferta, como conceptualizó magisterialmente el premio Nobel Kenneth Arrow en su paper. Los usuarios demandan, pero no conocen cual es la necesidad. Eso es responsabilidad del sistema de salud. Además de dejarla registrada. Un elemento bien conocido que conduce a «fallos del mercado» está relacionado con el hecho de que los pacientes que se benefician de un tratamiento o los médicos que lo prescriben no suelen enfrentar todos los costos y beneficios relacionados, y por lo tanto pueden sobre- o subestimar su valor. De hecho, tanto en los sistemas de atención de salud públicos como privados, los pacientes rara vez se enfrentan al precio total de los servicios que consumen, y los médicos suelen basar las decisiones de prescripción en las necesidades objetivas de los pacientes, mientras que no suelen estar limitados por consideraciones financieras.[v]
Por el contrario, al no ser los usuarios finales de la atención médica, los pagadores, pueden no estimar correctamente los beneficios potenciales y, por lo general, están más preocupados por los costos o los gastos, sobre todo porque a menudo necesitan garantizar un uso sostenible y eficiente de los limitados recursos sanitarios.
En tercer lugar, tanto los costos como los resultados relacionados con el uso de una tecnología son a menudo inciertos, especialmente en el lanzamiento al mercado, cuando los datos de los estudios clínicos y el uso en la práctica clínica siguen siendo escasos o incluso ausentes. La incertidumbre en torno al verdadero desempeño de una tecnología y la existencia de información asimétrica frustran una determinación única, clara y transparente del valor, que a su vez puede causar tensiones entre las partes involucradas, generado por el conflicto de intereses. [vi]
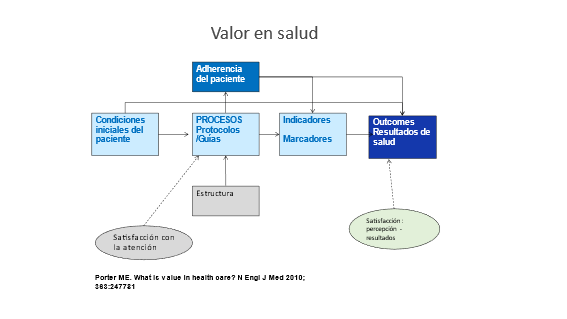
El cuidado progresivo es también una gestión basada en el valor de la continuidad de atención, de la valoración de las necesidades de los pacientes, la progresividad de los cuidados y el valor de la equidad, por ello no he querido dejar de considerar este tema, que se ha abordado desde diferentes ópticas, pero con el liderazgo indiscutible de Michel Porter, con el propósito de aumentar las ventajas competitivas de las organizaciones de salud. Esta gestión de cuidados basado en las necesidades del paciente puede encuadrarse dentro de la medicina basada en el valor, tanto desde la cadena, como en los equipos multidisciplinarios, como en la generación de redes customizadas de recorridos internos de pacientes dentro del hospital de cuidado progresivo.
La atención de salud basada en el valor (VBHC)[vii] se ha establecido en los últimos años como un concepto central en las estrategias para mejorar la calidad, la eficiencia y la productividad de las organizaciones de salud,[viii] particularmente en los hospitales, y a menudo se ha presentado como una solución para los problemas fundamentales que enfrentan los servicios. Pero no un valor económico, sino para la gestión de la atención, para la profesión y los pacientes. VBHC es actualmente una de las nuevas estrategias más extendidas en los sistemas de atención de la salud a nivel mundial, en EE. UU., Canadá y Escandinavia. Una característica común es el enfoque en la organización de los procesos mediante la combinación de medidas de eficiencia en los procesos, económica y calidad. El enfoque basado en el valor puede ser ambiguo y controvertido, si no se profundiza en lo conceptual y los sistemas de atención de la salud han adoptado las ideas de diferentes maneras. En Escandinavia, varios hospitales y organizaciones de atención han adoptado la idea de VBHC. Dado que el sistema de pago escandinavo de la atención de la salud difiere del sistema estadounidense abordado por Porter y Teisberg, los hospitales han considerado el enfoque basado en el valor principalmente como un concepto estratégico, dejando la traducción de las ideas ampliamente definidas a los proveedores de gestión y atención médica en los departamentos clínicos locales (Lonnroth 2017).[ix]
En Suecia, los dos hospitales más grandes han adoptado estrategias VBHC que han incluido innovaciones radicales mediante renombrados basados en «organizaciones temáticas», utilizando consultores de organización y con controversia y resistencia entre los profesionales de la salud (Agerberg 2017[x]; Karolinska Universitetsjukhuset 2017; Lundback 2017[xi]; Lunnroth 2017).[xii] En efecto, cuando se adopta la estrategia VBHC, las implicaciones para el diseño organizativo a nivel de implementación deben ponerse en práctica en un proceso de materialización. Por lo tanto, una conceptualización integral de la organización hospitalaria en general parece estar comprendida entre las ideas generales de VBHC, por un lado, y los (micro)procesos de organización del trabajo de salud basado en grupos de pacientes individuales por el otro.
El concepto de valor en un sistema de salud, se establece una referencia clave que asocia el valor con el destinatario: el paciente; es decir, cuando hablamos de valor lo hacemos en referencia al paciente, como objetivo excluyente de un sistema de salud. Es en este marco que se define valor como “la relación entre los resultados obtenidos y el costo incurrido para obtener dichos resultados”, centrándolo claramente en un enfoque asociado a la eficiencia. Los hospitales, que basen la gestión en el valor deben aplicarlo a cuatro dominios: procesos clínicos, resultados del paciente, experiencias del paciente y eficiencia.
Los hospitales modernos se han caracterizado por la «complejidad institucional», a menudo con desacuerdos sobre las jurisdicciones profesionales, los conflictos territoriales y los sistemas de gestión ambiguos, incluso antes de la introducción de la nueva gestión pública (NPM) en la década de 1980 (Abbott 1988; Freidson 1994; Scott et al. 2000; Reay y Hinings 2005).[i]
Mientras que las organizaciones de salud, y hospitales en particular, han ha sido objeto de una complejidad creciente debido a los grupos más profesionales que intervienen en los dominios profesionales tradicionales del trabajo y la gestión de la salud de los médicos, esta misión social ha sido mantenida (van Den Broek, Boselie, y Paauwe 2014)[ii].
La ética profesional de los profesionales de la salud se ha basado en estos valores, mientras que diferentes profesionales de la salud han cambiado la forma en que se realiza y gestiona el trabajo de salud (Kirkpatrick y Ackroyd 2003[iii])[iv]. En vista de la introducción continua de nuevos mecanismos de dirección, Reorganizaciones y nuevas formas de hacer trabajo clínico, que incluyen dilemas, compromisos y enfrentamientos entre múltiples tipos de innovación deben centrarse en la investigación de la organización (De Vries, Bekkers Y Tummers 2016)[v].
En octubre de 2015, se informó a la junta un hospital noruego de que el diseño debía basarse en el lema «pacientes primero» y en una perspectiva de valor.
Innovaciones en el sector público pueden ser visto como un medio para la mejora del servicio y la rentabilidad (Hartley 2005[vi]; Osborne y Brown 2013). De lo contrario, la presión para reducir los costos a menudo puede implicar un mayor trabajo para los profesionales ya sobrecargados (Albury 2005)[vii].
La decisión de estructurar las operaciones hospitalarias de acuerdo con las tres configuraciones de valor fue una decisión administrativa.
Las innovaciones deben debatirse sobre la base de un continuo entre las innovaciones incrementales y radicales. Las innovaciones podrían identificarse fácilmente por términos como radical, disruptivo y de cambio; tales innovaciones se consideran a menudo como innovaciones «reales». Walker (2014, 23)[viii] sostiene que «las innovaciones se producen cuando se crean, desarrollan y reinventan nuevas ideas, objetos y prácticas por primera vez en una organización». [ix]
Las innovaciones en los hospitales son continuas, las innovaciones de arriba hacia abajo se ponen definida por la comprensión de las innovaciones como procesos de abajo hacia arriba.
Estas innovaciones, a su vez, proporcionan la base para adaptaciones, a menudo a través de nuevos sistemas de gestión, donde se ponen en marcha nuevos conceptos para la organización del trabajo.
Se afirma que los hospitales están sujetos a una innovación continua, principalmente relacionada con cuatro temas: formas generales de gestión (como NPM), incentivos financieros, innovaciones tecnológicas e innovaciones basadas en nuevos conocimientos profesionales médicos. la innovación es una parte integrada del trabajo sanitario, y las innovaciones cambian continuamente las organizaciones de trabajo desde dentro, sobre la base de nuevas estrategias de conocimientos científicos y tratamiento dentro de una atención sanitaria cada vez más especializada. Estos Innovaciones, sin embargo, rara vez están conectados con el sistema de gestión general y los modelos de dirección de los hospitales en general, a pesar de que representan el núcleo de las organizaciones de atención de la salud. Se han introducido modelos de gestión empresarial en las organizaciones de una serie de Formas. Aquí se han introducido la gestión por objetivos (MBO), sistemas de rendimiento y calidad, modelos de comprador-proveedor (PPM) y elementos de sistemas de microvigilancia que descansan sobre las ideas del «gobierno corporativo» (Alexander y Weiner 1998). VBHC se basa en tres principios: crear valor para los pacientes, basar la organización de la práctica médica en condiciones médicas y ciclos de atención, y la medición de los resultados médicos y los costos.
En este marco, se ha comprometido a vincular la organización del trabajo profesional médico con las demandas generales de servicios de salud de buen desempeño y eficientes, centrándose en las vías de los pacientes, las vías de tratamiento y las vías de atención integral (Timmermans y Berg 2003[x]; Fineide Y Ramsdal 2014[xi]).
Existen tres métodos para generar valor: la cadena de producción, la organización de equipos multidisciplinarios en función de la complejidad de los pacientes y la red de generación de valor la interacción simultánea, la importancia del manejo de la red de los datos.
– Cadena de valor: lógica de producción, tareas de trabajo secuenciales, economías de escala, procesos de trabajo lineales:
– Tienda de valor: resuelve los problemas inmediatos del cliente, tareas intensivas, procesos de trabajo cíclicos, organización del equipo interdisciplinario
– Red de valor: mediación entre diferentes actores en la resolución de problemas, negociaciones, procesos simultáneos y paralelos (Basado en procesos simultáneos y paralelos (Basado en procesos
Cadena de valor: Consiste en procesos de tratamiento estandarizados, repetibles y vinculados que los profesionales y los pacientes utilizan para producir el resultado deseado. En la fabricación de productos, las cadenas de valor han permitido ganancias en la eficiencia que vincula los procesos y la estandarización. Para aquellos productos y actividades en los sistemas de servicios de salud que son similares, esta configuración enfocada en los procesos de trabajo estándar puede ser muy útil. Gestión eficiente y repetible de procesos vinculados para transformar entradas en salidas. Por ejemplo, la adopción de una configuración de cadena para la cirugía de reemplazo total de cadera y rodilla puede resultar en la eficiencia de los procesos vinculados, mejores resultados y menores costos. Dos compensaciones clave en la cadena de valor son entre costo y diferenciación. Las cadenas muy eficientes (por ejemplo, aquellas con la menor cantidad de procesos estandarizados) son menos capaces de abordar una diversidad de necesidades. Esta es la razón por la que algunos intentos de «instalar» la configuración de la cadena de manera generalizada en los sistemas de servicios de salud han sido frustrantes hay que elegir los casos de cirugías programadas y establecer lo mejor para acortar distancia. El desafío es que solo un porcentaje modesto de los servicios de atención médica realmente se ajusta a este marco de cadena de productos. De hecho, los pacientes con problemas médicos complejos pueden resentir que se les trate con soluciones estandarizadas y los expertos que anuncian que son menos costosas. Cuando algo importante está mal, los pacientes quieren la atención más personalizada posible en este caso sirve más la estrategia de equipos multidisciplinarios, conocidos como valor shop.
La forma predominante de crear valor en la atención médica en la actualidad puede describirse como valor shop. Permite respuestas altamente personalizadas a problemas individuales o complejos. En el servicio de atención de la salud, se basa en relaciones individuales entre paciente y profesional en las que existe un ciclo predecible de pasos que incluyen la adquisición de casos, el desarrollo de un diagnóstico, la selección de un tratamiento personalizado y la prueba de la solución propuesta. Esta configuración involucra a actores que trabajan en díadas y se formó en el siglo pasado cuando la complejidad de la atención médica era mucho más limitada. La principal compensación en la tienda de valor es entre amplitud (el número y diversidad de condiciones que se pueden gestionar) y profundidad (el nivel de experiencia que se puede proporcionar). A medida que ha aumentado el número de intervenciones de diagnóstico y terapéuticas, se ha ampliado el conocimiento médico y han aumentado las expectativas de una vida mejor y más larga, la “tienda” ha cambiado, de profesionales individuales que sabían lo que se necesitaba y actuaron en consecuencia al trabajo realizado por múltiples profesionales de múltiples disciplinas en sistemas organizacionales apoyados por sistemas de información y contribuciones cada vez mayores de los pacientes.
La red de valor representa una tercera forma de crear valor. Una red de valor es una configuración que facilita la interacción flexible entre personas, lugares y cosas (por ejemplo, pacientes, médicos, investigadores, entidades organizativas y bases de datos). Una red está compuesta por nodos o «actores» y los vínculos que los conectan. Facilitación de relaciones generadoras de valor entre los actores de una red de atención médica. Menor costo por actividad. La conexión de actores y recursos alineados reduce los costos al liberar la capacidad no utilizada. Permite que los sistemas gestionen la calidad, validez y utilidad de la información disponible.
Las redes están muy extendidas hoy en día, habiendo crecido de manera espectacular debido a la ubicuidad de Internet. Existe una vasta literatura de economía, informática, negocios, matemáticas y biología evolutiva que proporciona la base científica de cómo funcionan las redes y crean valor. En otras industrias, las combinaciones de plataformas y personal facilitan las redes para aumentar la eficiencia y eficacia de la interacción y el intercambio. Por ejemplo, la gente usa Facebook para mantenerse en contacto, así como para localizar a otros, organizar eventos simples, etc. Y numerosas empresas usan redes para crear valor al permitir el intercambio de información, conocimiento y recursos, esto se está trasladando para controlar pacientes y para mantenerlos en el radar de control. Se ha visto muy desarrollados estos dispositivos con la epidemia de Covid, que permite el seguimiento y control domiciliario de un porcentaje importante de pacientes.
[i] Reay, T., and C. R. Hinings. 2005. “The Recomposition of an Organizational Field: Health Care in Alberta.” Organization Studies 26 (3): 351–384. doi:10.1177/0170840605050872.
[ii] van Den Broek, J., P. Boselie, and J. Paauwe. 2014. “Multiple Institutional Logics in Health Care: ‘productive Ward: Releasing Time to Care’.” Public Management Review 16 (1): 1–20. doi:10.1080/14719037.2013.770059
[iii] Kirkpatrick, I., and S. Ackroyd. 2003. “Transforming the Professional Archetype?” Public Management Review 5 (4): 511–531. doi:10.1080/1471903032000178563.
[iv] Kirkpatrick, I., A. Altanlar, and G. Veronesi. 2017. “Corporatisation and the Emergence of (under-managered) Managed Organisations: The Case of English Public Hospitals.” Organization Studies 1–22. doi:10.1177/0170840617693273.
[v] De Vries, H., V. Bekkers, and L. Tummers. 2016. “Innovation in the Public Sector: A Systematic Review and Future Research Agenda.” Public Administration 94 (1): 146–166. doi:10.1111/ padm.12209
[vi] Hartley, J. 2005. “Innovation in Governance and Public Services: Past and Present.” Public Money & Management 25 (1): 27–34. doi:10.1111/j.1467-9302.2005.00447.x.
[vii] Albury, D. 2005. “Fostering Innovation in Public Services.” Public Money & Management 25 (1): 51–56. doi:10.1111/j.1467-9302.2005.00450.x.
[viii] Walker, R. M. 2014. “Internal and External Antecedents of Process Innovation: A Review and Extension.” Public Management Review 16 (1): 21–44. doi:10.1080/14719037.2013.771698.
[ix] Bonde, M., C. Bossen, and P. Danholt. 2018. “Translating Value-Based Health Care: An Experiment into Healthcare Governance and Dialogical Accountability.” Sociology of Health & Illness 40 (7): 1113–1126. doi:10.1111/1467-9566.12745.
[x] Timmermans, S., and M. Berg. 2003. The Gold Standard. The Challenge of Evidence-Based Medicine and Standardization in Health Care. Philadelphia: Temple University Press
[xi] Fineide, M. J., and H. Ramsdal. 2014. “Prosesstenkning – Utvikling Av Standardiserte Pasientforløp Og Behandlingslinjer [Process Thinking: The Development of Standardized Patient Pathways and Treatment Paths].”
[i] Haldeman, J. C. (1959). Progressive patient care: a challenge to hospitals and health agencies. Public health reports, 74(5), 405-408.
[ii] Abdellah, F. G., & Strachan, E. J. (1959). Progressive patient care. The American journal of nursing, 59(5), 649-655
[iii] Albert NM. Barnason S Deswal A Hernández A. Kociol R Lee E. 2015. Transitions of care in heart failure. Circulation Heart Failure march 2015.1-10
[iv] Chaboyer, W., James, H., & Kendall, M. (2005). Transitional care after the intensive care unit: current trends and future directions. Critical Care Nurse, 25(3), 16-18, 20-12, 24-16 passim; quiz 29
[v] . Neumann PJ, Willke RJ, Garrison LP. A health economics approach to us value assessment frame works introduction: an ISPOR Special Task Force Report [1]. Value in Health. 2018;21:119e123.
[vi][vi] Lakdawalla DN, Doshi JA, Garrison LP, Phelps CE, Basu A, Danzon PM. Defining elements of value in health care da health economics approach: an ISPOR Special Task Force Report [3]. Value in Health. 2018;21:131e139.
[vii] Porter, M. E., and E. O. Teisberg. 2006. Redefining Health Care: Creating Value-Based Competition on Results. Boston: Harvard Business Press.
[viii] Porter, M. E. (2005). “Redefining Health Care: Creating Positive-Sum Competition to Deliver Value”. Forces Of Change: New Strategies for the Evolving Health Care Marketplace, Boston: Harvard School of Public Health, April 7, 2005
[ix] Lönnroth, P. 2017. “Värdebaserad Vård Vid Sahlgrenska Universitetssjukhuset [Value-based Health Care at Sahlgrenska Univsersity Hospital].” Sahlgrenska Universitetssjukhuset. https://mb.cision.com/ Public/13490/2407649/a61ef631db1bab34.pdf
[x] Agerberg, M. 2017. “Värdebaserad Vård: Omstridd Metod På Frammarsch [Value-based Health Care: Controversial Method in Progress].” Läkartidningen 114 (EFP7). http://lakartidningen.se/ Aktuellt/Nyheter/2017/01/Omstridd-metod-pa-frammarsch/(7.11.2017)
[xi] Lundbäck, A. 2017. “Sahlgrenska: Svag Evidens För Värdebaserad Vård [Sahlgrenska: Weak Evidence for Value-Based Health Care].” Läkartidningen 114 (EX4A). https://lakartidningen.se/ Aktuellt/Nyheter/2017/12/Sahlgrenska-Svag-evidens-for-vardebaserad-vard/
[xii] Bartlett, R., P. Dash, M. Markus, S. McKenna, and S. Streicher. 2017. New Models of Healthcare. McKinsey & Company. https://www.mckinsey.com/industries/healthcare-systems-and-services/ our-insights/new-models-of-healthcare