Dr. Carlos Alberto Díaz.
La evidencia científica sobre la disminución de la morbi mortalidad de los pacientes con Covid 19 y esquemas completos de vacunación son categóricas, es también necesario mencionar que algunos pacientes graves sin factores de riesgo o con uno o dos nada más, han fallecido ocasionalmente en nuestra unidad en este tiempo, lo cual nos alarma y preocupa, porque se puede generar una expectativa no adecuada sobre que la vacunación permitiría volver a situaciones de concurrir a lugares cerrados con aforos completos, o estar en eventos hipercontagiantes por estar protegidos por la vacunación completa. Este es un llamado a continuar con el uso de barbijo y no abusar de estar en lugares de concurrencia masiva y avanzar más velozmente con la vacunación, que no es infalible, pero que mejora sustancialmente nuestras posibilidades.
La pandemia del SARS-COV-2 sigue provocando tasas de mortalidad considerablemente altas, están falleciendo en Argentina 300 personas por día, se cae un Boeing diariamente, introduciendo una carga significativa en los servicios sanitarios de todo el mundo y teniendo profundas consecuencias económicas y sociales debido a las diferentes estrategias implementadas para controlar el virus. Tres olas golpearon el mundo con fuerza hasta ahora, y se esperan más olas por venir. Aunque hay muchos informes recientes sobre la nueva epidemia, todavía existe un estado de misterio sobre la naturaleza de este virus y su capacidad de transformación.
Las vacunas están en una carrera continua que requiere en gran medida controlar el COVID-19 y proteger a las personas con alto riesgo de complicaciones. La vacunación mostró una actividad significativa frente a algunas variantes nuevas y desempeñó un papel positivo frente a la reinfección. Sin embargo, en los próximos días muchas de nuestras preguntas tendrán otras respuestas impensadas, en un escenario de alta incertidumbre a pesar de los esfuerzos, del personal sanitario y de la ciencia, la inversión de los estados y los cambios en los hábitos de vida.
Transcribo el resumen de cuatro artículos de este año, 2022 que sustancian el posteo.
Rehan M. El-Shabasy, Mohamed A. Nayel, Mohamed M. Taher, Rehab Abdelmonem, Kamel R. Shoueir, El Refaie Kenawy,
Three wave changes, new variant strains, and vaccination effect against COVID-19 pandemic, International Journal of Biological Macromolecules, 2022,


Estudios recientes informaron la alta afinidad de los virus para evadir las barreras de transmisión, principalmente cuando las infecciones aún son numerosas [36] . Los cambios en los coronavirus se consideran una tormenta perfecta para permitir que surjan mutantes de escape inmunológico. Esto podría ocurrir inicialmente con una resistencia parcial, pero con una posible resistencia superior si las variantes del coronavirus se desarrollan aún más [4] . Vale la pena mencionar que a mayores tasas de infecciones, mayores posibilidades de mutaciones. De esta forma se ayudará a que el virus sobreviva y prolifere [36] . La evolución del virus no se controlará cuando nos acerquemos a la inmunidad colectiva y no mantengamos las restricciones [4] .
A nivel mundial, con la transmisión del virus, han aparecido recientemente muchas variantes del SARS-COV-2 [37] . Los diferentes niveles de cambios genéticos se deben básicamente a algunos factores, entre ellos; la ausencia global de inmunidad frente a este nuevo patógeno. Además, las tasas de mutación del SARS-COV-2 que codifica una enzima con función correctora aumentan la fidelidad de los procesos de replicación [38] . Un estudio reciente investiga secuencias de genes de COVID-19 para identificar mutaciones. Los resultados mostraron que se siguieron 26 844 mutaciones únicas en 203 346 genomas humanos de SARS-CoV-2, mientras que las mutaciones más comunes involucraron proteínas S y NSP3 [13]. A fines de diciembre de 2020, se reconocieron alrededor de 5000 mutaciones en la proteína S. Las mutaciones de virus que conducen a la propagación de nuevas cepas emergentes se distribuyen en todo el mundo, particularmente en el Reino Unido, por ejemplo, el linaje B.1.1.7 y la variante 20I/501Y.V1. Esta variante se distribuye debido a varios cambios en la proteína espiga (S), incluida la deleción 145, N501Y, la deleción 69–70, D614G, A570D, T716I, P681H, D1118H y S982A [13] . La nueva cepa adicional descubierta en Sudáfrica (linaje B.1.351, variante 20H/501Y.V2) involucró ocho mutaciones a través de la proteína S; D80A, L18F, R246I, D215G, E484K, K417N, A701V y N501Y. La variante 20J/501Y.V3 y el linaje P.1 también se han propagado en Brasil a través de tres mutaciones de proteína S, N501Y, E484K y K417N, en común con 20J/501Y.V2 [13]. La característica más importante de todas estas variantes es que comparten la mutación N501Y en la proteína de pico (S) del SARS-CoV-2, que se considera el objetivo principal de la mayoría de las vacunas contra el COVID-19. Mutaciones como E484K, K417N y N501Y en la proteína S podrían alterar la transmisibilidad y la aptitud viral ( Fig. 3 ). Sin embargo, la investigación en curso sobre la influencia de tales variantes en las vacunas COVID-19 aún carece [4] , [13] , [39] ; por lo tanto, se recomiendan más investigaciones profundas.

Yek C, Warner S, Wiltz JL, et al. Risk Factors for Severe COVID-19 Outcomes Among Persons Aged ≥18 Years Who Completed a Primary COVID-19 Vaccination Series – 465 Health Care Facilities, United States, December 2020-October 2021. MMWR Morb Mortal Wkly Rep. 2022;71(1):19-25. Published 2022 Jan 7. doi:10.15585/mmwr.mm7101a4
La vacunación contra el SARS-CoV-2, el virus que causa la COVID-19, es muy eficaz para prevenir la hospitalización y la muerte asociadas a la COVID-19; sin embargo, algunas personas vacunadas podrían desarrollar COVID-19 con resultados graves
Entre 1 228 664 personas que completaron la vacunación primaria entre diciembre de 2020 y octubre de 2021, un total de 2246 (18. 0 por 10.000 personas vacunadas) desarrollaron COVID-19 y 189 (1,5 por 10.000) tuvieron un resultado grave, incluidos 36 que fallecieron (0,3 muertes por 10.000). El riesgo de resultados graves fue mayor entre las personas que tenían ≥65 años, estaban inmunodeprimidas o tenían al menos una de otras seis afecciones subyacentes. Todas las personas con resultados graves tenían al menos uno de estos factores de riesgo y el 77,8 % de los que fallecieron tenían cuatro o más factores de riesgo. Los resultados graves de COVID-19 después de la vacunación primaria son raros; sin embargo, las personas vacunadas que tienen ≥65 años, están inmunodeprimidas o tienen otras afecciones subyacentes pueden tener un mayor riesgo. Estas personas deben recibir intervenciones específicas que incluyan el manejo de enfermedades crónicas, precauciones para reducir la exposición, dosis adicionales de vacunas primarias y de refuerzo, y terapia farmacéutica eficaz según lo indicado para reducir el riesgo de resultados graves de COVID-19. Aumentar la cobertura de vacunación contra el COVID-19 es una prioridad de salud pública.


Resultados totales: no grave = 2057; UCI/insuficiencia respiratoria = 153; muertes = 36.
Signals of significantly increased vaccine breakthrough, decreased hospitalization rates, and less severe disease in patients with COVID-19 caused by the Omicron variant of SARS-CoV-2 in Houston, Texas
Paul A. Christensen, Randall J. Olsen
Las variantes genéticas del SARS-CoV-2 continúan alterando drásticamente el panorama de la pandemia de COVID-19. La variante preocupante descrita recientemente denominada Omicron (B.1.1.529) se ha extendido rápidamente por todo el mundo y ahora es responsable de la mayoría de los casos de COVID-19 en muchos países. Debido a que Omicron fue reconocido recientemente, existen muchos vacíos de conocimiento sobre su epidemiología, gravedad clínica y curso de la enfermedad. Un estudio de secuenciación del genoma del SARS-CoV-2 en el sistema de atención médica Houston Methodist identificó a 4468 pacientes sintomáticos con infecciones causadas por Omicron desde finales de noviembre de 2021 hasta el 5 de enero de 2022. Omicron aumentó muy rápidamente en solo tres semanas para causar el 90 % de todos los nuevos casos de COVID-19, y al final del período de estudio causó el 98% de los casos nuevos. En comparación con los pacientes infectados con las variantes Alfa o Delta en nuestro sistema de atención médica, los pacientes de Omicron eran significativamente más jóvenes, tenían tasas significativamente mayores de avance de la vacuna y tenían una probabilidad significativamente menor de ser hospitalizados. Los pacientes de Omicron requirieron asistencia respiratoria menos intensa y tuvieron una estadía hospitalaria más corta, lo que concuerda con una disminución promedio de la gravedad de la enfermedad. También se identificaron dos pacientes con el sublinaje BA.2 «sigiloso» de Omicron. Los datos documentan la propagación inusualmente rápida y el aumento de la incidencia de COVID-19 causado por la variante Omicron en el área metropolitana de Houston, y abordan la falta de información sobre el carácter de la enfermedad entre los pacientes de EE. UU. Los pacientes de Omicron requirieron asistencia respiratoria menos intensa y tuvieron una estadía hospitalaria más corta, lo que concuerda con una disminución promedio de la gravedad de la enfermedad. También se identificaron dos pacientes con el sublinaje BA.2 «sigiloso» de Omicron. Los datos documentan la propagación inusualmente rápida y el aumento de la incidencia de COVID-19 causado por la variante Omicron en el área metropolitana de Houston, y abordan la falta de información sobre el carácter de la enfermedad entre los pacientes de EE. UU. Los pacientes de Omicron requirieron asistencia respiratoria menos intensa y tuvieron una estadía hospitalaria más corta, lo que concuerda con una disminución promedio de la gravedad de la enfermedad. También se identificaron dos pacientes con el sublinaje BA.2 «sigiloso» de Omicron. Los datos documentan la propagación inusualmente rápida y el aumento de la incidencia de COVID-19 causado por la variante Omicron en el área metropolitana de Houston, y abordan la falta de información sobre el carácter de la enfermedad entre los pacientes de EE. UU
Hilty, M.P., Keiser, S., Wendel Garcia, P.D. et al. mRNA-based SARS-CoV-2 vaccination is associated with reduced ICU admission rate and disease severity in critically ill COVID-19 patients treated in Switzerland. Intensive Care Med (2022). https://doi.org/10.1007/s00134-021-06610-z
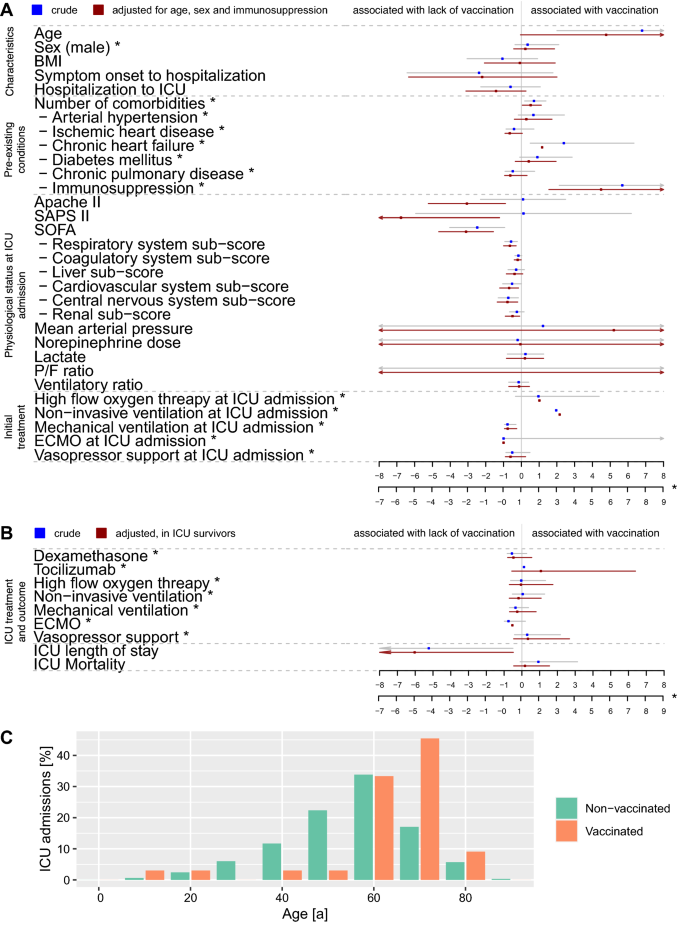
De 4351 pacientes críticos con COVID-19 inscritos internacionalmente al 30 de septiembre de 2021, 2253 fueron tratados en Suiza. Dentro de esta cohorte se incluyeron 964 pacientes ingresados en UCI durante el programa de vacunación (fig. S1). Se inocularon 10,5 millones de dosis de vacunas en 5,6 millones de personas durante este período (64,3% de la población, Fig. S2 A/B). 33 pacientes ingresaron en la mediana del rango intercuartílico de la UCI, (RIC) 92,5 (22,3-110,3) días después de la segunda vacunación (3,4 % de las admisiones en la UCI, 30 % BNT162b2 [Pfizer/BioNTech], 70 % mRNA-1273 [Moderna]) , frente a 931 pacientes no vacunados [índice UCI/población vacunados-no vacunados fue 0,035/1,29, OR (IC) 0,027 (0,019-0,039), p < 0,001].
Las estadísticas comparativas entre pacientes vacunados y no vacunados se detallan en la Fig. 1 y la Tabla S1. Los pacientes vacunados tenían 6,8 (IC 2,0-11,6) años más ( p < 0,01) y más comorbilidades [RR (IC) 1,5 (1,1-2,1), p = 0,03], especialmente inmunosupresión [OR (IC) 5,8 (2,7-13 ), p < 0,0001]. Se presentaron en la admisión en la UCI con una subpuntuación de evaluación de insuficiencia orgánica secuencial (SOFA) de las vías respiratorias bajas, necesidad de ventilación mecánica y una puntuación SOFA general 3 puntos más baja, junto con subpuntuaciones cardiovasculares, coagulatorias, renales y del sistema nervioso central más bajas. La duración de la estancia en la UCI se redujo en 6 (IC − 11,7 a − 0,5) días en los supervivientes ( p = 0,03), con una mortalidad en UCI similar del 23,3 frente al 22,4% [HR (IC) 1,4 (0,6-3), p = 0,41]. Los efectos fueron preservados o fortalecidos por el ajuste.
Los datos de registro casi en tiempo real confirman las implicaciones previas de la reducción de las tasas de hospitalización por COVID-19 con el aumento de la tasa de vacunación [ 4], y sugieren un efecto aún mayor con respecto al desarrollo de enfermedades críticas al mostrar que menos del 4% de los pacientes con COVID-19 ingresados en la UCI en los primeros 9 meses del programa de vacunación en Suiza fueron vacunados. Dos hallazgos principales indican un efecto positivo del programa de vacunación. En primer lugar, a pesar de la edad avanzada y el perfil de riesgo elevado, los pacientes vacunados en la UCI tenían insuficiencia pulmonar y de órganos sistémicos menos grave, necesidad de ventilación mecánica y una estancia más corta en la UCI, pero una mortalidad en la UCI aún similar. Una tendencia hacia niveles más altos de dímero D y de ferritina más bajos podría indicar diferencias en la activación de la coagulación y la desregulación inmunitaria, lo que justifica una mayor investigación. En segundo lugar, se observó una gravedad de la enfermedad reducida en comparación con los pacientes no vacunados a pesar de una prevalencia creciente de variantes del virus (Fig.5 ]. Sin embargo, la mayor prevalencia de comorbilidades en pacientes vacunados, junto con la respuesta atenuada a la vacuna in vitro descrita anteriormente en pacientes inmunocomprometidos, enfatiza la importancia de las mejoras continuas en los regímenes de vacunación, por ejemplo, agregando dosis de refuerzo.
En conclusión, nuestros datos respaldan firmemente un efecto protector de las vacunas COVID-19 basadas en ARNm en la prevención de enfermedades críticas y el curso desfavorable de la enfermedad incluso en pacientes con factores de riesgo conocidos para COVID-19 e indican un papel importante en el alivio de los recursos de la UCI.