Una intervención de factores humanos en un hospital: evaluación del resultado de un programa TeamSTEPPS en una sala de cirugía
Antecedentes
La seguridad del paciente en los hospitales está en peligro, ya que demasiados pacientes experimentan eventos adversos. La mayoría de estos eventos adversos surgen de factores humanos, como trabajo en equipo ineficiente y fallas en la comunicación, y la incidencia de eventos adversos es mayor en el área quirúrgica. Investigaciones anteriores han demostrado el efecto de la formación de equipos en la cultura de seguridad del paciente y en diferentes áreas del trabajo en equipo. La investigación limitada ha investigado el trabajo en equipo en las salas de cirugía. El objetivo de este estudio fue evaluar los resultados profesionales y organizacionales de una intervención de entrenamiento en equipo entre profesionales de la salud en una sala de cirugía después de 6 y 12 meses. La Iniciativa de Ingeniería de Sistemas para la Seguridad del Paciente 2.0 se utilizó como marco conceptual para el estudio.
Resultados
Después de 6 meses, se encontraron mejoras en los resultados organizacionales en dos dimensiones de seguridad del paciente. Después de 12 meses, se encontraron mejoras tanto en los resultados organizacionales como profesionales, y estas mejoras ocurrieron en tres dimensiones de cultura de seguridad del paciente y en tres dimensiones de trabajo en equipo. Además, los resultados mostraron que una de las dimensiones significativamente mejoradas del trabajo en equipo “Apoyo mutuo” se asoció con el Grado de seguridad del paciente, después de 12 meses de intervención.
Conclusión
Estos resultados demuestran que el programa de formación de equipos tuvo efecto después de 12 meses de intervención. Se necesitan estudios futuros con tamaños de muestra más grandes y diseños de estudio más sólidos para examinar el efecto causal de una intervención de entrenamiento en equipo en este contexto.
Antecedentes
La seguridad del paciente en los hospitales está en peligro, ya que demasiados pacientes experimentan eventos adversos [ 1 , 2 ]. El riesgo de eventos adversos en la atención quirúrgica es mayor que en otras áreas de los hospitales [ 3 , 4 ]. La mayoría de los eventos adversos surgen no de las acciones solitarias de los individuos, sino de los sistemas de los que forman parte y con los que interactúan [ 5 ]. Los análisis de causa raíz han revelado que los factores humanos, como el trabajo en equipo deficiente y las fallas de comunicación, son los factores subyacentes de la mayoría de los eventos adversos en los hospitales [ 2 , 6 ]. Centrarse en la cultura de seguridad del paciente es crucial para minimizar los eventos adversos y mejorar la seguridad del paciente [ 7]. La cultura de seguridad del paciente de una organización es el producto de valores, creencias, actitudes, percepciones, competencias y patrones de comportamiento individuales y grupales que determinan el compromiso de la organización con la calidad y la seguridad del paciente [ 8 ]. La seguridad del paciente requiere que los profesionales de la salud tengan las competencias y herramientas adecuadas para realizar sus tareas. Por lo tanto, es crucial llevar a cabo intervenciones de seguridad del paciente que se centren en los profesionales de la salud y los factores del sistema de trabajo que contribuyen a una atención segura [ 9 ]. En este estudio, llevamos a cabo una intervención de entrenamiento en equipo en una sala de cirugía.
El quirófano es un microsistema dentro de una organización hospitalaria y una unidad con un alto grado de complejidad [ 10 ]. La interdependencia entre los profesionales de la salud contribuye a esta complejidad [ 1 ]. El trabajo clínico requiere un amplio espectro de competencias, y los profesionales de la salud a menudo trabajan bajo una gran presión de tiempo [ 11 ]. Los médicos de la sala de cirugía a menudo son llamados al quirófano para procedimientos quirúrgicos durante un turno de trabajo [ 12 ], y esto hace que el trabajo en equipo interprofesional en las salas sea un desafío adicional.
Los factores humanos son una ciencia multidisciplinaria en la intersección de la psicología y la ingeniería [ 13 ] y se describen comúnmente como una disciplina dedicada a estudiar y mejorar las interacciones entre los humanos y otros elementos de un sistema [ 14 ]. Las intervenciones de factores humanos tienen como objetivo mejorar el rendimiento del sistema y prevenir daños accidentales, lo que para la atención médica significa apoyar el trabajo cognitivo y físico de los profesionales de la salud y promover una atención segura y de alta calidad para los pacientes [ 15 ]. Las intervenciones de factores humanos, como la formación de equipos, se consideran un enfoque innovador para mejorar la seguridad del paciente [ 16 , 17 , 18]. La capacitación en equipo se describe como la aplicación de un conjunto de estrategias de instrucción que se basan en herramientas bien probadas (p. ej., simulación, conferencias y videos) para lograr competencias específicas del equipo [ 19 , 20 ].
Investigaciones anteriores sobre intervenciones de capacitación de equipos han mostrado mejoras en diferentes áreas del trabajo en equipo [ 21 , 22 ] y la cultura de seguridad [ 23 , 24 ], reducciones en el daño quirúrgico [ 25 ] y reducciones en la mortalidad quirúrgica [ 26 ]. Sin embargo, la mayor parte de la investigación sobre formación de equipos se ha llevado a cabo en unidades especializadas, y la investigación limitada ha investigado el trabajo en equipo en las salas de cirugía [ 27 ] o ha investigado el trabajo en equipo durante largos períodos de tiempo [ 28 ].]. Pocos estudios han examinado las asociaciones entre las percepciones del trabajo en equipo y la cultura de seguridad del paciente después de una intervención de entrenamiento en equipo de 12 meses. Los estudios observacionales han encontrado que el trabajo en equipo interprofesional se asoció con la cultura organizacional [ 29 ] y que la notificación de eventos, la comunicación y el liderazgo fueron predictores de la cultura de seguridad del paciente [ 30 ].
En este estudio, implementamos estrategias y herramientas de equipo para mejorar el rendimiento y la seguridad del paciente (TeamSTEPPS®) en una sala de cirugía. TeamSTEPPS es un programa genérico basado en la investigación [ 31 , 32 ] y se basa en cinco principios clave: «Estructura del equipo» y las cuatro competencias del equipo «Liderazgo», «Monitoreo de la situación», «Apoyo mutuo» y «Comunicación» [ 32 ] . Las cuatro competencias de equipo de TeamSTEPPS tienen 15 herramientas y estrategias asociadas que están destinadas a implementarse en la práctica clínica para mejorar el rendimiento y la seguridad del paciente [ 33 ]. La “toma de decisiones en equipo” es una competencia o proceso de equipo adicional [ 2 , 34 , 35] que no está incluido en el programa TeamSTEPPS pero se incluyó en este estudio porque es un aspecto importante del trabajo en equipo y tiene importancia para la seguridad y la atención del paciente [ 34 , 36 ]. La investigación de otras áreas de los hospitales muestra que la mayoría de las decisiones clínicas aún las toman de forma independiente los profesionales médicos, con solo un poco de información compartida, y que tales decisiones rara vez las toma colectivamente el equipo de atención interprofesional [ 37 ].
Dado que se reconoce cada vez más la necesidad de implementar programas de formación de equipos en el contexto de la sala de cirugía, se inició una intervención interprofesional TeamSTEPPS en una sala de cirugía. Anticipamos que la capacitación y la implementación de herramientas y estrategias de trabajo en equipo en la práctica diaria entre los profesionales de la salud mejorarían los resultados profesionales en términos de percepciones del trabajo en equipo y los resultados organizacionales en términos de cultura de seguridad del paciente, ya que el programa TeamSTEPPS se enfoca tanto en el trabajo en equipo como en la seguridad del paciente. 32 ]. Se necesita tiempo para lograr un cambio cultural e incorporar y mantener nuevas formas de trabajar. Los cambios que ocurren en poco tiempo, debido a la experiencia del entrenamiento y la emoción, pueden desaparecer [ 23]. Por lo tanto, medimos el efecto de la intervención 6 y 12 meses después del inicio.
El objetivo del estudio fue evaluar los resultados profesionales y organizacionales de una intervención de entrenamiento en equipo entre profesionales de la salud en una sala de cirugía después de 6 y 12 meses. Las preguntas de investigación fueron las siguientes:
- 1.¿Mejoró el resultado profesional medido por las percepciones de los profesionales de la salud sobre el trabajo en equipo y el resultado organizacional medido por la cultura de seguridad del paciente desde el inicio hasta los 6 y 12 meses de intervención?
- 2.¿La cultura de seguridad del paciente relacionada con la intervención varió por grupo de profesión o tiempo, demostrando un efecto de la intervención?
- 3.¿Las percepciones de las dimensiones del trabajo en equipo se asociaron con la cultura de seguridad del paciente en la unidad después de 12 meses?
Marco conceptual
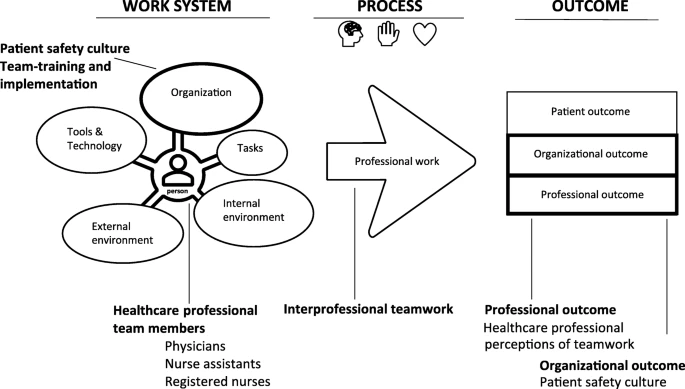
El trabajo en equipo y la seguridad del paciente pueden explicarse sobre la base de un marco de entrada-proceso-salida (IPO) que describe el impacto de la entrada en el proceso y la salida, como en la teoría clásica del sistema [ 20 , 34 , 38 ]. El modelo de factores humanos «La Iniciativa de Ingeniería de Sistemas para la Seguridad del Paciente 2.0» (SEIPS 2.0) es un modelo IPO desarrollado para la investigación innovadora de seguridad del paciente en el cuidado de la salud [ 5 , 39]. El modelo enfatiza elementos estructurales en el sistema de trabajo con una persona en el centro. La persona puede estar representada por pacientes, profesionales de la salud o equipos de atención médica, como en este estudio. Los miembros del equipo realizan una serie de tareas utilizando diversas herramientas y tecnologías en un entorno interno y externo y en condiciones organizativas específicas, que influyen en los procesos de atención y que, a su vez, influyen en los resultados [ 5 , 39 ]. A diferencia de la mayoría de los modelos IPO, el modelo SEIPS diferencia los resultados en 1) resultados del paciente, 2) resultados profesionales y 3) resultados organizacionales [ 39]. La interrelación de los elementos (persona, tareas, herramientas y tecnología, organización, ambiente interno y externo) dentro del sistema de trabajo, y entre el sistema de trabajo, el proceso y el resultado ilustra la complejidad del sistema [ 39 ].
En este estudio, utilizamos el modelo SEIPS 2.0 para conceptualizar la intervención y los resultados del estudio desde una perspectiva del sistema [ 40 ]. La implementación de un programa de capacitación de equipos se consideró como un insumo en el elemento de organización para fortalecer el sistema de trabajo al intentar mejorar las competencias del equipo de profesionales de la salud y la cultura de seguridad del paciente [ 20 , 38 ]. El modelo SEIPS 2.0 ilustra cómo la entrada, en el sistema de trabajo, como la capacitación del equipo, puede mejorar las competencias del equipo de profesionales de la salud e influir en los procesos de trabajo que, a su vez, influyen en los resultados profesionales y organizacionales.
La intervención
La intervención se llevó a cabo de acuerdo con el plan de implementación de TeamSTEPPS, que comprende tres fases, que se basan en el modelo de cambio de Kotters [ 32 ] y se alinea con la recomendación del Clinical Human Factors Group para las intervenciones de capacitación en equipo [ 41 ].
Fase 1. Prepare el escenario y decida qué hacer: evaluación y planificación
Se realizó una evaluación del sitio y se proporcionó una descripción general de TeamSTEPPS al liderazgo del departamento quirúrgico y a los líderes de la sala seleccionada. Una vez que los líderes decidieron que su unidad estaba lista para el programa TeamSTEPPS, un grupo de proyecto formado por los investigadores y los líderes del barrio desarrolló un plan de intervención en forma conjunta. Los líderes estaban formados por el jefe del departamento quirúrgico, el jefe de enfermería de la unidad y los dos cirujanos jefes (urología y cirugía digestiva). Antes del inicio de la intervención, los médicos y el personal de enfermería asistieron a reuniones informativas realizadas por los investigadores.
Fase 2. Haz que suceda: capacitación, planificación e implementación
El inicio de la intervención fue un entrenamiento interprofesional obligatorio TeamSTEPPS de 6 horas distribuidas en 3 días en un periodo de 3 semanas. Antes de la capacitación, se distribuyeron folletos y guías de bolsillo de TeamSTEPPS a todo el personal de atención médica, que se les pidió que leyeran en preparación para la capacitación. La capacitación se llevó a cabo en un centro de simulación en una universidad y fue impartida por las enfermeras capacitadas maestras y los líderes médicos en la sala de cirugía. El entrenamiento del equipo fue una combinación de didáctica, videos, juego de roles y entrenamiento de simulación de alta fidelidad. El entrenamiento de simulación incluyó sesiones informativas con un enfoque en el trabajo en equipo interprofesional. La primera conferencia, impartida por el presidente del departamento de cirugía, tuvo como objetivo crear un sentido de urgencia al presentar los informes de eventos adversos del hospital. Al final del entrenamiento, Se pidió a los profesionales de la salud que identificaran los problemas de seguridad del paciente en la sala y que sugirieran las herramientas TeamSTEPPS para resolver los problemas. Inmediatamente después de la capacitación, los participantes respondieron a la “Encuesta de evaluación del curso TeamSTEPPS”. Los resultados de la evaluación fueron muy buenos, tanto en lo que respecta a la satisfacción de la formación como a los resultados del aprendizaje [42 ].
Después de la capacitación, se estableció un equipo de cambio interprofesional. El equipo de cambio estaba formado por 12 miembros que representaban a todos los niveles de la organización, incluido un ex paciente y uno de los investigadores (ORA), y estaba dirigido por la enfermera jefe de la unidad. El investigador entrenó al equipo de cambio. Con base en los problemas de seguridad identificados, el equipo de cambio desarrolló un plan de acción, según el cual implementaron herramientas y estrategias en la práctica diaria. La visión del plan de acción era “Cero errores”, y las metas específicas estaban alineadas con las metas organizacionales del departamento quirúrgico. El jefe de enfermería de la unidad, el especialista en enfermería clínica y los dos cirujanos jefes lideraron la implementación en colaboración con los demás miembros del equipo de cambio.
Se implementaron cinco herramientas en la sala durante los primeros 6 meses del período de estudio, a razón de aproximadamente una herramienta por mes (Tabla 3 ). La herramienta del mes se comunicó a través de boletines semanales y reuniones de personal y se implementó en la práctica diaria. En la Tabla 2 se muestra una descripción de las herramientas y estrategias seleccionadas implementadas en la sala, y en la Tabla 3 se muestra una descripción general de los tiempos de inicio de una nueva herramienta que se implementará . La capacitación de actualización para el personal de enfermería (75 min) y para los médicos (20 min) se llevó a cabo 5 meses después de la capacitación inicial del equipo.
Después de 8 meses de intervención, ocurrieron algunos cambios en el liderazgo de los barrios. El cirujano principal capacitado en urología dejó su empleo en el hospital. El presidente del departamento pasó a un puesto más alto en la organización del hospital y el cirujano jefe de la sección de cirugía gastrointestinal asumió el cargo de presidente. El jefe de enfermería de la unidad fue asignado a un puesto como jefe adjunto del departamento quirúrgico, y el especialista en enfermería clínica asumió el rol de líder del equipo de cambio (Tabla 1 ).
Fase 3. Haz que se mantenga: mantenimiento
En lugar de reducir la presión de la intervención, se mantuvo y se continuó con la implementación de herramientas y estrategias. Se implementaron cinco herramientas más durante los últimos 6 meses del período de estudio de 12 meses (Tabla 3 ). Los logros se celebraron en el camino. Al realizar reuniones de seguridad del paciente en la pizarra después de la ronda todos los días, 30 días seguidos, celebraron con un pastel con el tema de la pizarra.
Después de 11 meses, se realizó otra sesión de actualización para el personal de enfermería (75 min), pero no para los médicos (debido a los horarios de trabajo ocupados). Aparte de la capacitación de actualización perdida, la intervención se llevó a cabo según lo previsto, con el equipo de cambio interprofesional y el liderazgo liderando el cambio, y con un grupo de proyecto que se reunió cada dos meses durante el período del proyecto [ 43 ].
Mediciones
Se utilizaron tres cuestionarios para evaluar la intervención. Para la medición de los resultados profesionales (trabajo en equipo) se utilizaron el TeamSTEPPS Teamwork Perceptions Questionnaire (T-TPQ) y el Collaboration and Satisfaction about Care Decisions in Teams (CSACD-T), y para la medición de los resultados organizacionales (cultura de seguridad del paciente), el Hospital Se utilizó el Cuestionario de Cultura de Seguridad del Paciente (HSOPS).
El T-TPQ es un cuestionario de 35 ítems [ 44 , 45 ] que mide la percepción de los individuos sobre el nivel de trabajo en equipo que existe en su unidad de trabajo. Los participantes respondieron utilizando una escala de acuerdo de Likert de 5 puntos (5 = totalmente de acuerdo con 3 = neutral a 1 = totalmente en desacuerdo). El T-TPQ mide cinco dimensiones de trabajo en equipo abordadas en el programa TeamSTEPPS; hay siete ítems para cada una de las siguientes cinco dimensiones: “Estructura del equipo”, “Liderazgo”, “Apoyo mutuo”, “Monitoreo situacional” y “Comunicación”.
El CSACD-T es un cuestionario que mide la toma de decisiones clínicas en equipos. Está compuesto por siete ítems con declaraciones sobre la colaboración en la toma de decisiones en equipo sobre la atención al paciente y dos ítems sobre la satisfacción con la toma de decisiones. Los participantes respondieron utilizando una escala Likert de 7 puntos de acuerdo (de 1 = totalmente en desacuerdo a 7 = totalmente de acuerdo), colaboración global (de 1 = ninguna colaboración a 7 = total colaboración) y satisfacción con las decisiones de atención (de 1 = no satisfecho a 7 = muy satisfecho). El cuestionario se desarrolló a partir del cuestionario original de enfermero-médico «Colaboración y satisfacción sobre las decisiones de atención» [ 46 ].
El HSOPS [ 47 ] es un cuestionario que evalúa la medida en que la cultura organizacional de los profesionales de la salud apoya la seguridad del paciente. Se recomienda para evaluar el impacto cultural de la formación de equipos y las intervenciones de seguridad del paciente [ 47 ]. El HSOPS completo consta de 2 elementos individuales y 12 dimensiones de cultura de seguridad del paciente. Cada dimensión se compone de tres o cuatro elementos [ 47 ]. Los dos elementos individuales («Número de eventos informados» y «Grado de seguridad del paciente») y dos de las dimensiones («Percepción general de la seguridad del paciente» y «Frecuencia de eventos informados») se consideran medidas de resultado. Tres dimensiones se consideran medidas a nivel hospitalario [ 48]. Debido a que solo estudiamos una unidad, excluimos la sección del cuestionario a nivel hospitalario (11 ítems – 3 dimensiones) y usamos los 2 ítems únicos y los 33 ítems restantes de las nueve dimensiones a nivel de unidad: «Trabajo en equipo dentro de la unidad», » Expectativas y acciones del gerente para promover la seguridad del paciente”, “Aprendizaje organizacional: mejora continua”, “Retroalimentación y comunicación sobre el error”, “Apertura de la comunicación”, “Dotación de personal”, “Respuesta no punitiva a los errores”, “Percepciones generales de la seguridad del paciente” y “Frecuencia de Eventos Reportados” [ 48]. Los participantes respondieron utilizando una escala Likert de 5 puntos de acuerdo (de 1 = muy en desacuerdo a 5 = muy de acuerdo, con «ninguno» en el medio) o frecuencia (de 1 = muy pocas veces a 5 = muy a menudo). El ítem único “Calificación de la seguridad del paciente”, que solicita a los participantes que proporcionen una calificación general sobre la seguridad del paciente para su unidad, tiene las siguientes cinco opciones de respuesta: A = Excelente, B = Muy buena, C = Aceptable, D = Deficiente, E = Defecto. El ítem único “Número de eventos informados”, que indica el número de eventos adversos que los participantes han informado en los últimos 12 meses, tiene seis opciones de respuesta: 1 = Sin eventos, 2 = 1 a 2 eventos, 3 = 3 a 5 eventos , 4 = 6 a 10 eventos, 5 = 11 a 20 eventos, 6 = 21 eventos o más [ 47 ].
Los tres cuestionarios se tradujeron al noruego y se evaluaron psicométricamente [ 49 , 50 , 51 ]. Además de los cuestionarios, se solicitaron antecedentes de los participantes (sexo, grupo de edad, grupo de profesión y tiempo del empleado en la unidad).
De los 43 profesionales de la salud invitados en la sala, 35 de ellos respondieron a la encuesta al inicio del estudio. Después de 6 meses de la intervención, respondieron 32 profesionales de la salud, de los cuales 28 también habían respondido al inicio del estudio. Después de 12 meses de la intervención, respondieron 31 profesionales de la salud, de los cuales 25 habían respondido al inicio del estudio. Se recogieron un total de 98 respuestas de todos los encuestados en los tres puntos temporales. Las puntuaciones medias en el T-TPQ, CSACD-T y HSOPS para los que respondieron dos veces (al inicio y después de 6 meses o al inicio y después de 12 meses) se muestran en la Tabla 6 . Ninguna de las dimensiones de trabajo en equipo del T-TPQ mostró cambios significativos después de 6 meses. Después de 12 meses de intervención, se encontraron mejoras significativas en tres dimensiones del trabajo en equipo, consideradas resultados profesionales: “Monitoreo de la situación”, “Apoyo mutuo” y “Comunicación”. No se encontraron cambios significativos en el resultado profesional “Toma de decisiones en equipo” (CSACD-T) durante el período de estudio.
Discusión
En cuanto a los resultados organizacionales en relación con el modelo SEIPS 2.0, se encontraron mejoras en dos dimensiones de la cultura de seguridad del paciente después de los primeros 6 meses de esta intervención integral. No se encontró ninguna mejora en el resultado profesional después de los primeros 6 meses, medido por las percepciones del trabajo en equipo. Sin embargo, después de los 12 meses completos, se encontraron mejoras tanto en los resultados profesionales como organizacionales. La mejora en los resultados profesionales se mostró en tres de las cuatro percepciones de las dimensiones del trabajo en equipo. En cuanto a los resultados organizacionales, se encontraron mejoras en tres dimensiones de la cultura de seguridad del paciente. Estos resultados indican que el programa de entrenamiento de equipos tuvo efecto después de 12 meses de implementación. Las estimaciones del GLMM demostraron un efecto del tiempo en las dimensiones de la cultura de seguridad del paciente (resultado organizacional) «Aprendizaje organizacional y mejora continua» y «Apertura de la comunicación» después de 6 meses, y las estimaciones también demostraron que los médicos tenían un efecto significativo positivo general en comparación con la enfermería. personal sobre las dimensiones de la cultura de seguridad del paciente “Frecuencia de eventos notificados” y “Grado de seguridad del paciente”. Además, la dimensión de trabajo en equipo “Apoyo mutuo” se asoció con el “Grado de seguridad del paciente” después de 12 meses de intervención. y las estimaciones también demostraron que los médicos tenían un efecto significativo positivo general en comparación con el personal de enfermería en las dimensiones de la cultura de seguridad del paciente «Frecuencia de eventos notificados» y «Grado de seguridad del paciente». Además, la dimensión de trabajo en equipo “Apoyo mutuo” se asoció con el “Grado de seguridad del paciente” después de 12 meses de intervención. y las estimaciones también demostraron que los médicos tenían un efecto significativo positivo general en comparación con el personal de enfermería en las dimensiones de la cultura de seguridad del paciente «Frecuencia de eventos notificados» y «Grado de seguridad del paciente». Además, la dimensión de trabajo en equipo “Apoyo mutuo” se asoció con el “Grado de seguridad del paciente” después de 12 meses de intervención.
Ninguna mejora significativa después de 6 meses en las medidas de T-TPQ puede explicarse por el hecho de que pocas de las herramientas de TeamSTEPPS se habían implementado en ese momento. Sin embargo, esperábamos encontrar una mejora en “Comunicación” después de 6 meses desde que se implementaron las herramientas Closed-loop e ISBAR (Identificación, Situación, Antecedentes, Evaluación, Solicitud/Recomendación) en el sistema de trabajo en una fase temprana de la intervención. Sin embargo, después de 12 meses de intervención, los resultados mostraron una mejora en tres dimensiones del trabajo en equipo («Monitoreo de la situación», «Apoyo mutuo» y «Comunicación»). La estrategia de monitoreo cruzado se implementó a los 5 meses y la herramienta STEP (Estado del paciente, Miembros del equipo, Ambiente, Progreso hacia la meta) se implementó a los 9 meses [ 58], por lo que la mejora en el “Monitoreo de Situación” puede deberse a la implementación de estas herramientas. El «monitoreo de la situación» implica escanear continuamente el entorno en busca de información importante, vigilar a otros miembros del equipo, intercambiar información relevante y reevaluar conjuntamente los objetivos del paciente [ 44 ]. Las puntuaciones mejoradas en «Apoyo mutuo» pueden ser el resultado de las estrategias «Asistencia en tareas» y «Regla de dos desafíos» que se implementaron en el sistema de trabajo durante el período de estudio [ 58 ]. El “Apoyo mutuo” consiste en advertirse mutuamente sobre situaciones potencialmente riesgosas para la seguridad del paciente y en ayudarse mutuamente durante cargas de trabajo elevadas [ 44]. Al observar estas mejoras en las dimensiones del trabajo en equipo desde una perspectiva de sistema, se ven como mejores resultados profesionales (ver Fig. 1 ). Estudios previos del contexto de las salas de cirugía que han medido el trabajo en equipo autoinformado han producido resultados ambiguos [ 59 , 60 , 61 ]. Paull, DeLeeuw [ 61 ] encontraron mejoras en todas las puntuaciones en su estudio multicéntrico cuando las puntuaciones se midieron inmediatamente después del entrenamiento. Los resultados del estudio recopilados poco tiempo después de un entrenamiento en equipo pueden beneficiarse de la experiencia positiva que acaban de tener los participantes y se puede ver que reflejan un fuerte efecto Hawthorne [ 62]. La razón por la que no vimos mejoras en la toma de decisiones del equipo en nuestro estudio puede deberse a los puntos de tiempo seleccionados para la medición. Estudios previos que mostraron puntajes mejorados en la toma de decisiones midieron 2 semanas y 2 meses después del entrenamiento con simulación [ 63 , 64 ]. Nuestros resultados para la toma de decisiones en equipo también pueden explicarse por el hecho de que el programa TeamSTEPPS no enfatiza la toma de decisiones y, por lo tanto, no hubo un enfoque en este importante aspecto del trabajo en equipo en la intervención. En la literatura sobre trabajo en equipo de Europa, donde las competencias de equipo se denominan habilidades de equipo, la toma de decisiones es una de las seis habilidades en la definición de habilidades no técnicas (NTS) [ 65]. Además, la toma de decisiones también se ha enfatizado recientemente en la literatura sobre trabajo en equipo, lo que indica su importancia para la seguridad del paciente y los resultados del paciente [ 2 , 34 , 35 ].
El resultado organizacional medido por la cultura de seguridad del paciente mostró una mejora en «Aprendizaje organizacional y mejora continua» y «Apertura de la comunicación» después de 6 meses de intervención, y la mejora en este último se mantuvo después de 12 meses, ambos resultados interesantes. La “apertura de la comunicación” es una medida de si el personal habla con libertad si ve algo que puede afectar negativamente a un paciente y si se siente libre de cuestionar a quienes tienen más autoridad que ellos [ 66]. Por lo tanto, este resultado es importante en relación con la cultura de seguridad del paciente en la sala, ya que puede contribuir a detectar eventos adversos antes de que lleguen a un paciente. En cuanto a si los profesionales de la salud informaron diversos tipos de eventos adversos en nuestro estudio, la respuesta promedio fue «a veces» en todos los momentos de recolección de datos, mientras que los eventos adversos registrados aumentaron durante el período de estudio. No es deseable un aumento en los eventos adversos, pero puede verse como una mejora en la cultura de notificación. El objetivo principal de la notificación es aprender de los eventos adversos [ 67], y el aprendizaje es una parte importante del enfoque de factores humanos para la seguridad del paciente. Después de 6 meses, se encontraron mejoras en los resultados organizacionales (en dos dimensiones de seguridad del paciente). Después de los 12 meses completos, se encontraron mejoras tanto en los resultados organizacionales (tres dimensiones de la cultura de seguridad del paciente) como en los resultados profesionales (tres dimensiones del trabajo en equipo). Las estimaciones del modelo mixto demostraron que los médicos tenían efectos en dos medidas de cultura de seguridad del paciente. Además, los resultados mostraron que el trabajo en equipo se asoció con el Grado de Seguridad del Paciente [ 68]. La mejora en la dimensión HSOPS “Aprendizaje organizacional – Mejora continua” (resultado organizacional) puede indicar que los profesionales de la salud percibieron su sala como una unidad de aprendizaje. Este resultado también respalda la estimación del modelo mixto, que demostró que el tiempo tuvo un efecto en el «Aprendizaje organizacional y la mejora continua» después de 6 meses. Las estimaciones también demostraron que las percepciones de los profesionales de la salud sobre la «Apertura de la comunicación» se vieron afectadas por el tiempo (6 meses), lo que se corresponde con los resultados de los análisis de la prueba t, donde la «Apertura de la comunicación» mostró mejoras significativas después de 6 y 12 meses. .69 ]. Aunque no podemos decir con certeza qué causó qué, consideramos que el enfoque interprofesional de la capacitación y la implementación son cruciales para el éxito en la mejora de la calidad del trabajo en equipo y la seguridad del paciente en las salas de los hospitales. El enfoque interprofesional puede haber influido en los resultados profesionales y organizacionales de manera positiva. Además de la mejora sostenida en «Apertura de la comunicación», se mejoraron dos dimensiones más de HSOPS después de 12 meses: «Trabajo en equipo dentro de la unidad» y «Expectativas y acciones del gerente para promover la seguridad del paciente». Como parte de un entorno de trabajo propicio, la gestión y el liderazgo son facilitadores importantes para lograr un trabajo en equipo eficaz y la seguridad del paciente en organizaciones complejas [ 70]. Esta intervención de trabajo en equipo y seguridad del paciente, liderada por los líderes y los demás miembros del equipo de cambio, puede haber contribuido a mejoras en estas dimensiones. Los cambios en las posiciones de liderazgo también pueden haber explicado la mejora, pero esto es incierto. Sin embargo, a pesar de que la directora de la unidad de enfermería capacitada en maestría renunció a la unidad, ella continuó trabajando en la administración del departamento y continuó brindando apoyo y orientación para la intervención desde su nuevo cargo.
Los resultados mejorados de nuestra cultura de seguridad del paciente en tres dimensiones del HSOPS (resultado organizacional) están en línea con los de investigaciones anteriores en diversos contextos hospitalarios. Dos estudios multicéntricos encontraron mejoras en tres dimensiones de HSOPS cuando se midieron después de 12 meses [ 71 , 72 ], y Thomas y Galla [ 69 ] encontraron mejoras en tres dimensiones de HSOPS después de 2 años. Schwartz, Welsh [ 72 ] encontró una disminución de 6 a 12 meses en su estudio multicéntrico, una disminución que explicaron con la necesidad de una capacitación de actualización temprana.
El resultado profesional mejorado «Apoyo mutuo» se asoció con el «Grado de seguridad del paciente» al final del período de estudio, lo cual es interesante desde la perspectiva de los factores humanos ya que esta dimensión del T-TPQ El apoyo mutuo abarca elementos que se centran en la seguridad del paciente y enfatiza la fuerte aspecto de seguridad del paciente del programa TeamSTEPPS.
El uso del marco conceptual contribuyó a una mejor comprensión del enfoque del sistema en nuestro estudio, que es importante para implementar y mantener las innovaciones [ 73 ]. Al implementar herramientas de trabajo en equipo, como ISBAR, Closed-loop y Cross-monitoring [ 58 ] en el sistema de trabajo, el uso de las herramientas y estrategias en los procesos de trabajo clínico han influido en los resultados profesionales, lo que indica que las competencias de trabajo en equipo de los profesionales de la salud mejorado durante el periodo de estudio. La transferencia del aprendizaje de la capacitación en equipo es crucial para la seguridad del paciente e interesante desde la perspectiva de los factores humanos, ya que los resultados están influenciados por la vía de aprendizaje para la transferencia [ 74]. La mejora en los resultados organizacionales (cultura de seguridad del paciente) puede deberse a la intervención de TeamSTEPPS en el sistema de trabajo (ver Fig. 1 ).
La implementación de herramientas de trabajo en equipo que iniciaron nuevas formas de trabajar puede conducir con el tiempo a cambios en el sistema, pero eso estaba más allá del alcance de este estudio. Los profesionales de la salud en las salas de los hospitales están organizados en silos y se justifican en el futuro cambios de sistema y cambios estructurales que promuevan el trabajo en equipo y la seguridad del paciente [ 1 ].