Jansen JP, Trikalinos TA, Phillips KA. Assessments of the Value of New Interventions Should Include Health Equity Impact. Pharmacoeconomics. 2022;40(5):489-495. doi:10.1007/s40273-022-01131-z
Nota del blog: Las tecnologías no solo son incrementales del gasto, sino también puede contribuir a la equidad, pueden ser costo efectivas y mejorar la calidad y la eficiencia, por ello incluir la evaluación de la equidad tiene un efecto conclusivo en el sistema de toma de decisiones políticas.
Debemos centrarnos en la toma de decisiones a nivel de la población que no solo se centra en mejorar la salud total, sino que también tiene como objetivo mejorar la equidad en salud
Esta nueva intervención puede impactar en la equidad en salud, y utilizamos el análisis distributivo de costo-efectividad (DCEA) basado en modelos analíticos de decisión para evaluar esto de manera cuantitativa a pesar de los desafíos de la evidencia, utilizando aducanumab como ejemplo.
Descripción:
Una evaluación formal del impacto de una nueva intervención en la equidad en la salud casi nunca se realiza como parte de una evaluación de tecnologías sanitarias para comprender su valor.
Una evaluación cuantitativa basada en la evidencia del impacto de la equidad en salud puede ayudar a los tomadores de decisiones a desarrollar políticas de cobertura, diseños de programas e iniciativas de calidad centradas en optimizar tanto la salud total como la equidad en salud dadas las opciones de tratamiento disponibles.
| Las evaluaciones de costo-efectividad son parte de la evaluación de tecnologías sanitarias de nuevas intervenciones para informar el uso eficiente, pero no proporcionan información para guiar los objetivos de política relacionados con la equidad en salud. |
| El análisis distributivo de costo-efectividad es una extensión intuitivamente atractiva del análisis convencional de costo-efectividad para cuantificar los impactos de la equidad en salud y facilitar posibles compensaciones entre mejorar la salud total y la equidad en salud. |
| Las brechas en la base de evidencia para una nueva intervención, por ejemplo, debido a la limitada participación en la investigación clínica entre los grupos minoritarios raciales y étnicos, no hacen automáticamente que el análisis distributivo de costo-efectividad sea discutible, inútil o vacuo. El empleo de un enfoque de modelado de decisiones proporciona el marco para evaluar, comprender y comunicar las implicaciones de esta incertidumbre en el impacto de la equidad en salud y las estimaciones de valor, y contribuye a discusiones de políticas más honestas. |
la definición de equidad en salud de la Organización Mundial de la Salud como la ausencia de diferencias injustas evitables o remediables en salud entre grupos de población definidos social, económica, demográfica o geográficamente
Un estado así definido de equidad en salud satisface una noción de equidad distributiva en los resultados alcanzados y generalmente implica la necesidad de minimizar los impactos adversos de los determinantes sociales, económicos, demográficos y geográficos de la salud en los grupos marginados [10]. Lograr la equidad en salud y optimizar la salud en general son objetivos relacionados pero distintos: se pueden mejorar los resultados de salud en promedio mientras se empeoran las brechas de equidad en salud, como se ha demostrado repetida y persistentemente en muchos dominios de la salud. Y, trivialmente, se podría lograr la equidad en salud empeorando los resultados de salud para todos a un nivel más bajo común, lo que reduce la inequidad a costa de empeorar la salud en general.
Estas observaciones tienen connotaciones importantes para las ETS, que evalúan el valor de las nuevas tecnologías de salud (diagnósticos, tratamientos, servicios) con respecto a si mejoran la salud promedio lo suficiente para su costo, pero sin considerar explícitamente la equidad distributiva, es decir, si atenúan o acentúan las inequidades en los resultados de salud.
Impacto de una nueva intervención sobre la desigualdad en los resultados de salud
Tanto los resultados de salud como los costos deben considerarse en la evaluación del impacto de una nueva intervención en la equidad en la salud. Específicamente, una nueva intervención que sea efectiva atenuará o exacerbara la desigualdad en los resultados de salud en la población de pacientes objetivo de interés y, por lo tanto, tendrá un impacto positivo o negativo en la equidad en salud, si existen diferencias en (1) probabilidades de eventos o resultados de referencia, (2) su efectividad o (3) accesibilidad o aceptación entre sus subgrupos raciales, económicos, demográficos o geográficos. Para el resto de este artículo, etiquetamos estos «subgrupos sociales». Las diferencias en la accesibilidad o la aceptación de una nueva intervención pueden ser causadas no solo por disparidades en la cobertura del seguro o los altos copagos de los pacientes, sino también por otros factores de influencia conductual, sociocultural y del sistema de salud a nivel individual, interpersonal, comunitario o social [11].
Las nuevas intervenciones que son costosas también pueden tener consecuencias negativas para la salud de las personas que no sean la población de pacientes objetivo, para quienes el gasto en atención médica puede disminuir o las primas de seguro pueden aumentar para compensar los costos adicionales de la nueva intervención.
¿Qué tan grande es el costo de oportunidad de las intervenciones costosas?
Las simulaciones recientes entre personas estadounidenses que interrumpen versus continúan su cobertura de seguro cuando cambian las primas estiman el valor de la salud perdonada en $US 100,000 por año de vida ajustado por calidad (QALY) [12].
Es posible que los costos de oportunidad de salud no se distribuyan equitativamente entre los estratos de ingresos y riqueza, y a menudo entre los grupos raciales, lo que afecta aún más las disparidades en los resultados de salud de la población con el uso de una nueva intervención para la cual los resultados de salud no justifican los costos.
Podemos utilizar varias métricas o índices de desigualdad para cuantificar la disimilitud de los resultados alcanzados entre los subgrupos sociales. Tenemos cuidado de distinguir el concepto de inequidad de resultados y nuestra medición de la misma: usamos la palabra «desigualdad» para referirnos a una cuantificación explícita, y el término «equidad en salud» para referirnos al concepto más amplio. Por ejemplo, utilizamos métricas de desigualdad para describir o inferir la presencia o ausencia de inequidades de resultados o para cuantificar el impacto en la equidad en salud de las nuevas intervenciones.
Análisis distributivo de costo-efectividad basado en modelos analíticos de decisión
DCEA es una extensión intuitivamente atractiva del análisis de costo-efectividad (CEA) convencional para cuantificar los impactos en la equidad en salud [13, 14]. Con un DCEA, se estima el impacto de la nueva intervención y el estándar de atención en diferentes subgrupos sociales dentro de la población de pacientes objetivo, que se pueden definir de acuerdo con factores individuales y no individuales como raza / etnia, estado socioeconómico, geografía o una combinación de factores. Las distribuciones de los resultados de salud se comparan en términos de salud total (similar a un CEA convencional), así como la desigualdad en salud, teniendo en cuenta los costos de oportunidad de salud. Cuando se oponen los impactos de la nueva intervención en la salud total y la desigualdad en salud, un análisis de compensación de equidad puede ayudar a decidir si la nueva intervención es preferible al estándar de atención [14].
En la práctica, la DCEA, al igual que la CEA y otros enfoques analíticos de decisión, se basa en modelos matemáticos que integran diferentes fuentes de evidencia para estimar los resultados esperados y los costos de oportunidad por subgrupo social con y sin la nueva intervención. Por lo general, se requieren modelos matemáticos porque toda la información necesaria para la toma de decisiones, incluidas las comparaciones con todas las alternativas de tratamiento para todos los resultados importantes y las duraciones de seguimiento suficientemente largas, rara vez, o nunca, está disponible en un solo estudio empírico. Incluso si tal estudio fuera práctico, esperar sus resultados antes de tomar una decisión casi nunca es una opción preferida a priori. Por el contrario, el análisis de decisiones basado en modelos matemáticos es un marco aceptado y basado en principios para tomar decisiones informadas bajo incertidumbre, organizar y examinar el impacto de diferentes factores, facilitar la comunicación a las partes interesadas y estructurar las deliberaciones de las partes interesadas.
Figura Figura 11 es una representación informada por aducanumab del concepto de DCEA, con un impacto en la equidad en salud evaluado en todos los subgrupos sociales definidos de acuerdo con la raza / etnia. Las estimaciones se obtuvieron mediante el uso de efectos relativos del tratamiento específicos de aducanumab y la prevalencia de deterioro cognitivo leve específico de la edad y la raza y las tasas de progresión de fondo en un modelo económico de salud de código abierto para la EA [1, 15–19]. La incertidumbre se incorporó con el análisis probabilístico de sensibilidad. Los análisis se realizaron en R [20], y el código está disponible en línea. Se presenta la distribución de los AVAC restantes de por vida esperados con aducanumab y el estándar de atención para pacientes con EA con deterioro cognitivo leve (barras blancas), junto con los correspondientes beneficios netos para la salud (NHB) obtenidos al restar los costos de oportunidad de salud a $US 100,000 por QALY compartidos equitativamente entre los subgrupos de población (barras grises).
Análisis distributivo de costo-efectividad para cuantificar el impacto en la equidad en salud.
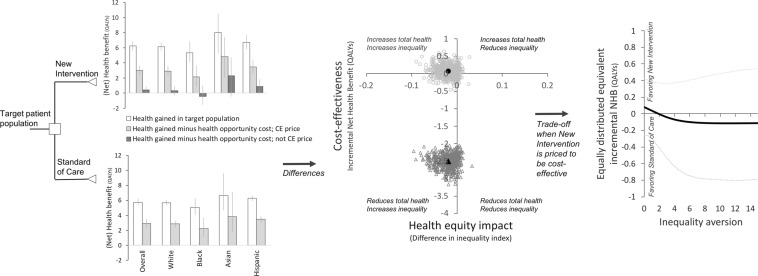
Cifras ilustrativas (netas) de beneficios de salud (expresadas como AVAC (barras blancas) y con un umbral de costo de oportunidad para la salud de $US 100,000 / QALY (barras grises)) con una nueva intervención (aducanumab) en relación con el estándar de atención a un precio que es CE (a $US 10,000 por año (barras grises claras)) y no CE (a $US 56,000 por año (barras gris oscuro)); distribuciones conjuntas correspondientes del impacto en la equidad en salud (expresada como la diferencia en el índice de desigualdad de Kolm de las dos distribuciones nhb asumiendo un parámetro absoluto de aversión a la desigualdad de 0,15) y la rentabilidad y en el plano equidad-eficiencia; y la disyuntiva entre mejorar la salud total y reducir la desigualdad capturada con el índice de bienestar social de Atkinson, QALY equivalentes distribuidos equitativamente, para diferentes niveles de aversión a la desigualdad cuando la nueva intervención tiene un precio de $US 10.000 por año. Véase la sección 4 en el texto para una explicación. Las estimaciones se obtuvieron con el modelo de simulación económica de salud de código abierto de Green et al. [16] implementado en R con el paquete HESIM [20]. Utilizamos una reducción del riesgo relativo de la progresión del deterioro cognitivo leve a demencia con aducanumab que se supone que equipara el efecto relativo específico del subgrupo sobre los cambios en la Escala de Calificación de Demencia Clínica: Suma de cuadros informados para el ensayo EMERGE, y la prevalencia de deterioro cognitivo leve específico de edad y raza y las tasas de progresión de fondo [1, 15, 17–19]. CE rentable, beneficio neto para la salud de NHB, años de vida ajustados por calidad QALY
Comparando las distribuciones NHB de aducanumab con el estándar de atención, podemos inferir que se espera que la salud general aumente con aducanumab cuando el precio rentable es de $US 10,000 por año, pero puede resultar en un aumento en la desigualdad en los resultados de salud entre los subgrupos de población definidos según la raza y el origen étnico. Utilizamos métricas de desigualdad para cuantificar cuán diferente es el NHB en todos los subgrupos sociales. Dos de estas métricas son el índice de desigualdad de Kolm, que mide la disimilitud en los resultados en una escala absoluta [21], y el índice de desigualdad de Atkinson, que funciona en una escala relativa [22]. Figura Figura 11 muestra el «plano de eficiencia-equidad» con la distribución conjunta de incertidumbre del NHB incremental (eficiencia) y la diferencia en el índice de desigualdad de Kolm de las distribuciones de NHB entre subgrupos, la nube de puntos superior gris claro en el plano de equidad-eficiencia. Para decidir si aducanumab es una nueva intervención que vale la pena de acuerdo con este análisis, debemos compensar las ganancias en la salud total por el empeoramiento de la desigualdad en salud. Si no nos preocupa la inequidad en los resultados de salud en todos los subgrupos de población, el aducanumab es la estrategia de elección cuando tiene un precio de $US 10,000 por año. Sin embargo, cuando nos preocupamos por la equidad en salud, el beneficio oscilará hacia el estándar de atención para niveles crecientes de aversión a la desigualdad, como se muestra con la gráfica donde los AVAC incrementales equivalentes igualmente distribuidos (es decir, el índice de Atkinson de bienestar social en la escala QALY) se presentan como una función del parámetro de aversión a la desigualdad de Atkinson, representando el grado de preferencias sociales para reducir las inequidades en salud [13, 14]. Sin embargo, al precio original previsto de aducanumab de $US 56,000 por año, los costos de oportunidad de salud son mayores que los beneficios generados por aducanumab, y la salud de la población se pierde además de las peores métricas de desigualdad en salud. (Véase la nube de puntos inferior de color gris oscuro en el plano de equidad-eficiencia en la Fig. Figura 1.)1.) Esta conclusión es cualitativamente similar, incluso al último precio propuesto de aducanumab, que es aproximadamente la mitad.
Lo anterior es una exploración de primer orden para ilustrar DCEA. Una evaluación más completa del impacto en la equidad en la salud de aducanumab consideraría subgrupos sociales adicionales a través de los cuales queremos cuantificar el impacto en la equidad en la salud (por ejemplo, edad, sexo, estatus socioeconómico, ubicación geográfica o una combinación de estos factores) [23], el rendimiento de la prueba de tomografía por emisión de positrones amiloide específica de la raza para identificar a los pacientes elegibles, y el acceso anticipado a la prueba y el tratamiento y la aceptación por subgrupo social. Los hallazgos de un DCEA pueden ser sensibles a la distribución asumida de los costos de oportunidad entre los grupos sociales de interés. La suposición de costos de oportunidad igualmente compartidos en este ejemplo es conveniente y podría decirse que conservadora, pero puede no ser realista. Sin embargo, determinar las distribuciones apropiadas es un tema desafiante y complejo [24]. Como tal, un DCEA más completo debe evaluar la solidez de las estimaciones del impacto de la equidad en la salud con análisis de escenarios que cubran un rango de valores para los costos de oportunidad por QALY y su distribución entre los subgrupos sociales de interés, reflejando los programas de seguros públicos y privados. Las distribuciones sociales de la prevalencia de la enfermedad y la utilización de la atención médica pueden ser un comienzo para definir cómo se asignan los costos de oportunidad de acuerdo con el sexo, la raza y el estado económico y de seguro, que pueden ajustarse aún más en función del juicio de expertos [24].
Una brecha de evidencia clave para nuevas intervenciones
Los subgrupos sociales de interés a través de los cuales cuantificamos el impacto en la equidad en salud (por ejemplo, raza / etnia, económico, geográfico o una combinación) pueden constituir diferentes distribuciones de edad, sexo y raza. Los ensayos controlados aleatorios (ECA) de nuevas intervenciones generalmente no están diseñados para estimar los efectos del tratamiento estratificados por las características de interés del paciente para un DCEA. Los efectos del tratamiento de una nueva intervención para los grupos minoritarios raciales y étnicos son con frecuencia inciertos debido a la limitada participación en la investigación clínica. Solo alrededor del 10% de los participantes del ensayo de aducanumab eran de ascendencia asiática, y solo seis personas negras fueron incluidas en los brazos de dosis altas [1]. Claramente, se requieren esfuerzos para garantizar que los ensayos clínicos de nuevas intervenciones tengan una población de estudio más representativa y diversa y deben abordar las barreras a nivel sistémico, individual e interpersonal [25]. Sin embargo, tales lagunas de evidencia no hacen automáticamente que los análisis de DCEA sean discutibles, inútiles o vacuos. La continuación de los análisis y la propagación de incertidumbres en todo el proceso contribuye a comprender cuánto no sabemos y a discusiones políticas más honestas. El empleo de un enfoque de modelado de decisiones proporciona un marco poderoso para evaluar, comprender y comunicar las implicaciones de la incertidumbre en los efectos del tratamiento para las poblaciones minoritarias en el impacto de la equidad en salud y las estimaciones de valor y para la toma de decisiones. Por ejemplo, podemos calcular la probabilidad de que la nueva intervención empeore la desigualdad en salud y cuantificar el valor de la investigación adicional para mejorar la confianza en la toma de decisiones con respecto a los objetivos de equidad en salud.
Algunos comentarios sobre las estimaciones correspondientes de las fuentes de evidencia a los parámetros del modelo
Muchos recursos y tutoriales para DCEA se han publicado en los últimos años [13, 14, 26]. Agregamos algunas observaciones con respecto al uso de la evidencia para informar los DCEA basados en modelos matemáticos de nuevas intervenciones. Si las estimaciones que están disponibles para informar los parámetros del modelo se obtienen de muestras de población que difieren de la población objetivo del DCEA de manera importante, los valores de los parámetros estimados no se transportarán (ni transferirán o generalizarán) al contexto del DCEA, y los resultados del análisis del DCEA estarán «sesgados externamente» [27–29]. Ampliamos este desafío para diferentes grupos de parámetros en un DCEA.
La mayoría de los modelos matemáticos estiman los resultados clínicos y de costos bajo un estándar de atención y luego parametrizan los resultados clínicos y de costos bajo tratamientos alternativos utilizando efectos relativos del tratamiento. Idealmente, los parámetros que pertenecen al estándar de atención deben obtenerse de muestras que se asemejen a la población objetivo en términos de la distribución conjunta de los factores pronósticos para los resultados, el uso de recursos o los costos, dentro de cada subgrupo social y marginalmente en todos los subgrupos sociales [30, 31]. En la práctica, esto implica que los parámetros para los resultados, el uso de recursos y los costos para el estándar de atención deben obtenerse específicamente para el contexto del DCEA a partir de datos del mundo real.
Las estimaciones de los parámetros para los efectos relativos del tratamiento de (la) nueva(s) intervención(es) versus la atención estándar se obtienen típicamente de los ECA. Un DCEA requeriría efectos relativos del tratamiento para cada subgrupo social; las diferencias importantes en la distribución de los modificadores del efecto entre la muestra de ECA y la población objetivo limitan la generalización de las estimaciones. Aunque no hay garantía de que los modificadores del efecto del tratamiento sean las mismas variables que los factores pronósticos para los resultados bajo el estándar de atención, empíricamente a menudo son menos, o incluso un subconjunto de estos últimos [32, 33]. Esto implicaría que las estimaciones relativas del efecto del tratamiento para la nueva intervención no necesitan estratificarse en el mismo grado que los parámetros para los resultados absolutos con un estándar de atención que sea relevante para los subgrupos sociales de interés.
Incluso cuando se conocen y miden los modificadores importantes del efecto del tratamiento, generalizar las estimaciones del efecto del tratamiento del ECA a la población objetivo del DCEA es un desafío [34, 35]. Los enfoques más rigurosos requieren un análisis estadístico a medida y acceso a datos de pacientes individuales del ensayo clínico y datos del mundo real para la población objetivo [35]. Si esto no es posible o práctico, uno se ve obligado a utilizar estimaciones de efectos de tratamiento específicas de subgrupos del ensayo clínico y hacer suposiciones para abordar su no generalización [29]. Debido a que los ECA generalmente no tienen poder estadístico para estimar los efectos del tratamiento en subgrupos, los efectos del tratamiento específicos de subgrupos sociales generalmente se estiman de manera imprecisa. Para aumentar la precisión estadística de las estimaciones típicamente imprecisas, es posible que sea necesario asumir efectos de subgrupos intercambiables [36] y/o obtener información pertinente de expertos y conocimientos previos en forma de distribuciones de probabilidad previas que se incluyen en los análisis de modelización [29, 37, 38].
Finalmente, siempre es una buena idea realizar análisis de sensibilidad utilizando métodos alternativos para estimar o predecir los efectos relativos del tratamiento para la nueva intervención entre las poblaciones minoritarias cuando la evidencia es limitada [27, 28, 31]. Esto revela que la incertidumbre en las estimaciones de impacto de la equidad en salud obtenidas con el DCEA basado en modelos es mayor que la incertidumbre del parámetro propagado porque también incluye incertidumbre estructural.
Conclusión
Si nos tomamos en serio la toma de decisiones a nivel de la población que no solo se centra en mejorar la salud total, sino que también tiene como objetivo mejorar la equidad en salud, debemos considerar evaluar rutinariamente el impacto de las nuevas intervenciones en la equidad en la salud y cuantificar las posibles compensaciones. Un enfoque práctico es aumentar la ETS de las nuevas intervenciones con análisis de impacto de la equidad en la salud basados en DCEA [13, 14]. Las brechas en la base de evidencia debido a la participación limitada en la investigación clínica entre los grupos minoritarios raciales y étnicos dan lugar a incertidumbres sobre sus efectos del tratamiento, pero no excluyen un DCEA. Comprender estas incertidumbres tiene implicaciones para la fijación justa de precios y la toma de decisiones y para futuras investigaciones. Específicamente, para aducanumab en AD, un DCEA formal cuantificará cómo su aprobación puede afectar las disparidades existentes en los resultados de salud dada su eficacia, perfil de seguridad, costos y brechas de datos y, por lo tanto, nos proporcionará una imagen más completa de su valor.