La esperanza de vida crece cuando hay más médicos de atención primaria en el sistema de atención, pero su número se reduce a medida que los estudiantes de medicina, cargados de deudas, recurren a campos más lucrativos, según un estudio dirigido por investigadores de Stanford y Harvard.
Cada 10 médicos de atención primaria adicionales por cada 100 000 personas en los Estados Unidos se asoció con un aumento de 51,5 días en la esperanza de vida durante la década de 2005 a 2015, según un estudio dirigido por investigadores de la Facultad de Medicina de la Universidad de Stanford y la Facultad de Medicina de Harvard .
En comparación, los investigadores encontraron que un aumento de 10 especialistas por cada 100 000 correspondía a solo un aumento de 19,2 días.
“Un mayor suministro de médicos de atención primaria se asoció con una menor mortalidad de la población, lo que sugiere que las disminuciones observadas en el suministro de PCP pueden tener consecuencias importantes para la salud de la población”, dijo el estudio.
En otro estudio recientemente publicado en la Mayo Clinic Proceedings una excelente revisión.
Health Care Expenditures Attributable to Primary Care Physician Overall and Burnout-Related Turnover: A Cross-sectional Analysis
La continuidad de la atención entre los médicos de atención primaria (PCP) y sus pacientes se asocia con mejores resultados para los pacientes, incluida la precisión diagnóstica, 1 satisfacción del paciente, 2 , 3 , 4 menos visitas al departamento de emergencias, 5 , 6 admisiones hospitalarias, 2 , 4 , 5 readmisiones , 7 , 8 mejor coordinación de la atención, 9 mejor atención al final de la vida, 10 mortalidad reducida, 11 , 12 y costos más bajos. 7 , 13 , 14Dada la importancia de la atención continua, la interrupción de la atención, como la pérdida de un PCP, puede ser costosa. Por ejemplo, los beneficiarios de Medicare gastan $189 adicionales el primer año después de perder un PCP debido al mayor uso de atención especializada, urgente y de emergencia. 15
Una de las fuentes más generalizadas y prevenibles de interrupciones en la atención al paciente es el síndrome ocupacional de agotamiento. 16 , 17 , 18 , 19 , 20 Las consecuencias del agotamiento de los médicos son amplias e incluyen tasas más altas de rotación de médicos 21 , 22 , 23 , 24 errores más frecuentes, menor calidad 24 , 25 , 26 , 27 , 28 , 29 , 30 , 31 , 32 y amenazas al bienestar de los médicos.33 El agotamiento de los médicos también se asocia con mayores reclamos por mala práctica, 34 reducción de horas clínicas, 35 y otros costos organizacionales. 36 El agotamiento de los médicos afecta a la sociedad y a todo el sistema de prestación de atención médica a través de costos de atención más altos y una fuerza laboral médica reducida. 21 , 37 , 38
El trabajo anterior se ha centrado en el efecto del agotamiento de los médicos en la productividad perdida, así como en los costos de reclutamiento y reemplazo 36 , 37 , pero no ha tenido en cuenta los mayores gastos de atención médica que acompañan a una interrupción en la continuidad entre los pacientes y sus PCP. En este informe, nos basamos en estos estudios para estimar el exceso anual agregado de gastos de atención médica en los EE. UU. debido a la rotación de PCP y, específicamente, la rotación relacionada con el agotamiento, para todos los pacientes de EE. UU.
Métodos
Población del estudio modelo
El Physician Masterfile de la Asociación Médica Estadounidense (AMA), un conjunto de datos casi completo de médicos y estudiantes de medicina de EE. UU., se utilizó para determinar el número y la distribución de médicos en las especialidades de atención primaria para nuestro modelo de simulación. Las especialidades de atención primaria se definieron como medicina familiar, medicina interna general, pediatría general, geriatría, medicina general, medicina general preventiva y obstetricia/ginecología. Estas especialidades se incluyeron para alinearse con la metodología de Sabety et al 15 en la que se basa este análisis.
Burnout e intención de dejar la práctica actual
Se utilizaron datos de una encuesta transversal de 5197 médicos de EE. UU. realizada entre el 12 de octubre de 2017 y el 15 de marzo de 2018 para estimar la prevalencia del agotamiento y la intención de dejar la práctica actual dentro de 2 años (probable o definitivamente) por especialidad. 16 La intención de rotación se define como la intención de dejar la práctica actual por cualquier motivo y podría incluir buscar otra práctica, jubilarse, dejar la medicina por otra carrera y asumir una función administrativa. No incluye la reducción del esfuerzo clínico dentro de la misma práctica. Múltiples estudios longitudinales han demostrado que los médicos con agotamiento tienen el doble de probabilidades de abandonar su organización durante los próximos 2 años. 22 , 24Otras referencias publicadas que evalúan la asociación entre la intención declarada de dejar la práctica actual y la rotación futura han encontrado que entre el 25 % y el 76 % de los que declaran tener la intención de irse lo hacen en los próximos 2 a 4 años. 22 , 24 , 39 , 40 Sobre la base de estas publicaciones, asumimos que el 25% de los médicos que tienen la intención de dejar su puesto actual en los próximos 24 meses lo harían, la estimación más conservadora en la literatura.
Exceso de gastos de salud para pacientes que pierden su PCP
Sabety et al 15 estimaron que los pacientes de Medicare generan un exceso de $189 en gastos de atención médica en el primer año después de que su PCP cambia. Para estimar los costos del primer año para los pacientes que no tienen Medicare que pierden su PCP, usamos estimaciones de 2019 de la población menor de 65 años, compuesta por niños (24 % de la población) y adultos de 18 a 64 años (61 % de la población). la población). 47 Vinculamos estas estimaciones de población con las estimaciones de gastos proporcionales para niños (19,6 % de los costos de Medicare) y adultos de 18 a 64 años (37,5 % de los costos de Medicare) 47 y la estimación anterior de $189 en exceso de gastos de atención médica en la población de Medicare, lo que da como resultado un promedio ponderado de $61 por paciente que no es de Medicare ( Tabla complementaria 1, disponible en línea en http://www.mayoclinicproceedings.org ).
Resultados
Exceso de gastos de atención médica en EE. UU. debido a la rotación de PCP
Utilizando los gastos en exceso para pacientes de Medicare ($189) y no Medicare ($61), estimamos que en el primer año después de dejar la práctica, los gastos de atención médica en exceso por PCP totalizan $86,336 ( Tabla 1 ). Utilizando los datos publicados sobre la intención de abandonar la práctica por especialidad dentro de la atención primaria 21 y la estimación conservadora del 25 % de rotación entre aquellos que expresan la intención de abandonar, estimamos que se espera que 11 339 PCP abandonen su práctica actual cada año ( Tabla 2 ). Si se combina esto con la rotación estimada de PCP por especialidad, se obtienen más de $979 millones en gastos de atención médica en exceso debido a la rotación de PCP cada año
Del total de 316 471 PCP, se espera que 152 205 experimenten agotamiento según los estudios nacionales que informan la prevalencia del agotamiento por disciplina de atención primaria ( Tabla 3 ). 16 Como se señaló anteriormente, se espera que 11,339 PCP dejen su práctica actual por año. Sinsky et al 21 determinaron que los médicos con agotamiento tienen una probabilidad 2,16 mayor (IC del 95%, 1,81 a 2,59) de tener la intención de abandonar su práctica actual, lo que es consistente con una duplicación en la tasa de rotación real entre los médicos con síntomas de agotamiento en múltiples estudios prospectivos. 22 , 24La proporción de médicos en ese estudio con la intención de dejar su práctica en los próximos 2 años fue del 20,0% para los médicos que no experimentaron agotamiento. Usando esta prevalencia de referencia para médicos sin agotamiento, la razón de probabilidades se puede convertir a un riesgo relativo de 1,75 (IC del 95 %, 1,56 a 1,97). 48 A partir de estas cifras, la tasa de abandono durante 2 años se estima en 9,22% (14.028/152.205) para MAP con burnout y 5,27% (8651/164.266) para MAP sin burnout. La diferencia entre estos 2 porcentajes (3,95%) es el riesgo de rotación durante 2 años entre los médicos atribuible al burnout
Al aplicar este riesgo atribuible al número de PCP con agotamiento (152 205), se obtienen 6012 rotaciones de PCP en 2 años o 3006 rotaciones de PCP cada año atribuibles al agotamiento. Esto conduce a $260 millones en gastos excesivos de atención de la salud atribuibles a la rotación relacionada con el agotamiento en los PCP ( Tabla 4 ), dado un costo del primer año de $86,336 por PCP que se va.
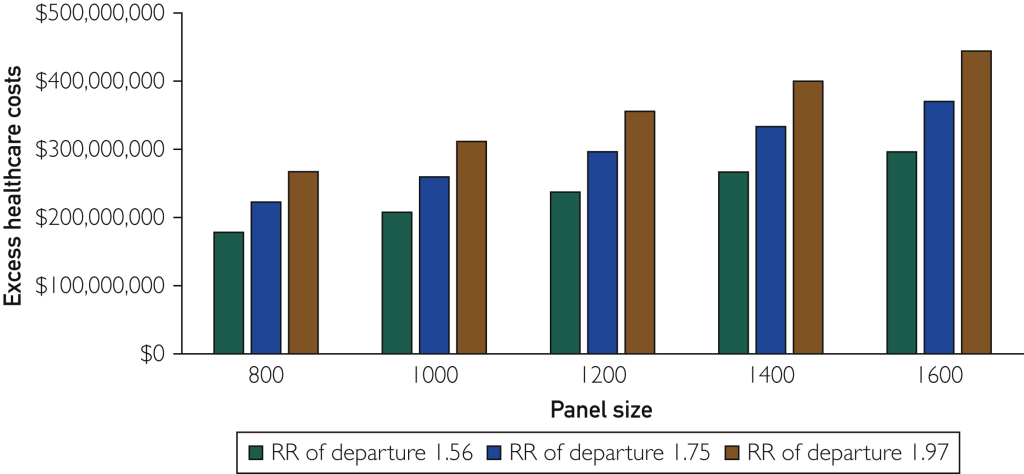
Discusión
En este análisis, estimamos que cada instancia en la que un PCP deja la práctica actual da como resultado $86,336 en gastos excesivos de atención médica durante el año siguiente. Estimamos que la rotación de PCP da como resultado $979 millones en costos anuales excesivos de atención médica en pacientes con Medicare y sin Medicare, de los cuales $260 millones (27 %) son atribuibles al agotamiento. Por lo tanto, el agotamiento de los médicos es costoso para los pagadores públicos y privados, que soportan la mayor parte de estos costos excesivos de atención médica.
Existen múltiples razones plausibles para el aumento en los gastos de atención médica observados cuando los pacientes pierden sus PCP. La continuidad entre los pacientes y los PCP es importante para la calidad de la atención 9 , 11 , 12 y la satisfacción del paciente 4 , 3 , así como para los costos totales de la atención. 49 Si la atención se traslada a lugares de mayor costo, como el departamento de emergencias en lugar del entorno ambulatorio, los costos aumentan. Por ejemplo, dada la mayor confianza 8 , 50entre pacientes y sus médicos en una relación en curso, un curso de observación puede ser más aceptable en el contexto de una relación establecida, mientras que una aplicación acelerada de imágenes y consultas puede ocurrir en la evaluación de síntomas indiferenciados fuera del contexto de una relación en curso . Finalmente, en la medida en que los pacientes reemplacen la atención primaria con atención no primaria, pueden recibir más atención de bajo valor. 51
Los $260 millones por año en exceso de gastos de atención médica atribuibles a la rotación de PCP debido al agotamiento identificado en este estudio son distintos de los $4600 millones estimados que pagan anualmente las organizaciones de atención médica en costos atribuibles al agotamiento relacionado con la reducción de la productividad de los puestos vacantes y la costos asociados con el reemplazo de médicos. 37 Colectivamente, estos costos se traducirían en un aumento de casi $5 mil millones en gastos de atención médica cada año debido a los costos de rotación relacionados con el agotamiento. En esta estimación no se incluyen los costos adicionales relacionados con otras consecuencias del agotamiento, como la reducción de la satisfacción del paciente, 24 , 52 , 53 atención de menor calidad, 54 errores médicos, 28morbilidad y mortalidad asociadas, 55 y mayores demandas por negligencia médica. 34
Hay áreas relacionadas a considerar para futuros estudios. Por ejemplo, la investigación futura podría cuantificar los cambios en los gastos de atención médica cuando se interrumpe la continuidad en las especialidades de atención no primaria. 56 Además, es más probable que los médicos que experimentan agotamiento reduzcan su esfuerzo clínico. 35 Se desconoce cómo dicha reducción en el equivalente clínico a tiempo completo afecta el tamaño del panel, la continuidad y los gastos excesivos de atención médica. También se desconocen los efectos de la rotación del PCP en los gastos de pacientes hospitalizados frente a los ambulatorios. Más allá de los esfuerzos para reducir el agotamiento, las estrategias para promover transiciones más suaves para los pacientes cuando se produce un cambio de PCP (independientemente de la causa) podrían aumentar la seguridad y reducir los costos. 57 , 58
Aunque generalizados, los altos niveles actuales de agotamiento de los médicos no son inevitables. Las intervenciones para mejorar la eficiencia de la práctica, como a través de modelos avanzados de atención en equipo con apoyo en la habitación, 59 pueden reducir el agotamiento. 60 , 61 , 62 , 63 Asimismo, las intervenciones para mejorar la cultura organizacional, incluidas las conexiones interpersonales con los colegas 64 y el liderazgo local mejorado, 65 , 66 pueden mejorar el desempeño profesional y reducir el agotamiento. Se han publicado enfoques detallados y basados en evidencia para abordar estos factores con recomendaciones específicas para los pagadores, 67 , 68gobierno, 67 , 68 y organizaciones sanitarias. 20 , 69 , 70 , 71 , 72 , 73 , 74 , 75 Por ejemplo, el estudio de consenso de la Academia Nacional de Medicina Taking Action Against Clinician Burnout: A Systems Approach to Professional Well-Being 67 contiene recomendaciones específicas sobre cómo las organizaciones de atención médica pueden crear entornos de trabajo positivos, reducir la carga administrativa y habilitar soluciones tecnológicas. Programa de Reconocimiento del Sistema de Salud de AMA Joy in Medicine 76 y Lista de Verificación de Desimplementación 77proporcionar una hoja de ruta con estrategias específicas sobre cómo demostrar compromiso para promover el bienestar de los médicos, medir la satisfacción y el agotamiento de los médicos, mejorar la eficiencia de la práctica, promover el liderazgo participativo y el trabajo en equipo , y generar apoyo entre los colegas en el trabajo.
Nuestro estudio tiene varias limitaciones. En primer lugar, asumimos que los gastos excesivos en atención de la salud para la población sin Medicare eran proporcionales a los gastos totales en atención de la salud por segmento de la población. Idealmente, hubiéramos podido confiar en trabajos anteriores para esta estimación, pero la literatura hasta la fecha no ha dicho nada sobre los gastos excesivos de atención médica atribuibles a la pérdida de un PCP en la población que no es de Medicare. En segundo lugar, asumimos que el PCP promedio tiene un tamaño de panel de 1000 pacientes. Para un PCP de tiempo completo, es probable que esta sea una estimación conservadora que subestima los costos reales de la rotación de PCP, especialmente entre los PCP con paneles más grandes. Sin embargo, la subestimación intencional del tamaño del panel ayuda a abordar problemas adicionales, como los médicos que trabajan o actúan en funciones de atención primaria a tiempo parcial y los pacientes que no están asignados a ningún PCP. En tercer lugar, estimamos que la distribución de los pacientes de Medicare y los que no son de Medicare es la misma en todos los PCP, mientras que es probable que varíe según la especialidad de atención primaria. En cuarto lugar, utilizamos una tasa de salida real en el extremo inferior de los datos existentes, lo que podría subestimar los costos de rotación de PCP. Para abordar este hecho, llevamos a cabo un análisis de sensibilidad para proporcionar una gama de costos posibles.
En quinto lugar, utilizamos los datos más recientes disponibles para la distribución de la especialidad de PCP (2021), las tasas de agotamiento (2017), 16 y la intención de abandonar según el agotamiento (2014), 21 y, por lo tanto, los puntos de datos se originan en diferentes años. Finalmente, no estimamos los gastos excesivos incurridos por los pacientes que pierden su PCP cuando el PCP reduce el esfuerzo clínico a tiempo parcial.
Conclusión
La rotación de PCP conduce a $979 millones adicionales en costos anuales excesivos de atención médica en la población de los EE. UU., con $260 millones (27 %) atribuibles al agotamiento. Por lo tanto, reducir el agotamiento de los médicos podría reducir los gastos innecesarios en atención médica. Los pagadores, las organizaciones de atención médica y el sistema de atención médica tienen un interés personal en realizar cambios para reducir el agotamiento de los médicos.