Principios y modelos de mejora de la calidad

Mejora de la calidad y seguridad del paciente en cirugía ortopédica
Abstrac
Los desafíos de la atención médica incluyen costos cada vez mayores, integración de avances tecnológicos, amenazas de seguridad, cargas administrativas y regulatorias y escasez de proveedores. Proporcionar atención equitativa y de alta calidad en este entorno desafiante sigue siendo una prioridad. Una comprensión de los principios y modelos de mejora de la calidad puede ayudar a los cirujanos ortopédicos, y sus equipos de atención brindan el más alto nivel de atención para sus pacientes.
Palabras clave
- Mejora de la calidad
- Instituto para la Mejora de la Atención Médica (IHI)
- Seis sigma
- Gestión Lean
- EquipoSTEPPS
- Análisis de causa raíz
- 5-Porqués
- Gráfico de Pareto
- Diagrama de controladores clave
- Diagrama de espina de pescado
Principios de mejora de la calidad
En 2001, el Instituto de Medicina definió seis dominios de la calidad de la atención médica: seguro (evitar el daño de la atención); oportuno (reducir los tiempos de espera y los retrasos); efectivo (uso de evidencia para guiar la atención); eficiente (evitar la pérdida de tiempo y recursos); equitativo (emplear una calidad de atención consistente en diversos pacientes); y centrado en el paciente (incluya las preferencias, necesidades y valor del paciente en toda la toma de decisiones) [1]. Desde entonces, se han desarrollado muchos esfuerzos de mejora de la calidad a partir de estos dominios. Más recientemente, el Instituto para la Mejora de la Atención Médica (IHI) también ha enfatizado este último dominio, adoptando un concepto centrado en el paciente de organización de mejora de la calidad [2, 3].
Modelos de mejora de la calidad
Hay muchos modelos que se pueden emplear en los esfuerzos de mejora de la calidad. Diferentes modelos pueden tener procesos que se superponen, y las instituciones de salud pueden usar una combinación de modelos en sus esfuerzos por mejorar el sistema.
Modelo para la Mejora/Instituto para la Mejora de la Atención Médica (IHI)
El Instituto para la Mejora de la Atención Médica (IHI) fue fundado para mejorar la atención médica mediante el rediseño del sistema para evitar errores, desperdicios, retrasos en la atención y costos insostenibles. El modelo de mejora, desarrollado por los asociados en mejora de procesos, proporciona un marco compuesto por tres preguntas [4, 5]:
- 1.¿Qué estamos tratando de lograr? (Objetivo)
- 2.¿Cómo sabremos que un cambio es una mejora? (Medida)
- 3.¿Qué cambio podemos hacer que resulte en una mejora? (Intervención)
Establecer un objetivo medible y específico en el tiempo prepara el escenario para los esfuerzos de mejora. Una organización puede emplear una declaración de objetivos para establecer los objetivos específicos de mejora. Esta declaración debe responder: ¿Qué (o de qué a qué)? ¿Para quién? ¿Para cuándo? ¿Cuánto y por cuánto tiempo? Un objetivo SMART (Specific, Measurable Achievable, Realistic, and Timeline) es una forma útil de recordar los elementos que deben incluirse en una declaración de objetivos completa [6]. Un ejemplo de una declaración de objetivo es el siguiente:
- 1.¿Qué?—Mejorar el control del dolor informado por el paciente desde el inicio actual hasta «bueno» o «excelente».
- 2.¿Para quién?—Pacientes sometidos a reducciones de fractura de radio distal en el departamento de emergencias.
- 3.¿Para cuándo?—Diciembre 2022
- 4.¿Cuánto?— en un 50%
- 5.Mantener durante al menos 6 meses
La declaración de objetivos sería la siguiente: Para diciembre de 2022, mejoraremos la proporción de pacientes sometidos a reducciones de fractura de radio distal en el servicio de urgencias que informen un control del dolor bueno o excelente en un 50% y se mantengan durante al menos 6 meses.
Las medidas son fundamentales para determinar si un cambio equivale a una mejora [7]. En el ejemplo anterior, la variable informada por el paciente sirve como medida de resultado. Hay varias categorías diferentes de medidas que deben considerarse. Tres medidas comúnmente empleadas en la mejora de la calidad son (1) medidas de resultado, (2) medidas de proceso y (3) medidas de equilibrio [8].
Las medidas de resultado son el resultado previsto. Transmiten la información más directa sobre cómo un sistema afecta a un paciente u otra parte interesada. Los ejemplos incluyen puntajes de discapacidades del brazo, hombro y mano (DASH) para pacientes sometidos a artroplastia total inversa del hombro; infecciones del sitio quirúrgico por cada 1000 fusiones posteriores de la columna cervical; el número de días entre la lesión y el diagnóstico de fracturas por escafoides. Las medidas de proceso se producen a nivel de sistema y representan la adopción de una intervención como un nuevo protocolo. Pueden ayudar a evaluar si un esfuerzo de mejora de la calidad está en camino de lograr su objetivo previsto. Si bien la medida de resultado representa el resultado esperado derivado de varias intervenciones de mejora, una medida de proceso a menudo está más directamente en el control del equipo de mejora y se observa más fácilmente. Ejemplos de medidas de proceso incluyen: (1) porcentaje de pacientes que se sometieron a educación sobre narcóticos antes de someterse a una artroplastia electiva de hombro; (2) frecuencia de exfoliación de cuello con alcohol pre-prep utilizada antes de la cirugía de columna cervical; y (3) el promedio de vacantes diarias de citas en una clínica de cirugía de la mano. Es esencial cuantificar las medidas del proceso y las medidas de resultado. Sin dicha cuantificación, será imposible determinar si las intervenciones (medidas de proceso) están vinculadas a la medida de resultado (resultado previsto). Por último, se emplean medidas de equilibrio para garantizar que la mejora en una parte del sistema no perturbe otra parte del sistema. Por ejemplo, un programa de movilización acelerada que tenga el objetivo de reducir la duración de la estancia hospitalaria después de las artroplastias totales de rodilla debería garantizar tasas de readmisión que no están aumentando.
Críticos para el modelo IHI son cuatro comportamientos críticos de seguridad [9]:
- 1.Uso y cumplimiento de protocolos de seguridad. Los protocolos solo funcionan si todos los siguen. Los ejemplos incluyen tiempos de espera quirúrgicos y listas de verificación de quirófano. Por ejemplo, se ha demostrado que la Lista de verificación de seguridad quirúrgica de la Organización Mundial de la Salud (OMS) reduce la mortalidad y las complicaciones en muchos sistemas de salud de todo el mundo [10]. Estos protocolos maximizan la seguridad de los pacientes sometidos a cirugía, pero solo son efectivos si se realizan de manera consistente.
- 2.Alzando la voz. Las preocupaciones deben identificarse y notificarse con los protocolos y condiciones actuales. Los cuasi accidentes y errores presentan valiosas oportunidades de aprendizaje, pero solo si un individuo las reconoce y las comparte. La institución debe promover una cultura justa de respeto mutuo, donde se aliente a los miembros del equipo a hablar. Un clima de mejor seguridad y trabajo en equipo se ha asociado con una disminución del daño al paciente y una mortalidad ajustada por gravedad [11].
- 3.Escucha. Escuchar las preocupaciones de los demás, incluidas las del paciente, es fundamental para una atención de calidad centrada en el paciente. La Comisión Conjunta estima que el 80% de los eventos de seguridad graves se deben a la falta de comunicación entre los proveedores de atención médica [12]. Hablar y escuchar son comportamientos críticos para una comunicación efectiva.
- 4.Autocuidado. El bienestar del proveedor de atención médica es importante para la seguridad del paciente. La salud subóptima puede resultar en una atención y atención subóptimas para los pacientes. Reducir el estrés y el agotamiento de los proveedores mejorará la seguridad del paciente [13].
Análisis de causa raíz y causa común
El análisis de la causa raíz se emplea comúnmente en la atención médica y la mejora de la calidad para analizar los eventos adversos. El objetivo es identificar el sistema subyacente y los problemas individuales que predisponen a errores [14]. Además, el análisis de causas comunes consolida las causas de múltiples eventos para identificar cualquier causa común de esos eventos [15]. Los modelos para realizar análisis incluyen el método de los 5 porqués, el diagrama de causa y efecto o espina de pescado y los gráficos de pareto.
Metodología de 5 Whys
La Metodología de los 5 Porqués es una herramienta simple para evaluar las causas raíz. Su objetivo es determinar las relaciones de causa y efecto entre varios factores subyacentes que conducen al problema identificado en cuestión [16]. Por ejemplo, considere el problema de demasiadas admisiones nocturnas no planificadas para microdiscectomías lumbares de un solo nivel.
- 1.¿Por qué? Horarios de finalización tardíos para los casos programados por la tarde.
- 2.¿Por qué? Los casos matutinos llegan tarde.
- 3.¿Por qué? Largos tiempos de rotación de habitaciones.
- 4.¿Por qué? Esperando las bandejas de tubo de discectomía microquirúrgica reesterilizadas.
- 5.¿Por qué? Número limitado de bandejas disponibles para el procedimiento en el hospital (causa raíz).
Aunque el enfoque de los 5 porqués puede ser útil para identificar a los contribuyentes a un evento adverso o un casi accidente, la metodología es limitada ya que a menudo, los errores no se deben a un problema simple. Los errores son a menudo el resultado de múltiples factores, y este método no es necesariamente capaz de distinguir entre factores casuales (impulsores secundarios o terciarios de un evento) y causas raíz (un impulsor primario o causa fundamental del evento).
Gráficos de Pareto
El Principio de Pareto, o regla 80-20, afirma que una minoría de factores contribuyen a la mayoría del efecto [17]. Específicamente, sostiene que el 80% de los efectos se deben al 20% de los factores para muchos eventos, por lo que es más probable que centrar los esfuerzos en estos pocos contribuyentes vitales tenga un impacto significativo. Los gráficos de Pareto (ver Fig. 1.1) son una representación gráfica de estos factores contribuyentes. Por lo general, clasifican los factores de mayor a menor prevalencia, ilustrando cada uno como una barra a lo largo del eje X. La contribución porcentual se muestra en el eje Y, y la contribución acumulada como un gráfico de línea punto a punto se superpone al gráfico de barras [18]. En el ejemplo del pinchazo de aguja, el enfoque (por ejemplo, el mayor efecto para el esfuerzo realizado por el equipo) debe estar dentro de las áreas de UCI y quirófano (el mayor número de ocurrencias a la izquierda del eje X), no en cardiología o atención domiciliaria (el menor número de ocurrencias a la derecha del eje X).
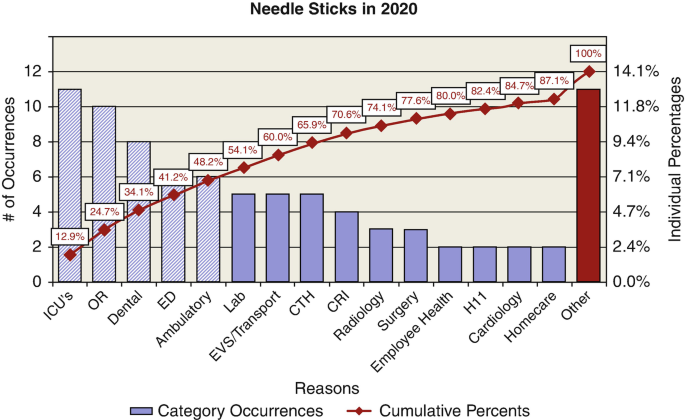
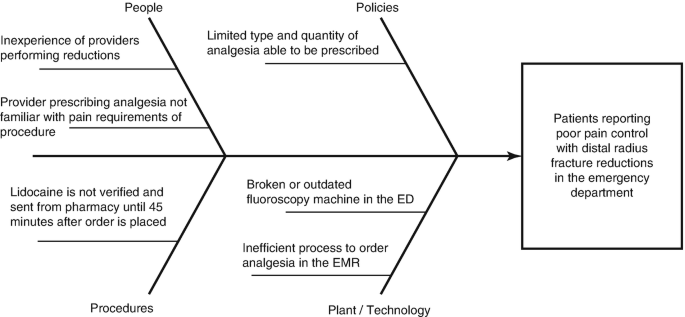
Diagrama de causa y efecto (espina de pescado)
Los diagramas de espina de pescado, o diagramas de causa y efecto/Ishikawa, se pueden usar para identificar las causas fundamentales de un problema identificado [19]. El diagrama está organizado con la «cabeza» siendo el problema o resultado específico que requiere mejora (Fig. 1.2). Los grandes «huesos» del diagrama provienen de una columna vertebral que apunta hacia la cabeza, y representan las categorías primarias de entradas de cada proceso. Las causas detalladas bajo cada categoría principal comprenden los «huesos» más pequeños. Las categorías comunes de insumos incluyen las 5 «M», [materiales, métodos, mano de obra, maquinaria (equipo) y madre naturaleza (medio ambiente)]. En la atención médica, las categorías comunes incluyen las 4 «P», [personas, políticas, procedimientos y plantas (tecnología)] [20]. Estos modelos pueden ofrecer una herramienta valiosa para organizar esfuerzos y generar ideas de mejora.
Ciclo Planificar, Hacer, Estudiar, Actuar (PDSA)
Los ciclos de PDSA son métodos para probar intervenciones a pequeña escala [21]. Estos ciclos son iteraciones en las que se prueba un cambio y se analizan los resultados. En la etapa del Plan, el equipo debe estar formado; el objetivo debe definirse; y deben establecerse las variables pertinentes que requieren medición. El proceso se mapeará y se recopilarán datos de referencia. En la etapa Do, el equipo puede desarrollar soluciones e implementar una intervención piloto. En la etapa de estudio, se analizan los resultados de la intervención piloto. Los objetivos y planes se modifican en consecuencia. Finalmente, el plan actualizado se implementa en la etapa de la Ley [22] (Fig. 1.3).
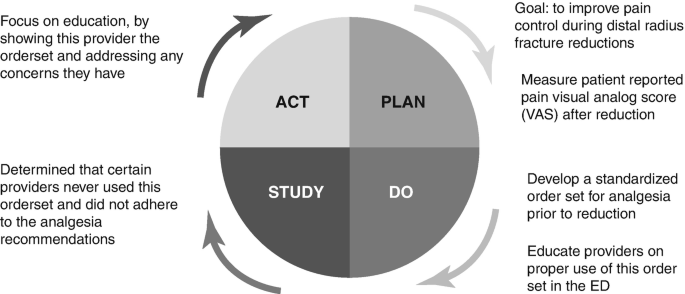
Los hallazgos de un ciclo se emplean en el siguiente ciclo, ya que se toma la decisión de abrazar, modificar o abandonar el cambio. Por lo tanto, los ciclos PDSA con resultados negativos son tan importantes como los exitosos, ya que sirven para revelar suposiciones incorrectas y tener en cuenta variables adicionales.
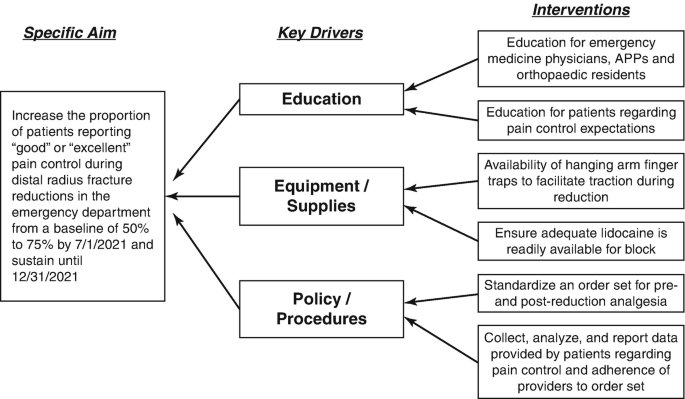
Diagramas de controladores clave
El Key Driver Diagram (KDD) es una herramienta que algunas organizaciones utilizan para organizar un proyecto de mejora de la calidad (Fig. 1.4). El diagrama es una representación visual de la relación entre (1) el objetivo del esfuerzo de QI; 2) los principales factores clave que contribuyen directamente a la consecución de ese objetivo; y (3) las intervenciones o impulsores secundarios que afectan a los conductores primarios [7]. El KDD sirve como una herramienta central (hoja de ruta) para que el equipo multidisciplinario permanezca organizado y centrado en sus esfuerzos para lograr el resultado del proyecto. Un KDD bien organizado a menudo puede evitar el deslizamiento del alcance del proyecto. A continuación se muestra un ejemplo de un KDD.
Six Sigma y DMAIC
Originalmente desarrollado por Motorola y General Electric para esfuerzos de mejora de la calidad, Six Sigma es un conjunto de herramientas que las organizaciones utilizan para mejorar los procesos del sistema centrándose en eliminar defectos, reducir la variabilidad y el desperdicio [23]. La principal metodología empleada por los proyectos Six Sigma es DMAIC, que es un acrónimo de las cinco fases que componen el proceso [24].
- 1.Definir el problema, la oportunidad, los objetivos, la intervención de mejora y los roles y procesos.
- 2.Medir el rendimiento del proceso. Se deben capturar los procesos y datos de referencia.
- 3.Analice el proceso y determine las causas raíz del problema y la variabilidad del proceso.
- 4.Mejore el rendimiento del sistema abordando las causas raíz del problema, eliminando el desperdicio del sistema y agilizando el proceso.
- 5.Controle el proceso mejorado y mantenga los resultados.
Un ejemplo de la metodología DMAIC empleada en un centro ortopédico infantil puede ser el siguiente: Definir problema: la duración de la estancia de los pacientes sometidos a fusión espinal posterior por escoliosis idiopática adolescente en esa institución excede el promedio nacional. Medir: se capturan los datos de referencia, incluida la duración de la estancia y las prácticas postoperatorias. Analizar: se realiza un análisis de la causa raíz, encontrando que las bombas de dolor de analgesia controlada por el paciente (PCA) son un paso que limita la velocidad para el alta. Mejorar: el equipo quirúrgico colabora con el equipo de dolor para modificar sus procesos y enfatizar las técnicas de analgesia multimodal para destetar más rápidamente de la PCA. Control: la educación del equipo se proporciona con el objetivo de sostener el nuevo proceso.
Gestión Lean
Lean es otro marco empleado originalmente por la industria manufacturera que las organizaciones pueden utilizar para mejorar los procesos del sistema [25]. Se centra en optimizar la eficiencia mediante la eliminación de residuos, que pueden ser energía, tiempo o materiales. Los principios de la gestión lean incluyen:
- 1.Identificar lo que los clientes valoran (en lugar de lo que la organización percibe como valioso).
- 2.Identifique los pasos que producen el valor y los pasos innecesarios que no lo hacen.
- 3.Priorice los pasos que proporcionan ese valor.
- 4.Permitir que las necesidades del cliente guíen lo que se produce.
- 5.Continuar mejorando el sistema eliminando las áreas de desechos a medida que se identifican.
La gestión Lean y Six Sigma son enfoques complementarios que a menudo se emplean en los esfuerzos de mejora de la calidad de la atención médica. Específicamente, son valiosos cuando la estandarización y la eficiencia del proceso son críticas para la intervención de calidad [19]. Un ejemplo de los métodos Lean empleados en la cirugía de columna vertebral se exhibe en el enfoque del Seattle Spine Team. En su trabajo, los proveedores de servicios clave definieron colectivamente el valor para realizar la cirugía compleja de columna vertebral más efectiva al tiempo que minimizaban el costo y las complicaciones [26, 27]. Crearon un mapa de flujo de valor que detallaba los pasos durante la admisión de un caso complejo de cirugía de columna vertebral. Cada área específica fue estudiada para identificar los residuos. Crearon un mapa de estado futuro para identificar el flujo de valor ideal. Los pasos se estandarizaron. Cuando se codifica el estado futuro, se convierte en el nuevo estado actual y se puede hacer una nueva iteración para la mejora [25].
Estrategias y herramientas de equipo para mejorar el rendimiento y la seguridad del paciente (TeamSTEPPS)
TeamSTEPPS es un marco de instrucción desarrollado por el Departamento de Defensa (DoD) y la Agencia para la Investigación y Calidad de la Atención Médica (AHRQ) para mejorar el trabajo en equipo en la atención médica [28]. Este marco se compone de cuatro habilidades capacitables, que incluyen:
- 1.Liderazgo: un líder efectivo comunica objetivos claros, valora los aportes de los miembros del equipo, capacita a los miembros del equipo para que participen activamente y resuelvan conflictos.
- 2.Monitoreo de la situación: el proceso de evaluar continuamente la situación, específicamente con respecto al estado del paciente, los miembros del equipo, el entorno y el progreso hacia la meta.
- 3.Apoyo mutuo: los miembros del equipo deben ser capaces de anticipar y apoyar las necesidades de los demás al tener conocimiento sobre las responsabilidades de sus compañeros. La cultura del equipo debe ser propicia para el apoyo mutuo, donde la asistencia se busque y ofrezca fácilmente.
- 4.Comunicación: el equipo debe tener un proceso que permita el intercambio efectivo de información importante entre los miembros del equipo. Una estrategia para una comunicación efectiva durante las transferencias de equipo es el método SBAR, y acrónimo de situación, antecedentes, evaluación y recomendaciones. Un ejemplo del método SBAR es:
- (a)Situación: «Dr. Smith, le envío a John Doe para una evaluación urgente de su rodilla derecha».
- (b)Antecedentes: «Es un hombre de 30 años con antecedentes de abuso de polisustancias que ha tenido dos días de dolor e hinchazón atraumática en la rodilla derecha. Fue positivo por COVID-19 hace un mes, pero desde entonces se ha recuperado».
- (c)Evaluación: «Me preocupa la artritis séptica de la articulación de la rodilla».
- d)Recomendación: «Recomiendo una aspiración urgente de rodilla, y le estoy haciendo NPO para una posible cirugía».
Se dice que la competencia en estas cuatro habilidades centrales resulta en los resultados del rendimiento, el conocimiento y las actitudes de un equipo. El marco de instrucción teamSTEPPS se representa en la Fig. 1.5.
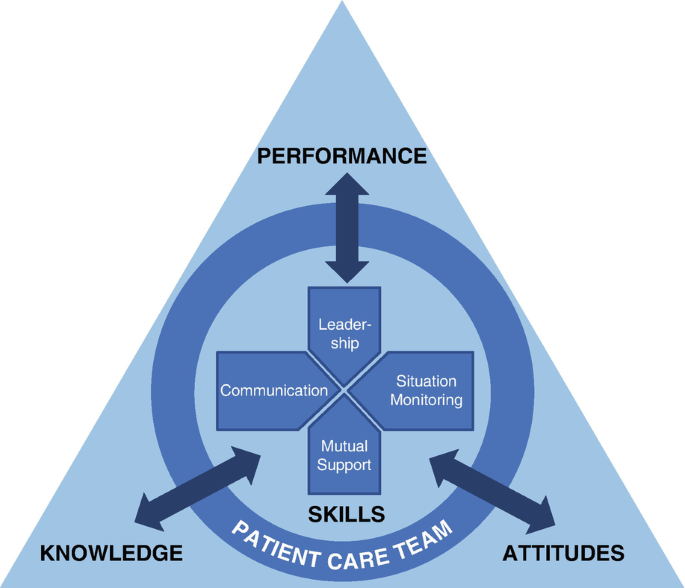
Hay una serie de programas, organizaciones y modelos que se dedican a mejorar la calidad de la medicina. La mejora en las organizaciones de atención médica es un objetivo dinámico, y requiere un enfoque multifacético que implique un liderazgo efectivo, atención a los procesos, una cultura de seguridad y apoyo, y esfuerzos continuos para tener éxito.
Conclusión
La mejora de la calidad debe ser un pilar de la atención al paciente. Existen múltiples principios y modelos de mejora de la calidad que los cirujanos ortopédicos y sus equipos pueden utilizar para proporcionar el más alto nivel de atención. Los cirujanos pueden elegir entre varias herramientas para ayudar a lograr los objetivos de mejorar la calidad de la atención para sus pacientes.
Como cirujanos, comprometerse a mejorar la atención que brindamos es esencial. Es hora de pensar menos en «lo que es actualmente» y centrarse más en establecer «lo que debería ser» y utilizar la ciencia de la mejora para llegar allí [29].
la calidad medica es estructura proceso resultado y cultura, fundamentalmente cultura, conciencia de que debemos buscar la calidad. La calidad es además efectividad, eficiencia, percepción, accesibilidad, apropiabilidad, seguridad, pertinencia y equidad.
Me gustaMe gusta