Argentina está atravesando una crisis de recursos humanos en salud, que no se aborda, ni se visibiliza, esta es una urgencia del largo plazo, como yo les llamo. Esta falta de graduados y que no se cubren los cargos de residencia ofrecidos ocasionará en pocos años falta de médicos y enfermeros, como así también otras profesiones vinculadas a la atención de la salud. Las malas condiciones de trabajo y los bajos salarios no constituyen un incentivo al esfuerzo de formarse ejercer. Siempre el blog intenta a la mirada local, mostrar una observación más amplia para entender las otras razones que influyen en la carencia de profesionales. Estas serán que nuestros médicos migren a otros países. La falta de oportunidades para ejercer en el interior e ir por una nueva expectativa de vida.
Diana Elmer MSc 1
Value in Health Regional Issues
Volume 32, November 2022, Pages 102-108
Reflejos
Aunque el número de médicos era un 33 % mayor en 1980 en Europa del Este que en Europa Occidental, en 2018 el número de médicos era un 5 % mayor en Europa Occidental.•
COVID-19 señaló cuán importante es mejorar la capacidad de camas de hospital y desarrollar recursos humanos.
Introducción
La escasez mundial de personal sanitario se ha convertido en un desafío urgente que deben abordar los sistemas sanitarios. Varios factores contribuyen a este fenómeno que amenaza la sostenibilidad de los sistemas de salud por la escasez y la desigualdad dentro de la fuerza laboral de salud, junto con las demandas que plantea una sociedad que envejece en términos de una creciente necesidad de atención crónica y el agotamiento experimentado por los médicos. 1 , 2 , 3 , 4 , 5
La llamada “fuga de cerebros médicos” también forma parte integral de la actual crisis mundial de personal sanitario. 6 , 7 , 8 , 9 , 10 , 11 , 12 , 13
La Organización Mundial de la Salud (OMS) estimó que, en 2013, faltaban 7,2 millones de profesionales de la atención médica en todo el mundo. Otra investigación ha proyectado que la escasez de personal sanitario alcanzará los 15 millones para 2030. 14 , 15
En cuanto al sistema de salud, cambios en la atención ambulatoria , aparición de alternativas a la atención hospitalaria de larga duración y cirugía de 1 día, avances en tecnología médica, la gran demanda de los hacedores de políticas para reducir los altos costos hospitalarios y la crisis económica de 2008 han llevado a una reevaluación y, en consecuencia, a una reducción continua del número de camas hospitalarias. Otro aspecto es que la función de guardián del médico general en general también conduce a un menor nivel de hospitalización y uso de especialistas. Según datos de la OMS, el número de camas de hospital ha disminuido drásticamente en algunos países desde 1990. Desde 2000, casi todos los países de la Organización para la Cooperación y el Desarrollo Económicos (OCDE) y la Unión Europea han experimentado una tendencia decreciente con respecto a el número de camas de hospital per cápita. 16 , 17 , 18 , 19 , 20 , 21, 22
Antes de la caída del comunismo , los sistemas de salud europeos se podían dividir en 3 categorías principales: el llamado sistema de seguro de salud solidario de tipo bismarckiano introducido en 1883, el sistema nacional de salud de tipo Beveridge introducido en 1948 y financiado a través de impuestos, y el modelo Semashko soviético fuertemente centralizado introducido en los países socialistas de Europa del Este después de la Segunda Guerra Mundial. En las décadas de 1970 y 1980, los sistemas Beveridge y Bismarck se hicieron dominantes en Europa Occidental, mientras que el modelo Semashko se introdujo en los países soviéticos de Europa Central y Oriental. Después de los cambios sociales y políticos, la mayoría de los países de Europa Central y del Este volvieron al modelo de Bismarck. 23
Se pueden utilizar otras tipologías de países en la investigación de salud pública. Uno de los más populares es el de los 3 estados de bienestar (regímenes liberales, regímenes conservadores y regímenes socialdemócratas) caracterizados por un régimen de mercado de trabajo específico y una trayectoria de empleo postindustrial específica propuesta por Esping-Andersen en su libro de 1990. 24 , 25
La pandemia de COVID-19 ha causado una carga significativa para los sistemas de salud en todo el mundo. 26 La respuesta rápida a la pandemia en el cuidado de la salud incluyó el aplazamiento de cirugías electivas no urgentes , la reconsideración de recursos materiales y financieros, la reasignación del personal de atención médica, la capacitación con el objetivo de mejorar y actualizar el conocimiento de la terapia en la unidad de cuidados intensivos (UCI), y aumentar el número de camas de UCI. 27
Nuestro estudio tuvo como objetivo examinar el número de médicos en ejercicio y el número total de camas de hospital en los países europeos de la OCDE. Según nuestra hipótesis, existen diferencias significativas en el número de médicos y el número de camas hospitalarias en relación con el sistema sanitario y la ubicación geográfica. Suponemos también que la disminución del número de camas hospitalarias y el aumento del número de médicos aparecen como tendencia entre 1980 y 2018; por lo tanto, la capacidad de recursos humanos (médicos) e infraestructura (camas de hospital) aumentaría la resiliencia del sistema de salud, en caso de emergencias inesperadas o epidemias.
Métodos
Nuestro análisis se basó en datos derivados de la base de datos «OECD Health Statistics 2020» 28 (datos recuperados según una actualización anterior de la base de datos al 20 de noviembre de 2020) para el período entre 1980 y 2018, incluidos los siguientes indicadores: «médicos en ejercicio (densidad por 1000 habitantes [número de cabezas])” y “total de camas de hospital (por 1000 habitantes)”. Se seleccionó un total de 24 países europeos de la OCDE para el análisis.
Agrupación de países
Las diferencias entre los países europeos de la OCDE se examinaron desde 2 aspectos diferentes: tipo de sistema de salud y ubicación geográfica.
En cuanto al tipo de sistema de salud, consideramos 2 modelos básicos de sistemas de seguro de salud con origen en Europa: diferenciamos entre países que tienen un sistema de salud de tipo Bismarckiano y tipo Beveridge. No obstante, se podrían definir diferencias sobresalientes entre los sistemas de Beveridge y Bismarck; en realidad, ambos se financian con cargo al presupuesto público. Los sistemas sanitarios de los países seleccionados se agruparon, como tradicionalmente, según su forma de financiación al estudiar los 2 indicadores.
Así, Austria, Bélgica, República Checa, Estonia, Francia, Alemania, Hungría, Lituania, Luxemburgo, Países Bajos, Polonia, Eslovaquia, Eslovenia y Suiza pertenecían a países con sistema bismarckiano, y
Dinamarca, Reino Unido, Finlandia, Grecia, Irlanda, Italia, Noruega, Portugal, España, y Suecia conformaron el grupo de países con sistemas de salud tipo Beveridge.
En el presente estudio, nos enfocamos específicamente en los 2 principales sistemas de salud dado que en la mayoría de estos países estos sistemas han estado funcionando durante un período de tiempo más largo. Durante el período que se examina (1980-2018), algunos países experimentaron cambios importantes en sus sistemas de salud: Grecia en 1983 y España en 1986 comenzaron a cambiar de un sistema de salud tipo Bismarck a uno tipo Beveridge.
Después del cambio de régimen, posterior al modelo socialista Semashko, la República Checa desde 1992, Estonia desde 1992, Polonia desde 1999, Lituania desde 1991, Hungría desde 1989 y Eslovaquia desde 1994 introdujeron un sistema de seguro social de salud. nos enfocamos específicamente en los 2 principales sistemas de salud dado que en la mayoría de estos países estos sistemas han estado funcionando durante un período de tiempo más largo. Durante el período que se examina (1980-2018), algunos países experimentaron cambios importantes en sus sistemas de salud: Grecia en 1983 y España en 1986 comenzaron a cambiar de un sistema de salud tipo Bismarck a uno tipo Beveridge. Después del cambio de régimen, posterior al modelo socialista Semashko, la República Checa desde 1992, Estonia desde 1992, Polonia desde 1999, Lituania desde 1991, Hungría desde 1989 y Eslovaquia desde 1994 introdujeron un sistema de seguro social de salud. nos enfocamos específicamente en los 2 principales sistemas de salud dado que en la mayoría de estos países estos sistemas han estado funcionando durante un período de tiempo más largo. Durante el período que se examina (1980-2018), algunos países experimentaron cambios importantes en sus sistemas de salud: Grecia en 1983 y España en 1986 comenzaron a cambiar de un sistema de salud tipo Bismarck a uno tipo Beveridge. Después del cambio de régimen, posterior al modelo socialista Semashko, la República Checa desde 1992, Estonia desde 1992, Polonia desde 1999, Lituania desde 1991, Hungría desde 1989 y Eslovaquia desde 1994 introdujeron un sistema de seguro social de salud. Grecia en 1983 y España en 1986 comenzaron a cambiar de un sistema de salud tipo Bismarck a uno tipo Beveridge. Después del cambio de régimen, posterior al modelo socialista Semashko, la República Checa desde 1992, Estonia desde 1992, Polonia desde 1999, Lituania desde 1991, Hungría desde 1989 y Eslovaquia desde 1994 introdujeron un sistema de seguro social de salud. Grecia en 1983 y España en 1986 comenzaron a cambiar de un sistema de salud tipo Bismarck a uno tipo Beveridge. Después del cambio de régimen, posterior al modelo socialista Semashko, la República Checa desde 1992, Estonia desde 1992, Polonia desde 1999, Lituania desde 1991, Hungría desde 1989 y Eslovaquia desde 1994 introdujeron un sistema de seguro social de salud.29 , 30 , 31 , 32 , 33 , 34 , 35
Distinguimos 2 grupos desde el punto de vista geográfico: Austria, Bélgica, Dinamarca, Reino Unido, Finlandia, Francia, Grecia, Países Bajos, Irlanda, Alemania, Luxemburgo, Noruega, Italia, Portugal, España, Suecia y Suiza pertenecían a el grupo de países de Europa occidental, y la República Checa, Estonia, Lituania, Polonia, Hungría, Eslovaquia y Eslovenia comprendían el grupo de países de Europa oriental.
Descripción de los Indicadores de la OCDE
En el caso de los médicos en ejercicio, los datos recuperados incluyeron médicos con licencia, internos y residentes que trabajan bajo supervisión y médicos asalariados o autónomos.
El indicador de número total de camas hospitalarias incluye todas las camas mantenidas y dotadas de personal sanitario para pacientes derivados a instituciones sanitarias (incluidos hospitales generales, hospitales de salud mental y otros hospitales especializados).
Métodos de estadística
En nuestro estudio retrospectivo cuantitativo, realizamos estadísticas descriptivas (media, desviación estándar) y análisis comparativo de bases de datos. Se comparó el tipo de sistema de salud (Bismarckian vs Beveridge) y los países de Europa Oriental versus Occidental con un enfoque especial en los años 1980, 1990, 2000, 2010 y 2018. La prueba de normalidad de distribución se realizó mediante la prueba de Shapiro-Wilk. En el caso de una distribución normal, t independienteSe utilizaron pruebas para la comparación de los años 1980, 1990, 2000, 2010 y 2018 al analizar países tipo Bismarck y Beveridge y países de Europa del Este versus Europa Occidental. Cuando se encontró una distribución no normal, se utilizó la prueba de Mann-Whitney. La agrupación por sistema de salud y ubicación geográfica también se analizó mediante análisis de conglomerados. Para el período 2010 a 2014 y 2015 a 2018 (se disponía de datos suficientes), se realizó Classify, TwoStep Cluster Analysis en función de la proporción del número de camas de hospital y médicos. Mediante la correlación de Pearson, analizamos la relación entre el número de camas hospitalarias y médicos en aquellos países donde se disponía de datos para ambos indicadores, para los años 1980, 1990, 2000, 2010 y 2018. Se consideró estadísticamente significativo un intervalo de confianza del 95 %. (p < 0,05). El análisis estadístico se realizó utilizando el software SPSS 25.0 (software IBM SPSS Statistics 25.0).
Resultados
Número de médicos en ejercicio
En la Tabla 1 se presentan los cambios en el número de médicos en ejercicio y el número total de camas de hospital entre 1980 y 2018 .
Tabla 1 . Evolución del número de médicos en ejercicio y número total de camas hospitalarias (1980-2018).
| Indicador | 1980 | 1990 | 2000 | 2010 | 2018 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Número de países | Promedio | Dakota del Sur | Número de países | Promedio | Dakota del Sur | Número de países | Promedio | Dakota del Sur | Número de países | Promedio | Dakota del Sur | Número de países | Promedio | Dakota del Sur | |
| Médicos en ejercicio (densidad por 1000 habitantes [número de cabezas]) | |||||||||||||||
| países bismarckianos | 7 | 2.3 | 0,63 | 7 | 2.8 | 0,55 | 12 | 2.9 | 0.57 | 12 | 3.3 | 0.73 | 11 | 3.9 | 0,69 |
| Países de Beveridge | 4 | 1.7 | 0.28 | 3 | 2.1 | 0.44 | 7 | 2.9 | 0.52 | 7 | 3.6 | 0.53 | 6 | 3.9 | 0.70 |
| países de Europa del Este | 4 | 2.5 | 0.79 | 4 | 2.8 | 0.56 | 7 | 2.9 | 0.57 | 6 | 3.0 | 0,68 | 5 | 3.7 | 0.58 |
| países de Europa Occidental | 7 | 1.9 | 0.33 | 6 | 2.4 | 0,64 | 12 | 3.0 | 0.54 | 13 | 3.5 | 0,62 | 12 | 3.9 | 0.72 |
| promedio de la OCDE | — | 2.1 | 0.59 | — | 2.6 | 0,61 | — | 2.9 | 0.53 | — | 3.4 | 0,66 | — | 3.9 | 0,67 |
| Camas hospitalarias totales (por 1000 habitantes) | |||||||||||||||
| países bismarckianos | 5 | 9.6 | 2.62 | 7 | 9.0 | 2.57 | 12 | 7.3 | 1.30 | 14 | 6.3 | 1.20 | 13 | 5.6 | 1.22 |
| Países de Beveridge | 6 | 8.8 | 3.52 | 7 | 6.5 | 3.02 | 10 | 4.6 | 1.28 | 10 | 3.7 | 0.97 | 10 | 3.1 | 0,63 |
| países de Europa del Este | 4 | 10.3 | 2.46 | 4 | 10.0 | 2.84 | 6 | 7.5 | 1.19 | 7 | 6.4 | 1.05 | 7 | 5.9 | 1.03 |
| países de Europa Occidental | 7 | 8.5 | 3.29 | 10 | 6.9 | 2.64 | dieciséis | 5.6 | 1.83 | 17 | 4.7 | 1.71 | dieciséis | 3.9 | 1.41 |
| promedio de la OCDE | — | 9.2 | 3.02 | — | 7.8 | 2.98 | — | 6.1 | 1.87 | — | 5.2 | 1.71 | — | 4.5 | 1.60 |
OCDE indica Organización para la Cooperación y el Desarrollo Económicos.
Entre 1980 y 2018, en países tipo Bismarck, el número de médicos en ejercicio por cada 1000 habitantes aumentó de 2,3 a 3,9 personas (+67%). Entre 1980 y 2018, en países tipo Beveridge, el número de médicos en ejercicio por cada 1000 habitantes aumentó de 1,7 a 3,9 personas (+123%).
No encontramos cambios significativos en los años 1980, 1990, 2000, 2010 y 2018 al comparar países de tipo Bismarckiano y Beveridge entre sí ( P = .089, P = .077, P = .900, P = . 254 y p = 0,969, respectivamente) ( fig. 1 ).
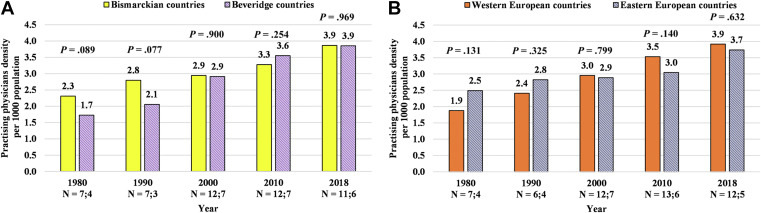
Figura 1 . Cambios en el número de médicos en ejercicio en Europa (1980-2018).
Con respecto a la ubicación geográfica, entre 1980 y 2018, el número de médicos en ejercicio por cada 1000 habitantes aumentó de 1,9 a 3,9 personas (+109 %) en los países de Europa occidental.
En el grupo de países de Europa del Este, entre 1980 y 2018, el número de médicos en ejercicio por cada 1000 habitantes aumentó de 2,5 a 3,7 personas (+50%).
No encontramos cambios significativos en los años 1980, 1990, 2000, 2010 y 2018 al comparar los países de Europa occidental y oriental entre sí ( p = 0,131, p = 0,325, p = 0,799, p = 0,140, y P = .632, respectivamente) ( Fig. 1 ).
Concluimos que, en los países de la OCDE analizados, el promedio de médicos en ejercicio por cada 1000 habitantes aumentó de 2,1 a 3,9 personas (+84%).
Número total de camas de hospital
Entre 1980 y 2018, en los países tipo Bismarck, el promedio total de camas hospitalarias por 1000 habitantes disminuyó de 9,6 a 5,6 (−42%). Entre 1980 y 2018, en países tipo Beveridge, el promedio total de camas de hospital por 1000 habitantes disminuyó de 8,8 a 3,1 (−65%).
Respecto a los años 1980 y 1990, no encontramos cambios significativos al comparar países tipo Bismarckiano y Beveridge ( p = .662 y p = .127, respectivamente). No obstante, la comparación de los años 2000, 2010 y 2018 arrojó resultados significativos ( p < 0,001, p < 0,001 y p < 0,001, respectivamente) ( fig. 2 ).

Figura 2 . Evolución del número total de camas hospitalarias en Europa (1980-2018).
Con respecto a la ubicación geográfica, entre 1980 y 2018, el número total promedio de camas de hospital por 1000 habitantes disminuyó de 8,5 a 3,9 (−54%) en los países de Europa occidental.
Entre 1980 y 2018, dentro del grupo de países de Europa del Este, el promedio total de camas hospitalarias por cada 1000 habitantes disminuyó de 10,3 a 5,9 (−43%).
No se encontraron cambios significativos en el año 1980 ( P = 0,366) y 1990 ( P = 0,071) al comparar los países de Europa del Este con los del Oeste, sin embargo, los años seleccionados de 2000, 2010 y 2018 mostraron resultados significativos ( P = 0,026). , p = 0,026 y p = 0,003, respectivamente) ( fig. 2 ).
Concluimos que, en los países de la OCDE analizados, el número total promedio de camas de hospital por cada 1000 habitantes disminuyó de 9,2 a 4,5 (−51%).
Proporción del número de camas de hospital y médicos en ejercicio (2010-2014 y 2015-2018)
Con base en el análisis factorial, se pueden distinguir 2 grupos. En uno de ellos, los países de Europa Occidental (n = 9) estaban mayoritariamente cubiertos por el sistema de salud de Beveridge (excepto Suiza y los Países Bajos), donde hay más médicos en menos camas (proporción inferior a 1): 0,67 a 1,26 entre 2010 y 2014 y 0,54 a 1,09 entre 2015 y 2018. El otro grupo incluía principalmente países de Europa del Este (n = 11) (excepto Austria, Bélgica, Francia, Alemania y Luxemburgo) con un sistema de salud predominantemente bismarckiano (excluyendo República Checa, Hungría, Lituania , y Polonia), donde menos médicos tienen acceso a más camas (proporción superior a 1): 1,55 a 2,96 entre 2010 y 2014 y 1,37 a 2,78 entre 2015 y 2018. En Austria, por ejemplo, se dispone de un número notablemente alto de camas de hospital. asociado con un número igualmente elevado de médicos (7. 3; 5.2), mientras que en el Reino Unido un número relativamente bajo de camas de hospital se asocia con un bajo número de médicos (2,5; 2,8) (figura 3 ).

Figura 3 . Comparación de algunos países por médicos en ejercicio y camas de hospital por 1000 habitantes (2018).
AUT indica Austria; BEL, Bélgica; CHE, Suiza; CZE, República Checa; DNK, Dinamarca; ESP, España; EST, Estonia; FRA, Francia; GBR, Reino Unido; HUN, Hungría; IRL, Irlanda; ITA, Italia; LTU, Lituania; NLD, Países Bajos; NOR, Noruega; SVN, Eslovenia.
El análisis factorial reveló que los 2 conglomerados se separaron solo según su ubicación geográfica, y no se obtuvieron resultados significativos para el sistema de salud.
No hubo correlación significativa con base en el número de médicos y camas hospitalarias en 1980 (r = 0,885; p = 0,115; n = 4), en 1990 (r = 0,786; p = 0,115; n = 5), en 2000 (r = 0,283; p = 0,271; n = 17), en 2010 (r = 0,031; p = 0,901; n = 19) y en 2018 (r = 0,226; p = 0,400; n = 16).
Discusión
En nuestro estudio, examinamos aspectos de los recursos humanos en el cuidado de la salud en 24 países europeos de la OCDE a través del examen del número de médicos en ejercicio y el número total de camas de hospital.
En 1980, los países bismarckianos tenían un mayor número de médicos en ejercicio por 1000 habitantes (2,3 personas) que los países tipo Beveridge (1,7 personas). Esta diferencia fue más moderada en 2010; hubo un cambio a la inversa con los países de tipo Beveridge que tienen un número más alto. Para 2000 y 2018, la diferencia entre los 2 tipos de sistemas de atención médica había desaparecido por completo y ambos grupos de países tenían un promedio de 3,9 a 3,9 médicos por 1000 habitantes en 2018.
Desde una perspectiva geográfica, se podría dibujar una imagen diferente: en 1980, el número promedio de médicos por cada 1000 habitantes era mayor en Europa del Este (2,5 personas) que en Europa Occidental (1,9 personas). Esta diferencia fue más moderada en 2000 y 2018. A partir de 2000 hubo un cambio al contrario y los países de Europa occidental informaron un número más alto. Varios factores contribuyen a la migración de médicos de los países de Europa del Este a los del Oeste. 9 , 11 , 12
En cuanto al número total de camas hospitalarias por 1000 habitantes, en 1980 los sistemas bismarckianos tenían un número total de camas hospitalarias superior (9,6) que los países tipo Beveridge (8,8). Para 2018, esta diferencia se desplazó hacia los países bismarckianos que presentaban cifras más altas; además, se había producido una marcada disminución del número total medio de camas de hospital. Desde una perspectiva geográfica, se observó una tendencia decreciente significativa y similar con respecto a las camas de hospital, con la región de Europa del Este con un mayor número total de camas en todas partes.
En conclusión, se encontró que el número promedio de camas de hospital por cada 1000 habitantes ha disminuido en todos los países incluidos en nuestro estudio debido a diferentes factores y diversas regulaciones. 16 , 18 , 19 , 20, 21 , 36
Según los datos informados a la OMS, Finlandia y Suecia han sido testigos de una disminución significativa (47 % y 45 %) en el número de camas de hospital desde 1990. En este período, la mayoría de los países de Europa Occidental informaron una disminución de solo 10 % a 20 %. en camas de hospital. 18 En el caso de Suecia y Finlandia, la disminución de estas cifras se debió principalmente a que algunos sectores del cuidado de la salud se transfirieron a ramas del sector social. Como resultado de la Reforma ÄDEL de 1992 en Suecia, se transformaron 37 instituciones y programas previamente existentes y se crearon instituciones especializadas que brindan atención a largo plazo fuera del sector hospitalario. En Inglaterra, la continua reducción del tiempo de atención hospitalaria de agudos se compensó aumentando el número de camas en las residencias de ancianos privadas. 38En algunos países de Europa occidental, el número de camas de cuidados intensivos se redujo hasta el punto de que finalmente provocó una escasez de capacidad. En consecuencia, se desarrollaron listas de espera cada vez más largas en países como Irlanda, 39 Dinamarca y el Reino Unido. 40 , 18
Entre 1996 y 2016, la población de Irlanda aumentó un 31 %, con un aumento de la población mayor de 65 años en un 54 %. 41 A pesar de que los cambios demográficos suponían una carga cada vez mayor para las demandas de atención médica, el número de camas de hospital disponibles se redujo considerablemente, en parte debido a la austeridad de la década de 1980 y posteriormente a la crisis financiera de 2008. El número de camas de hospitalización se redujo en hospitales públicos de 15 111 en 1980 a 10 473 en 2015 y aumentó en hospitales privados de 1518 a 1910.19
Durante el último año, se introdujeron medidas de emergencia en todo Estados Unidos: se desplegaron barcos hospitales de la marina; Se establecieron 37 hospitales temporales en todo el país para atender a 15 000 pacientes con y sin COVID; y se creó un gigantesco hospital de campaña en Nueva York en un salón de convenciones y otro en Central Park para el manejo de 1400 pacientes de COVID. 42
En cuanto a Europa, en Francia, por ejemplo, las camas de UCI necesarias para el manejo de la pandemia (+4806) se crearon mediante la reasignación de camas de unidades de agudos (2283), unidades de cuidados postanestésicos y quirófanos (1522) y otras unidades (374). ), o se agregaron nuevas camas (627). 43
También se establecieron nuevos institutos en el Reino Unido: se abrieron grandes hospitales de campaña, los llamados Hospitales Nightingale del Servicio Nacional de Salud, para mejorar sus capacidades. 44 , 45 Las capacidades de los institutos más grandes podrían llegar a 4000 a 5000 camas de hospital. 46
La pandemia de COVID-19 ha obligado a los sistemas de salud de todos los países del mundo a tomar medidas sin precedentes. Ha quedado claro lo importante que es mejorar la capacidad de camas hospitalarias y desarrollar los recursos humanos si queremos afrontar y responder adecuadamente a una futura emergencia sanitaria.
Limitaciones
Con respecto a todos los indicadores que analizamos, la cantidad y composición de los datos disponibles para los años y países seleccionados varió. Es posible que hayamos encontrado diferencias con respecto a los métodos de recopilación de datos, las fuentes de datos y las definiciones aplicadas por los diferentes países. Puede haber diferencias significativas en la proporción de camas de cuidado a largo plazo entre los países observados; por lo tanto, también estarían indicadas más investigaciones con respecto a las camas de cuidados intensivos. Los sistemas de salud están experimentando cambios en la actualidad. Los límites entre los sistemas separados tradicionales se han desvanecido gradualmente. 47 , 48La investigación no pretende describir datos contrafácticos (p. ej., cambios en el gasto porcentual del producto interno bruto) que se reflejarían en el desempeño o la eficacia de los sistemas de atención médica.
Conclusiones
El hecho de que los sistemas sanitarios socialistas hicieran un gran hincapié en la gestión y la oferta de recursos humanos fue una de sus mayores fortalezas. 49 En consecuencia, antes de 1990, los países socialistas de Europa del Este que estaban bajo el comunismo tenían un número mucho mayor de médicos activos que los países de Europa occidental. Sin embargo, después de 1990, la situación cambió y, con el cambio de milenio, el número de médicos se igualó y en los años siguientes se produjo un mayor aumento en los países de Europa occidental, revirtiendo así la situación original.
Nuestro estudio llevó a la conclusión de que, entre 1980 y 2018, los países europeos de la OCDE experimentaron un aumento en el número de médicos en ejercicio y una reducción en el número total de camas de hospital. Desde el punto de vista de la asistencia sanitaria, las diferencias iniciales en el número de médicos en ejercicio se nivelaron entre 2000 y 2018; desde el punto de vista geográfico, las diferencias se hicieron más moderadas. Aunque Europa del Este tenía un 33 % más de médicos en 1980 que Europa occidental, en 2018 este número era un 5 % más alto en Europa occidental. Entre 1980 y 2018, los sistemas tipo Beveridge experimentaron una mayor reducción (−65 %) de camas hospitalarias que los sistemas bismarckianos (−42 %). No obstante, en general, independientemente del sistema sanitario y la ubicación geográfica,
Durante la pandemia de COVID-19, los encargados de tomar decisiones sobre la pandemia en muchos países se dieron cuenta de que la estructura hospitalaria que se había desarrollado durante las últimas décadas llegó al límite de su capacidad. El otro pilar de la pandemia fue la disponibilidad de médicos y otros profesionales de la salud. 50 , 51 Para evitar el colapso de los sistemas de salud, todos los países han introducido diversas medidas con el objetivo de aumentar sus capacidades.