Dr. Carlos Alberto Díaz. Profesor titular Universidad ISALUD.
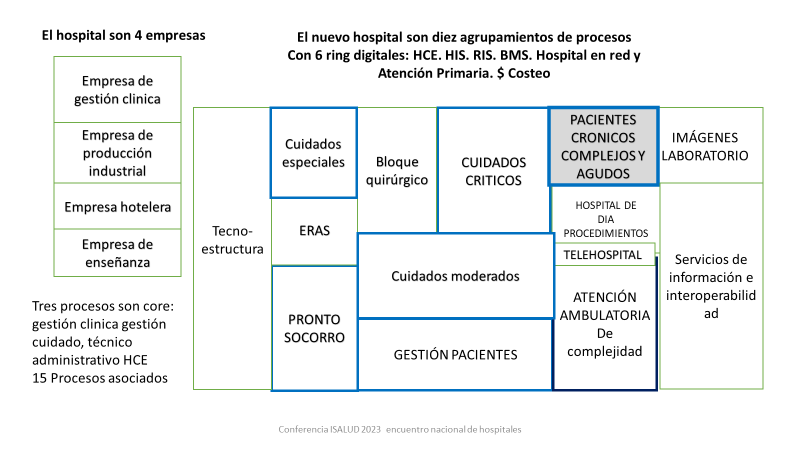
Esta serie del blog, titulada hospital del futuro, smart, fluido, lean y verde, involucrará presentaciones que nutrirán las intervenciones en las jornadas nacionales de Hospitales, Clínicas y Sanatorios. En este caso abordaré uno de los hospitales dentro del mismo establecimiento el de los pacientes crónicos complejos, constitutivo de una unidad integral liderada por case manager y enfermeros de vinculación, que tendrán diseños matriciales de recorridos asistenciales en áreas de emergencia, cuidados moderados, terapia intensiva, cirugía ERAS, y te corta estancia, área de procedimientos, teleconsulta, telegestión de pacientes. El hospital del futuro son agrupamientos de procesos en relación a la necesidad de cuidado de los pacientes, por lo tanto , se tendrá que definir un área de emergencias, urgencias y demanda no programada, un área de alta complejidad y especialidades ambulatorias, otra de procedimientos, de hospital de día, de cuidados moderados, de cirugía ERAS, de cuidado del paciente crítico cardiológico, clínico, postquirúrgico, de pacientes pediátricos o neonatales, cuidados postoperatorios, un área de telemedicina del hospital. Un sistema de información que preserve los seis anillos digitales que requiere el hospital para su funcionamiento (Historia clínica informatizada o electrónica única, Hospital Information System, el Radiologic Information System, Building Management System, del hospital en red con el resto de los prestadores y con los sistemas de provisión logística, compra y costeo), el área de quirófano o el bloque quirúrgico y la tecnoestructura que normalice la seguridad y la calidad. Los muros estarán sobrepasados por brazos extendidos del hospital, tendrá un comando para seguir a los pacientes, la producción y el edificio y la gestión por procesos lean. Será más tecnológico, más humanizado y para cuidados progresivos.
Los paradigmas de atención médica tradicionales se basan en un enfoque centrado en la enfermedad que tiene como objetivo reducir la naturaleza humana mediante el descubrimiento de factores y biomarcadores específicos que causan la aparición y progresión de las enfermedades. Este enfoque reduccionista no siempre es adecuado para comprender y gestionar afecciones complejas, como la multimorbilidad y el cáncer. La polipatología y la multimorbilidad requiere considerar datos heterogéneos para adaptar las intervenciones de prevención y focalización en los sistemas de atención. Los ensayos de la investigación clínica en los cuales basamos nuestra evidencia para tomar decisiones excluyen pacientes con comorbilidad, y polipatología, por lo tanto, esta situación aumenta la importancia de poner esto en la luz de la gestión.
La cronicidad y el impacto que esta condiciona en la salud de la población es la gran epidemia de este siglo, junto con la desigualdad económica y los determinantes sociales que impactan en la expectativa de vida de las poblaciones e incrementa fatalmente la inequidad.
Estas patologías crónicas requieren una gestión de la enfermedad distinta, un modelo prestacional y de atención de cuidado continuo, de longitudinalidad, de un plan de salud personalizado para cada paciente. Los pacientes con necesidades complejas son una población cada vez más numerosa, aumento de la esperanza de vida, envejecimiento de la población y cada vez contar con tratamientos que convierten enfermedades anteriormente mortales en crónicas. Es importante que el hospital del futuro tenga unidades de cuidado integral con agrupamiento de procesos para poder identificar y caracterizar a estos pacientes, así poder implementar iniciativas que mejoren los resultados. Estos pacientes pueden además otros factores asociados, polimedicación extrema, desnutrición, alcoholismo, situaciones sociales desfavorables y otras dependencias.
Una asignación responsable a los dispositivos de salud que deberán brindar servicios integrales no solo episódicos y ante la demanda expresada como necesidad, y a partir de allí seriamente comenzar con un programa personalizado ajustado a las realidades, a las posibilidades de cada persona, de cada familia, de cada comunidad y a su cobertura. En un balance ajustado de responsabilidades mutuas. Los pacientes con pluripatología es un grupo heterogéneo de paciente que comparten una limitación funcional importante, un mayor riesgo de deterioro clínico o funcional, un mayor consumo de recursos. La unidad, sus equipos deben definir que enfermedad es la protagonista y cuáles son la comorbilidades.
“La pluripatología no se define sólo por la presencia de dos o más enfermedades, sino por una especial susceptibilidad y fragilidad clínica que conlleva la frecuente demanda de atención a distintos niveles y que es difícilmente programable, por agudizaciones y aparición de patologías interrelacionadas que agravan la situación del paciente, con un deterioro progresivo y una disminución gradual de su autonomía y su capacidad funcional.” Gámez Mancera R M 2023. Tesis doctoral.
La gestión de la enfermedad crónica exige nuevas formas de gestión e integración que imponen también la modernización, la digitalización, la historia clínica en la nube que le pertenezca al paciente que tenga portabilidad y secreto de sus datos, acceso a los servicios diagnósticos farmacéuticos y de especialidad, a dispositivo de control que puedan almacenar datos y disparar alarmas al servicio, es necesario que esta unidad tenga como meta reducir las hospitalizaciones y la duración de las mismas. El 5% de la población consume el 50% por ciento de los recursos sanitarios. El 5% de los pacientes internados puede llegar a consumir el 40% de los días de estancia hospitalaria. Es imperioso mejorar el nivel de accesibilidad de este grupo de pacientes
El sistema de salud del futuro debe tener un área en la cual cense, siga y radarice a estos pacientes, que fundamentalmente serán los pacientes añosos, pero también hay crónicos y desde el nacimiento, los jóvenes, los adultos jóvenes. Llevarlos por el camino de la coparticipación, co-creación, con información, educación para la salud y alfabetización digital como estrategias de rápido retorno de inversión. Pero que inicialmente incrementarán la cantidad de casos.
Los hospitales del futuro, que se denominan inteligentes por la tecnología aplicada e interoperable, fluidos, flexibles y ágiles por la adecuación de procesos con ingeniería e inteligencia artificial, deberán tener un dispositivo asistencial comandado por cada uno de los case managers que tendrán pacientes en domicilios protegidos, en la sala de pronto socorro, en las áreas de cuidados moderados y críticos, en el valor agregado del conocimiento del paciente de su familia, de su enfermedad de su medicación. Una unidad además que use prolíficamente el servicio de teleconsulta, tele asesoramiento a la familia, pueda seguir los tratamientos, la adherencia y la evolución. Anticipándose si el paciente tiene que concurrir al hospital de día para adecuar parte del tratamiento. La importancia de esta unidad integrada en una de las ocho cadenas de valor primarias de los nuevos hospitales. Cuyos objetivos será evitar el deterioro en la calidad de vida del paciente, evitar complicaciones, adecuar los tratamientos de acuerdo con la efectividad demostrada, disminuir la repetición de estudios, acortamiento de la internación, evitar que se le realicen al paciente invasiones necesarias, acordar con la familia el nivel de cuidados deseados, identificar a los colaboradores formales y no formales, comunicarse con el equipo terapéutico, generar un rápido retorno al domicilio. Programar los controles próximos del paciente. Disminuir la cantidad de internaciones en el año, y la duración de las mismas. Que tengan menos caídas y fracturas de cadera, como indicadores de calidad en este proceso de brazos extendidos y de hospital sin paredes. Estos servicios serán áreas de medicina personalizada. La Medicina Personalizada representa un enfoque innovador para abordar las necesidades de atención de pacientes multimórbidos considerando características relevantes del paciente, como el estilo de vida y las preferencias individuales, en oposición a la estrategia más tradicional de “talla única” centrada en intervenciones diseñadas a nivel poblacional.
Es indispensable formar equipos multidisciplinarios liderados por un clínico o internista principal, un case manager, que tenga buena reputación institucional y se relacionen bien con los servicios complementarios y asistenciales donde puedan transitoriamente alojarse estos pacientes. Será importante determinar en forma flexible la necesidad de cuidado de estos pacientes, porque su grado de dependencia es elevado y se debe hacer participar a los cuidadores, para que se eduquen en como cuidarlos en todas las interacciones.
Los servicios de apoyo deberán saber que estos pacientes son prioritarios y la información que solicita siempre agrega valor al sistema técnico clínico de toma de decisiones por lo tanto serán un instrumento de una logística en pull que traccione hacia el lado correcto la atención. Por lo tanto, no deben demorar en los turnos y la información que expresen sus informes debe trasuntar el involucramiento de los especialistas en bioquímica y en imágenes en nutrir el razonamiento del internista.
La experiencia y la sabiduría será fundamentalmente para identificar en el proceso de enfermedad del paciente que morbilidad lo afecta más y como decidir controlarla para luego seguir con el tratamiento convencional, que esta siguiendo el paciente. Este trabajo que involucra médicos, familia, emergencia, hospital deben estar alineados, y los contratos deberán reconocer la calidad en el abordaje, la evitabilidad de las complicaciones. Este equipo circular convocará a todo el conocimiento instalado y la tecnología al servicio del paciente. La relación entre el equipo de salud y los pacientes irá madurando en el tiempo, con la confianza mutua y saber que el paciente es un usuario de la unidad y siempre tendrá un lugar, esto genera tranquilidad en la familia y ayuda a la ambulatorización necesaria de estos pacientes. Que hacemos si se nos complica, donde lo llevamos. Tendremos lugar en caso que se descompense porque lo enviarán a un establecimiento donde no lo conocen. Allí, es donde se deben extremar los compromisos e intervenir, para solicitar el traslado o realizar una teleconsulta con el lugar donde está alojado. Estos pacientes tienen que portar la historia clínica.
La unidad de pacientes crónicos con polipatología, tendrá pacientes pediátricos, adultos jóvenes, adultos y fundamentalmente de más de 65 años. Son cuatro abordajes distintos y la composición del menú prestacional, de los controles periódicos, de los servicies preventivos a los pacientes deberá ser analizado por una discusión debate en el cual participen todos y que se elija entre el responsable y el paciente la mejor opción. Determinando en el sistema una alerta para que se sepa que este paciente pertenece a la unidad.
Cuando hay un paciente potencial no conocido tanto los case mánager que tienen que estar en la búsqueda, o los servicios receptivos, son los que deben llamar a estos pacientes. También esos médicos “case mánager” en función de la cantidad de pacientes que se les asigna y su condición deberían tener horas de consultorio y también un pool de pacientes para visitar en domicilio.
La idea que este sistema se sostenga con los ahorros, con la disminución de las internaciones con el uso racional de medicamentos, es claro que al principio a este sistema habrá que defenderlo de cada uno de los recortes y ver cual es la mejor ecuación entre responsabilidad, financiamiento y sustentabilidad. No es fácil. No es simple. Pero el hospital del futuro requiere que exista este tipo de nivel de servicio con alcances en sala, emergencia, cuidados críticos, cirugía, ambulatorio, domicilio protegido y visitas domiciliaria. Por supuesto tendría que ser un contrato de dedicación exclusiva seguimiento pertenencia pago por valor e incentivos.
Es la expresión práctica de los servicios de brazos extendidos que debe tener el hospital del futuro para mejorar la accesibilidad y la equidad del sistema de salud.
Contará con áreas en ambulatorio para organizar visitas agrupadas por ciclo de vida y por patología, hospital de día, en cirugía con supervisión, en procedimientos, en teleconsulta, en farmacia ambulatoria, en cuidados moderados, y en terapia intensiva. Los abordajes implican supervivencia, preservación de la funcionalidad, calidad de vida y confort, con una mirada etiopatogénica, también sintomática, informativa, ofrecimiento de voluntades anticipadas, de objetivos de mediano plazo, siempre racionalizadas y compartidas, con una visión progresiva, cuyo ritmo lo ira dando la respuesta del paciente. Son un grupo de pacientes nuevos, distintos que requiere acumulación de datos, experiencias, revisiones e información.
La unidad debe contratar a su gente en función de un pago basado en modalidades hibridas, por dedicación, en valor, desempeño y logros. Los financiadores deberán adherir para fomentar estas unidades que tengan cuidado integrado. Que además tendrán relacionados los servicios preventivos de vacunación, de realización de mamografías, estudios complementarios, de provisión de recetas, de teleconsulta, de escuela de pacientes y familiares. Estos deberán saber que tendrá prioridades en el acceso. Pago por dedicación por la disponibilidad que exige para que los usuarios tengan canales de comunicación y el equipo también los llame, para certificar el seguimiento. En valor porque disminuyan la cantidad de ingresos y la duración de los mismos. Desempeño: porque hace falta que no haya latencia entre la llegada del paciente al dispositivo y tener planificado el plan de diagnóstico. Logro: vinculado a la permanencia, La sobrevida. La incorporación de nuevos pacientes.
Las unidades gerontológicas en varios países y especialmente en Barcelona hace varios años que están instaladas, la propuesta que esta se extiendan y se modernicen se les agreguen servicios de telemetría de supervisión médica y de enfermería en esto equipos los enfermeros deben tener un rol de vinculación entre el hospital y en ambulatorio, dentro del mismo hospital, deben ser programas para los tres fragmentos de la atención en argentina. Y deberán recibir el apoyo del gobierno, de áreas de modernización y de calidad y seguridad de los pacientes. La transformación crecerá a través del conocimiento de los pacientes y su entorno, de la interacción y comunicación, estableciendo sobre la base de la confianza. También con el diseño de algunos viajes preestablecidos para los pacientes, dentro de las pautas a quien recurrir en caso de alarma y que este recorrido tenga impacto en los interlocutores de la emergencia o el ambulatorio de estos establecimientos. La enfermería y los case manager deben tener el liderazgo de estos programas y ser un equipo compacto como el de terapia intensiva, con esas características de liderazgo compartido.
Los pacientes con trastornos mentales graves como la esquizofrenia, la psicosis maniacodepresiva, la depresión mayor. La polimedicación extrema o se más de diez fármacos. Riesgo sociofamiliar. Ulceras por presión. Situaciones de delirio actual. Desnutrición. Alimentación por sonda, dos o más ingresos hospitalarios en el año anterior. Alcoholismo. Son factores que empeoran el pronóstico de estos pacientes.
La inteligencia artificial sería un elemento muy importante para dotar a este programa para conocer los factores pronóstico de cada uno de estos pacientes y como apoyo a las decisiones clínicas, personales y sociofamiliares.
Los pacientes pluripatológicos se suelen deteriorar más durante los episodios de internación, el estado funcional basal se empeora, y requerirán desde la unidad y luego del alta acciones protagónicas del servicio de rehabilitación y kinesiología, que le corresponderá junto a la enfermería una acción fundamental en la educación para la salud.
El paciente crónico complejo es un nuevo reto al cual nos enfrentamos en el sistema de salud y en el hospital del futuro, requiriendo organización de la atención, abordaje multidisciplinario, intensificación de acciones extramuros, apoyo al autocuidado, diseño en la provisión de los distintos servicios y el desarrollo de sistemas de información clínica que tengan disponible el acceso para decisores y orientadores.