Estrategias lógicas para optimizar el flujo de pacientes
La falta de camas es un problema frecuente de la gestión en el ámbito de la salud, pero es crucial preguntarse quiénes están ocupándolas y cuáles son las razones detrás de esta situación. Estos pacientes pueden encontrarse en otros centros, en su domicilio, o incluso han extendido su estancia indebidamente por múltiples razones, que he citado en otros artículos de este blog: Pacientes sociales que necesitan un seguimiento continuado, judicializados que enfrentan realidades complejas, amparados por legislaciones que complican su alta, y aquellos que, por distintas circunstancias, han complicado su situación innecesariamente. También hay que considerar a aquellos que no tienen contención familiar, que se ven obligados a permanecer en el sistema, así como los crónicos que requieren rehabilitación o aquellos con problemas de salud mental que, lamentablemente, no tienen cama disponible en los centros de atención especializados. Esta alarmante situación podría estar significando entre el 15-20% de todos los internados, lo que nos lleva a reflexionar sobre la necesidad urgente de una reestructuración en la gestión hospitalaria que aborde no solo la cantidad, sino también la calidad de atención que estamos proporcionando.
Una de las estrategias clave para mejorar el flujo de pacientes es tomar decisiones clínicas con la frecuencia necesaria para fomentar un manejo proactivo de la atención y disminuir los periodos de inactividad. Diversos enfoques han sido investigados y probados en apoyo a esta estrategia, con el objetivo de maximizar la utilización de los recursos disponibles.
Al incrementar la frecuencia de las decisiones clínicas, no solo se reduce el tiempo inactivo de los recursos, sino que también se potencia la eficacia clínica y se optimiza la gestión de riesgos. Sin embargo, la mayoría de los hospitales enfrentan un desajuste permanente entre la oferta y la demanda, lo que genera problemas como demoras inevitables en unidades de emergencia saturadas, gerentes que deben lidiar con escasez o excedentes crónicos de personal, unidades sobreutilizadas o subutilizadas y, en última instancia, insatisfacción entre el personal.
En este entorno, distintos flujos de pacientes compiten por acceder a recursos compartidos. La ausencia de una gestión adecuada de estos flujos produce interrupciones dentro del sistema hospitalario, afectando la continuidad y eficacia del servicio.
Tal como señaló el Instituto para la Mejora de la Atención Médica (IHI), comprender el flujo de pacientes exige analizar todo el sistema hospitalario, evitando una visión limitada a unidades aisladas. Se ha comprobado que reducir la variación en el flujo contribuye a mejorar el movimiento global de los pacientes en la red.
La incorporación de nuevas tecnologías permite acceder a información precisa, como el promedio de duración de las estancias, y asigna a los médicos la responsabilidad de los procesos. Esto facilita la predicción y planificación adecuada del uso de los recursos hospitalarios. Además, implementar medidas que centralicen el manejo de estos recursos ayuda a evitar que la disponibilidad de camas dependa de conveniencias individuales, disminuyendo la tensión en la gestión de los recursos hospitalarios.
Asimismo, el comando debe mantener una comunicación fluida con las áreas de admisión de camas, monitorear el estado de la guardia y supervisar el tiempo de permanencia de los pacientes en espacios que podrían no ser los más apropiados para su atención. Esta supervisión permite anticipar y resolver desajustes en la utilización de los recursos, contribuyendo a una atención más eficiente y segura.
Este comando centralizado debe contar con la información de todas las internaciones, clínicas, quirúrgicas, quimioterapias, estudios complementarios bajo techo médico, derivaciones de otro centro asistencial, su diagnóstico real, actualizado, la información revisada, si hay dificultades en la obtención de algún producto intermedio, con la continuidad de cuidado del paciente en una media estancia, o en rehabilitación, o la implementación de todos los dispositivos necesarios para su cuidado domiciliario. El comando debe conversar con los médicos tratantes, si tiene alguna negativa, elevar el problema con el jefe, para además incorporarlo al equipo circular de toma de decisiones. También tener la aferencia desde la admisión de camas, del estado de la guardia, el tiempo de permanencia de estos pacientes, en un lugar que puede no ser adecuado para su atención.
En este contexto, los cambios de primer orden —como la resolución cotidiana de problemas, la asignación de personal o la gestión de la disponibilidad de camas— son indispensables para sostener el funcionamiento diario del sistema en los niveles actuales de rendimiento. Sin embargo, alcanzar nuevas metas de eficiencia y calidad exige la implementación de cambios de segundo orden, que incluyen proyectos de mejora y de inversión en infraestructura o tecnología, orientados a transformar y elevar el desempeño del sistema de salud.
El flujo de pacientes debiera ser una secuencia lógica, personalizada, hacia la generación de valor para el paciente. Un flujo que además debe ser estabilizado, uniforme, que resuelva el problema del paciente. En la linealidad del flujo desempeña un papel importante el line up de la estructura, y eso se debe secuenciar adecuadamente y pensar en una planta hacia el diagnóstico y la resolución del cuadro clínico.
Los componentes clave de un centro de comando robusto incluyen:
Estado de Ambulancias y Traslados: Monitoreo en tiempo real de ingresos y derivaciones
Tecnología e infraestructura:
Video Walls y paneles de control: pantallas grandes en tiempo real que muestran la disponibilidad de camas, los tiempos de espera en la sala de emergencias y las transferencias de pacientes entrantes. Para que puedan ser monitoreadas todo el tiempo. Si el sistema cuenta con varios hospitales, además de cada centro debe tener reproducido centralmente, para así derivar el flujo de pacientes.
Integración de datos: conexiones a registros médicos electrónicos (EMR), historia clinica electrónica, conocimiento de los ALOS, planificación de recursos electrónicos (ERP) y sistemas de programación.
Análisis predictivo e inteligencia artificial: algoritmos para pronosticar la capacidad, los posibles cuellos de botella, el deterioro del paciente y la demanda de servicios ambientales con 48 horas de anticipación.
Infraestructura/TI robusta: Internet de alta velocidad dedicado, generadores de energía de emergencia y almacenamiento seguro de datos.
Personal y coubicación:
Equipo multidisciplinario: ubicación conjunta de administradores de camas, manager de casos, administrativos, personal de transporte y servicios de limpieza para una comunicación inmediata.
Liderazgo clínico: clínicos para monitorear al paciente, su seguridad y el riesgo de deterioro.
Métricas clave monitoreadas:
Rotación de camas: seguimiento de las tareas de limpieza y transporte de pacientes para minimizar los retrasos en las camas de hospitalización.
tiempos de ingreso en urgencias: gestión del número de pacientes que esperan una cama para reducir el hacinamiento.
Implementación, impacto y aprendizajes del modelo C4 basado en Team en el CCOMTL

Introducción: El desafío del flujo de pacientes en sistemas complejos
El flujo de pacientes en hospitales y redes sanitarias es un tema central y, a menudo, uno de los puntos más críticos para cualquier sistema de salud moderno. Este concepto va mucho más allá de la simple superpoblación en las salas de emergencia o el retraso en las altas hospitalarias. Se trata de una problemática sistémica, profundamente arraigada en cuestiones organizativas, estructurales y sociales, y que requiere soluciones integrales y coordinadas.
En los modelos tradicionales, los centros de mando hospitalarios han funcionado principalmente como herramientas de gestión de crisis. Por lo general, presentan estructuras jerárquicas, equipos coubicados y un intenso uso de datos en tiempo real para la toma de decisiones rápidas. Sin embargo, estos enfoques, aunque útiles en situaciones puntuales, suelen ser reactivos, limitándose al ámbito hospitalario y dejando de lado las causas sistémicas que obstaculizan el flujo de pacientes en toda la red de atención.
En el Centre intégré universitaire de santé et de services sociaux du Centre-Ouest-de-l’Île-de-Montréal (CCOMTL), se optó por un cambio de paradigma: se amplió el concepto de centro de mando para convertirlo en una base cultural y organizativa, donde el capital social —como la confianza, la colaboración y la responsabilidad compartida— es tan relevante como la tecnología o los datos. Este nuevo enfoque, inspirado en el marco Team of Teams, favorece la toma de decisiones distribuida, la colaboración interdepartamental y una atención verdaderamente centrada en la persona, posicionándose como un motor de transformación sistémica.
Transformación organizacional y visión estratégica hacia la integración
La reforma sanitaria llevada a cabo en Quebec en 2015 marcó el inicio de una profunda transformación en el sistema de salud. Las instituciones, que antes operaban de forma independiente, fueron integradas en sistemas regionales para dar una respuesta más coordinada y efectiva a las necesidades de la población. De esta forma nació el CCOMTL, que adoptó una visión estratégica centrada en la persona bajo el lema Care Everywhere.
Esta visión reconoce que la atención no termina en el hospital, sino que se extiende hacia la comunidad, los centros de rehabilitación, los establecimientos de cuidados a largo plazo y el propio hogar de cada persona atendida. El CCOMTL agrupa 34 centros de atención, integrando servicios primarios, comunitarios, hospitalarios universitarios, de rehabilitación, cuidados a largo plazo y programas de atención domiciliaria y virtual. Se trata de una red que atiende a más de 500,000 personas, lo que implica un enorme reto en la gestión de la capacidad de camas y en la coordinación de datos y flujos entre múltiples instalaciones.
En este contexto, el centro de mando fue concebido no solo como un instrumento operativo, sino como un verdadero foro para la solución colectiva de problemas. Reúne a profesionales clínicos, sociales y administrativos, derriba barreras entre disciplinas y promueve una cultura de colaboración basada en el uso estratégico de la información.
El modelo C4: Cuidado, Colaboración, Creación y Comunicación
Con el objetivo de dar respuesta a la creciente complejidad de la red, el CCOMTL adoptó el modelo Team of Teams, originalmente diseñado para entornos militares de alta exigencia, como fuente de inspiración. Este marco enfatiza la agilidad, la descentralización y la cooperación entre equipos independientes. Algunos de los principios fundamentales que orientan el modelo C4 son:
- Conciencia compartida: Asegura que toda la información y la dirección estratégica estén disponibles para todos los equipos, fomentando la transparencia y el alineamiento.
- Ejecución empoderada: Promueve la autonomía para tomar decisiones rápidas y eficaces en todos los niveles de la organización.
- Adaptabilidad: Facilita una respuesta ágil ante cambios y nueva información, permitiendo la evolución constante de los procesos.
- Interdependencia: Refuerza la colaboración y el apoyo mutuo entre los distintos equipos y disciplinas.
- Relaciones de confianza: Estimula la comunicación abierta y la cohesión, siempre con el foco en el bienestar de las personas cuidadas.
- Liderazgo facilitador: El liderazgo se concibe como una función que cultiva las condiciones para el éxito, eliminando obstáculos y potenciando el trabajo de los equipos.
La combinación de estos principios, junto a sistemas de mensajería robustos y acceso en tiempo real a datos clínicos y operativos, permitió construir un entorno en el que los equipos actúan con mayor autonomía y responsabilidad, pero siempre alineados con los objetivos generales de la red.
Evolución conceptual y movilización del modelo
El primer prototipo de centro de mando, implementado en 2019, se basó en herramientas de gestión Lean y mapeo de procesos para detectar cuellos de botella. Sin embargo, la experiencia demostró que la integración cultural era indispensable para el éxito. Por eso, en 2020, se inició una movilización presencial de 12 semanas que reunió a líderes de ocho disciplinas distintas en un espacio común. Esta convivencia permitió generar altos niveles de confianza, seguridad psicológica y un fuerte sentido de pertenencia, sentando las bases para cocrear el centro de mando definitivo.
De este proceso surgió el modelo C4 (Cuidado, Colaboración, Creación y Comunicación), que refleja los valores centrales del foro y marca el inicio de una nueva dinámica de trabajo más cohesionada y eficiente.
Piloto operativo: optimización del flujo de pacientes ALC
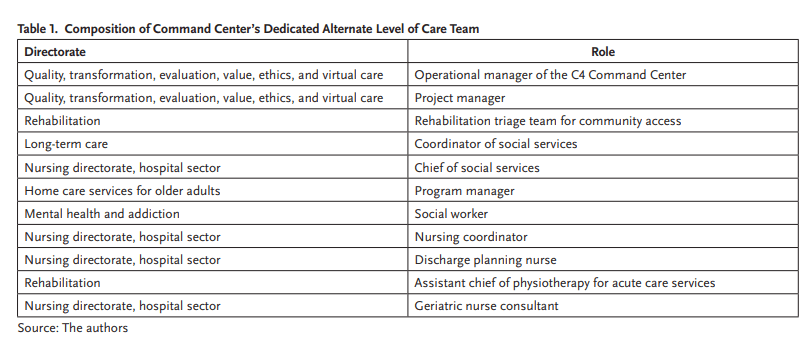
En febrero de 2021, la gestión de pacientes considerados de nivel alternativo de atención (ALC) —es decir, quienes ya no requieren hospitalización, pero aún no pueden ser dados de alta por falta de recursos comunitarios— se definió como prioridad estratégica. El proceso involucraba a cinco direcciones clínicas diferentes, cada una con responsabilidades fragmentadas.
Para afrontar el reto, el Centro de Mando C4 estableció un espacio colaborativo en el Hospital General Judío, integrando equipos de enfermería, trabajo social, rehabilitación, atención domiciliaria y cuidados a largo plazo. Durante 12 semanas, 11 integrantes del equipo ALC trabajaron juntos en el sitio, realizando talleres para mapear rutas de pacientes, capacitaciones en el uso de datos y reuniones diarias para identificar y abordar cuellos de botella. Luego de esta experiencia, el equipo retornó a sus sedes habituales, manteniendo la coordinación a través de encuentros virtuales y reactivando la presencia física cuando se requirió.
Entre los logros más destacados se encuentran la reducción de los retrasos en el acceso a servicios comunitarios y la disminución de la estancia hospitalaria, validando la eficacia del enfoque colaborativo y el marco Team of Teams.
Resultados operativos: mejoras tangibles y medibles
El impacto del modelo C4 se reflejó en indicadores concretos, como:
- Disminución del promedio de pacientes ALC ocupando camas de atención aguda (de 67 a 43).
- Reducción de la tasa de ocupación de camas por pacientes ALC (de 11,5% a 7,8%).
- Descenso en la duración media de la estancia en unidades geriátricas y hospitales de rehabilitación.
La anticipación y la coordinación interequipo hicieron posible respuestas proactivas, como la gestión eficiente de un pico simultáneo de pacientes con fractura de cadera, garantizando la disponibilidad de camas sin sacrificar la calidad de la atención.
La implementación de paneles operativos y la alineación bajo el modelo Team of Teams sentaron las bases para mejoras sistémicas, mostrando que el modelo es adaptable y escalable a otras áreas prioritarias.
Expansión y sostenibilidad del modelo C4
El éxito del piloto en pacientes ALC permitió la extensión del modelo C4 a otras áreas críticas: servicios de urgencias, salud mental, atención virtual y el flujo hospitalario en general. Se crearon equipos especializados y se implementaron programas de formación para sincronizar a todas las personas con los objetivos y procesos operativos.
La cercanía física y el trabajo interdisciplinario impulsaron una cultura de colaboración espontánea y una mayor alineación alrededor de metas comunes. Los equipos monitorearon indicadores clave en tiempo real, coordinando acciones para minimizar demoras y facilitar la continuidad del cuidado.
La creación de centros de mando satelitales, interconectados bidireccionalmente con el núcleo central, permitió una toma de decisiones ágil y sincronizada ante los desafíos cambiantes del flujo de pacientes.
Infraestructura, herramientas y procesos clave
La infraestructura del Centro de Mando C4 se apoya en varios ejes fundamentales:
- Datos en tiempo real: Paneles de control accesibles desde todos los equipos y modelos predictivos para anticipar ingresos y altas.
- Reuniones diarias: Encuentros híbridos de 15 minutos (huddles), donde se comparten actualizaciones y se alinean prioridades.
- Mejora continua: Retroalimentación permanente sobre logros y áreas de oportunidad.
- Cohesión de equipo: Interacciones presenciales frecuentes que refuerzan la confianza y el sentido de pertenencia.
- Espacio de trabajo dedicado: Un entorno abierto que estimula la responsabilidad colectiva y la colaboración natural.
La proximidad física y la interacción cara a cara han demostrado ser elementos clave para resolver problemas complejos y consolidar la cultura integrada del centro de mando. Las herramientas digitales complementan esta estrategia, pero la interacción presencial aporta una riqueza y alineación difíciles de replicar.
Gestión del cambio cultural y aprendizaje organizacional
El tránsito hacia una cultura de empoderamiento y colaboración genuina requiere tiempo, paciencia y acompañamiento. Las sesiones educativas y la comunicación transparente transformaron la percepción del centro de mando, de un espacio de vigilancia a un recurso de apoyo, lo que resultó en una mayor participación, reporte de obstáculos y compromiso transversal.
La tecnología digital, con herramientas como Microsoft Teams y sistemas de tickets, agiliza la comunicación y posibilita la rápida identificación y resolución de barreras operativas. El centro de mando es un espacio en constante evolución, que promueve la innovación, la adaptación y el aprendizaje organizacional sostenido.
Desafíos, aprendizajes y sostenibilidad
La implementación del centro de mando enfrenta desafíos relevantes, como la escasez de personal capacitado, la necesidad de competencias en análisis de datos, pensamiento Lean y colaboración transversal. El éxito del modelo depende de derribar barreras organizativas, fomentar la corresponsabilidad y contar con un liderazgo visible, accesible y comprometido.
El modelo C4 se diseñó para ser asequible para organizaciones con recursos limitados, aprovechando capacidades internas y reasignando funciones existentes. Los beneficios financieros se reflejan en la optimización de recursos y la reducción de costes por caso, además de la mejora en el acceso y la eficiencia, sin requerir grandes inversiones.
El centro de mando ha demostrado su solidez gestionando eficazmente volúmenes elevados de demanda y presiones externas, manteniendo tanto la calidad de la atención como la resiliencia institucional.
Mirada al futuro: el centro de mando como piedra angular cultural
El Centro de Mando C4 ha superado su papel de herramienta operativa para convertirse en la piedra angular cultural que sostiene la visión de Care Everywhere, integrando servicios en un continuo holístico y personalizado. El marco Team of Teams y la combinación de dinámicas presenciales y digitales han dado paso a un sistema adaptable y escalable, aplicable a diversos entornos y organizaciones.
Invertir en relaciones, confianza y herramientas de colaboración permite a las redes sanitarias construir sistemas resilientes, capaces de navegar la complejidad y alcanzar la excelencia, siempre con la persona en el centro de cada acción.