Dr Tobias Franzetti. Residente de Gestión del Sanatorio Sagrado Corazón.
Dr. Carlos Diaz. Director de la Especialidad Economía y gestión de la salud Universidad Isalud.

El cierre de un seguro universal de cobertura y acceso gratuito a medicamentos esenciales de patologías crónicas y agudas prevalentes ha generado una crisis significativa que no solo impacta la continuidad de tratamientos, sino que también pone en jaque las finanzas de los ministerios de salud de las provincias. Estos ministerios, que ya enfrentan restricciones presupuestarias, se ven aún más afectados debido a la velocidad y los tiempos de ejecución dictados por las ridículas leyes de compra que están vigentes. Estas regulaciones, en lugar de facilitar el acceso a los medicamentos necesarios, crean un laberinto burocrático que dificulta la adquisición oportuna de estos productos vitales. Además, los controles extremadamente laxos pero igualmente obstaculizantes establecidos por los tribunales de cuentas contribuyen a que este escenario se complique aún más. Como resultado, es muy probable que muchos pacientes que acudían a su centro de salud a retirar los medicamentos esenciales se encuentren sin su tratamiento, lo que podría llevar a un empeoramiento de sus condiciones de salud y, en consecuencia, incrementar la carga sobre el sistema de salud pública, que ya lucha por atender a una población creciente con necesidades urgentes.
El acceso a medicamentos constituye un determinante crítico de los resultados sanitarios y un componente esencial del derecho a la salud, especialmente en sistemas fragmentados. En Argentina, la crisis institucional y económica de los años 2001 y 2002, caracterizada por una caída del PBI del 10,9% y un aumento de la pobreza que alcanzó al 53% de la población, generó una drástica reducción del ingreso per cápita y generó severas barreras de acceso a los tratamientos médicos básicos. Este contexto adverso puso de manifiesto las inequidades existentes en el sistema de salud, donde los grupos más vulnerables se vieron especialmente afectados, enfrentando no solo la imposibilidad de adquirir medicamentos, sino también la falta de servicios de atención médica adecuada. Como respuesta a esta emergencia sanitaria, el Ministerio de Salud de la Nación diseñó y ejecutó en 2002 el Programa Remediar, una política pública orientada a garantizar la provisión gratuita de medicamentos ambulatorios esenciales para la población en situación de vulnerabilidad, carente de cobertura de seguridad social. Esta iniciativa fue un hito en el intento de abordar los desafíos de salud pública en un momento crítico, beneficiando a una población objetivo de 15 millones de personas. Además, el programa no solo se enfocó en la entrega de medicamentos, sino que también buscó mejorar la educación en salud y la adherencia a los tratamientos, promoviendo un enfoque integral que pudiera contribuir a la recuperación y sostenibilidad de la salud en la población afectada.
Esta intervención logró abastecer con un vademécum de hasta 79 presentaciones farmacológicas a la red nacional de efectores primarios, resolviendo cerca del 90% de las patologías más frecuentes.
Sin embargo, el esquema experimentó un quiebre en abril de 2026, cuando las autoridades nacionales confirmaron una reconfiguración del programa, lo que generó gran preocupación entre los profesionales de la salud y los pacientes. El cronograma de reducción estipuló que los envíos nacionales de 56 ítems en abril pasarían a 30 ítems en mayo, 16 entre junio y agosto, para finalmente contraerse a un suministro exclusivo de 3 medicamentos a partir de septiembre. Esta nueva etapa elimina del vademécum nacional los analgésicos, antibióticos y otros fármacos de bajo costo, lo que podría tener graves repercusiones en el tratamiento de diversas enfermedades comunes y agudas, focalizando la provisión estatal únicamente en patologías cardiovasculares a través de la entrega de combinaciones de Amlodipina + Losartán, Rosuvastatina e Hidroclorotiazida. Este cambio en la política de salud no solo afecta a los pacientes con condiciones crónicas, sino que también plantea serios desafíos para los médicos que se ven limitados en su capacidad para ofrecer tratamientos accesibles y efectivos a su población.
Logística del modelo REMEDIAR
La arquitectura logística y operativa del modelo Remediar se estructuró históricamente sobre la descentralización de la entrega y la centralización de las adquisiciones, lo que permite una gestión más eficiente y adaptable a las necesidades específicas de cada región. Este enfoque ha venido acompañado de la constante evaluación y mejora de procesos logísticos, asegurando que se mantengan altos estándares de calidad en la provisión de medicamentos. La distribución física se instrumentalizó a través de «botiquines», los cuales contenían un conjunto de medicamentos esenciales seleccionados en base a los criterios de la Organización Mundial de la Salud (OMS) y consensuados con expertos e instituciones científicas, garantizando así que se abarcaran las principales necesidades de salud pública. Estos botiquines eran enviados de manera directa a los Centros de Atención Primaria de la Salud (CAPS), habilitados e identificados a través del Sistema Integrado de Información Sanitaria Argentina (SIISA), alcanzando a lo largo de su historia a más de 7.000 CAPS en todo el territorio nacional, lo que ha permitido mejorar el acceso a servicios de salud para poblaciones vulnerables en áreas rurales y urbanas.
El mecanismo de financiación y operación dependió inicialmente de organismos multilaterales de crédito como el Banco Interamericano de Desarrollo (BID), para luego consolidarse dentro del presupuesto nacional, lo que ha fortalecido la sostenibilidad del programa a largo plazo en un contexto de cambios económicos. A diferencia de otros programas sociales, la identificación del beneficiario se hace de manera indirecta mediante la concurrencia al CAPS, lo que simplifica el proceso de acceso y evita la estigmatización de los usuarios, una problemática que a menudo limita la participación de quienes más lo necesitan. Es por esto que no existen criterios
definidos de elegibilidad de usuarios, con el objetivo de maximizar la inclusión. Estos son aquellos pacientes que acuden al CAPS en busca de atención médica y se les prescribe un medicamento incorporado en el botiquín Remediar, de esta manera pudiendo acceder gratuitamente a la medicación recetada a partir del retiro de la misma en la farmacia en el centro de atención primaria, firmando una receta específica del programa, lo que garantiza un seguimiento adecuado del uso de medicamentos y fomenta una atención médica más integral. Luego el control de stock, consumo mensual y justificación de la demanda para el envío de futuros botiquines se reportaba mediante un formulario del programa, permitiendo una auditoría constante y ajustes en la distribución según las necesidades locales, respondiendo de manera dinámica a las fluctuaciones en la demanda y asegurando que los medicamentos necesarios estén siempre disponibles.
Este diseño proporcionó un gran alcance territorial y operó como una poderosa herramienta de equidad y redistribución del ingreso, aportando a la mejora de indicadores de salud a nivel nacional y promoviendo la cohesión social. Al proveer medicamentos en el primer nivel de atención, el programa subsidió de manera indirecta a la oferta pública, sorteando las asimetrías de información del mercado farmacéutico y reduciendo drásticamente el gasto de bolsillo de los quintiles más pobres de la población, lo que ha contribuido al alivio del estrés financiero en familias de bajos recursos y fortaleció la confianza en el sistema de salud pública.
Análisis de los datos de REMEDIAR 2025
Todos los valores monetarios históricos han sido deflactados y expresados a valores constantes de marzo de2026 en pesos, utilizando el Índice de Precios al Consumidor (IPC) publicado por el INDEC.
Cabe señalar como una limitación del presente análisis que, si bien las fuentes disponibles detallan exhaustivamente los costos, las entregas de tratamientos y los ahorros provinciales de 2025,presentan un vacío de informa ción respecto a la cantidad de beneficiarios alcanzados.
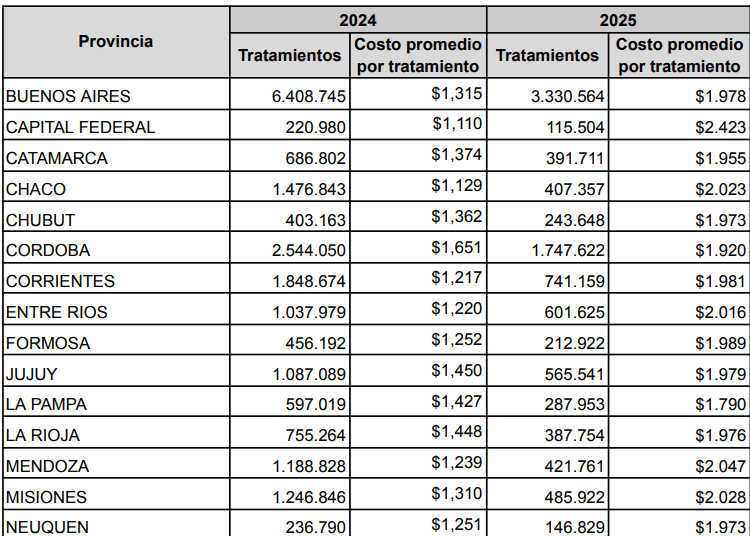
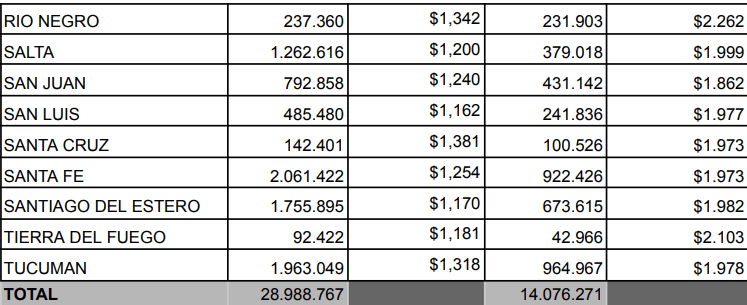
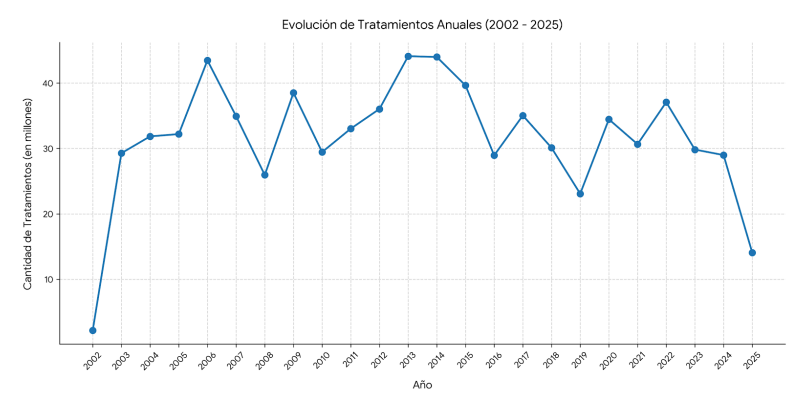
El año 2025 evidenció una contracción significativa que antecedió al desmantelamiento escalonado proyectado en 2026. Durante este período crítico, el gobierno nacional decidió implementar ajustes estratégicos que llevaron a una drástica reducción del 55% en la cantidad de insumos enviados a través del programa, en comparación con el ciclo previo. Esto se tradujo en una disminución notable, pasando de 28.9 millones de tratamientos a tan solo 14 millones de tratamientos, lo que no solo afectó la disponibilidad de medicamentos, sino también la atención a la población. A pesar de este volumen reducido, el costo presupuestario del programa relacionado con la adquisición de medicamentos en 2025 fue de $27.854 millones, lo que representó un gasto 27% menor al de 2024, que fue de $37.961 millones. Esta disminución en el gasto se produjo en un contexto de reorientación de recursos hacia medicamentos de alto costo, lo que generó una necesidad urgente de replantear las prioridades de salud pública y buscar alternativas que garantizaran el acceso a tratamientos esenciales, especialmente para las comunidades más vulnerables y con mayores necesidades de atención médica.
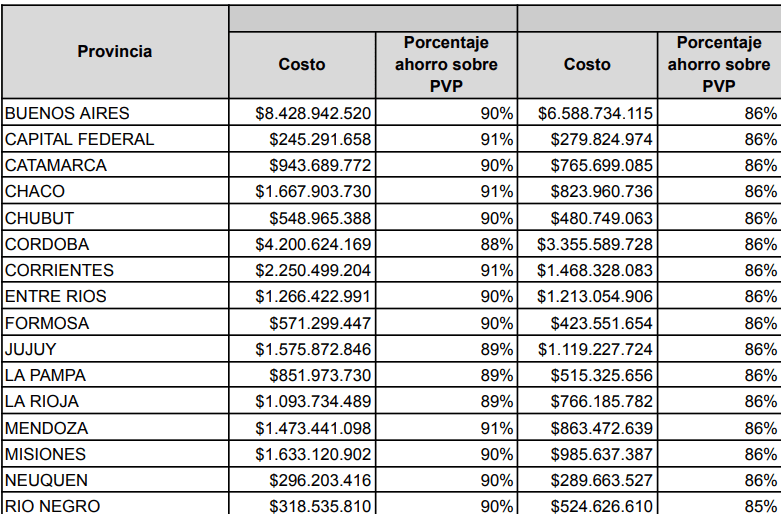
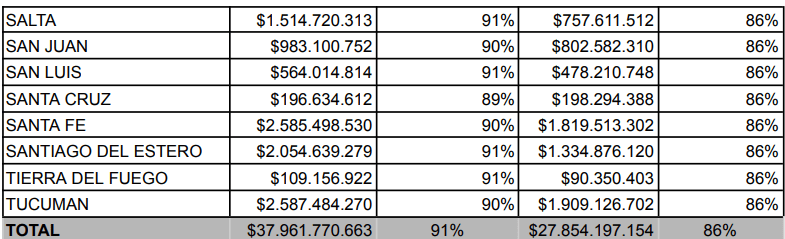
El análisis del ahorro generado por el programa al comparar precios de adquisición contra precios de venta al público demuestra la magnitud de las economías de escala alcanzadas por el Estado Nacional. El concepto de «ahorro por compra centralizada» radica en la capacidad monopsónica del Estado para licitar grandes volúmenes de medicamentos por su nombre genérico, consolidando adquisiciones que permiten reducir drásticamente el valor, alcanzando un ahorro promedio por compra del 87% en la totalidad del programa. La eficiencia económica radica en que el costo promedio por tratamiento abonado por el Estado central rondaba entre los $1.790 y $2.423 pesos, una fracción minúscula de su valor de comercialización privada ($14.300). Este marcado diferencial en precios resalta la importancia de un sistema estatal que prioriza el acceso a la salud, permitiendo que miles de ciudadanos se beneficien de tratamientos que, de otro modo, resultarían prohibitivos. La supresión de este mecanismo centralizado pulveriza este ahorro colectivo, impactando de lleno en la sostenibilidad del sistema general y creando una situación en la que, sin las eficiencias logradas, el acceso a medicamentos esenciales podría verse gravemente comprometido, afectando no solo la salud pública sino también la estabilidad financiera del sistema sanitario en su conjunto. Es crucial que se reconozca el valor de esta estrategia en la planificación de políticas futuras que busquen mantener o incluso incrementar el nivel de ahorro y bienestar social.
Impacto Financiero y Epidemiológico:
El análisis comparativo de la provisión del Programa Remediar evidencia una contracción estructural entre los años 2024 y 2025, un hecho que plantea serias preocupaciones sobre la sostenibilidad de la atención médica en el país. A nivel jurisdiccional, la reducción en la cantidad de tratamientos entregados muestra caídas alarmantes que, si no se abordan, podrían resultar en un aumento de la morbilidad y mortalidad en poblaciones vulnerables: 72% en Chaco, 70% en Salta, 65% en Mendoza, 55% en Santa Fe y 48% en la Provincia de Buenos Aires y la Ciudad Autónoma de Buenos Aires.
Se observa un preocupante aumento del costo por tratamiento entre 2024 y 2025, lo que indica una tendencia preocupante en el contexto de un sistema de salud que ya se enfrenta a múltiples desafíos financieros. Por ejemplo, en la Provincia de Buenos Aires el valor promedio pasó de $1.315 en 2024 a $1.978 en 2025; en CABA fue de $1.110 a $2.423; en Córdoba escaló de $1.651 a $1.920, y en Río Negro saltó de $1.342 a $2.262.
Esta escalada en los costos no se explica exclusivamente por la inflación farmacéutica, sino que está relacionada con una reorientación de los recursos del Ministerio de Salud de la Nación que ha priorizado el envío de medicamentos de alta complejidad. Durante 2025, el Estado Nacional, en un intento por atender otros frentes de la salud pública, aumentó el envío de medicamentos de alta complejidad, recortando drásticamente el envío masivo de fármacos esenciales de bajo costo, como antibióticos y analgésicos, que eran fundamentales para tratar enfermedades comunes. Al excluir del sistema de distribución millones de unidades de bajo valor comercial que antes licuaban el promedio general de costos, el costo unitario de los tratamientos se elevó a niveles insostenibles para la mayoría de las provincias.
El diseño de compra centralizada del Remediar era una herramienta de extrema eficiencia económica que garantizaba al Estado un ahorro financiero que oscilaba entre el 84% y el 86% en relación con el precio de los mismos insumos en el mercado farmacéutico privado. Su desaparición ataca estas economías de escala y el poder monopsónico de negociación del Estado, dejando a las provincias a merced de un mercado que tiende a inflarse sin control.
La consecuencia directa de este desmantelamiento es el monumental gasto económico total que deben asumir ahora las provincias para adquirir los medicamentos con un menor poder de compra, lo que puede traducirse en un deterioro en la calidad de la atención médica brindada a los ciudadanos.
El volumen del riesgo transferido es evidente al observar las valuaciones de 2025: la compra centralizada asignada a la Provincia de Buenos Aires le costó a la Nación $6.588 millones de pesos, pero su valor real de reposición en farmacias ascendía a más de $47.537 millones de pesos, lo que resalta la desproporción y la ineficiencia del sistema actual.
El quiebre de la provisión centralizada rompe el principio de equidad sanitaria, dictaminando que, en adelante, el acceso a terapias básicas dependerá exclusivamente de la capacidad fiscal y la eficiencia burocrática de cada gobierno provincial, lo que incrementa las desigualdades en el acceso a la salud en el país y pone en riesgo la vida de los ciudadanos que dependen de tratamientos esenciales para su bienestar.
Discusión
El desmantelamiento de la estructura de Remediar y su restricción a tres principios activos en septiembre 2026 traslada un riesgo inminente a dos actores principales: las finanzas provinciales y el bolsillo de los pacientes.
Análisis del gasto de bolsillo y estrés económico financiero provincial:
Los medicamentos constituyen bienes de demanda inelástica, su consumo no puede ser pospuesto sin generar externalidades negativas sobre la salud. En Argentina, el gasto de bolsillo en salud se
sitúa históricamente en el orden del 30%, lo que debilita severamente la protección financiera de los hogares. Al cesar la provisión estatal nacional de analgésicos, antibióticos y otros insumos básicos, el gasto se transfiere de manera regresiva hacia los sectores de menores ingresos, quienes enfrentan el dilema de discontinuar sus tratamientos o sacrificar necesidades básicas, como la alimentación y el acceso a servicios esenciales.
Simultáneamente, la medida somete a los gobiernos provinciales a un agudo estrés financiero que repercute en su capacidad para gestionar otros servicios públicos vitales, como educación o infraestructura. La incapacidad operativa y presupuestaria para absorber el gasto de farmacia genera disparidades regionales severas. Como ejemplo, frente al desabastecimiento de 2025, la provincia de Santa Fe
se vio forzada a licitar compras propias por más de $13.000 millones de pesos para suplir 49 fármacos esenciales, incluyendo aquellos necesarios para tratar enfermedades crónicas que afectan a la población más vulnerable. Jurisdicciones como Tierra del Fuego reportaron caídas en el suministro de REMEDIAR cercanas al 70% en apenas dos años, lo que pone de manifiesto la ineficacia de un sistema que debería garantizar el acceso equitativo a la salud. Esta descentralización no planificada profundiza la inequidad: el derecho a la medicación dependerá exclusivamente de la capacidad fiscal de cada distrito, creando un panorama donde los ciudadanos de diferentes regiones son desigualmente tratados, lo que perpetúa la inestabilidad social y económica en el país.
La justificación política:
La argumentación oficial que incentivó la reestructuración radica en la necesidad de eficiencia fiscal y en la sostenibilidad presupuestaria a largo plazo, aspectos que el gobierno nacional considera fundamentales para el desarrollo social y económico del país. El gobierno nacional postula que es imperativo federalizar el gasto y exigir que las provincias asuman una mayor responsabilidad sobre la atención primaria en sus territorios, un cambio que busca fortalecer la autonomía de las provincias y garantizar que los recursos se utilicen de manera más adaptada a las realidades locales. El relanzamiento del programa prioriza un criterio epidemiológico focalizado: las enfermedades crónicas no transmisibles (como hipertensión y patologías
cardiovasculares) representan el 73% de las muertes en Argentina, lo que obliga a las autoridades a centrar la atención en la prevención y el tratamiento de estas condiciones prevalentes. Bajo este lente, la inversión central debe orientarse a tratamientos crónicos de alto impacto, dejando a las jurisdicciones la compra de insumos de bajo costo o venta libre, una decisión que podría permitir a las provincias gestionar sus presupuestos con mayor flexibilidad. Asimismo, el cambio pretende corregir deficiencias históricas de trazabilidad y monitoreo, exigiendo a los CAPS receta electrónica para mitigar desvíos, peores prácticas y el uso indebido de recursos.
La perspectiva sanitaria:
Las consecuencias son alarmantes y potencialmente devastadoras. Al excluir medicamentos esenciales para cuadros agudos, tales como infecciones respiratorias, gastrointestinales, urinarias y dermatológicas, se erosiona la capacidad resolutiva del primer nivel de atención, generando una presión adicional sobre el sistema de salud. El riesgo epidemiológico es claro: infecciones bacterianas no contenidas de manera ambulatoria por falta de amoxicilina, o episodios de fiebre pediátrica no tratados, inevitablemente derivarán en complicaciones que no solo afectarán a la salud de los individuos, sino que también incrementarán la sobrecarga sobre los servicios hospitalarios. La demanda insatisfecha
saturará las guardias hospitalarias y requerirá internaciones, induciendo un gasto sanitario global mayor al ahorro proyectado, lo que contradice el propio argumento de eficiencia económica que se alega. Adicionalmente, el Estado pierde la capacidad de intervenir como regulador de precios en la industria farmacéutica al ceder sus volúmenes de escala, lo que podría resultar en un aumento en los costos de los medicamentos para todos los ciudadanos.
Conclusión
La evolución del Programa Remediar evidencia el tránsito desde un modelo universalizado de atención primaria, concebido para intervenir sobre la exclusión social de la crisis de 2002, hacia un esquema residual y focalizado en 2026. Este cambio no solo refleja un ajuste administrativo, sino que también implica un abandono de los principios rectores que inicialmente guiaron la política de salud pública. La reducción de un vademécum integral de más de 70 presentaciones farmacológicas a apenas 3 drogas para patologías cardiovasculares no representa una simple optimización logística, sino una profunda reconfiguración del gasto público en salud que podría tener repercusiones a largo plazo en la salud pública, afectando a millones de ciudadanos que dependen de estos recursos para acceder a tratamientos que pueden salvar sus vidas.
Técnicamente, el abandono de la compra centralizada de medicamentos esenciales para afecciones agudas y preventivas anula una de las políticas de economía de la salud más eficientes del país, la cual garantizaba ahorros superiores al 85% del precio de mercado y actuaba como escudo protector contra la carga financiera en los hogares vulnerables, que en muchas ocasiones se ven forzados a sacrificar otros aspectos fundamentales de su bienestar debido a los altos costos de los tratamientos.
El posicionamiento crítico frente a esta desinversión indica que los pretendidos ahorros fiscales nacionales están incurriendo en una externalización y transferencia de riesgo hacia el eslabón más débil de la cadena: los pacientes no asegurados y las administraciones provinciales con menor espacio fiscal. Este fenómeno se traduce en una creciente desigualdad en el acceso a la atención sanitaria, lo que pone en riesgo el principio de equidad que debería prevalecer en la salud pública. La reestructuración amenaza con fracturar la estrategia de Atención Primaria de la Salud, incrementando la incidencia de cuadros agudos complicados, tensionando los niveles hospitalarios de mayor complejidad y cristalizando una geografía sanitaria donde el acceso al derecho a la salud quedará supeditado al código postal del paciente, perpetuando así inequidades que afectan desproporcionadamente a las poblaciones más vulnerables, especialmente en zonas rurales y periurbanas, donde los recursos son escasos y las necesidades son críticas.
