Dr. Carlos Alberto Díaz. Profesor Titular Universidad ISALUD.
El deseo de realizar esta recopilación de artículos que relacionan resultados hospitalarios con la cantidad, capacitación y clima de trabajo, en las unidades de internación crítica en los establecimientos. Es común discutir entre los que administran, la dotación del personal, la importancia de tener enfermeras licenciadas, cada vez más capacitadas, especializadas, con las competencias acordes, los materiales adecuadas y poder retenerlas mediante prácticas magnéticas. Mejorando las condiciones de trabajo, el ambiente laboral, la cultura organizacional y salariales de la enfermería. La atención de la enfermería es sustancial en la efectividad de los resultados en hospitales de alta complejidad.
La creciente evidencia indica que la mejora del personal de enfermería en los hospitales de agudos se asocia con una menor mortalidad hospitalaria. Cantidad de enfermeras, su educación formal y las competencias mejora el desempeño.
Las enfermeras representan el grupo más grande de trabajadores hospitalarios y son responsables de la mayor parte de la atención al paciente. Confort, cuidado, suministran tratamiento, proveen información de los signos y alertas tempranas, y son parte mediante la comunicación terapéutica de la evolución de los pacientes. Las enfermeras son un colectivo organizacional no valorado y eso hay que corregirlo.
Los problemas de rotación, contratación y retención de personal asociados con enfermeras debidamente capacitadas y calificadas son un problema común a muchos sistemas de salud del mundo, con una demanda que excede la oferta.
Se ha demostrado que una mejor dotación de personal de enfermería hospitalaria, con más conocimientos, competencias, entrenamiento y mejores entornos laborales se asocian con una menor mortalidad hospitalaria.
Se sabe poco sobre si y en qué condiciones cada tipo de inversión funciona mejor para mejorar los resultados, pero es necesario que incursionemos inteligentemente por estos caminos.
En todo el mundo, la escasez de personal de enfermería tiene consecuencias potencialmente mortales para los pacientes (Aiken et al., 2018; Driscoll et al., 2018).
Es necesario investigar tanto las proporciones de personal como el impacto de las diferentes combinaciones de habilidades, al igual que el impacto de una fuerza laboral más flexible capaz de trabajar en distintos entornos y responder a las necesidades siempre cambiantes. Abordar la escasez de enfermeras puede ayudar a corto plazo, pero debe estar respaldado por iniciativas simultáneas diseñadas para apoyar el bienestar de la fuerza laboral. Trabajar en cuidados intensivos puede ser emocionalmente desafiante y estresante. Priorizar estrategias y evaluar iniciativas que contrarresten las demandas emocionales es fundamental (Highfield, 2019) para garantizar que las enfermeras de cuidados críticos sean capaces de mantener una respuesta a las necesidades actuales y emergentes.
Aiken y col. demostró que la mejora de la dotación de personal de enfermería y una mayor proporción de enfermeras con una licenciatura redujeron la probabilidad de que un paciente hospitalizado muriera dentro de los 30 días posteriores al ingreso
Existe un creciente cuerpo de evidencia que indica que la dotación de personal de enfermería inadecuada en los hospitales de cuidados intensivos se asocia con eventos adversos como caídas de pacientes, infecciones relacionadas con la atención de la salud, errores de medicación y mortalidad hospitalaria
Las enfermeras de cuidados intensivos también necesitan conocimientos especializados, habilidades técnicas e interpersonales para satisfacer las necesidades de los enfermos críticos, con un reconocimiento acorde de su función de especialistas (Bloomer et al., 2019).
La falta de personal conduce al racionamiento del tiempo de atención, lo que tiene un impacto importante en la ocurrencia de atención perdida. Esto podría ser un factor explicativo que vincule los niveles de personal de enfermería y los resultados de los pacientes, como la muerte intrahospitalaria.
Sin embargo, no está claro cómo se debe medir la carga de trabajo de enfermería y cómo se debe dotar de personal a las salas para brindar una atención segura.
Idealmente, la gestión hospitalaria tiene como objetivo un estado equilibrado entre la carga de trabajo y el número de enfermeras integradas
Los sistemas de clasificación de pacientes (PCS) se desarrollaron para orientar la asignación de recursos hospitalarios y son utilizados por organizaciones gubernamentales para determinar la financiación hospitalaria. Los PCS incluyen medidas objetivas y subjetivas de las necesidades del paciente y otras dimensiones de la atención, pero son difíciles de medir y no están suficientemente respaldadas por pruebas.
Las proporciones de enfermeras a pacientes (NPR) se definen como la proporción de enfermeras disponibles por paciente y se utilizan para distribuir el personal de enfermería disponible en las salas del hospital.
Sin embargo, las NPR no tienen en cuenta la complejidad de la atención o las características de la sala. Los NPR estiman la cantidad de enfermeras necesarias considerando la cantidad de camas ocupadas en una sala específica.
El método de horas de enfermería por día del paciente (NHPPD) es un NPR de uso común que se calcula dividiendo las horas de enfermería disponibles por el número de pacientes ingresados durante un período de 24 h eso estable una relación entre lo óptimo y lo que se cuenta y de esta forma poder autorizar planteles dinámicos y horas extras.

Debido a la abrumadora evidencia que vincula la dotación de personal de enfermería con los resultados de los pacientes, ha habido una considerable discusión académica sobre los niveles obligatorios de dotación de personal en las salas. Hay niveles obligatorios de personal de enfermería en el estado de California (Estados Unidos) y en Victoria y Queensland (Australia) , que también se debería cumplir en nuestro país, y habilitar camas en relación con el recurso humano con que se cuenta, y no con la disponibilidad física.
Es razonable plantear la hipótesis de que si hubiera más enfermeras disponibles con una combinación de habilidades adecuada, la atención al paciente mejoraría y disminuiría la mortalidad hospitalaria.
La población mundial está envejeciendo y se proyecta que el número de personas de 65 años o más aumentará a más del doble (Naciones Unidas, 2019). Satisfacer las necesidades de atención médica de la creciente población de edad avanzada es probablemente una preocupación clave para los gobiernos y los sistemas de salud de todo el mundo (Allen, 2020). Además, las enfermedades no transmisibles como las enfermedades cardiovasculares, el cáncer y la diabetes representan el 71% de todas las muertes mundiales
El 21 st siglo también ha visto una combinación potencialmente mortal de las enfermedades recién descubiertas, tales como SARS, MERS y más recientemente COVID-19 (Wang, Horby, Hayden, y Gao, 2020), y la re-emergencia de enfermedades infecciosas una vez pensamiento erradicado (OMS, 2018).
Estos desafíos globales aumentan la complejidad de la prestación de cuidados intensivos necesaria. Se está ejerciendo una gran presión sobre la sociedad y los sistemas de atención de la salud en general y sobre los cuidados intensivos en particular.
Necesitamos adaptarnos a los cambios en la demografía de la población y las amenazas emergentes para la salud. La creciente demanda de servicios de atención médica junto con la escasez actual y prevista de médicos capacitados probablemente ejercerá presión sobre los sistemas de salud para encontrar formas de centrarse más en el futuro (Allen, 2020).
Por lo tanto, el apoyo, la preparación y la preparación para el futuro de la fuerza laboral de enfermería de cuidados críticos nunca ha sido más importante. De manera similar, es necesario realizar más investigaciones que examinen las expectativas y los entendimientos asociados con la enfermería de cuidados críticos como práctica de especialidad, nomenclatura, la gama de roles y la regulación profesional.
El efecto de la disminución de la carga de trabajo de un paciente / enfermera sobre las muertes y los fallos en el rescate es prácticamente nulo en los hospitales con entornos laborales deficientes, pero reduce las probabilidades de fallecimientos y fallos en hospitales con entornos medios en un 4% y en hospitales con entornos laborales deficientes. los mejores entornos en un 9 y un 10% respectivamente.
El efecto de un 10% más de enfermeras BSN reduce las probabilidades de ambos resultados en todos los hospitales, independientemente de su entorno de trabajo, en aproximadamente un 4%.
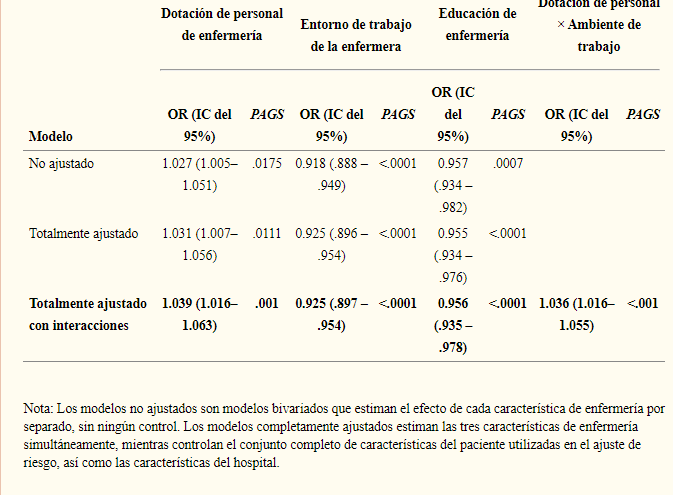
Las proporciones más altas de pacientes por enfermeras aumentan las probabilidades de muerte de los pacientes y de fallas en el rescate, mientras que mejores entornos de trabajo y porcentajes más altos de enfermeras BSN disminuyen esas probabilidades.
El nuevo hallazgo más importante de este estudio es que el impacto de la dotación de personal de enfermería depende de la calidad del entorno de trabajo de la enfermera y viceversa. Sin un buen ambiente de trabajo, la reducción de la carga de trabajo de las enfermeras agregando enfermeras adicionales, una propuesta costosa, puede tener pocas consecuencias. Al mismo tiempo, el efecto de mejorar la dotación de personal será más pronunciado en los hospitales donde los entornos laborales son buenos que en los hospitales con entornos mixtos.
Independientemente de la dotación de personal y del medio ambiente, confirmamos nuestro hallazgo anterior utilizando datos de 1999 15 de que un aumento del 10% en las enfermeras educadas en BSN reduce las probabilidades de que los pacientes mueran en aproximadamente un 4%.
El efecto documentado de las BSN sobre la menor mortalidad en este estudio es al menos el quinto estudio importante que confirma esta asociación. 5 , 15 – 18Si bien los resultados informados anteriormente sugieren que el efecto de la educación de enfermería es similar en diferentes hospitales, modelos adicionales revelaron que la educación de enfermería puede, al igual que la dotación de personal de enfermería, tener un efecto más pronunciado en hospitales con buenos entornos laborales. Ese efecto fue solo marginalmente significativo cuando usamos modelos lineales jerárquicos, en lugar de modelos de regresión robustos, para estimarlo. Dada la naturaleza equívoca de esa interacción, nos abstuvimos de informarla con el mismo grado de certeza que atribuimos a la interacción personal-ambiente laboral.
Mejorar los entornos laborales no es caro, pero requiere cambiar la cultura interprofesional y delegar más autoridad en las decisiones de gestión de la atención a las personas más cercanas a los pacientes. Muchos hospitales han descubierto que el plan para mejorar los entornos de trabajo de las enfermeras integrado en el Programa de Reconocimiento Magnet es una guía útil para seguir adelante con los desafíos del cambio cultural. 43 Cerca de 400 hospitales han obtenido el reconocimiento Magnet, la mayoría en los últimos 7 años. La investigación muestra que los hospitales Magnet tienden a estar en la categoría de ambientes de trabajo “buenos”, según lo medido empíricamente en este documento por la Escala de Ambiente de Práctica del Índice de Trabajo de Enfermería.
Un problema adicional en la Argentina, la baja remuneración, que induce el multi y pluriempleo, la falta de enfermeros, de estrategias para corregirlas, las malas condiciones de trabajo, y la falta de especialización en niveles de cuidado críticos.
Conclusiones
Si bien el efecto positivo del aumento de los porcentajes de enfermeras profesionales es constante en todos los hospitales, la reducción de las proporciones de pacientes por enfermeras mejora notablemente los resultados de los pacientes en los hospitales con buenos entornos de trabajo.