Carini E et al. BMC Health Services Research volume 20, Article number: 1038 (2020)
Abordar los problemas relacionados con la calidad de la atención es una de las principales preocupaciones de los sistemas de salud [ 1 ]. Es un tema actual en la agenda de los formuladores de políticas en diferentes niveles y en todo el mundo [ 2 ] debido a la creciente necesidad de controlar los costos y garantizar la sostenibilidad, reducir la variabilidad en la prestación de atención médica, garantizar la transparencia y la rendición de cuentas, brindar servicios eficaces, seguros y centrados en la persona atención, mejorar los resultados clínicos de los pacientes y su satisfacción [ 2 , 4 ].
La literatura científica sobre el tema es amplia y hay evidencia disponible sobre diferentes aspectos de la calidad de la atención. Estos conducen a varias perspectivas como, por ejemplo, área o nivel de atención, tipo de organización, estrategias de mejora [ 2 ] .. A pesar de la amplia literatura, persiste el desacuerdo sobre lo que comprende la expresión “calidad de atención” y no existe unanimidad comprensión del término [ 2 ]. La definición de Donabedian, que define la calidad como “la capacidad de lograr objetivos deseables utilizando medios legítimos”, es quizás la que mejor describe el concepto en salud [ 2 ]. Además, según Donabedian, la calidad de la atención se refiere a todo el proceso de atención, donde el objetivo es maximizar el bienestar general del paciente y los resultados de salud [2 ] .. La definición internacionalmente aceptada del Instituto de Medicina también recuerda los resultados de salud y da importancia a la evidencia y el conocimiento profesional [ 5 ]. Además, esta última definición y la formulada por la Organización Mundial de la Salud (OMS) en 2006 [ 5 ] engloban otras características de la prestación asistencial. La atención médica debe ser segura, eficaz, centrada en el paciente, oportuna, eficiente, equitativa, aceptable y accesible.
Entre estas características, la seguridad, la eficacia y la capacidad de respuesta / centrado en el paciente pueden considerarse universalmente como dimensiones centrales, mientras que otras pueden verse como subdimensiones [ 2].
Esta distinción se basa en el marco (proyecto Health Care Quality Indicator (HCQI)) formulado por la Organización para la Cooperación y el Desarrollo Económicos (OCDE) en 2006 con la intención de liderar el desarrollo de indicadores para comparar la calidad a nivel internacional. nivel [ 2 ]. Los indicadores son medidas indirectas que proporcionan información sobre las dimensiones de la calidad de la atención [ 2 ]. La medición es importante para evaluar la calidad e implementar acciones de mejora con el fin de brindar una mejor atención médica y mejorar los resultados de salud. El uso de indicadores estandarizados conduce, por un lado, a una mejor evaluación en todos los niveles de la asistencia sanitaria y, por otro, a un aumento de la transparencia y la confianza de los pacientes [ 5]. La calidad no es sinónimo de desempeño, pero es un componente importante del desempeño de los sistemas de salud. Este último concepto es, por tanto, más amplio que el de calidad y describe hasta qué punto los sistemas de salud pueden alcanzar sus objetivos [ 2 ].
El seguimiento del desempeño de los prestadores de atención médica es relevante en todo el mundo, especialmente en entornos como los hospitales, dado su peso significativo en términos de efectos tanto económicos como sanitarios.
En 2003, la OMS lanzó un proyecto destinado a apoyar a los hospitales a fin de desarrollar un marco para la evaluación de su desempeño. El proyecto, denominado PATH (Herramienta de evaluación del desempeño para la mejora de la calidad en el hospital), tenía como objetivo identificar dimensiones e indicadores para evaluar el desempeño del hospital [ 4 ]. Sin embargo, a pesar de la detección de un gran número de indicadores de desempeño hospitalario, persisten algunas lagunas en su medición, así como cuestiones relativas a las dimensiones investigadas. Por ejemplo, algunas dimensiones están infrarrepresentadas y algunos entornos sanitarios o especialidades clínicas no están bien rastreados [6 ].
Este estudio es parte del proyecto IMPACT HTA (Métodos mejorados y herramientas prácticas para mejorar la HTA). IMPACT HTA es un proyecto de investigación de Horizonte 2020 destinado a estudiar las variaciones en los costos y los resultados de salud y a mejorar la evaluación económica con respecto a la HTA (Evaluación de tecnologías de la salud) y la medición del desempeño del sistema de salud a través de la integración de datos clínicos y económicos de diferentes fuentes. La medición del desempeño hospitalario y su vinculación con los modelos organizacionales es uno de los ejes centrales del proyecto. Dentro de este último, los autores de este trabajo abordaron la identificación y clasificación de las dimensiones de los indicadores de desempeño hospitalario, de acuerdo con la evidencia científica,
Las dimensiones de los indicadores de desempeño
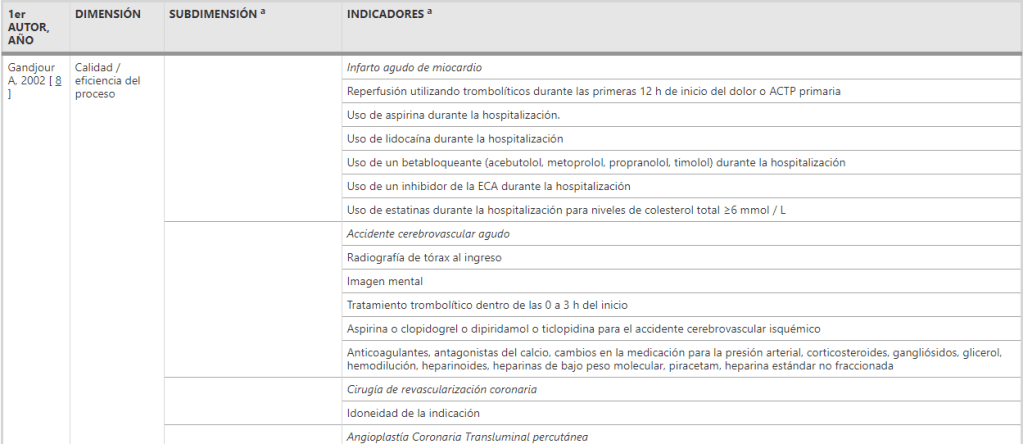
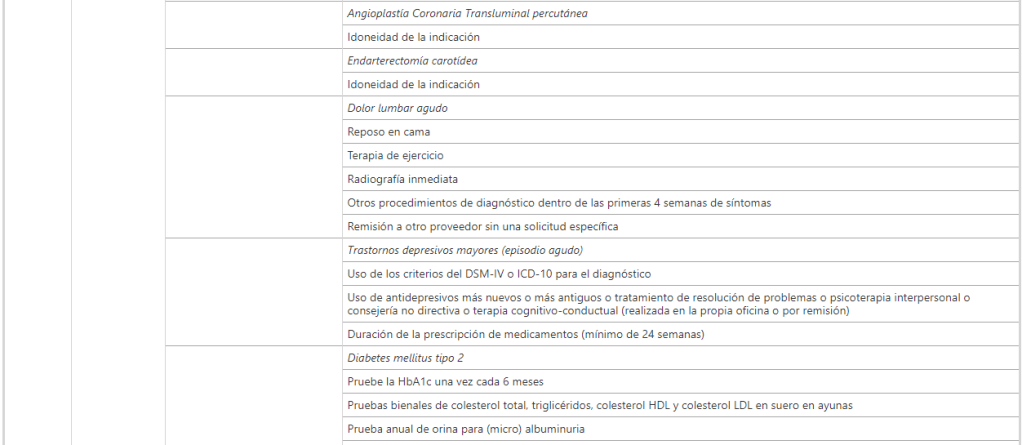
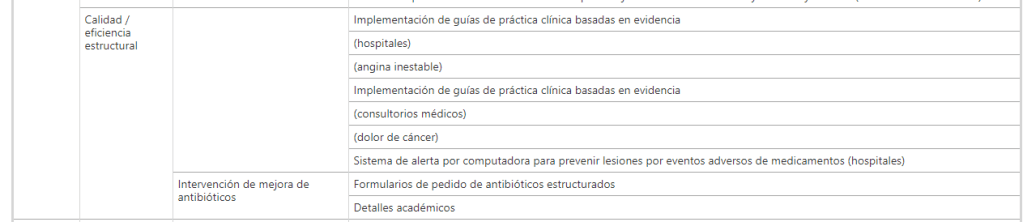
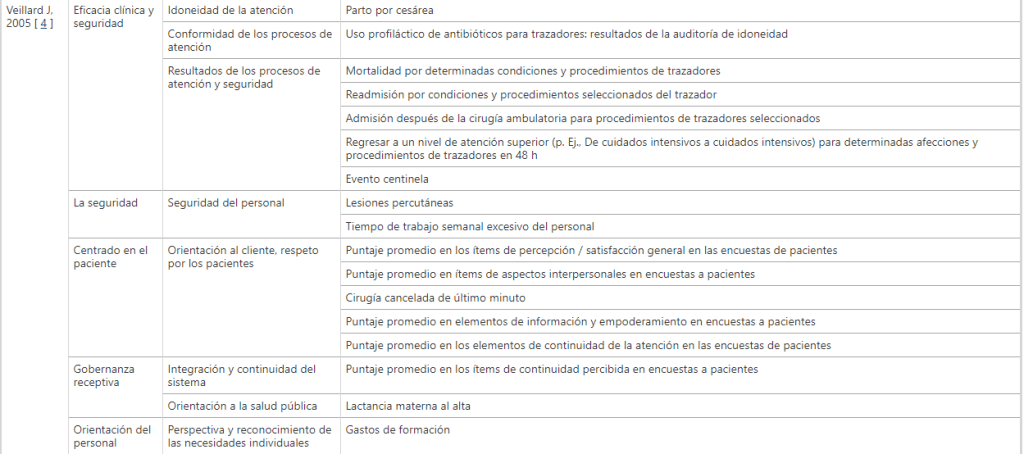
Las dimensiones en las que los indicadores de desempeño de los hospitales han sido clasificados son (Fig. 2 ): eficiencia (6 estudios; 100%) [ 1 , 3 , 4 , 6 , 11 , 12 ], la eficacia clínica (5 estudios; 83%) [ 1 , 3 , 4 , 6 , 12 ], centrado en el paciente (5 estudios; 83%) [ 1 , 3 , 4 , 6 , 12 ], seguridad (5 estudios; 83%) [ 1 , 3 , 4 , 6 ,12 ], gobernanza receptiva (3 estudios; 50%) [ 1 , 3 , 4 ], orientación del personal (3 estudios; 50%) [ 1 , 3 , 12 ], puntualidad (3 estudios; 50%) [ 1 , 6 , 12 ], equidad (2 estudios; 33%) [ 1 , 6 ], utilización (2 estudios; 33%) [ 1 , 12 ]. Todas las demás dimensiones fueron descritas por solo 1 (17%) artículo: aceptabilidad [ 1 ], accesibilidad [ 1 ], adecuación [ 1 ], ambiente de cuidado y comodidades [ 1 ], continuidad [1 ], competencia o capacidad [ 1 ], gasto o coste [ 1 ], mejora del enfoque sanitario o clínico [ 1 ], recursos y capacidad [ 12 ] y sostenibilidad [ 1 ]. Los principales hallazgos de este trabajo se resumen en los siguientes párrafos, mientras que la información detallada se presenta en la Tabla 2 .

Cuadro 2 Dimensiones, subdimensiones e indicadores informados por las 6 revisionesMesa de tamaño completo
Eficiencia
La eficiencia ha sido explorada por todas las revisiones incluidas [ 1 , 3 , 4 , 6 , 11 , 12 ]. Puede definirse como la asignación óptima de los recursos sanitarios disponibles que maximizan los resultados sanitarios para la sociedad [ 13 ]. Veillard y col. de manera similar, se refieren a la eficiencia como el uso óptimo de los insumos hospitalarios para obtener los máximos resultados, dados los recursos disponibles [ 4 ]. La revisión de Gandjour et al. considera la eficiencia en términos de proceso (refiriéndose a condiciones clínicas específicas) y estructura [ 11]. Veillard y col. también proporcionan una subclasificación de la dimensión, que describe la eficiencia en términos de idoneidad de los servicios, productividad y uso de la capacidad [ 4 ].
Eficacia clínica
Según Veillard et al., La eficacia clínica es la idoneidad y la competencia que permite brindar atención y servicios clínicos con el máximo beneficio para todos los pacientes [ 4 ]. Este estudio subclasifica esta dimensión en adecuación de la atención, conformidad de los procesos de atención y resultados de los procesos de atención y seguridad [ 4 ]. Simou et al., Tienen en cuenta las tasas de mortalidad, los reingresos y la supervivencia [ 12 ].
Centrarse en el paciente
Como informan Veillard et al., Esta dimensión se refiere a un conjunto de indicadores que prestan atención a las orientaciones de los pacientes y sus familias. El objetivo principal es evaluar si los pacientes se colocan en el centro de atención y prestación de servicios [ 4 ]. Simou y col. proporcionar indicadores de centrado en el paciente en términos de comentarios de los pacientes [ 12 ].
La seguridad
La seguridad se refiere tanto a los pacientes como a los profesionales en términos de la capacidad de evitar, prevenir y reducir las intervenciones o riesgos nocivos para ellos y para el medio ambiente [ 4 , 12 ].
Gobernanza receptiva
Otro aspecto analizado por tres de las seis revisiones es la gobernanza receptiva [ 1 , 3 , 4 ]. Veillard y col. proporcionar una definición de gobernanza receptiva que se describe como el «grado de capacidad de respuesta a las necesidades de la comunidad, para garantizar la continuidad y coordinación de la atención, para promover la salud y brindar atención a todos los ciudadanos» y subclasificar los indicadores relacionados en integración y continuidad del sistema y orientación a la salud pública [ 4 ]. Los otros dos estudios no especifican el conjunto de indicadores relacionados con esta dimensión [ 1 , 3 ].
Orientación del personal
La orientación del personal se informa en tres estudios [ 1 , 3 , 12 ]. Esta dimensión es considerada por Veillard et al. en términos de reconocimiento de las necesidades individuales, iniciativas de promoción de la salud y seguridad, respuestas conductuales [ 4 ]. Simou y col. abordar el problema a través del absentismo, la satisfacción con el entorno laboral, las horas extraordinarias, el agotamiento y la educación continua [ 12 ].
Oportunidad
La puntualidad [ 1 , 6 , 12 ] se evalúa en términos de indicadores solo por Simou et al. y se refiere al tiempo necesario para abordar tratamientos específicos [ 12 ].
Otras dimensiones
Las otras dimensiones descritas solo se abordan en uno o dos estudios o solo se citan sin especificar los indicadores relacionados. Simou et al. Describen la utilización, los recursos y la capacidad. [ 12 ]. La dimensión de utilización se refiere al uso de instalaciones y equipos, mientras que los recursos y capacidad se analiza la cantidad de personal y equipo utilizado.
Discusión
El presente estudio tuvo como objetivo identificar y clasificar las dimensiones de los indicadores de desempeño hospitalario con el fin de contribuir al desarrollo de un lenguaje común e identificar una forma común basada en la evidencia para enmarcar y abordar la evaluación del desempeño. Es ampliamente reconocido que la evaluación del desempeño hospitalario toma en cuenta múltiples aspectos y dimensiones, dada la complejidad organizacional y procedimental de dichas entidades y el alto número de partes interesadas involucradas en sus actividades, que probablemente establezcan diferentes prioridades y significados reales para el término “ rendimiento ”[ 14 ].
Por tanto, todavía es difícil evaluar de forma concreta el desempeño de los hospitales. La tarea es aún más desafiante si consideramos las diferencias en las principales características de los hospitales (por ejemplo, dimensión, propiedad, grado de enfoque clínico, ubicación geográfica).
Esta revisión contribuye a arrojar luz sobre los ‘grupos’ más comunes de indicadores de desempeño hospitalario. Como era de predecir [ 15 ], las dimensiones de eficacia y eficiencia se enfatizan mucho y estas parecen ser las dimensiones más representadas de nuestra revisión. Junto a ellos, las dimensiones de seguridad y centrado en el paciente también están bien representadas en las revisiones incluidas. Curiosamente, surgen una serie de dimensiones adicionales del desempeño, que se tienen en cuenta de manera no sistemática o solo esporádicamente. Esto puede proporcionar una imagen interesante de cómo se piensa y se entiende el desempeño de manera concreta en nuestros sistemas de salud.
Claramente, el objetivo de las organizaciones de salud es producir salud, por lo que la efectividad clínica es probablemente su proxy más directo. La efectividad, sin embargo, debe ser coherente con la eficiencia, en el desafío no menos relevante de asegurar la sostenibilidad organizacional en el largo plazo. El animado debate sobre los conflictos que surgen entre los profesionales clínicos y los equipos directivos atestigua la desafiante necesidad de combinar las perspectivas de los roles que tienden a centrarse en diferentes prioridades [ 16 ].
El desempeño en términos de seguridad está estrictamente relacionado con la eficacia clínica. La capacidad de un hospital para preservar la buena salud de los pacientes es la otra cara de la moneda para garantizar la calidad clínica. Claramente, un hospital no solo debe intervenir para mejorar la salud de los pacientes, sino que debe hacerlo de tal manera que se evite exponerlos a posibles fuentes de daño personal. Además, la seguridad también se refiere al personal, que con frecuencia está expuesto directamente a numerosos riesgos y requiere un aparato organizativo estructurado y sólido para preservar su salud [ 17 ]. La dimensión del centrado en el paciente puede interpretarse de una manera estrictamente interconectada con la de la gobernanza receptiva [ 18]. Si, por un lado, el centrarse en el paciente puede asumir una ‘doble cara’, cubriendo tanto la dimensión de la satisfacción del paciente como la de la continuidad de la atención, por otro lado, la gobernanza receptiva parece estar relacionada con la capacidad de los hospitales para monitorear desempeño de manera integrada (dentro de sus unidades y en diferentes entornos). El último tema seguramente necesita un enfoque cada vez más relevante en los próximos años [ 19 ].
De hecho, de acuerdo con los patrones epidemiológicos de los países desarrollados, con el envejecimiento de la población y la propagación de afecciones crónicas pluripatológicas, es fundamental cambiar la concepción del desempeño de un enfoque orientado a entornos a uno orientado a múltiples entornos. Los hospitales son ahora uno de los pasos en las vías clínicas de los pacientes y es engañoso evaluar su contribución a su estado final de salud de una manera completamente aislada [ 20 ]. De hecho, aunque es importante aislar los efectos de un entorno específico de los demás, tiene poco sentido pensar en el desempeño como algo que se puede obtener sin interconexiones estructuradas con los otros entornos del sistema. En este sentido, todos los esfuerzos en la evaluación de la generalLa calidad de las vías clínicas es clave para garantizar un sistema verdaderamente eficaz y eficiente. Sin embargo, como se señaló, solo un porcentaje limitado de la evidencia científica evaluada en este estudio tiene en cuenta esta perspectiva. Esto puede sugerir que, hasta la fecha, todavía existe una falta importante de conciencia y proactividad en términos de medir el rendimiento de los nodos dentro de las redes en lugar de las mónadas aisladas.
Además, es probable que los efectos de formas posiblemente no sistematizadas de medir el desempeño tengan fuertes repercusiones de varias maneras. Estos pueden incluir la falta de información transparente para los pacientes, las opciones de carrera de los profesionales, el acceso a fondos públicos y privados [ 21 ].
Por lo tanto, está claro que el esfuerzo de clasificar y sistematizar las técnicas de medición del desempeño en los hospitales es clave a nivel organizacional, regional / nacional y posiblemente internacional.
A nivel organizacional, la forma en que se evalúa el desempeño probablemente tenga efectos fuertes y directos sobre los equilibrios organizacionales y gerenciales internos, así como sobre la estrategia general del hospital. Dependiendo de la elección de las dimensiones de desempeño «clave», es probable que algunas unidades o direcciones tengan un desempeño mayor o menor. Esto, a su vez, puede afectar los equilibrios internos debido, por ejemplo, al prestigio y la asignación de recursos [ 22 ].
A nivel regional / nacional, este tipo de evaluación puede tener efectos cruciales en el acceso a los recursos. No solo en términos de remuneración monetaria (debido a la elección de los pacientes de ser asistidos en un hospital determinado o, como es el caso en algunos sistemas de salud, a la decisión de las regiones de financiar cantidades más o menos grandes de actividades clínicas dentro de ese hospital) , sino también en términos de su atractivo para los profesionales y las industrias de tecnologías sanitarias [ 23 ].
A nivel internacional, un terreno común para evaluar el desempeño permitiría una evaluación indirecta de diferentes sistemas de salud. Estos están muy diferenciados entre países y los esfuerzos de evaluación comparativa se ven frecuentemente obstaculizados por la falta de datos comparables [ 24 ].
En este escenario, es fundamental sentar las bases de una posible forma común de medir el desempeño hospitalario. Este análisis proporciona un primer paso sólido en esta dirección.
El estudio presenta algunas limitaciones, que aquí se presentan. No se realizó una síntesis cuantitativa de los estudios debido a que hubo una alta heterogeneidad entre las revisiones incluidas y, por lo tanto, entre sus resultados. Las dimensiones fueron descritas por todos los estudios, pero solo la mitad de ellos especificaron los indicadores respectivos y la lista presentada no es exhaustiva de todos los indicadores posibles. La calidad general de la revisión se evaluó como ‘críticamente baja’ ya que las revisiones no cumplieron con los criterios de calidad establecidos por la herramienta AMSTAR2, aunque se debe señalar que esta herramienta no se ajusta completamente a las necesidades de una revisión centrada sobre temas organizativos / de gestión. A pesar de estas limitaciones, la revisión propuesta representa, hasta ahora, el primer intento de sintetizar el conocimiento disponible sobre el tema de manera integral y con una metodología estricta. La inclusión de solo revisiones tuvo como objetivo proporcionar evidencia más sólida.
Evaluación de calidad
Todas las revisiones incluidas, evaluadas por su calidad a través de la herramienta AMSTAR2, han sido calificadas como críticamente bajas (Anexo 1). Todas las revisiones no cumplieron con 11 de los 16 dominios de la escala AMSTAR2. Cinco de esos 11 dominios son críticos y se refieren a: (7) justificación para la exclusión de estudios que no se incluyeron en la revisión; (9) evaluación del riesgo de sesgo (RoB) en los estudios individuales que se incluyeron en la revisión; (11) uso de métodos apropiados para la combinación estadística de resultados si se realizó un metanálisis; (13) tener en cuenta el RoB en los estudios individuales al interpretar / discutir los resultados de la revisión; (15) investigación adecuada del sesgo de publicación si se realizó una síntesis cuantitativa y discusión de su posible impacto en los resultados de la revisión.
Conclusiones
La evaluación de la calidad general de las vías clínicas es clave para garantizar un sistema verdaderamente eficaz y eficiente. El esfuerzo de una comprensión más profunda de lo que realmente significa calidad y cuáles son las dimensiones relacionadas no es nuevo y en 2006 la OCDE estableció un marco destinado al desarrollo de indicadores para comparar la calidad a nivel internacional [ 2 ]. La calidad se compone de diferentes dimensiones [ 2 ], por lo que medir la calidad significa medir esas dimensiones mediante el uso de indicadores específicos. Según la OCDE, algunas dimensiones, como la seguridad, la eficacia y la capacidad de respuesta / centrado en el paciente, pueden considerarse universalmente como dimensiones fundamentales cuando se trata de la calidad en la atención sanitaria [ 2]. Sin embargo, aunque algunos grupos de indicadores pueden parecer bastante intuitivos y monitoreados universalmente (aunque, incluso en este caso, se debe evaluar lo que realmente se mide dentro de cada grupo), algunos grupos parecen increíblemente sujetos a interpretaciones o incluso pasados por alto. Por lo tanto, el esfuerzo de agrupar indicadores en categorías compartidas es fundamental para garantizar una evaluación sistemática, reproducible, comparable y universalmente compartida, pero también arroja luz sobre las brechas existentes en torno a esta evaluación y sistematización. Los estudios adicionales deben proporcionar orientación para cubrir esta brecha, así como para resaltar cómo todas las dimensiones del desempeño evaluadas con menos frecuencia pueden integrarse dentro de las evaluaciones generales del hospital.
Beyan OD, Baykal N. A knowledge based search tool for performance measures in health care systems. J Med Syst. 2012;36(1):201–21. https://doi.org/10.1007/s10916-010-9459-2.
Busse R, Klazinga N, Panteli D, Quentin W. Improving healthcare quality in Europe. Characteristics, effectiveness and implementation of different strategies. WHO-European Observatory on Health Systems and Policies and OECD: United Kingdom; 2019.
Groene O, Skau JK, Frølich A. An international review of projects on hospital performance assessment. Int J Qual Health Care. 2008;20(3):162–71. https://doi.org/10.1093/intqhc/mzn008.
Veillard J, Champagne F, Klazinga N, Kazandjian V, Arah OA, Guisset AL. A performance assessment framework for hospitals: the WHO regional office for Europe PATH project. Int J Qual Health Care. 2005;17(6):487–96. https://doi.org/10.1093/intqhc/mzi072.
Copnell B, Hagger V, Wilson SG, Evans SM, Sprivulis PC, Cameron PA. Measuring the quality of hospital care: an inventory of indicators. Intern Med J. 2009;39(6):352–60. https://doi.org/10.1111/j.1445-5994.2009.01961.x.
Grant MJ, Booth A. A typology of reviews: an analysis of 14 review types and associated methodologies. Health Inf Libr J. 2009;26(2):91–108. https://doi.org/10.1111/j.1471-1842.2009.00848.x.
Moher D, Liberati A, Tetzlaff J, Altman DG, The PRISMA Group. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. PLoS Med. 2009;6(7):e1000097. https://doi.org/10.1371/journal.pmed1000097.
Simou E, Pliatsika P, Koutsogeorgou E, Roumeliotou A. Developing a national framework of quality indicators for public hospitals. Int J Health Plann Manag. 2014;29(3):e187–206. https://doi.org/10.1002/hpm.2237.
HTA Glossary. INAHTA, HTAi and other partner organizations. 2006. http://htaglossary.net/efficiency. Accessed 7 May 2020.
Braithwaite J, Matsuyama Y, Manninon R, Johnson J. Healthcare reform, quality and safety. Perspectives, participants, partnerships and prospects in 30 countries. Farnham (UK): Ashgate publishing; 2015.