Este coronavirus está aquí para el largo plazo, esto es lo que los científicos predicen para los próximos meses y años.
El mundo ha estado en modo pandémico durante un año y medio. El virus continúa propagándose a fuego lento; los bloqueos intermitentes son la nueva normalidad. Una vacuna aprobada ofrece seis meses de protección, pero la creación de acuerdos internacionales ha ralentizado su distribución. Se estima que 250 millones de personas han sido infectadas en todo el mundo y 1,75 millones han muerto.
Escenarios como éste imaginan cómo podría sonar la pandemia COVID-191. En todo el mundo, los epidemiólogos están construyendo proyecciones a corto y largo plazo como una forma de prepararse y mitigar potencialmente la propagación y el impacto del SARS-CoV-2, el virus que causa el COVID-19. Aunque sus pronósticos y plazos varían, los modeladores están de acuerdo en dos cosas: COVID-19 está aquí para quedarse, y el futuro depende de muchas incógnitas, incluyendo si las personas desarrollan inmunidad duradera al virus, si la estacionalidad afecta su propagación y, tal vez lo más importante, las decisiones tomadas por gobiernos e individuos. «Muchos lugares se están desbloqueando, y muchos lugares no lo son. Todavía no sabemos qué va a pasar», dice Rosalind Eggo, modeladora de enfermedades infecciosas de la London School of Hygiene & Tropical Medicine (LSHTM).
«El futuro dependerá en gran medida de cuánta mezcla social se reanude y qué tipo de prevención hacemos», dice Joseph Wu, modelador de enfermedades de la Universidad de Hong Kong. Los modelos recientes y la evidencia de bloqueos exitosos sugieren que los cambios de comportamiento pueden reducir la propagación de COVID-19 si la mayoría, pero no necesariamente todas, las personas cumplen.
La semana pasada, el número de infecciones confirmadas por COVID-19 superó los 15 millones en todo el mundo, con alrededor de 650.000 muertes. Los encierros se están relajando en muchos países, lo que lleva a algunas personas a asumir que la pandemia está terminando, dice Yonatan Grad, epidemiólogo de la Escuela de Salud Pública T. H. Chan de Harvard en Boston, Massachusetts. «Pero ese no es el caso. Estamos en un largo camino.»
Si la inmunidad al virus dura menos de un año, por ejemplo, similar a otros coronavirus humanos en circulación, podría haber aumentos anuales de las infecciones por COVID-19 hasta 2025 y más allá. Aquí, Nature explora lo que la ciencia dice sobre los meses y años venideros.
¿Qué pasará en un futuro cercano?
La pandemia no se está produciendo de la misma manera de un lugar a otro. Países como China, Nueva Zelanda y Rwanda han alcanzado un bajo nivel de casos — después de bloqueos de diferentes longitudes — y están flexibilizando las restricciones mientras están atentos a los brotes. En otros lugares, como en Los Estados Unidos y Brasil, los casos están aumentando rápidamente después de que los gobiernos levantaron los bloqueos rápidamente o nunca los activaron en todo el país.
Este último grupo tiene modeladores muy preocupados. En Sudáfrica, que ahora ocupa el quinto lugar en el mundo en el total de casos de COVID-19, un consorcio de modelistas estima2 que el país puede esperar un pico en agosto o septiembre, con alrededor de un millón de casos activos, y acumulando hasta 13 millones de casos sintomáticos a principios de noviembre. En cuanto a los recursos hospitalarios, «ya estamos incumpliendo la capacidad en algunas áreas, así que creo que nuestro mejor escenario no es bueno», dice Juliet Pulliam, directora del Centro Sudafricano de Modelización y Análisis Epidemiológico de la Universidad de Stellenbosch.
Pero hay noticias esperanzadoras a medida que los encierros se alivian. La evidencia temprana sugiere que los cambios de comportamiento personal, como lavarse las manos y usar máscaras, persisten más allá del estricto bloqueo, ayudando a detener la ola de infecciones. En un informe de junio3, un equipo del Mrc Centre for Global Infectious Disease Analysis del Imperial College de Londres encontró que entre 53 países que comienzan a abrirse, no ha habido un aumento tan grande de las infecciones como se predijo sobre la base de datos anteriores. «Se ha subestimado cuánto ha cambiado el comportamiento de las personas en términos de máscaras, lavado de manos y distanciamiento social. No es nada como solía ser», dice Samir Bhatt, epidemiólogo de enfermedades infecciosas del Imperial College de Londres y coautor del estudio.
Los investigadores de los puntos críticos de virus han estado estudiando cuán útiles son estos comportamientos. En la Universidad Anhembi Morumbi en São Paulo, Brasil, el biólogo computacional Osmar Pinto Neto y sus colegas ejecutaron más de 250.000 modelos matemáticos de estrategias de distanciamiento social descritos como constantes, intermitentes o «desprestigio», con restricciones reducidas por etapas, junto con intervenciones conductuales como el uso de máscaras y el lavado de manos.
El equipo concluyó que si entre el 50% y el 65% de las personas son cautelosas en público, entonces renunciar a las medidas de distanciamiento social cada 80 días podría ayudar a prevenir nuevos picos de infección en los próximos dos años4. «Vamos a tener que cambiar la cultura de cómo interactuamos con otras personas», dice Neto. En general, es una buena noticia que incluso sin pruebas o una vacuna, los comportamientos pueden marcar una diferencia significativa en la transmisión de la enfermedad, agrega.
El modelador de enfermedades infecciosas Jorge Velasco-Hernández de la Universidad Nacional Autónoma de México en Juriquilla y sus colegas también examinaron el equilibrio entre los encierros y la protección personal. Encontraron que si el 70% de la población de México se comprometiera con medidas personales como lavarse las manos y usar máscaras tras los encierros voluntarios que comenzaron a finales de marzo, entonces el brote del país disminuiría después de alcanzar su punto máximo a finales de mayo o principios de junio5. Sin embargo, el gobierno levantó las medidas de bloqueo el 1 de junio y, en lugar de caer, el alto número de muertes semanales de COVID-19 se estancó. El equipo de Velasco-Hernández considera que dos días festivos actuaron como eventos de superspreading, causando altas tasas de infección justo antes de que el gobierno levantara las restricciones6.
En las regiones donde covid-19 parece estar en declive, los investigadores dicen que el mejor enfoque es la vigilancia cuidadosa mediante pruebas y aislamiento de nuevos casos y el seguimiento de sus contactos. Esta es la situación en Hong Kong, por ejemplo. «Estamos experimentando, haciendo observaciones y ajustando lentamente», dice Wu. Espera que la estrategia evite un gran resurgimiento de las infecciones, a menos que el aumento del tráfico aéreo traiga un número sustancial de casos importados.
Pero, ¿cuánto seguimiento y aislamiento de contactos se requiere para contener un brote de manera eficaz? Un análisis7 por el Centro de Modelización Matemática de Enfermedades Infecciosas COVID-19 Grupo de Trabajo de la LSHTM simuló nuevos brotes de contagio variable, a partir de 5, 20 o 40 casos introducidos. El equipo concluyó que el seguimiento de contactos debe ser rápido y extenso — trazando el 80% de los contactos en pocos días — para controlar un brote. El grupo ahora está evaluando la eficacia del rastreo de contactos digitales y cuánto tiempo es factible mantener a las personas expuestas en cuarentena, dice el coautor Eggo. «Encontrar el equilibrio entre lo que realmente es una estrategia que la gente tolerará, y qué estrategia contendrá un brote, es realmente importante».
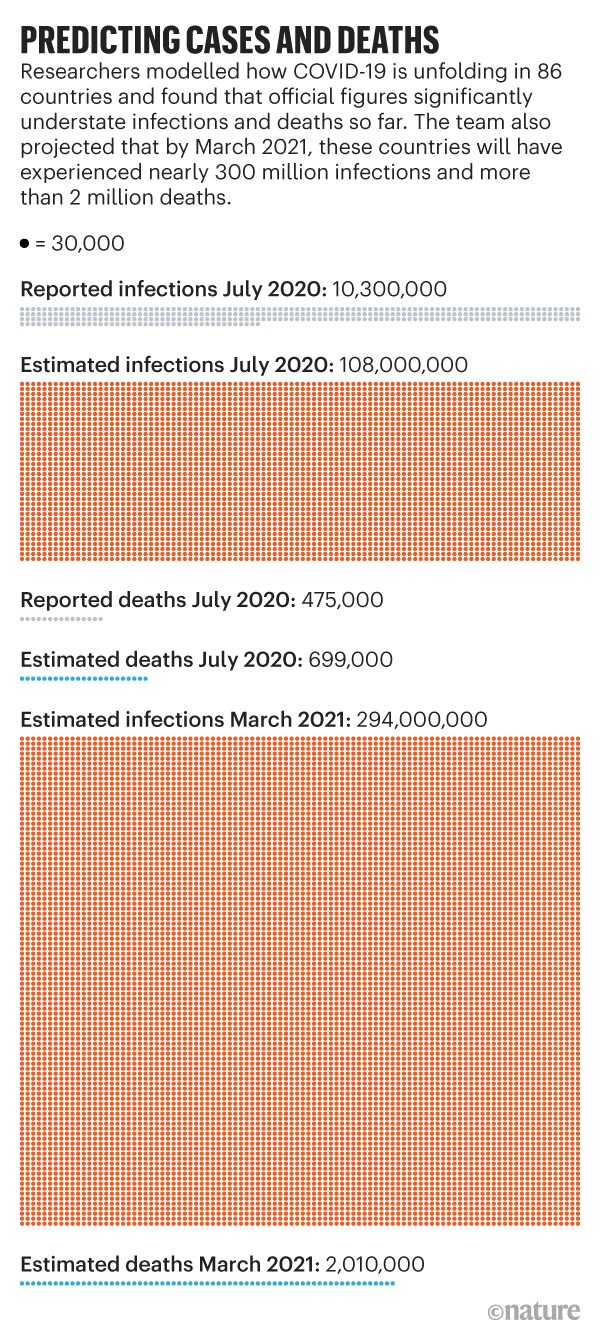
Rastrear el 80% de los contactos podría ser casi imposible de lograr en regiones que todavía lidian con miles de nuevas infecciones a la semana, y lo que es peor, es probable que incluso los recuentos de casos más altos sean subestimados. Una preimpresión de junio1 de un equipo del Instituto Tecnológico de Massachusetts (MIT) en Cambridge que analiza los datos de pruebas de COVID-19 de 84 países sugiere que las infecciones globales fueron 12 veces mayores y las muertes un 50% más altas de lo reportado oficialmente (véase «Predecir casos y muertes»). «Hay muchos más casos por ahí de los que indican los datos. Como consecuencia, hay un mayor riesgo de infección de lo que la gente puede creer que hay», dice John Sterman, coautor del estudio y director del Mit System Dynamics Group.
Por ahora, los esfuerzos de mitigación, como el distanciamiento social, deben continuar el mayor tiempo posible para evitar un segundo brote importante, dice Bhatt. «Es decir, hasta los meses de invierno, donde las cosas se vuelven un poco más peligrosas de nuevo.»
¿Qué pasará cuando se enfríe?
Ahora está claro que el verano no detiene uniformemente el virus, pero el clima cálido podría facilitar la contención en las regiones templadas. En las áreas que se enfriarán en el segundo semestre de 2020, los expertos creen que es probable que haya un aumento en la transmisión.
Muchos virus respiratorios humanos —la gripe, otros coronavirus humanos y el virus respiratorio sincitial (RSV) — siguen las oscilaciones estacionales que conducen a brotes invernales, por lo que es probable que el SRAS-CoV-2 siga su ejemplo. «Espero que la tasa de infección por SARS-CoV-2, y también el resultado potencialmente de la enfermedad, sea peor en el invierno», dice Akiko Iwasaki, un inmunobiólogo de la Escuela de Medicina de Yale en New Haven, Connecticut. La evidencia sugiere que el aire seco del invierno mejora la estabilidad y la transmisión de los virus respiratorios8, y la defensa inmune de las vías respiratorias podría verse afectada por la inhalación de aire seco, añade.
Además, en climas más fríos las personas son más propensas a permanecer en el interior, donde la transmisión del virus a través de gotas es un riesgo mayor, dice Richard Neher, biólogo computacional de la Universidad de Basilea en Suiza. Las simulaciones del grupo de Neher muestran que es probable que la variación estacional afecte la propagación del virus y podría dificultar la contención en el hemisferio norte este invierno9.
En el futuro, los brotes del SRAS-CoV-2 podrían llegar en oleadas cada invierno. El riesgo para los adultos que ya han tenido COVID-19 podría reducirse, al igual que con la gripe, pero dependería de la rapidez con la que se desalegue la inmunidad a este coronavirus, dice Neher. Además, la combinación de COVID-19, gripe y RSV en otoño e invierno podría ser un reto, dice Velasco-Hernández, quien está estableciendo un modelo de cómo estos virus podrían interactuar.
Se desconoce si la infección por otros coronavirus humanos puede ofrecer alguna protección contra el SRAS-CoV-2. En un experimento de cultivo celular en el que participaron el SARS-CoV-2 y el SARS-CoV estrechamente relacionado, los anticuerpos de un coronavirus podrían unirse al otro coronavirus, pero no lo desactivaron ni neutralizó10.
Para poner fin a la pandemia, el virus debe eliminarse en todo el mundo , lo que la mayoría de los científicos coinciden en que es casi imposible debido a lo extendido que se ha vuelto , o las personas deben acumular suficiente inmunidad a través de infecciones o una vacuna. Se estima que entre el 55 y el 80% de la población debe ser inmune a que esto suceda, dependiendo del país11.
Desafortunadamente, las primeras encuestas sugieren que hay un largo camino por recorrer. Las estimaciones de las pruebas de anticuerpos , que revelan si alguien ha estado expuesto al virus y ha hecho anticuerpos contra él , indican que sólo una pequeña proporción de las personas han sido infectadas, y el modelado de enfermedades respalda esto. Un estudio de 11 países europeos calculó una tasa de infección del 3 al 4% hasta el 4 de mayo12, inferido a partir de datos sobre la relación entre las infecciones y las muertes, y cuántas muertes ha habido. En los Estados Unidos, donde ha habido más de 150.000 muertes por COVID-19, un estudio de miles de muestras séricas, coordinada por los Centros para el Control y la Prevención de Enfermedades de los Estados Unidos, encontró que la prevalencia de anticuerpos osciló entre el 1% y el 6,9%, dependiendo de la ubicación13.
¿Qué pasa en 2021 y más allá?
El curso de la pandemia del próximo año dependerá en gran medida de la llegada de una vacuna y de cuánto tiempo el sistema inmunitario permanezca protector después de la vacunación o recuperación de la infección. Muchas vacunas proporcionan protección durante décadas, como las contra el sarampión o la poliomielitis, mientras que otras, como la tos ferina y la gripe, desaparecen con el tiempo. Del mismo modo, algunas infecciones virales provocan inmunidad duradera, otras una respuesta más transitoria. «La incidencia total del SARS-CoV-2 hasta 2025 dependerá crucialmente de esta duración de la inmunidad», escribieron Grad, el epidemiólogo de Harvard Marc Lipsitch y sus colegas en un artículo de mayo14 explorar posibles escenarios (consulte ‘¿Qué sucede a continuación?’).
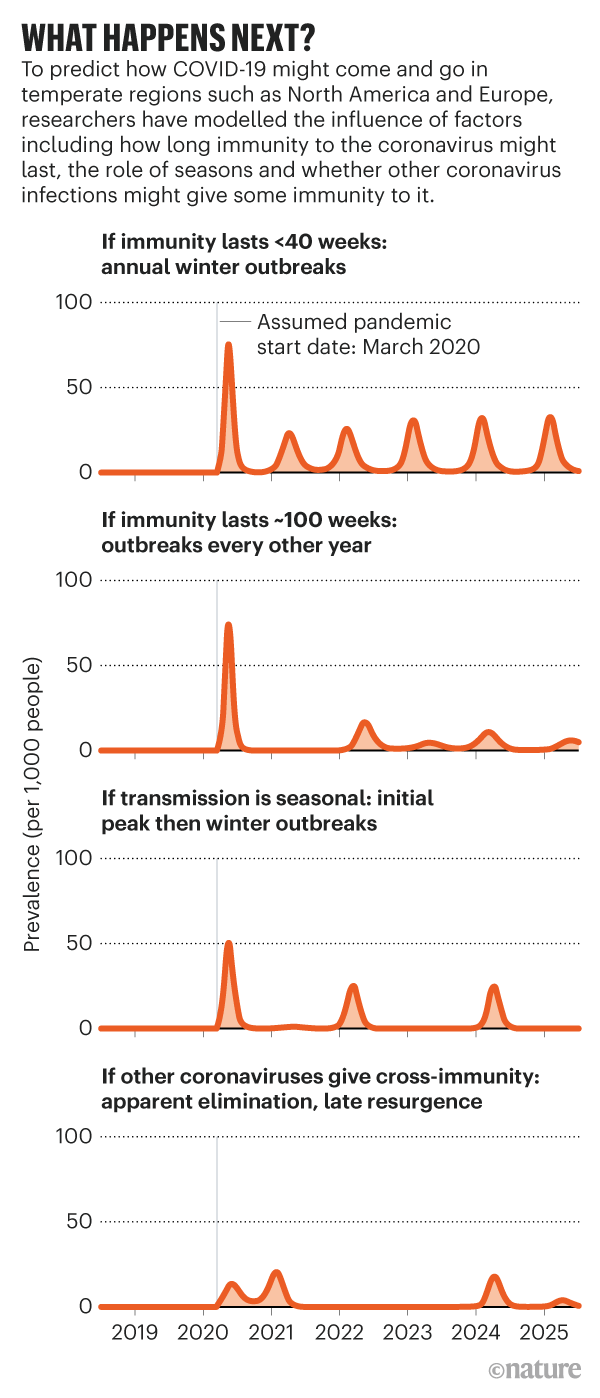
Los investigadores saben poco hasta ahora sobre cuánto dura la inmunidad sars-cov-2. Un estudio15 de los pacientes en recuperación encontraron que los anticuerpos neutralizantes persistieron hasta 40 días después del inicio de la infección; varios otros estudios sugieren que los niveles de anticuerpos disminuyen después de semanas o meses. Si el COVID-19 sigue un patrón similar al SRAS, los anticuerpos podrían persistir en un nivel alto durante 5 meses, con una disminución lenta en 2-3 años16. Sin embargo, la producción de anticuerpos no es la única forma de protección inmune; memoria B y células T también se defienden contra futuros encuentros con el virus, y poco se sabe hasta ahora sobre su papel en la infección SARS-CoV-2. Para obtener una respuesta clara sobre la inmunidad, los investigadores tendrán que seguir a un gran número de personas durante mucho tiempo, dice Michael Osterholm, director del Centro de Investigación y Política de Enfermedades Infecciosas (CIDRAP) de la Universidad de Minnesota, Minneapolis. «Vamos a tener que esperar.»
Si las infecciones continúan aumentando rápidamente sin una vacuna o inmunidad duradera, «veremos una circulación regular y extensa del virus», dice Grad. En ese caso, el virus se volvería endémico, dice Pulliam. «Eso sería muy doloroso.» Y no es inimaginable: la malaria, una enfermedad prevenible y tratable, mata a más de 400.000 personas cada año. «Estos peores escenarios están ocurriendo en muchos países con enfermedades prevenibles, causando enormes pérdidas de vidas ya», dice Bhatt.
Si el virus induce inmunidad a corto plazo —similar a otros dos coronavirus humanos, OC43 y HKU1, para los que la inmunidad dura unas 40 semanas—, entonces las personas pueden volver afectarse y podría haber brotes anuales, sugiere el equipo de Harvard. Un informe complementario del CIDRAP17, sobre la base de las tendencias de ocho pandemias mundiales de gripe, apunta a una actividad significativa de COVID-19 durante al menos los próximos 18-24 meses, ya sea en una serie de picos y valles que disminuyen gradualmente, o como una «combustión lenta» de transmisión continua sin un patrón de onda clara. Sin embargo, estos escenarios siguen siendo sólo conjeturas, porque esta pandemia no ha seguido hasta ahora el patrón de gripe pandémica, dice Osterholm. «Estamos en una pandemia de coronavirus para la que no tenemos precedentes».La creciente evidencia sugiere que el coronavirus está en el aire, pero los consejos de salud no se han puesto al día
Otra posibilidad es que la inmunidad al SARS-CoV-2 sea permanente. En ese caso, incluso sin una vacuna, es posible que después de un brote mundial, el virus podría quemarse y desaparecer en 2021. Sin embargo, si la inmunidad es moderada, dura unos dos años, entonces podría parecer como si el virus hubiera desaparecido, pero podría volver a aumentar ya en 2024, encontró el equipo de Harvard.
Sin embargo, esta previsión no tiene en cuenta el desarrollo de vacunas eficaces. Es poco probable que nunca haya una vacuna, dada la gran cantidad de esfuerzo y dinero que se derrama en el campo y el hecho de que algunos candidatos ya están siendo probados en humanos, dice Velasco-Hernández. La Organización Mundial de la Salud enumera 26 vacunas COVID-19 actualmente en ensayos en humanos, 12 de ellas en ensayos de fase II y seis en fase III. Incluso una vacuna que proporciona protección incompleta ayudaría reduciendo la gravedad de la enfermedad y evitando la hospitalización, dice Wu. Aun así, tomará meses fabricar y distribuir una vacuna exitosa.
El mundo no se verá afectado por igual por el COVID-19. Las regiones con poblaciones más antiguas podrían ver desproporcionalmente más casos en etapas posteriores de la epidemia, dice Eggo; un modelo matemático de su equipo, publicado en junio18 y sobre la base de datos de seis países, sugiere que la susceptibilidad a la infección en niños y personas menores de 20 años es aproximadamente la mitad que la de los adultos mayores.
Hay una cosa que cada país, ciudad y comunidad tocado por la pandemia tiene en común. «Hay tanto que todavía no sabemos sobre este virus», dice Pulliam. «Hasta que no tengamos mejores datos, vamos a tener mucha incertidumbre».