La inclusión de este tema en el blog ocurre por varias razones: la importancia que los programas de salud materno infantil tengan funcionamiento con continuidad y longitudinalidad de cuidados, que se incluya la atención integrada con los determinantes sociales de las mujeres, desde la planificación familiar hasta los primeros años de vida del niño. Fundamentalmente en Argentina detectar hipertensión arterial previa, pero también tuberculosis, hiv y sífilis en la madre, desde lo organizativo y la gestión sanitaria nominalizar, referenciar para cumplir con las visitas obstétricas durante el embarazo y con todos los estudios necesarios para su seguimiento,.La hipertensión en el embarazo es un desafío importante en la práctica prenatal debido a su impacto en los resultados obstétricos y fetales. La hipertensión juega un papel importante en hasta el 15 % de las complicaciones durante el embarazo y el período posparto. Los trastornos hipertensivos del embarazo abarcan la hipertensión preexistente (o crónica), la hipertensión gestacional, la preeclampsia y la eclampsia; representan una prevalencia estimada de 5% a 10% en mujeres pertenecientes al grupo de edad reproductiva. Estos factores son un contribuyente significativo a la morbilidad y mortalidad materna y perinatal y representan 30,000 muertes maternas anualmente a nivel mundial y 10 % a 15% de las muertes maternas en países de ingresos bajos y medianos.
Hypertension in Pregnancy: Diagnosis, Blood Pressure Goals, and Pharmacotherapy: A Scientific Statement From the American Heart Association
Vesna D Garovic, Ralf Dechend, Thomas Easterling, S Ananth Karumanchi, Suzanne McMurtry Baird, Laura A Magee, Sarosh Rana, Jane V Vermunt, Phyllis August,
Los trastornos hipertensivos del embarazo (HDP) siguen siendo una de las principales causas de morbilidad y mortalidad materna y fetal relacionadas con el embarazo en todo el mundo. Las mujeres afectadas también tienen un mayor riesgo de enfermedad cardiovascular en el futuro, independientemente de los riesgos tradicionales de enfermedad cardiovascular. A pesar de los riesgos de enfermedades cardiovasculares inmediatos y a largo plazo, las recomendaciones para el diagnóstico y el tratamiento de la HDP en los Estados Unidos han cambiado poco o nada en las últimas décadas, a diferencia de las pautas de hipertensión para la población general. Las razones de este enfoque incluyen la cuestión del beneficio de la normalización del tratamiento de la presión arterial para mujeres embarazadas, junto con preocupaciones teóricas sobre el bienestar fetal a partir de una reducción en la perfusión uteroplacentaria y la exposición en el útero a medicamentos antihipertensivos.
Este informe se basa en una revisión de la literatura actual e incluye cambios fisiológicos normales en el embarazo que pueden afectar la presentación clínica de HDP; Epidemiología del HDP y las secuelas inmediatas y a largo plazo del HDP; la fisiopatología de la preeclampsia, un HDP comúnmente asociado con proteinuria y cada vez más reconocido como una enfermedad heterogénea con diferentes fenotipos clínicos y probablemente distintos mecanismos patológicos; una descripción crítica de las pautas HDP nacionales e internacionales actuales; evidencia emergente de que la reducción de los objetivos del tratamiento de la presión arterial en el embarazo puede reducir la hipertensión materna severa sin aumentar el riesgo de pérdida del embarazo, atención neonatal de alto nivel o complicaciones maternas generales; y la morbilidad cada vez más reconocida asociada con la hipertensión/preeclampsia posparto.
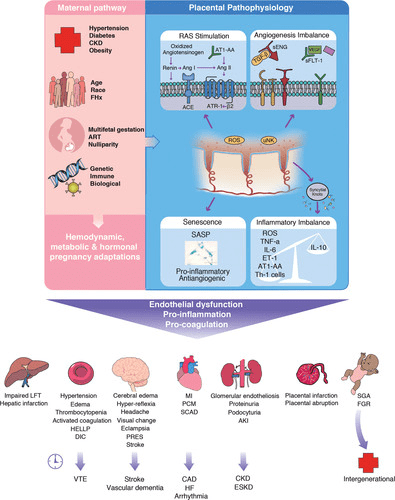
Patogenia de la HDP: las comorbilidades maternas preexistentes, las características no modificables de la paciente, los antecedentes reproductivos y los factores genéticos e inmunes aumentan el riesgo de desarrollar un trastorno hipertensivo del embarazo (HDP). Los mecanismos moleculares y fisiopatológicos de la preeclampsia se desconocen en gran medida, pero es probable que la causa sea una combinación y una interacción entre factores de las vías materna y placentaria.61 Las contribuciones variables de las vías fisiopatológicas subyacentes de la madre y la placenta dan como resultado los fenotipos heterogéneos de la HDP. . El daño y la disfunción endovascular generalizados asociados pueden ser duraderos con un posible efecto intergeneracional.
Tradicionalmente, la incidencia de HDP se informó por embarazo para ayudar a la predicción de las complicaciones relacionadas con el embarazo (tanto maternas como fetales) en un entorno clínico obstétrico (Tabla 1). Sin embargo, la incidencia poblacional de HDP expresada por embarazo (7,5%) subestima el número de mujeres afectadas por esta afección durante sus años reproductivos (15,3%). 20 La incidencia por mujer en lugar de por embarazo proporciona una mejor evaluación del número de mujeres en riesgo de eczimas futuras sobre la base de sus historias reproductivas30, incluyendo el desarrollo de diabetes e hipertensión20,21 (Tabla 2).
Está bien aceptado que la hipertensión se desarrolla significativamente con más frecuencia después de la HDP, pero los estudios indican que la hipertensión también se desarrolla más rápido en mujeres con HDP y se diagnostica hasta 10 años antes en comparación con las mujeres con embarazos normotensivos20,26,44–46, aunque el momento preciso requiere un examen más detallado. La aparición temprana de factores de riesgo cardiometabólicos y eventos de ECV22,31,44 , así como mayores tasas de enfermedades crónicas acumuladas y multimorbilidad20, apoya la tesis del envejecimiento acelerado entre las mujeres que tienen antecedentes de HDP. 20,21,47
FISIOPATOLOGÍA DE LA HDP
Cambios hemodinámicos en el embarazo normal y la preeclampsia
La resistencia vascular sistémica disminuye mientras que el volumen plasmático y el gasto cardíaco aumentan durante el embarazo. Existe una disminución fisiológica de la PA, a menudo detectable antes del final del primer trimestre 48,49, atribuible a la vasodilatación. 50 Metanálisis y estudios longitudinales de alta calidad encontraron que, en comparación con la PA a las 10 o 12 semanas, la caída de la PA durante el segundo trimestre fue en promedio de 1 a 2 mm Hg. 51–53 Existe una amplia variabilidad interindividual, y las trayectorias de la PA probablemente se relacionan con factores de salud materna preexistentes 53, como la hipertensión crónica, y requieren una mayor aclaración. El flujo sanguíneo renal y la tasa de filtración glomerular aumentan en un 50% en el embarazo normal, pero son ≈30% más bajos en las mujeres con preeclampsia como resultado de las disminuciones en el flujo sanguíneo renal y el coeficiente de ultrafiltración, atribuible a la endoteliosis en el lecho capilar glomerular. 54 El volumen plasmático aumenta en el embarazo normal, y estudios anteriores han sugerido que puede disminuir en mujeres con preeclampsia. 55 Sin embargo, múltiples estudios longitudinales y transversales en mujeres preeclámpticas han demostrado que la actividad renina plasmática suprimida, la presión arterial alta, la disminución de la tasa de filtración glomerular y el desarrollo frecuente de edema son más consistentes con una circulación vaso constraida sobrecargada que con una verdadera hipovolemia y subllenado. 56
Los cambios cardiometabólicos en el embarazo normal son más pronunciados en las mujeres que desarrollan preeclampsia e incluyen aumento de la resistencia a la insulina, colesterol total, triglicéridos, colesterol de lipoproteínas de alta densidad y colesterol de lipoproteínas de baja densidad. 57
La hipercoagulabilidad, una característica del embarazo normal, puede ser exagerada en la preeclampsia y es causada por el aumento de la generación de trombina, fibrinógeno y resistencia a la proteína C activada y reducción de la proteína S y la fibrinólisis. 58
formación anormal de la placenta y patogénesis del síndrome de preeclampsia materna
El diámetro de las arterias espirales uterinas aumenta enormemente durante el embarazo normal como resultado de la remodelación del endotelio y el músculo liso vascular, estimulado por la liberación de proteasas del trofoblasto endovascular y las células asesinas naturales uterinas. 59 El fracaso de la remodelación de la arteria espiral (es decir, la retención del músculo liso) es una característica de la preeclampsia 60,61 y conduce a una disminución de la perfusión uteroplacentaria, demostrada por estudios no invasivos de flujo sanguíneo y perfusión mediante ultrasonido Doppler o resonancia magnética (Figura). 61
Figura. Patogenia de la HDP. Las comorbilidades maternas preexistentes, las características no modificables del paciente, los antecedentes reproductivos y los factores genéticos e inmunológicos aumentan el riesgo de desarrollar un trastorno hipertensivo del embarazo (HDP). Los mecanismos moleculares y fisiopatológicos de la preeclampsia son en gran parte desconocidos, pero la causa es probablemente una combinación e interacción entre factores de las vías materna y placentaria. 61 Las contribuciones variables de las vías fisiopatológicas maternas y placentarias subyacentes dan lugar a los fenotipos heterogéneos de la HDP. El daño endovascular generalizado asociado y la disfunción pueden ser duraderos con un posible efecto intergeneracional. En la podocisturia, la pérdida urinaria de podocitos (células epiteliales glomerulares) en mujeres preeclámpticas contribuye al desarrollo de proteinuria y se ha documentado tanto antes como en el momento del diagnóstico de preeclampsia. 62 La senescencia es un mecanismo irreversible de detención del ciclo celular que conduce a un deterioro metabólico y funcional sistemático y puede desempeñar un papel en la angiogénesis deteriorada en la preeclampsia. 63 ACE indica enzima convertidora de angiotensina; IRA: lesión renal aguda; Ang, angiotensina; AT1-AA, autoanticuerpos del receptor 1 de angiotensina II; ATR1, receptor de angiotensina II tipo 1; CAD: enfermedad de las arterias coronarias; ERC: enfermedad renal crónica; CO: gasto cardíaco; CID: coagulación intravascular diseminada; ESKD: enfermedad renal en etapa terminal; ET-1, endotelina-1; FGR: restricción del crecimiento fetal; TFG: tasa de filtración glomerular; IC: insuficiencia cardíaca; IL, interleucina; IM: infarto de miocardio; PCM: miocardiopatía periparto; PlGF: factor de crecimiento placentario; PRES: síndrome de encefalopatía posterior reversible; RAS: sistema de renina angiotensina; ROS: especies reactivas de oxígeno; SASP: fenotipo secretor asociado a la senescencia; SCAD: disección espontánea de la arteria coronaria; sENG: endoglina soluble; sFlt1, tirosina quinasa 1 soluble similar a fms; SGA, pequeño para la edad gestacional; Th-1, célula auxiliar T tipo 1; TNF-α, factor de necrosis tumoral-α; TPR: resistencia periférica total; uNK, célula asesina natural uterina; VEGF: factor de crecimiento endotelial vascular; y TEV, tromboembolismo venoso.
La patología placentaria atribuible a las consecuencias reológicas incluye cambios arquitectónicos vellosos causados por chorros turbulentos que ingresan al espacio intervelloso a velocidades de 1 a 2 m / s (10-20 veces lo normal), causando la ruptura de las vellosidades de anclaje y la formación de lesiones quísticas ecogénicas que son visibles por ultrasonido. 64 Además, la retención del músculo liso vascular preserva la capacidad de vasoconstricción espontánea y la lesión por isquemia-reperfusión, que puede provocar estrés oxidativo.
Las alteraciones en los factores angiogénicos se reconocen como una consecuencia probable de la placentación anormal que ocurre en el embarazo temprano. El aumento de la tirosina quinasa 1 soluble circulante, un factor antiangiogénico de origen placentario, conduce a la neutralización y disminución de factores proangiogénicos como el factor de crecimiento placentario y el factor de crecimiento endotelial vascular, que luego contribuyen a la hipertensión y glomerulopatía características del síndrome materno. 61 Las mediciones de biomarcadores angiogénicos se han incorporado a la estratificación del riesgo en varios ensayos terapéuticos innovadores para la prevención de la preeclampsia65,66, pero no se utilizan de forma rutinaria para guiar la atención clínica en la mayoría de los países, incluido Estados Unidos. Un aumento de la relación entre la tirosina quinasa 1 soluble y el factor de crecimiento placentario puede ser particularmente pronunciada en mujeres con preeclampsia temprana (<34 semanas gestacionales), grave, que ha sido designada por algunos como preeclampsia placentaria67 debido a la asociación entre la isquemia placentaria y los resultados fetales adversos (restricción del crecimiento fetal en particular). La preeclampsia que ocurre más adelante en el embarazo, etiquetada como preeclampsia materna por algunos, se ha asociado con una disfunción vascular materna más pronunciada antes del embarazo (secundaria a hipertensión, diabetes u obesidad), patología placentaria menos pronunciada y menos complicaciones fetales. En la preeclampsia materna, el embarazo actúa como una prueba de esfuerzo fisiológico que exacerba la disfunción endotelial preexistente. Esto subraya la heterogeneidad de la HDP, por lo que los extremos de los subtipos clínicos (temprano versus tardío, leve versus grave y presencia o ausencia de restricción del crecimiento fetal) pueden reflejar mecanismos subyacentes distintos. 67 La discriminación aguda entre la preeclampsia materna y placentaria es demasiado simplista y artificial porque es probable que ambos procesos desempeñen un papel, pero con contribuciones variables. Independientemente del subtipo clínico, el diagnóstico y el tratamiento de la hipertensión siguen siendo un pilar de la prevención de las complicaciones maternas inmediatas y la lesión cardiovascular permanente, junto con la prevención de las convulsiones con sulfato de magnesio.
PREVENCIÓN DE LA PREECLAMPSIA Y RESULTADOS MATERNOS Y FETALES ADVERSOS
La salud previa a la concepción y su impacto tanto en los resultados del embarazo como en la salud futura han ganado atención. 68 Los cambios en el estilo de vida antes y durante el embarazo pueden mejorar los riesgos maternos y fetales. Un metanálisis de 44 ensayos controlados aleatorios informó que las intervenciones dietéticas reducen el aumento de peso gestacional materno y mejoran los resultados del embarazo. 69 El ejercicio puede reducir la hipertensión gestacional y el riesgo de preeclampsia en ≈30 y 40%, respectivamente. 70,71 La primera guía canadiense para la actividad física durante todo el embarazo publicada en 2019 recomienda que todas las mujeres sin contraindicación deben ser físicamente activas durante el embarazo. 72 La aspirina en dosis bajas, a partir de las semanas 12 y 16 de gestación, reduce el riesgo de preeclampsia y los resultados adversos relacionados en un 10% a 20% en mujeres con mayor riesgo (Tabla 3). 97,99–101 El ACOG recomienda la aspirina diaria en dosis bajas para las mujeres con antecedentes de preeclampsia de inicio temprano y parto prematuro o para las mujeres con embarazo >1 complicado por preeclampsia. 97
Tabla 3. Factores de riesgo para la preeclampsia (vista de tabla)
| Factores de riesgo | Estimación del efecto (IC del 95%) |
| Alto* | |
| Preeclampsia previa | RR, 8,4 (7,1–9,9)73 |
| Hipertensión crónica en estadio 2 † (≥140/90 mm Hg) | RR, 5,1 (4,0–6,5)73 |
| Diabetes pregestacional | RR, 3,7 (3,1–4,3)73 |
| Embarazo multifetal | RR, 2,9 (2,6–3,1)73 |
| Síndrome antifosfolípido | RR, 2,8 (1,8–4,3)73 |
| Lupus eritematoso sistémico | RR, 2,5 (1,0–6,3)73 |
| Enfermedad renal crónica | OR, 10,4 (6,3–17,1)74 |
| Moderado* | |
| Edad materna >35 años | RR, 1,2 (1,1–1,3)73 |
| IMC antes del embarazo >30 kg/m2 | aOR, 3.7 (3.5–3.9)75RR , 2.8 (2.6–3.1)73 |
| Antecedentes familiares (pariente de primer grado) | RR, 2,9 (1,7–4,9)76 |
| Raza (Negro) | aHR, 1,6 (1,5–1,6)77HR , 2,2 (1,9–2,6), inicio temprano78HR , 1,3 (1,2–1,4), inicio tardío78 |
| Bajo nivel socioeconómico | aOR, 4,91 (1,9–12,5)79 |
| Nuliparidad | RR, 2,1 (1,9–2,4)73 |
| Antecedentes de resultado adverso del embarazo: | |
| Mortinato | RR, 2,4 (1,7–3,4)73 |
| Desprendimiento de placenta | RR, 2,0 (1,4–2,7)73 |
| Otro | |
| Hipertensión crónica (130–134/80–84 mm Hg) | aOR, 2,2 (1,9–2,5), leve80aOR , 2,7 (2,0–3,5), grave80 |
| Hipertensión crónica (135–139/85–90 mm Hg) | aOR, 2,7 (2,3–3,2), leve80aOR , 3,8 (2,8–5,1), grave80 |
| Hipertensión severa | OR, 6.1 (4.4–8.5)19 |
| Hipertensión de bata blanca | RR, 2,4 (1,2–4,8)81 |
| IMC previo al embarazo >25 kg/m2 | RR, 2,1 (2,0–2,2)73 |
| Resistencia a la insulina >centil 75 | aOR, 1,9 (1,1–3,2)82 |
| Diabetes gestacional | aOR, 1,6 (1,4–1,9)83 |
| Lesión renal aguda recuperada | aOR, 2,9 (1,9–4,4)84 |
| Hipertiroidismo | aOR, 1,8 (1,1–2,9)85 |
| Lunar hidatidiforme | OR, 10.1 (3.4–30.0)86 |
| Feto con trisomía 13 | Incidencia con 24%–44% vs sin 2%–8%87 |
| Susceptibilidad genética88,89 | |
| Tecnología de reproducción asistida | RR, 1,8 (1,6–2,1)73 |
| Donación de ovocitos | OR, 4.3 (3.1–6.1)90 |
| Nueva paternidad | OR, 2.3 (1.2–4.4)91 |
| Intervalo de embarazo >4 y | OR, 1.1 (1.0–1.2), preeclampsia recurrente92OR , 2.1 (1.3–3.3)91 |
| Migraña | OR, 2.1 (1.5–2.9)93 |
ACOG indica Colegio Americano de Obstetras y Ginecólogos; aHR: razón de riesgo ajustada; aOR, odds ratio ajustado; IMC, índice de masa corporal; HR, razón de riesgo; O, odds ratio; y RR, riesgo relativo.
Otros factores de riesgo se basan en un número emergente de factores que pueden aumentar el riesgo de preeclampsia. La cohabitación de >12 meses94 y el tabaquismo95,96 tienen una asociación inversa con el riesgo de preeclampsia. Todas las estimaciones no se ajustan a menos que se especifique como aHR/aOR. Diferentes estudios se han ajustado para diferentes variables; para más detalles, consulte las referencias originales. Los grupos de comparación son mujeres sin el factor de riesgo de interés.
La clasificación de los factores de riesgo como altos o moderados se basa en las recomendaciones de ACOG para la terapia con aspirina para prevenir la preeclampsia. La terapia está indicada cuando ≥1 factores de riesgo altos o moderados ≥2 están presentes. 97,98
Basado en las Guías de Práctica Clínica de Hipertensión de 2017. 6
La dosis óptima de aspirina no se ha probado formalmente, y la mayoría de los ensayos utilizan de 81 a 150 mg diarios. 100 Los resultados prometedores de estudios experimentales y un ensayo piloto de pravastatina102,103 deben ser vistos críticamente debido a las preocupaciones relacionadas con la seguridad fetal. La evidencia experimental sugiere que la metformina puede prevenir la preeclampsia al reducir la tirosina quinasa 1 soluble similar a fms y la secreción de endoglina soluble del tejido endotelial primario y a través de mecanismos senomorfos. 63,104,105 Los estudios clínicos han indicado que la metformina puede reducir las probabilidades de hipertensión gestacional en mujeres con diabetes gestacional y que puede prevenir la preeclampsia. 106
MEDICIÓN DE LA PA EN EL EMBARAZO
La medición precisa de la PA es crucial para clasificar la hipertensión e iniciar el tratamiento, independientemente del estado del embarazo. Debido a que los esfigmomanómetros de mercurio están menos disponibles, los dispositivos aneroides se usan comúnmente, aunque requieren calibración y son menos precisos. Se han validado varios dispositivos automatizados oscilométricos en mujeres embarazadas, incluidas aquellas con hipertensión gestacional y preeclampsia. 107
Aunque la mayoría de las guías actuales recomiendan el manejo de la hipertensión basada en la PA en el consultorio en el embarazo, para la población general, las mediciones de la PA fuera de la oficina son ampliamente respaldadas como predictores más precisos y mejores de la morbilidad y mortalidad cardiovascular. 6,108 Aunque varios estudios informan los niveles de PA durante el embarazo utilizando la PA automedida o el monitoreo ambulatorio de la PA, los datos actuales que describen los puntos de corte apropiados fuera de la oficina para el diagnóstico de HDP son limitados. 109 La ACOG y la Sociedad Internacional para el Estudio de la Hipertensión en el Embarazo recomiendan el uso de la PA automedida en mujeres con hipertensión crónica o gestacional, particularmente cuando no están controladas. 1.110 La información disponible no demuestra una diferencia sistemática entre las automediciones y las mediciones de la PA en el consultorio en el embarazo, lo que sugiere que los umbrales adecuados de tratamiento y diagnóstico para la automonitorización durante el embarazo pueden ser equivalentes a los umbrales clínicos estándar; sin embargo, se necesita información adicional sobre la metodología adecuada y la validación de los dispositivos.
Hipertensión no sostenida
La hipertensión de bata blanca se reporta en el 25% de la población adulta no embarazada. Su prevalencia en el embarazo es menos segura, oscilando entre el 4% y el 30%. 2 Según las mediciones de PA de 24 horas, el 32% de las mujeres con hipertensión tenían hipertensión de bata blanca, pero solo el 8% fueron diagnosticadas como tales. 111 Un metanálisis de estudios que abordaron la hipertensión de bata blanca informó un aumento de los riesgos de preeclampsia y resultados fetales adversos en comparación con las mujeres con normotensión. Los riesgos fueron menores en comparación con las mujeres con hipertensión crónica o gestacional sostenida. 81 La frecuencia y la importancia clínica de la hipertensión enmascarada en el embarazo no se han estudiado ampliamente. Cualquier categoría de elevación de la PA no sostenida en el embarazo puede progresar a hipertensión sostenida y requiere seguimiento. La PA automedida es importante para diagnosticar las elevaciones de la PA no sostenidas, incluida la hipertensión enmascarada y la hipertensión de bata blanca, que ocurren antes de las 20 semanas de gestación. Para fines clínicos, la definición de hipertensión en el embarazo requiere 2 mediciones de PA elevadas con 4 horas de diferencia (Tabla S1).
Variación de la PA
En la población no embarazada, la asociación entre la variación de la PA, independiente de la PA basal, y el riesgo de ECV es mixta, aunque una mayor variabilidad se asocia de manera más convincente con un mayor riesgo de accidente cerebrovascular. 112–118 Los pequeños estudios limitados de la PA gestacional a corto plazo y de visita a visita sugieren que una mayor variación se asocia con resultados maternos y perinatales adversos119,120, pero la evidencia actualmente no es concluyente, y es necesario consenso sobre la metodología para la medición de la variabilidad de la PA en el embarazo.
Los BP y centiles estándar específicos de la edad gestacional pueden ayudar en la interpretación clínica de los cambios en la PA de los niveles esperados. Se han notificado 53.120 referencias de PA gestacional específicas de la población representativas a nivel nacional en China y el Reino Unido. Se necesitan 49,51 estudios que aborden la asociación de los cambios en la PA en relación con los estándares de PA saludables con los resultados maternos y perinatales.
Hipertensión secundaria
La mayoría (≈90%) mujeres con hipertensión crónica tienen hipertensión primaria. La hipertensión secundaria puede ocurrir en una pequeña proporción de mujeres y se asocia con peores resultados maternos y fetales. Se debe considerar si la edad materna es de <35 años, la hipertensión es grave o resistente, no hay antecedentes familiares de hipertensión o hay características de laboratorio sugestivas como hipopotasemia, creatinina elevada o albuminuria al principio del embarazo (Tabla S3). 121.122 Por último, la prevalencia de la obesidad en mujeres en edad reproductiva ha aumentado en los últimos años, y la apnea obstructiva del sueño puede desempeñar un papel cada vez mayor en la hipertensión secundaria entre las mujeres embarazadas. 123,124 Debido a que no existen pautas específicas del embarazo para el tratamiento de la apnea obstructiva del sueño, las mujeres embarazadas con apnea del sueño deben ser tratadas simultáneamente con un especialista en medicina del sueño para la aplicación de los métodos diagnósticos y terapéuticos disponibles, dependiendo de la etapa del embarazo.
Hipertensión posparto y preeclampsia posparto
La hipertensión posparto y la preeclampsia posparto no se incluyen específicamente en la clasificación de la HDP, pero existe una creciente conciencia de su importancia, como se documenta en el resumen ejecutivo de ACOG de 2013 que implementó cambios en la práctica clínica a través de un monitoreo y visitas posparto más cercanos. 125 Estas entidades son particularmente importantes por 2 razones. En primer lugar, ≈60% de todas las muertes maternas ocurren dentro del primer año después del parto, y la HDP sigue siendo una de las principales causas de mortalidad materna. 126 En segundo lugar, la hipertensión posparto ofrece la oportunidad de usar medicamentos y alcanzar los objetivos de pa sin limitaciones relacionadas con sus posibles impactos negativos en el feto. La prevalencia de hipertensión posparto puede ser tan alta como 8% en mujeres sin hipertensión antes del parto (seguidas 48 horas después del parto y hasta 6 semanas después del parto) y hasta 50% en mujeres con antecedentes de preeclampsia 6 a 12 semanas después del parto. 127,128 La distinción entre el agravamiento posparto de la HDP antes del parto y la preeclampsia posparto de novo (también llamada preeclampsia posparto de inicio tardío) no está clara. Se necesitan estudios de investigación adicionales que aborden los mecanismos subyacentes para aclarar el tratamiento adecuado y la necesidad de sulfato de magnesio para la prevención de las convulsiones. La duración varía de días a 3 meses, lo que contribuye a complicaciones maternas graves a corto plazo, como accidente cerebrovascular, convulsiones y miocardiopatía y desregulación metabólica, como resistencia a la insulina y aumento de peso. 127,128 La educación del paciente es una herramienta importante para el reconocimiento temprano de síntomas y signos. Los enfoques novedosos, como los programas de monitoreo remoto de la hipertensión, tienen el potencial de mejorar el cumplimiento y el diagnóstico temprano de la hipertensión posparto y la preeclampsia. 129
La tasa de elevación en la relación entre la tirosina quinasa 1/factor de crecimiento placentario soluble antes del parto es un predictor independiente de hipertensión que persiste después del parto. 130 Además, se ha demostrado que la disfunción endotelial asociada a la preeclampsia y la alteración de la autorregulación cerebrovascular persisten después del parto131 y pueden amplificar el riesgo de hipertensión posparto. Los líquidos intravenosos, la movilización de líquido extravascular y el uso de fármacos antiinflamatorios no esteroideos para la analgesia posparto pueden contribuir a su aparición. Un reciente ensayo clínico controlado aleatorio ha demostrado que el uso posparto de furosemida en mujeres con HDP se asoció con una reducción del 60% en la hipertensión persistente en el día 7 después del parto (riesgo relativo ajustado, 0,40). 132 Si estos hallazgos pueden implementarse en la clínica, existe una oportunidad significativa para reducir la morbilidad materna en el período posparto y evitar la hospitalización innecesaria. En individuos no embarazadas, hay abundante evidencia de que los medicamentos antiinflamatorios no esteroideos se asocian con aumentos clínicamente significativos en la PA. 133–135 Una reciente revisión sistemática y metanálisis que incluyó 5 ensayos controlados aleatorios y 5 cohortes retrospectivas concluyó que, en comparación con el paracetamol, los fármacos antiinflamatorios no esteroideos no se asociaron con un aumento de los BP hasta el alta (2-4 días después del parto). 136 Los autores consideraron que la calidad de la evidencia era baja debido al pequeño tamaño de la muestra, los resultados imprecisos y la corta duración del seguimiento. Se necesita investigación adicional para abordar el impacto de una mayor duración del uso de fármacos antiinflamatorios no esteroideos posparto en mujeres mayores con hipertensión crónica y factores de riesgo renales y cardiovasculares adicionales. 137.138
TRATAMIENTO DE LA HIPERTENSIÓN EN EL EMBARAZO
Objetivos actuales de la PA para pacientes embarazadas
Las recientes directrices del grupo de trabajo del Colegio Americano de Cardiología / AHA redujeron el umbral para el diagnóstico de hipertensión en pacientes no embarazadas a 130/80 mm Hg para la hipertensión en etapa 1 y a 140/90 mm Hg para la hipertensión en etapa 2, lo que resulta en un mayor número de individuos diagnosticados y tratados. 6 Existe evidencia sólida en la población general que demuestra un menor riesgo de ECV con el tratamiento a niveles más bajos. 7 De hecho, la mayoría de los eventos cardiovasculares ocurren en individuos con niveles de PA de 140 a 159/90 a 109 mm Hg. 139 Incluso los individuos más jóvenes con hipertensión demuestran remodelación vascular temprana y disfunción endotelial, particularmente en arterias y arteriolas más pequeñas, lo que conduce a la rigidez progresiva de los vasos sanguíneos más grandes y daño a los órganos si la hipertensión no se trata. 140.141 Para toda la HDP, la hipertensión se define internacionalmente como una PA ≥140/90 mm Hg, aunque los umbrales y objetivos del tratamiento varían (Tabla 4).
Tabla 4. Resumen y características clave de las directrices publicadas para el diagnóstico y tratamiento de la HDP (vista de tabla)
| Directriz | Hipertensión en el diagnóstico del embarazo* | Umbral de tratamiento, mm Hg | Objetivo del tratamiento, mm Hg | Continuación de la terapia antihipertensiva | |
| ACOG | 201312019220203 | ≥160/105 con diagnóstico de hipertensión crónica1≥160/110 si es hipertensión aguda3/crónica2† | 120–159/80–1051120–159/80–109 si es crónico2† | Guiado por una discusión informada con mujeres | |
| Organización Mundial de la Salud | 20181422020143 | No definido | No especificado‡ | Por encima de los límites inferiores de lo normal143 | No especificado |
| Instituto Nacional para la Excelencia en Salud y Atención | 2019144 | ≥140/90 | ≤135/85 | Continuar el tratamiento a menos que <110/70 mm Hg o hipotensión sintomática | |
| Sociedad de Obstetras y Ginecólogos, Canadá | 20181452020146 | ≥140/90145.146 | DBP, 85145,146<140/90+comorbilidades145 | No especificado | |
| Sociedad Internacional para el Estudio de la Hipertensión en el Embarazo | 2018110 | Además de la ausencia de características de preeclampsia | ≥140/90 en la oficina≥135/85 en casa | 110–140/85 | No especificado |
| Sociedad Europea de Cardiología | 2018147 | «Prenatalmente no clasificado» si la primera medida de PA >20 semanas de gestación | ≥150/95≥140/90+daño a los órganos finales/hipertensión gestacional | No especificado | Considerar la interrupción si pa 140–159/90–109 mm Hg+función renal normal |
| Sociedad de Medicina Obstétrica de Australia y Nueva Zelanda | 2014148 | ≥160/100≥140/90, opcional | Basado en la evaluación clínica | Considere la interrupción si la PA cae <20 semanas de gestación | |
| Directriz | Diagnóstico de preeclampsia§ | Preeclampsia superpuesta en el diagnóstico de hipertensión crónica§ | Umbral de tratamiento, mm Hg | Objetivo del tratamiento, mm Hg | |
| ACOG | Año 20192 | Hipertensión crónica + cambio repentino en los parámetros diagnósticos de la preeclampsia | ≥160/1102 | No especificado | |
| Instituto Nacional para la Excelencia en Salud y Atención | 2019144 | Los síntomas incluyen disfunción uteroplacentaria∥ | No especificado | ≥140/90 | ≤135/85 |
| Sociedad de Obstetras y Ginecólogos, Canadá | 20141452018149 | Los síntomas incluyen complicaciones graves ≥1 | ≥20 semanas de gestación + hipertensión resistente + proteinuria nueva o que empeora o ≥1 condiciones adversas o complicaciones graves de la preeclampsia | ≥140/90149 | DBP, 85149 |
| Sociedad Internacional para el Estudio de la Hipertensión en el Embarazo | 2018110 | Los síntomas incluyen disfunción uteroplacentaria‡ | Hipertensión esencial crónica + ≥1 signo de disfunción de órganos maternos consistente con preeclampsia, o proteinuria de nueva aparición en el contexto de un aumento de la PA | ≥140/90 | 110–140/85 |
| Sociedad Europea de Cardiología | 2018147 | Proteinuria necesaria, solo alta sospecha si hipertensión + bioquímica anormal / sintomática | Hipertensión <20 semanas de gestación +hipertensión gestacional superpuesta+proteinuria | ≥140/90 | No especificado |
| Sociedad de Medicina Obstétrica de Australia y Nueva Zelanda | 2014148 | Los síntomas incluyen restricción del crecimiento fetal | Hipertensión preexistente con proteinuria o características sistémicas ≥1 de la preeclampsia | 160/100140–160/90–100, opcional | Evaluación individual |
| Directriz | Gestión de riesgos de ECV en el futuro | ||||
| ACOG | 2019150 | Se recomienda la visita de seguimiento posparto (visita posparto temprana) con el profesional de atención primaria o el cardiólogo dentro de los 7-10 días posteriores al parto para las mujeres con trastornos hipertensivos | |||
| Instituto Nacional para la Excelencia en Salud y Atención | 2019144 | Derivación al médico de familia para la prevención de riesgos de ECV | |||
| Sociedad de Obstetras y Ginecólogos, Canadá | 2014145 | Todas las mujeres que han tenido HDP deben seguir una dieta y un estilo de vida saludables | |||
| Sociedad Internacional para el Estudio de la Hipertensión en el Embarazo | 2018110 | Seguimiento regular del médico general para monitorear la medición periódica de la PA + de los lípidos en ayunas y el azúcar en la sangre. Adoptar un estilo de vida saludable con el mantenimiento del peso ideal y el ejercicio aeróbico regular | |||
| Sociedad Europea de Cardiología | 2018147 | Examen anual de riesgo de ECV para médicos de atención primaria | |||
| Sociedad de Medicina Obstétrica de Australia y Nueva Zelanda | 2014148 | Aconsejar la optimización de los factores de riesgo de ECV |
ACOG indica Colegio Americano de Obstetras y Ginecólogos; PA, presión arterial; ECV: enfermedad cardiovascular; PAD: presión arterial diastólica; y HDP, trastornos hipertensivos del embarazo.
*
PA sistólica ≥140 mm Hg+DBP ≥90 mm Hg; hipertensión gestacional, >20 semanas de gestación +PA previamente normal; hipertensión crónica/preexistente, <20 semanas de gestación.
†
Las guías de ACOG establecen considerar un umbral de tratamiento más bajo para la hipertensión crónica si hay comorbilidades o insuficiencia renal y consultar con otras subespecialidades sobre los objetivos de PA del tratamiento antihipertensivo, aunque esto no se especifica en las recomendaciones. número arábigo
‡
Las recomendaciones de la Organización Mundial de la Salud establecen que «a las mujeres con hipertensión no grave durante el embarazo se les debe ofrecer tratamiento farmacológico antihipertensivo en el contexto de un seguimiento de la atención prenatal de buena calidad»143 y que «las mujeres con hipertensión grave durante el embarazo deben recibir tratamiento con medicamentos antihipertensivos». 142
§
Todas las guías requieren PA sistólica ≥140 mm Hg + DBP ≥90 mm Hg >20 semanas de gestación + proteinuria BP + ≥1 previamente normal / pruebas de función renal o hepática anormales o recuento de plaquetas / síntomas y signos consistentes con daño en los órganos finales de la preeclampsia.
∥
Disfunción uteroplacentaria: restricción del crecimiento fetal, análisis de forma de onda Doppler anormal de la arteria umbilical o muerte fetal.
Las recomendaciones de las guías publicadas que abordan el diagnóstico y el tratamiento de la HDP se resumen en la Tabla 4. Las diferencias entre las sociedades demuestran aún más la confusión en el campo, lo que probablemente contribuye a que no se avance. El ACOG recomienda la terapia antihipertensiva para mujeres con preeclampsia y una PA sistólica sostenida ≥160 mm Hg o PA diastólica ≥110 mm Hg y con hipertensión crónica a una PA sistólica ≥160 mm Hg o PA diastólica ≥110 mm Hg, con un objetivo de tratamiento de 120 a 160/80 a 110 mm Hg. 2 A nivel internacional, la mayoría de las sociedades de hipertensión respaldan un enfoque más agresivo para el tratamiento antihipertensivo, recomendando la terapia cuando la PA es ≥140/90 mm Hg. 110,142–144,149,151 Las dianas terapéuticas similares a la diana del Colegio Americano de Cardiología/AHA de 130/80 mm Hg6 son recomendadas por la Sociedad Internacional para el Estudio de la Hipertensión en el Embarazo,110 Hypertension Canada Guidelines,146,149 National Institute for Health and Care Excellence,144 y organización mundial de la salud. 143 Surge la siguiente pregunta: ¿Por qué los umbrales de PA de diagnóstico y tratamiento son más altos en los Estados Unidos en comparación con los recomendados para individuos no embarazadas y en comparación con la mayoría de las directrices internacionales que abordan la HDP?
La determinación del umbral óptimo de PA en el embarazo para el tratamiento antihipertensivo y las dianas terapéuticas requiere un equilibrio entre la prevención de las complicaciones hipertensivas maternas y la evitación de los riesgos fetales. Las directrices de los Estados Unidos (ACOG) están influenciadas por al menos 3 temas debatidos. En primer lugar, prevalece la perspectiva, basada en estudios pequeños, de que no hay beneficios mensurables inmediatos o a largo plazo para la salud del tratamiento más estricto de la PA durante la duración relativamente corta del embarazo (4-9 meses, dependiendo del tipo de HDP) en mujeres jóvenes sin otros riesgos de ECV. En segundo lugar, existe la preocupación de que la reducción de la PA materna pueda comprometer la circulación uteroplacentaria y afectar negativamente el bienestar y el crecimiento fetal. En tercer lugar, las opciones terapéuticas son limitadas debido a las preocupaciones sobre los posibles efectos adversos fetales, en particular las malformaciones de la exposición intrauterina a medicamentos antihipertensivos. Además, las discrepancias entre las directrices internacionales son un reflejo del contexto específico del país en el que se desarrollaron. Tal debate y las inconsistencias posteriores en las recomendaciones dificultan el progreso hacia el consenso para una gestión óptima del HDP a nivel internacional. Por ejemplo, las diferencias en los umbrales de PA para iniciar la terapia antihipertensiva hacen que la combinación de resultados de estudios observacionales de terapia antihipertensiva para el metanálisis sea más difícil.
Objetivos de LA PA para pacientes embarazadas: datos emergentes, limitaciones y controversias actuales
Hay varias razones de peso para considerar umbrales de PA más bajos. En primer lugar, un tratamiento más agresivo de la hipertensión en el embarazo previene el desarrollo de hipertensión severa, como lo demuestran tanto una revisión sistemática de ensayos aleatorizados152 como CHIPS (Estudio de Control de la Hipertensión en el Embarazo), en el que la PA promedio lograda por un control estricto fue de 133/85 mm Hg. 14 Aunque la comparación de un control menos estricto versus estricto no mostró ningún efecto sobre las tasas de preeclampsia, el primer grupo demostró un mayor riesgo de trombocitopenia y niveles elevados de enzimas hepáticas, marcadores de la gravedad de la enfermedad. Además, en este ensayo y en otros lugares, un control estricto puede haber disminuido el riesgo de parto prematuro. 153 Se ha cuestionado la importancia de la hipertensión severa como resultado19, aunque los análisis exploratorios de los datos de CHIPS (ajustados por factores grupales y pronósticos asignados) mostraron que la hipertensión severa es un marcador sustituto de los resultados maternos y perinatales adversos, independientemente y similar en magnitud a la preeclampsia. 14,19 Esto es especialmente relevante en poblaciones de alto riesgo como las mujeres negras para quienes el riesgo de resultados adversos relacionados con la hipertensión es alto. 154 Un estudio de mujeres negras con hipertensión crónica mostró que el uso de antihipertensivos antes de las 20 semanas de gestación y el logro de una PA <140/90 mm Hg se asociaron con una menor incidencia de preeclampsia superpuesta y parto prematuro <35 semanas en comparación con las mujeres con PA ≥140/90 mm Hg. 155 Además, los niveles de PA más bajos (<140/90 mm Hg) versus más altos (≥140/90 mm Hg) durante el embarazo se han asociado con tasas más bajas de preeclampsia, incluida la preeclampsia con características graves, y tasas más bajas de parto prematuro. 153 Las tasas más bajas de preeclampsia con el tratamiento de la hipertensión reportadas por estos estudios más recientes están en marcado contraste con la mayoría de los estudios anteriores que indican que el tratamiento de la hipertensión no previene la preeclampsia. Se desconoce si hay una diferencia entre las mujeres con hipertensión crónica (que fueron reclutadas preferentemente en estos 2 estudios que indican beneficio) y las que tienen hipertensión gestacional; la respuesta requerirá estudios prospectivos y con poder estadístico adecuado. Sobre la base de los resultados de estudios retrospectivos, incluyendo uno que muestra el beneficio de un control más estricto de la PA156 y otro que indica que la hipertensión maligna / no controlada en el estado no embarazada tiene cambios en el cerebro similares a los de la eclampsia,157 un gran ensayo controlado aleatorio, el Proyecto CHAP (Hipertensión Crónica y Embarazo), está a punto de completarse en los Estados Unidos (ClinicalTrials.gov identificador: NCT02299414). El proyecto CHAP está comparando los resultados entre las mujeres embarazadas con hipertensión crónica que reciben tratamiento antihipertensivo para mantener la PA <140/90 mm Hg con las mujeres que no reciben tratamiento a menos que la PA sea ≥160/105 mm Hg.
En segundo lugar, hay evidencia de que la fisiopatología de las manifestaciones neurológicas (dolores de cabeza, trastornos visuales, convulsiones) de la preeclampsia es similar a la del síndrome de leucoencefalopatía reversible posterior. 158 Las mujeres con preeclampsia pueden ser más susceptibles a resultados neurológicos graves, como hemorragia intracerebral a BP sistólicas más bajas (por ejemplo, 150-170 mm Hg)157 en comparación con los sujetos no embarazadas, lo que aumenta la posibilidad de que la reducción de la PA por debajo de los objetivos actuales (por ejemplo, <150/90 mm Hg) pueda prevenir estos resultados raros pero devastadores. 157
En tercer lugar, el tratamiento de la hipertensión no grave en el embarazo (por ejemplo, BP 140-155/90-109 mm Hg) puede permitir la prolongación del embarazo en mujeres sin otras características graves de preeclampsia que requerirían el parto.
Cuarto, las pautas de ACOG recomiendan suspender la terapia antihipertensiva para pacientes con preeclampsia a menos que la PA se acerque a 160/110 mm Hg. También recomiendan el parto urgente para mujeres con características graves de preeclampsia, que incluyen hipertensión incontrolable con PA ≥160/110 mm Hg, incluso para embarazos <34 semanas gestacionales, a menos que haya atención de alto nivel disponible en instalaciones con recursos adecuados de cuidados intensivos maternos y neonatales. 3.110.159 La reducción de los umbrales para el tratamiento puede permitir el control oportuno de la PA y evitar los partos apresurados que comúnmente conducen a la prematuridad y las complicaciones relacionadas.
En quinto lugar, la visión clásica de que las mujeres jóvenes con hipertensión sin otros factores de riesgo de ECV tienen un bajo riesgo de ECV a corto plazo por hipertensión no tratada durante la duración del embarazo se ve desafiada por las tendencias epidemiológicas y demográficas actuales hacia la edad avanzada en el primer embarazo y un mayor riesgo de ECV (subclínica o diagnosticada). 9,160–162 Esto también podría ser relevante entre las mujeres con embarazos múltiples, que pueden pasar varios años de sus vidas embarazadas o amamantando con hipertensión no controlada. Además, las técnicas modernas de fertilidad facilitan el embarazo en mujeres con afecciones preexistentes asociadas con un riesgo elevado de ECV (por ejemplo, diabetes, enfermedad renal crónica y síndrome de ovario poliquístico). La enfermedad renal crónica preexistente y la enfermedad cardíaca están presentes en el 3% y el 1% al 4% de los embarazos en los países de altos ingresos, respectivamente. 163 En consecuencia, varias directrices respaldan un tratamiento más agresivo en estas mujeres. 147.148
Finalmente, existe abundante evidencia de que las HDP se asocian con un mayor riesgo de complicaciones inmediatas y posparto (como enfermedad cardiovascular y cerebrovascular aguda)164 y futura enfermedad vascular materna (Tabla 2). No se sabe si un mejor manejo de la PA durante el embarazo conducirá a tasas más bajas de morbilidad relacionada con la hipertensión en el período posparto inmediato. Los factores de riesgo tradicionales de ECV (por ejemplo, obesidad, hipertensión, diabetes, hiperlipidemia) se asocian con un mayor riesgo de HDP73, pero las asociaciones entre HDP y futuras ECV, enfermedad renal y demencia vascular persisten, incluso después del ajuste por tales factores. 31,34,36 Se estima que aproximadamente dos tercios del riesgo de ECV asociado a hdP está mediado por factores de riesgo establecidos, y el resto probablemente se explica por una patogénesis específica de HDP. 21,29 Queda por demostrar si el tratamiento de la hipertensión no grave es beneficioso para prevenir la morbilidad a largo plazo más allá del embarazo y el puerperio. Además, se necesita evidencia para aclarar las preocupaciones acerca de la tendencia observada, aunque no estadísticamente significativa, hacia un mayor riesgo de edad pequeña para la gestación y una disminución del parto prematuro en mujeres con un control estricto versus menos estricto de la PA en CHIPS. 165 El posible riesgo de malformaciones fetales asociadas a fármacos, los efectos a largo plazo del neurodesarrollo en la descendencia166 y los efectos diferenciales sugeridos sobre estos resultados por clase antihipertensiva152,167 son áreas que requieren mayor investigación.
Dados los nuevos desarrollos en el campo de la hipertensión fuera del embarazo que respaldan objetivos de tratamiento de PA más bajos, junto con los datos emergentes de ensayos clínicos más grandes en el embarazo, este grupo de trabajo apoya la investigación continua para determinar si los niveles de PA similares a los recomendados fuera del embarazo para el inicio de la terapia y como objetivos terapéuticos son beneficiosos para la madre y seguros y beneficiosos para el feto. Mientras esperamos datos más concluyentes y ensayos que están a punto de completarse, respaldamos la toma de decisiones informada en asociación con el paciente sobre si tratar la hipertensión no grave durante el embarazo con objetivos similares a los recomendados en individuos no embarazadas. La personalización de la terapia, prestando especial atención a otros factores de riesgo relacionados con los resultados adversos relacionados con la hipertensión (como la enfermedad cardíaca o renal preexistente, la obesidad y la raza negra), es un enfoque racional.
Medicamentos antihipertensivos
La terapia antihipertensiva inicial está ampliamente establecida como monoterapia con un fármaco de primera línea aceptado: labetalol o metildopa. Algunos,1,110,142–144,147,149 pero no todas,148 sociedades apoyan el uso de nifedipino como terapia inicial. En países donde el labetalol no está disponible (por ejemplo, Alemania), se pueden considerar β bloqueadores alternativos como el metoprolol o el oxprenolol. Estas opciones terapéuticas se basan en pequeños ensayos individuales y son defendidas por guías de práctica clínica nacionales e internacionales. No hay pruebas claras de que un fármaco sea preferible a otro según una revisión sistemática de ensayos aleatorios para todos los tipos de hipertensión del embarazo considerados juntos, para todos los antihipertensivos considerados juntos o para los bloqueadores β (incluido el labetalol) considerados por separado. 152 Sin embargo, en un metanálisis de red separado, específicamente para el tratamiento de la hipertensión crónica, el atenolol se asoció con la restricción del crecimiento fetal168, especialmente cuando se administró durante más tiempo. 169 Estos datos entran en conflicto con algunos estudios observacionales que han asociado el tratamiento con β bloqueadores (incluido el labetalol) con un exceso de lactantes pequeños para la edad gestacional, aunque los autores no necesariamente ajustaron la indicación del tratamiento y la gravedad de la enfermedad materna. 170 Estos datos contradictorios subrayan la necesidad de más datos fetales y neonatales sobre la seguridad de los agentes antihipertensivos utilizados actualmente en el embarazo.
Numerosos ensayos clínicos han comparado varios antihipertensivos de acción corta en el contexto de la hipertensión aguda y grave en el embarazo. Los fármacos más comúnmente examinados son la hidralazina parenteral, el labetalol parenteral y la nifedipina oral (de acción corta, intermedia o larga). Una revisión Cochrane concluyó que estos fármacos eran comparables con respecto a la seguridad y la eficacia y recomendó que los profesionales eligieran sobre la base de la experiencia y la familiaridad con un fármaco en particular. 171 La mayoría de los casos de hipertensión severa pueden controlarse con éxito con estos fármacos utilizando dosis y protocolos recomendados por sociedades profesionales. 172 En los países de escasos recursos, un informe documentó el éxito del tratamiento de la hipertensión aguda grave con preparaciones orales de labetalol, nifedipino de acción intermedia y metildopa. 173 Los agentes adicionales que pueden considerarse para la hipertensión resistente, aunque no se han estudiado ampliamente, incluyen nicardipina, clonidina y furosemida. 174–176 En particular, los diuréticos, el pilar del tratamiento de la hipertensión en individuos no embarazadas, no se usan con frecuencia en mujeres embarazadas. Esta posición se basa principalmente en estudios anteriores que sugieren que las mujeres con preeclampsia tienen un volumen plasmático más bajo, lo que sugiere que los diuréticos pueden agravar aún más el agotamiento del volumen y promover la vasoconstricción reactiva. Sin embargo, estudios más antiguos demostraron su perfil de seguridad favorable en el embarazo,177 y las guías más recientes han reconocido que en mujeres con hipertensión crónica sensible a la sal o enfermedad renal crónica y una tasa de filtración glomerular reducida, los diuréticos pueden usarse de manera segura, aunque tal vez en dosis más bajas. 2 Estudios recientes demuestran que pueden ser particularmente eficaces en la hipertensión posparto. 132
Las limitaciones de los datos existentes sobre la seguridad de los antihipertensivos en el embarazo se destacan mediante una revisión sistemática de estudios que abordan la exposición en el útero a medicamentos antihipertensivos y los resultados fetales adversos. Sólo 5 de 47 estudios se consideraron de alta calidad, y pocos estudios informaron un aumento de las probabilidades de efectos adversos en las pacientes tratadas en comparación con las normotensas no tratadas, incluidas las malformaciones congénitas, y los efectos no se observaron de manera uniforme en diferentes estudios que utilizaron los mismos fármacos. 166 Además, se han notificado eventos adversos similares en mujeres no tratadas con hipertensión, lo que lleva a la conclusión de que la evidencia de teratogenicidad de la mayoría de los agentes antihipertensivos es débil. 178.179
Aunque la exposición a medicamentos en el primer trimestre plantea preocupación por las malformaciones estructurales (distintas de las atribuibles a la alteración física o vascular), el sistema nervioso central fetal se desarrolla a lo largo de la gestación y puede verse afectado por las exposiciones en cualquier momento. Sin embargo, no se pueden establecer conclusiones firmes acerca de los resultados a largo plazo de los niños dada la escasez de estudios relevantes de alta calidad. 166 No se han observado efectos adversos para el desarrollo neurológico de la metildopa180, nifedipino181 o atenolol182, aunque el atenolol debe usarse con precaución (ver arriba). Los datos del registro ajustados por covariables importantes fueron tranquilizadores acerca de los efectos de la preeclampsia en sí; solo se observó un efecto mínimo en los puntajes de las pruebas estandarizadas de matemáticas en niños de embarazos afectados a los 9, 12 y 15 años de edad. 183 Además, cuando se han utilizado sujetos de control con hipertensión no tratada o tratada, los niños de mujeres tratadas con labetalol y metildopa tenían puntuaciones de CI similares. 2,14,158,184,185 Pequeños ensayos clínicos y estudios observacionales sugieren que la amlodipina, la clonidina y los diuréticos tiazídicos probablemente también sean seguros en el embarazo. 177,186,187 También es ampliamente aceptado que todos los bloqueadores del sistema renina-angiotensina deben evitarse durante el embarazo,188 especialmente durante el segundo y tercer trimestre, cuando el bloqueo del sistema renina-angiotensina fetal interfiere claramente con el desarrollo y la función renal. Dados los datos subóptimos y con frecuencia contradictorios sobre la seguridad fetal después de la exposición a medicamentos antihipertensivos en el útero, se necesitan ensayos bien diseñados y cuidadosamente controlados, prestando atención a los resultados fetales y maternos a corto y largo plazo. Por último, los profesionales en el campo deben estar familiarizados con los servicios ofrecidos por la Organización de Especialistas en Información de Teratología. 189 La organización fue fundada en 1987 como una forma de conectar a los expertos en el campo de la investigación de defectos de nacimiento con el público en general. Proporciona información actualizada sobre los riesgos de los medicamentos durante el embarazo y la lactancia a pacientes, profesionales de la salud e investigadores en el campo de la teratología.
CRIBADO POSPARTO
Las guías internacionales, incluidas las de la ACOG, la Sociedad Internacional para el Estudio de la Hipertensión en el Embarazo, la Sociedad Europea de Cardiología y la AHA, enfatizan la necesidad de una detección posparto adecuada y el control de los factores de riesgo cardiovascular para las mujeres con antecedentes de preeclampsia. Sin embargo, la falta de estudios que demuestren la eficacia y la efectividad del asesoramiento y las intervenciones en mujeres anteriormente preeclámpticas impide el desarrollo de guías basadas en la evidencia. Las recomendaciones dadas por las diferentes guías son vagas e imprecisas (Tabla 4). Se necesitan ensayos aleatorios para evaluar los posibles beneficios cardiovasculares a largo plazo del inicio temprano de las estatinas, la aspirina o los bloqueadores del sistema de renina-angiotensina en mujeres con solo antecedentes de HDP como factor de riesgo. Las intervenciones en el estilo de vida que abordan la obesidad, la hipertensión y la dislipidemia son buenas prácticas clínicas. También se necesitan estudios que demuestren la eficacia de estas intervenciones en mujeres en edad reproductiva.
ENFOQUE DE EQUIPO MULTIDISCIPLINARIO
El manejo de la hipertensión en el embarazo requiere colaboraciones multidisciplinarias entre obstetras, especialistas en medicina materno fetal, neonatólogos, nefrólogos y especialistas en hipertensión, cardiólogos, anestesiólogos, farmacéuticos, enfermeras y parteras, todos los cuales contribuyen a proporcionar atención preconcepcional, antes del parto, periparto y posparto cohesiva y segura. En particular, las enfermeras y parteras en funciones de gestión de casos coordinan la atención y facilitan el acceso a recursos y servicios que mejoran los resultados de salud, como la atención prenatal grupal,190 evaluaciones de riesgo de vulnerabilidad económica y estrés crónico, ajustes de medicamentos, asesoramiento sobre el estilo de vida y educación del paciente. Durante el ingreso hospitalario, el reconocimiento de la enfermería del compromiso materno mediante el uso de puntajes de alerta temprana,191 paquetes de hipertensión y kits de herramientas garantiza una comunicación oportuna con un médico o enfermera de práctica avanzada y se ha demostrado que reduce la mortalidad materna por trastornos hipertensivos. 192
HIPERTENSIÓN EN EL EMBARAZO Y DISPARIDADES RACIALES
La mortalidad materna en los Estados Unidos se encuentra entre los países de altos ingresos más altos, con una tasa de mortalidad materna de 18 por cada 100 000 nacidos vivos. 193 Dentro de los Estados Unidos, las disparidades raciales en materia de salud materna son inaceptablemente grandes. La tasa de mortalidad materna estimada en 2016 para las mujeres blancas fue de 13 por cada 100 000 nacidos vivos, 30 para las mujeres indígenas americanas y nativas de Alaska, y 41 para las mujeres afroamericanas, similar a la de un país de ingresos medios-altos. 194 Además de que las mujeres negras, indoamericanas y nativas de Alaska tienen determinantes sociales de salud más pobres, el sesgo racial implícito está presente dentro del sistema de atención médica de los Estados Unidos, y el manejo de la morbilidad materna grave es consistentemente peor para estas mujeres. 195 HDP afectan desproporcionadamente a las mujeres negras, indoamericanas y nativas de Alaska,194,196,197 predominantemente debido a la mayor prevalencia general de factores de riesgo de ECV,198 pero también hay evidencia que sugiere que los factores biológicos (por ejemplo, variantes genéticas específicas) pueden aumentar el riesgo de preeclampsia para las mujeres negras. 199,200 Además, la morbilidad y mortalidad severa relacionada con la preeclampsia es mayor para las mujeres negras, mientras que para las mujeres hispanas, los resultados del embarazo tienden a ser mejores que los de las mujeres negras o blancas de riesgo similar. 201.202
Los estudios deben incluir un número suficiente de participantes de todos los grupos raciales, especialmente mujeres negras, para abordar las disparidades en la salud materna e informar las políticas y la práctica clínica. Respaldamos los estudios que abordan la prevención de los factores de riesgo compartidos para la HDP y las ECV y aquellos que tienen como objetivo mejorar los resultados prenatales y postnatales.
CONCLUSIÓN Y FUTURAS DIRECTIVAS
La evidencia sugiere que la terapia antihipertensiva para la hipertensión del embarazo de cualquier tipo reduce a la mitad la incidencia de hipertensión grave. Para algunos, si no muchos, esto es lo suficientemente convincente como para dictar un cambio en la práctica hacia un tratamiento más agresivo. Esto puede ser de particular importancia en comunidades de escasos recursos con menos experiencia y baja capacidad para responder a urgencias y emergencias hipertensivas. De los países de altos ingresos, Estados Unidos tiene una de las tasas más altas de mortalidad materna relacionada con la hipertensión12 y un aumento de la morbilidad y mortalidad materna por afecciones cardiovasculares y accidentes cerebrovasculares. 10,11 Un umbral de tratamiento más bajo que el propuesto actualmente por el ACOG tiene el potencial de disminuir las complicaciones graves de los órganos terminales hipertensivos. La opinión de que la hipertensión leve a moderada de corta duración durante el embarazo no es perjudicial para la madre puede ser abordada más a fondo por CHAP, un ensayo que ampliará las observaciones realizadas en ensayos anteriores de mujeres con hipertensión crónica que demostraron que la normalización de la PA con tratamiento antihipertensivo no afectó negativamente el crecimiento fetal o los resultados del desarrollo neurológico. A partir de los datos existentes, se alienta a los médicos a individualizar las decisiones de tratamiento, teniendo en cuenta otros factores de riesgo. Los ensayos clínicos futuros deben abordar preguntas sobre los umbrales óptimos de tratamiento de la PA y deben tener el poder estadístico adecuado para evaluar los efectos de diferentes objetivos de PA sobre los resultados maternos y fetales/neonatales. Cabe destacar que cuando la HDP se reclasificó utilizando el umbral de diagnóstico más bajo del Colegio Americano de Cardiología / AHA (PA sistólica ≥130 mm Hg o PA diastólica ≥80 mm Hg), los resultados indicaron que el uso del umbral de diagnóstico más bajo para la hipertensión en el embarazo puede identificar mejor a las mujeres en riesgo de desarrollar preeclampsia y los embarazos en riesgo de resultados fetales / neonatales adversos. 203
También se necesitan estudios para determinar niveles adecuados de control de la PA en el período posparto, dado que ya no hay reservas sobre el impacto del tratamiento de la PA en el feto, que se produce una morbilidad y mortalidad materna significativas durante este período de tiempo, y que la estancia hospitalaria posparto prolongada y los reingresos tienen un impacto significativo en los recursos de atención médica y las experiencias de parto.
El tratamiento de la hipertensión, la prevención de las convulsiones y el parto programado con una estrecha monitorización fetal son actualmente las principales opciones terapéuticas para las mujeres con preeclampsia. No se ha demostrado la superioridad de ninguno de los antihipertensivos ampliamente utilizados, y no se han probado las terapias combinadas. Aunque un enfoque de «el mismo medicamento para todos» es práctico en muchos entornos, un enfoque más personalizado basado en las preferencias del paciente, la edad, la raza, la frecuencia cardíaca, las variaciones de la PA medidas en el hogar o en la clínica, o evaluaciones hemodinámicas más detalladas pueden ser más efectivas para proteger a las mujeres de las complicaciones de los embarazos hipertensivos y las posibles consecuencias de las ECV posteriores al embarazo. Como la identificación y reducción oportuna y óptima del riesgo cardiovascular cruza especialidades, con mujeres en edad reproductiva siendo atendidas principalmente por especialistas en obstetricia y ginecología y solo más adelante en la vida por internistas y cardiólogos, se debe alentar una estrecha colaboración entre estas especialidades, según lo aconsejado por el aviso de AHA / ACOG. 204 La investigación en curso que aborda las vías causales tiene el potencial de identificar nuevos biomarcadores y nuevas terapias que se dirigen a los mecanismos fundamentales de la preeclampsia.
Por último, a nivel mundial, se necesita un consenso basado en la evidencia sobre los umbrales de diagnóstico y tratamiento (como ≥140/90 mm Hg), los objetivos (manteniéndolo <140/90 mm Hg), la evaluación del riesgo de ECV a largo plazo y la terminología de la HDP para facilitar la progresión en el campo y garantizar que todas las mujeres en todo el mundo reciban una atención óptima antes, durante y después del embarazo. Las directrices futuras deben evitar la integración de perspectivas históricas e infundadas que impidan mejorar la salud de la mujer durante el embarazo y a lo largo de la vida reproductiva de la mujer.