Aramrat, C., Choksomngam, Y., Jiraporncharoen, W., Wiwatkunupakarn, N., Pinyopornpanish, K., Mallinson, P., . . . Angkurawaranon, C. (2022). Advancing multimorbidity management in primary care: A narrative review. Primary Health Care Research & Development, 23, E36. doi:10.1017/S1463423622000238
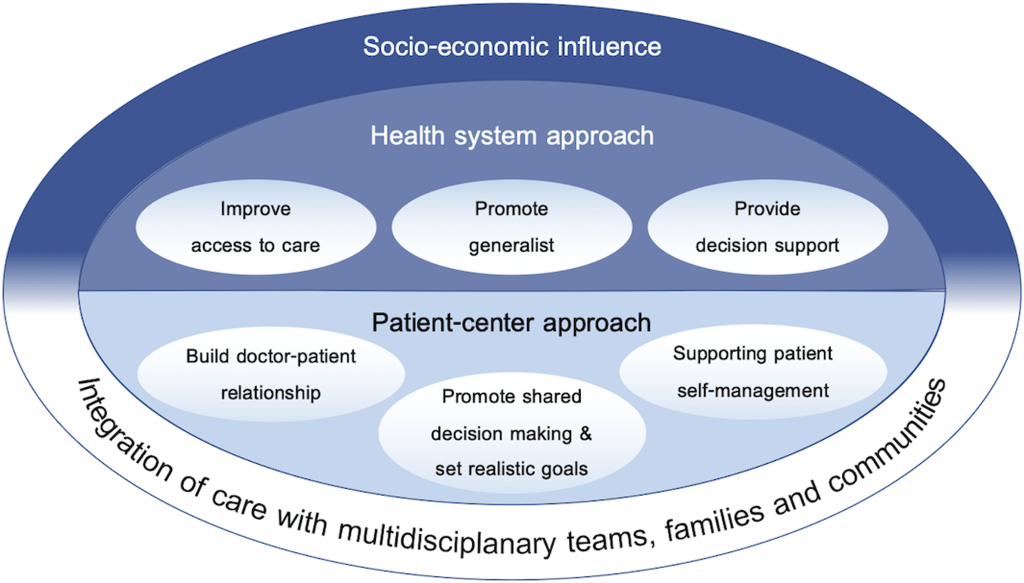
Es importante señalar que es posible que mejorar el sistema de salud para una mejor atención al paciente y la prestación de atención no cubra todos los aspectos del manejo de la multimorbilidad. Muchas poblaciones corren un mayor riesgo y son más vulnerables a los impactos de las multimorbilidades, como aquellas con un nivel socioeconómico más bajo (Barnett et al. ,Referencia Barnett, Mercer, Norbury, Watt, Wyke y Guthrie2012 , Pathirana y Jackson,Referencia Pathirana y Jackson2018 , Andrew Wister et al. ,Referencia Andrew Wister, Shashank, Byron Walker y Schuurman2020 ), subrayando la necesidad de abordar los determinantes sociales de la salud. Sin embargo, para avanzar en el manejo de la multimorbilidad en la atención primaria, la literatura sugiere tres áreas principales que deben abordarse: i) mejorar el acceso a la atención, ii) promover el generalismo y iii) proporcionar un sistema de apoyo a la toma de decisiones. Abordar estas tres áreas debería ayudar a reducir los fragmentos de servicios y responsabilidades e impulsar al sistema médico a brindar atención responsable, accesible, integral y coordinada para las personas con multimorbilidad.
Mejorar el acceso a la atención
Los pacientes multimórbidos requieren más atención médica, lo que resulta en una mayor tasa de contacto con la atención médica en comparación con la población no multimórbida (Bähler et al. ,Referencia Bähler, Huber, Brüngger y Reich2015 ). Algunos pacientes no pueden asistir a visitas regulares de atención médica debido a las barreras en el acceso a la atención (Moffat and Mercer,Referencia Moffat y Mercer2015 , Wallace et al. ,Referencia Wallace, Salisbury, Guthrie, Lewis, Fahey y Smith2015 ). La evidencia identificó dos barreras principales para acceder a la atención médica en pacientes multimórbidos: i) la capacidad de pago y ii) la capacidad de acceder a los servicios de salud necesarios (Organización Mundial de la Salud, 2016 , Foo et al. ,Referencia Foo, Sundram y Legido-Quigley2020 )
La ‘capacidad de pago’ puede abordarse proporcionando acceso a la cobertura sanitaria universal. Se ha demostrado que la cobertura de salud universal apropiada mejora el acceso a la atención y mejora los resultados de salud (Organización Mundial de la Salud, 2013 ). La Organización Mundial de la Salud también sugiere la cobertura sanitaria universal como uno de los pasos importantes para mejorar la atención en la multimorbilidad (Organización Mundial de la Salud, 2016 ). Esto se puede hacer brevemente dando una alta prioridad al logro de la cobertura total de la población de un paquete asequible de servicios a través de mecanismos de financiación obligatorios administrados públicamente y un compromiso político sostenido desde el más alto nivel de gobierno (David Nicholson et al. ,Referencia David Nicholson, Warburton y Fontana2015 ).
La ‘capacidad de llegar’ puede abordarse potencialmente asignando sitios de atención primaria más cerca de la comunidad (Glass et al. ,Referencia Glass, Kanter, Jacobsen y Minardi2017 ). Si bien falta evidencia que evalúe específicamente a la población multimórbida y el acceso a la atención primaria, la evidencia existente sugiere que un mejor acceso a la atención primaria ha demostrado ser exitoso en mejorar los resultados de salud para muchas condiciones diferentes (Kravet et al. ,Referencia Kravet, Shore, Miller, Green, Kolodner y Wright2008 , Bynum et al. ,Referencia Bynum, Andrews, Sharp, McCollough y Wennberg2011 , Shi,Referencia Shi2012 ). Además, mejorar el alcance geográfico por sí solo puede no ser capaz de manejar las complejas necesidades de los pacientes multimórbidos. Los servicios de salud necesarios también deben presentarse en los sitios de trabajo. Una forma potencial de mejorar el alcance de los servicios de salud necesarios es proporcionar una política que enfatice la asignación de recursos de salud y los sistemas de consulta y derivación (Hsieh et al. ,Referencia Hsieh, Gu, Shin, Kao, Lin y Chiu2015 ). Además, debido a la pandemia de COVID, la telemedicina y la telesalud se han utilizado para ayudar a mejorar el acceso a la atención (Norte,Referencia Norte2020 , Sinsky,Referencia Sinsky2020 ). Si bien se ha propuesto un modelo conceptual para la telesalud y la gestión de enfermedades crónicas (Salisbury et al. ,Referencia Salisbury, Thomas, Cathain, Rogers, Pope, Yardley, Hollinghurst, Fahey, Lewis, Large, Edwards, Rowsell, Segar, Brownsell y Montgomery2015 ), se ha publicado evidencia limitada sobre la evaluación específica de su impacto en la población multimórbida. Un estudio cuasi-experimental de España sugirió que el uso de la telemedicina en la atención primaria puede ayudar a mejorar los resultados de salud, como un mejor control de enfermedades y reducir la hospitalización de emergencia entre las personas con enfermedades crónicas (Orozco-Beltran et al. ,Referencia Orozco-Beltran, Sánchez-Molla, Sanchez and Mira2017 ). Una revisión reciente ha resumido que, si bien el enfoque de telesalud ha demostrado ser exitoso para el manejo de enfermedades crónicas comunes, existe una gran heterogeneidad en el uso de la tecnología y se necesitan más estudios clínicos para proporcionar evidencia sólida sobre la eficacia clínica y la seguridad (Omboni et al. . ,Referencia Omboni, Campolo y Panzeri2020 ).
Promover el generalismo
La complejidad de la multimorbilidad a menudo requiere cierto grado de coordinación entre diferentes especialistas y, a menudo, conduce a la fragmentación y la interrupción de la atención (Moffat y Mercer,Referencia Moffat y Mercer2015 , Wallace et al. ,Referencia Wallace, Salisbury, Guthrie, Lewis, Fahey y Smith2015 ). La atención fragmentada da como resultado una peor calidad de la atención, una mala utilización de los recursos y una mayor tasa de hospitalización por afecciones sensibles a la atención ambulatoria, afecciones que, idealmente, la atención primaria debería poder prevenir (Frandsen et al. ,Referencia Frandsen, Joynt, Rebitzer y Jha2015 ). Los impactos de la interrupción de la atención incluyen peores resultados clínicos, como mayores tasas de hospitalización y mortalidad y mayores costos de tratamiento.
El generalismo es un concepto de ver a una persona como un todo y brindar servicios de atención médica amplios y holísticos que sean relevantes para los problemas del paciente (Howe,Referencia Howe2012 ). El concepto en sí tiene como objetivo comprender mejor la enfermedad y el contexto de los pacientes, ampliar el espectro de atención, mejorar la coordinación de la atención, reducir la fragmentación de la atención y mejorar la continuidad de la atención. El generalismo también reduciría la interrupción de la atención y mejoraría el manejo de la multimorbilidad (May et al. ,Referencia May, Montori y Mair2009 , Organización Mundial de la Salud, 2016 , Vishal Ahuja and Staats,Referencia Vishal Ahuja y Staats2020 ).
La promoción del generalismo dentro del sistema de atención de la salud se puede hacer de varias maneras. La evidencia sugiere que los médicos generalistas y de familia están capacitados para brindar atención médica integral y holística (Organización Mundial de la Salud, 2016 ), que es un componente clave en la promoción del generalismo (2011). Además, capacitar a los trabajadores de la salud para brindar servicios médicos integrales con gerentes de enfermería o gerentes de atención (Suriyawongpaisal et al. ,Referencia Suriyawongpaisal, Aekplakorn, Leerapan, Lakha, Srithamrongsawat y von Bormann2019 ), mientras que ajustar el sistema de prestación de servicios de salud para promover el intercambio de tareas y el cambio de tareas entre los proveedores de atención primaria podría ayudar a mejorar la continuidad de la atención al tiempo que reduce la fragmentación y la interrupción de la atención entre los pacientes con multimorbilidad.
Proporcionar apoyo a la decisión
La GPC es una forma de apoyo a la decisión que guía la atención del paciente. Sin embargo, la metodología para la elaboración de GPC suele basarse en evidencias o estudios de investigación que se centran en enfermedades concretas (Tinetti et al. ,Referencia Tinetti, Bogardus, Joseph y Agostini2004 , Organización Mundial de la Salud, 2016 ). Esto genera preocupación sobre cómo se deben aplicar las GPC a los pacientes con múltiples comorbilidades. Un par de estudios que intentaron aplicar GPC en hipotéticos pacientes multimórbidos dieron como resultado un número excesivo de prescripciones de fármacos y modificadores del estilo de vida. Dicha práctica podría causar una carga para los pacientes e introducir riesgos de efectos adversos para la salud inesperados debido a las interacciones entre medicamentos, lo que daría como resultado una mala adherencia al tratamiento por parte del paciente y malos resultados del tratamiento. (Boyd et al. ,Referencia Boyd, Darer, Boult, Fried, Boult y Wu2005 , Okeowo et al. ,Referencia a Okeowo, Patterson, Boyd, Reeve, Gnjidic y Todd2018 ). La evidencia apunta a la necesidad de crear GPC para pacientes con múltiples comorbilidades. Se ha desarrollado un marco para el desarrollo de GPC que consideran la multimorbilidad (Uhlig et al. ,Referencia Uhlig, Leff, Kent, Dy, Brunnhuber, Burgers, Greenfield, Guyatt, High, Leipzig, Mulrow, Schmader, Schunemann, Walter, Woodcock y Boyd2014 ), pero las GPC sobre cómo proporcionar tratamientos particulares dado un conjunto particular de comorbilidades múltiples aún son limitadas (Organización Mundial de la Salud, 2016 ). Según nuestra revisión, hasta la fecha, BMJ Best Practice es una de las pocas fuentes de GPC que incorporan el concepto de multimórbida (BMJ Best Practice). Sin embargo, las herramientas de la guía en línea, lanzadas por primera vez en septiembre de 2020, aún se limitan a afecciones agudas comunes como la COVID-19 y las exacerbaciones agudas de la enfermedad pulmonar obstructiva crónica y requieren una tarifa de acceso.
Desde principios de 2000, con el avance de la tecnología informática, las GPC han sido formateadas como guías interactivas por computadora (CIG). Esto permite el desarrollo de sistemas de soporte de decisiones clínicas (CDSS) impulsados por CIG. Se han desarrollado muchos CDSS basados en CIG para detectar interacciones entre los CIG para respaldar la prestación de atención médica. Sin embargo, todavía hay una gran brecha hasta que sean aplicables en un entorno clínico real, ya que no son fácilmente adaptables, generalizables o reutilizables en su estado actual y todavía tienen muchas limitaciones en situaciones de la vida real (Bilici et al. ,Referencia Bilici, Despotou y Arvanitis2018 ).
Se han desarrollado muchos CDSS para detectar posibles reacciones adversas a medicamentos en un paciente con múltiples recetas de medicamentos del registro médico electrónico (EMR). Falta un estudio sobre la efectividad de los CDSS habilitados para EMR en poblaciones específicamente multimórbidas. Se demostró que los CDSS habilitados para EMR son más efectivos para reducir los medicamentos potencialmente inapropiados en el entorno hospitalario, menos efectivos en un entorno de atención ambulatoria y casi efectivos en centros residenciales de atención para personas mayores (Scott et al. ,Referencia Scott, Pillans, Barras y Morris2018 ). La población en los estudios no se limita al paciente multimórbido, sino que en su mayoría son ancianos con una alta prevalencia de multimorbilidad. Los resultados podrían ser aplicables a la población multimórbida.
Avanzando en el manejo de la multimorbilidad a través de un enfoque centrado en el paciente
Además de promover los factores de los sistemas de salud para promover el manejo de la multimorbilidad, para los proveedores directamente involucrados en la atención del paciente, la evidencia sugiere que los principios básicos de la medicina centrada en el paciente (PCM) (Muth et al. ,Referencia Muth, van den Akker, Blom, Mallen, Rochon, Schellevis, Becker, Beyer, Gensichen, Kirchner, Perera, Prados-Torres, Scherer, Thiem, van den Bussche y Glasziou2014 b, Wallace et al. ,Referencia Wallace, Salisbury, Guthrie, Lewis, Fahey y Smith2015 ) y el modelo de atención crónica (MCC) (Boehmer et al. ,Referencia Boehmer, Abu Dabrh, Gionfriddo, Erwin y Montori2018 ) son cruciales para avanzar en la atención de un paciente con multimorbilidad. Los siguientes componentes de PCM y CCM deben integrarse en el manejo de la multimorbilidad en la atención primaria
Construir y mantener una buena relación médico-paciente como sociedad
Los proveedores de atención primaria generalmente priorizan tener una relación médico-paciente como un factor importante en los resultados exitosos del tratamiento (Damarell et al. ,Referencia Damarell, Morgan y Tieman2020 ). Una buena asociación y confianza ayudarán a lograr un acuerdo o la disposición de los pacientes a seguir el plan de atención y aumentar la posibilidad de mejores resultados de salud (McGilton et al. ,Referencia McGilton, Vellani, Yeung, Chishtie, Commisso, Ploeg, Andrew, Ayala, Gray, Morgan, Chow, Parrott, Stephens, Hale, Keatings, Walker, Wodchis, Dubé, McElhaney y Puts2018 )
Para construir y mantener una buena relación médico-paciente, el proveedor de atención primaria debe comprender al paciente como una persona completa (aspectos psicológicos, sociales y espirituales). La capacidad de atender a un paciente durante un largo período de tiempo es beneficiosa para conocer la historia de las enfermedades y la experiencia de la enfermedad de los pacientes, el contexto de vida de una carrera, las circunstancias específicas de la vida y los aspectos espirituales (Damarell et al. ,Referencia Damarell, Morgan y Tieman2020 ). Preguntar y escuchar las inquietudes del paciente/la familia no solo muestra que el proveedor se preocupa por el paciente y construye una asociación (Poitras et al. ,Referencia Poitras, Maltais, Bestard-Denommé, Stewart y Fortin2018 ), pero también podría proporcionar información sobre un aspecto de la circunstancia personal y social del paciente que podría afectar la aceptación y el éxito terapéutico (Damarell et al. ,Referencia Damarell, Morgan y Tieman2020 ). Conocer los recursos y las limitaciones de los pacientes ayuda al proveedor a crear un plan de atención individualizado para las circunstancias únicas y la experiencia de la enfermedad de cada paciente (Bogner y de Vries,Referencia Bogner y de Vries2008 , Poitras et al. ,Referencia Poitras, Maltais, Bestard-Denommé, Stewart y Fortin2018 ) que es esencial para pacientes con multimorbilidad (Bogner y de Vries,Referencia Bogner y de Vries2008 , McGilton et al. ,Referencia McGilton, Vellani, Yeung, Chishtie, Commisso, Ploeg, Andrew, Ayala, Gray, Morgan, Chow, Parrott, Stephens, Hale, Keatings, Walker, Wodchis, Dubé, McElhaney y Puts2018 ).
Priorización de los problemas de salud, promoviendo la toma de decisiones compartida y estableciendo metas realistas
Sobre la base de las interacciones potenciales y las trayectorias de la enfermedad, la priorización de los problemas de salud en un paciente con multimorbilidad debe tener en cuenta las preocupaciones, los valores, los objetivos y las preferencias del paciente junto con las múltiples interacciones clínicas y específicas de la enfermedad y los factores de riesgo. Para ayudar a comprender y priorizar estos asuntos y problemas complejos que pueden tener los pacientes con multimórbida, preguntas sencillas como «¿Qué es lo que más le molesta?» o ‘¿En qué te gustaría enfocarte hoy?’ puede usarse para ayudar a obtener las primeras respuestas (Damarell et al. ,Referencia Damarell, Morgan y Tieman2020 ).
Involucrar a los pacientes en el proceso de toma de decisiones genera mejores resultados, como una mayor satisfacción del paciente, una mejor adherencia a los regímenes de tratamiento, un mejor estado funcional y una autogestión optimizada (McGilton et al. ,Referencia McGilton, Vellani, Yeung, Chishtie, Commisso, Ploeg, Andrew, Ayala, Gray, Morgan, Chow, Parrott, Stephens, Hale, Keatings, Walker, Wodchis, Dubé, McElhaney y Puts2018 ; Rijken et al. ,Referencia Rijken, Struckmann, van der Heide, Hujala, Barbabella, van Ginneken, Schellevis, Richardson y van Ginneken2017 ). Con problemas de multimorbilidad se necesita un mayor tiempo de consulta. Por lo tanto, el uso de herramientas de toma de decisiones compartidas disponibles puede ayudar a respaldar el proceso (Damarell et al. ,Referencia Damarell, Morgan y Tieman2020 ). Un ejemplo de una herramienta de toma de decisiones de este tipo es la charla de tres pasos: paso 1) ‘ charla de elección’, asegurándose de que los pacientes sepan que hay opciones razonables disponibles, paso 2) ‘ charla de opción’, proporcionando información más detallada sobre las opciones, y el paso 3) ‘ conversación de decisión’ , apoyando el trabajo de considerar preferencias y decidir qué es mejor y más efectivo en la atención primaria (Wallace et al. ,Referencia Wallace, Salisbury, Guthrie, Lewis, Fahey y Smith2015 ).
Una evaluación exhaustiva de la interacción de las condiciones, los tratamientos, la consulta y el contexto del paciente puede conducir a múltiples objetivos de tratamiento, que pueden incluir síntomas específicos, capacidad funcional, calidad de vida, resultados deseados para el paciente, etc. (Palmer et al. ,Referencia Palmer, Marengoni, Forjaz, Jureviciene, Laatikainen, Mammarella, Muth, Navickas, Prados-Torres, Rijken, Rothe, Souchet, Valderas, Vontetsianos, Zaletel y Onder2018 ). Para la planificación de la atención individualizada, el proveedor debe llegar a un acuerdo con el paciente y/o los miembros de la familia (con el permiso del paciente para que participen los miembros) sobre la responsabilidad de la coordinación de la atención, el acuerdo de la meta y el momento del seguimiento, y cómo acceder a atención de urgencia y arreglos para un seguimiento más frecuente según sea necesario, especialmente para aquellos con un manejo complejo de la enfermedad (Kernick et al. ,Referencia Kernick, Chew-Graham y O’Flynn2017 ). Además, en cada consulta de seguimiento, los planes de atención individualizados deben revisarse y modificarse en cada reevaluación (Palmer et al. ,Referencia Palmer, Marengoni, Forjaz, Jureviciene, Laatikainen, Mammarella, Muth, Navickas, Prados-Torres, Rijken, Rothe, Souchet, Valderas, Vontetsianos, Zaletel y Onder2018 ).
Apoyar la autogestión del paciente
Para un paciente con multimorbilidad, promover el autocuidado es un factor clave porque los pacientes a menudo tienen numerosas condiciones para monitorear simultáneamente, muchas de las cuales afectan las otras comorbilidades. Asimismo, la intervención de cuidados y tratamiento suele requerir cambios en el estilo de vida. Por lo tanto, la participación activa del paciente es crucial para lograr los resultados de salud esperados (Palmer et al. ,Referencia Palmer, Marengoni, Forjaz, Jureviciene, Laatikainen, Mammarella, Muth, Navickas, Prados-Torres, Rijken, Rothe, Souchet, Valderas, Vontetsianos, Zaletel y Onder2018 , Poitras et al. ,Referencia Poitras, Maltais, Bestard-Denommé, Stewart y Fortin2018 ). Varios factores clave de éxito que pueden promover el autocuidado incluyen el uso del enfoque participativo, la comprensión de la situación del paciente, la mejora de la motivación del paciente, el refuerzo de la adherencia, el suministro de recursos y habilidades educativas, y el desarrollo del apoyo entre pares a través de reuniones grupales (Poitras et al. ,Referencia Poitras, Maltais, Bestard-Denommé, Stewart y Fortin2018 ). La evidencia muestra que los programas de educación para el autocuidado pueden ayudar a los pacientes con enfermedades crónicas únicas, así como a aquellos con morbilidad múltiple (Lynch et al. ,Referencia Lynch, Liebman, Ventrelle, Avery y Richardson2014 ). Se deben proporcionar materiales adicionales de apoyo para el autocontrol del paciente, como CD, videos, folletos u otro material escrito, y dispositivos de autocontrol apropiados para su condición (Katon et al. ,Referencia Katon, Lin, Von Korff, Ciechanowski, Ludman, Young, Peterson, Rutter, McGregor y McCulloch2010 , Mercer et al. ,Referencia Mercer, Fitzpatrick, Guthrie, Fenwick, Grieve, Lawson, Boyer, McConnachie, Lloyd, O’Brien, Watt y Wyke2016 , Angkurawaranon et al. ,Referencia Angkurawaranon, Papachristou Nadal, Mallinson, Pinyopornpanish, Quansri, Rerkasem, Srivanichakorn, Techakehakij, Wichit, Pateekhum, Hashmi, Hanson, Khunti y Kinra2020 ). Por ejemplo, la intervención CARE Plus, que es una intervención compleja basada en el área primaria de todo el sistema, proporcionó CD de manejo del estrés basados en la atención plena y un folleto de autoayuda derivado de la terapia cognitivo-conductual sobre la intervención (Mercer et al. ,Referencia Mercer, Fitzpatrick, Guthrie, Fenwick, Grieve, Lawson, Boyer, McConnachie, Lloyd, O’Brien, Watt y Wyke2016 ). En un programa de autocontrol para un paciente con depresión y diabetes o enfermedad coronaria, los pacientes recibieron medidores de presión arterial o glucosa en sangre (Katon et al. ,Referencia Katon, Lin, Von Korff, Ciechanowski, Ludman, Young, Peterson, Rutter, McGregor y McCulloch2010 ).
Integración de la atención con equipos multidisciplinarios, familias y comunidades
La integración es un grupo de métodos y modelos diseñados para promover la conectividad y reducir los límites entre los sectores de ‘cura’ y ‘cuidado’ (Kodner,Referencia Kodner2002 ). Es probable que se necesite atención integrada para mejorar la calidad de la atención y la calidad de vida, especialmente en personas con necesidades de atención complejas (Leutz,Referencia Leutz1999 ). Se define como la búsqueda de conectar el sistema de salud con otro servicio humano (Leutz,Referencia Leutz1999 ). Para los pacientes con multimorbilidad, la integración con un equipo multidisciplinario y su familia/comunidad es fundamental para avanzar en el manejo de la multimorbilidad
El trabajo multidisciplinario es la cooperación entre proveedores de servicios mediante la combinación de conocimientos, habilidades y mejores prácticas para explorar problemas extraordinarios y alcanzar la mejor solución para pacientes con necesidades de atención complejas (Susan Swientozielskyj et al. ,Referencia Susan Swientozielskyj, Palmer, Palmer, Kohn, Daniel, Carey, Sevak, Nightingale, Kenwood, Westwood, Stamp, Blower, Murgatroyd, Baggaley, Bryant, Cooper y Nwosu2014 ). Para atender a pacientes con multimorbilidad, la colaboración entre médicos y enfermeras administradoras de casos puede desempeñar un papel esencial en el área de proporcionar un punto de contacto central y continuo, así como promover el autocontrol de la salud del paciente (p. ej., evaluación centrada en la persona, ayudando al paciente a establecer el objetivo de la atención, mejorando la educación del paciente y del cuidador, brindando atención preventiva, monitoreando el estado del paciente, junto con brindar la colaboración del paciente) (Sommers et al. ,Referencia Sommers, Marton, Barbaccia y Randolph2000 , Hogg et al. ,Referencia Hogg, Lemelin, Moroz, Soto y Russell2008 , Katon et al. ,Referencia Katon, Lin, Von Korff, Ciechanowski, Ludman, Young, Peterson, Rutter, McGregor y McCulloch2010 , Boult et al. ,Referencia Boult, Reider, Leff, Frick, Boyd, Wolff, Frey, Karm, Wegener, Mroz y Scharfstein2011 ). Ejemplos de programas exitosos incluyen la participación de psiquiatras para ayudar a brindar apoyo psicológico, tratamiento farmacológico y monitoreo mental para el apoyo a la salud mental (Barley et al. ,Referencia Barley, Walters, Haddad, Phillips, Achilla, McCrone, Van Marwijk, Mann y Tylee2014 ), teniendo una enfermera o trabajador social como administrador de casos para evaluar al paciente en el hogar (Sommers et al. ,Referencia Sommers, Marton, Barbaccia y Randolph2000 ). Varios estudios han demostrado que la colaboración de los farmacéuticos en el papel de revisor de medicamentos y administrador del plan de atención asistida en el equipo de atención primaria beneficia los resultados del control de enfermedades, la atención preventiva y la seguridad de los medicamentos (Krska et al. ,Referencia Krska, Cromarty, Arris, Jamieson, Hansford, Duffus, Downie y Seymour2001 , Hogg et al. ,Referencia Hogg, Lemelin, Dahrouge, Liddy, Armstrong, Legault, Dalziel y Zhang2009 , Howard-Thompson et al. ,Referencia Howard-Thompson, Farland, Byrd, Airee, Thomas, Campbell, Cassidy, Morgan y Suda2013 , Köberlein-Neu et al. ,Referencia Köberlein-Neu, Mennemann, Hamacher, Waltering, Jaehde, Schaffert y Rose2016 ). Además, el trabajo conjunto con educadores de salud, dietistas, especialistas en atención domiciliaria y trabajadores sociales también ha demostrado ser una estrategia eficaz de control de enfermedades en pacientes con múltiples afecciones crónicas (Bogner y de Vries,Referencia Bogner y de Vries2008 , Lynch et al. ,Referencia Lynch, Liebman, Ventrelle, Avery y Richardson2014 , Köberlein-Neu et al. ,Referencia Köberlein-Neu, Mennemann, Hamacher, Waltering, Jaehde, Schaffert y Rose2016 ).
Es posible que también sea necesario involucrar a las familias y comunidades de pacientes para lograr la mejor atención médica (Organización Mundial de la Salud, 2016 ). El apoyo familiar es uno de los recursos imprescindibles para un paciente con multimorbilidad. Los miembros de la familia o los cuidadores ayudan a navegar por el sistema de atención médica para obtener servicios (Zulman et al. ,Referencia Zulman, Jenchura, Cohen, Lewis, Houston y Asch2015 ). Un estudio cualitativo reveló que los cuidadores familiares pueden llenar los vacíos en el sistema médico fragmentado. Desempeñan múltiples funciones, incluida la coordinación de la atención a lo largo de las transiciones, el acceso y la coordinación de los servicios de atención médica, la comunicación con los médicos y los servicios, y el suministro de información sobre el historial médico de los pacientes (Levine et al. ,Referencia Levine, Reinhard, Feinberg, Albert y Heart2003–2004 , Bookman,Libro de referencia2007 ). Los cuidadores familiares también pueden ayudar a motivar a los pacientes a realizar cambios de comportamiento (Naganathan et al. ,Referencia Naganathan, Gill, Jaakkimainen, Upshur y Wodchis2016 ) y participación en la toma de decisiones médicas (Kernick et al. ,Referencia Kernick, Chew-Graham y O’Flynn2017 ).
Atención integrada basada en la comunidad son los términos combinados de atención basada en la comunidad y atención integrada. La atención basada en la comunidad es un sistema de salud diseñado e impulsado por las necesidades, creencias y valores de salud de la comunidad que promueve la participación y el cumplimiento de las comunidades impulsadas por su sistema. Dado que la atención integrada se centra principalmente en la reducción de la fragmentación en la prestación de atención de la salud, la atención integrada basada en la comunidad ofrece una perspectiva sobre la forma en que las diversas estrategias de racionalización podrían combinarse tomando la reducción de la fragmentación en la prestación de la atención de salud y un enfoque coherente en la salud. de la comunidad como punto de partida (Plochg y Klazinga,Referencia Plochg y Klazinga2002 ). Los adultos mayores con multimorbilidad pueden enfrentar discapacidad, deterioro funcional y carga de enfermedades crónicas. El acceso a la atención ahora se ve desafiado por factores ambientales y determinantes sociales de la salud. Por ejemplo, el Programa de Salud y Bienestar de Richmond es una colaboración de profesionales de la salud de las escuelas de enfermería, farmacia, medicina, trabajo social, salud aliada y psicología que se inició para desarrollar la estrategia para reducir las barreras de acceso a la atención. Esta asociación basada en la comunidad fue contribuida por la cocreación del programa con residentes, estudiantes, proveedores, agencias comunitarias y líderes institucionales. Al contar con apoyo para diseñar políticas, obtener subvenciones y compensar los determinantes sociales negativos de la salud, estas asociaciones brindan resultados positivos (Parsons et al. ,Referencia Parsons, Slattum y Bleich2019 ).
Con base en el marco y la evidencia mencionados en esta revisión, se ha elaborado una lista de verificación simple para ayudar a resumir las evaluaciones clave que deberían ayudar a los proveedores de atención primaria a manejar a los pacientes con multimorbilidad. (Tabla 1 Lista de Verificación de Evaluación de Multimorbilidad Simple para Atención Primaria – SMAC)
Tabla 1.Lista de verificación simple de evaluación de morbilidad múltiple para atención primaria

Discusión
La revisión encontró que la literatura sobre la implementación de programas para avanzar en el manejo de la multimorbilidad dentro de la atención primaria aún es relativamente escasa y proviene principalmente de países desarrollados (Wallace et al. ,Referencia Wallace, Salisbury, Guthrie, Lewis, Fahey y Smith2015 , Rijken et al. ,Referencia Rijken, Hujala, van Ginneken, Melchiorre, Groenewegen y Schellevis2018 ). Como es evidente en el proceso de revisión y en esta revisión, mucha literatura publicada (Harris et al. ,Referencia Harris, Dennis y Pillay2013 ; Wallace et al. ,Referencia Wallace, Salisbury, Guthrie, Lewis, Fahey y Smith2015 ; Rijken et al. ,Referencia Rijken, Hujala, van Ginneken, Melchiorre, Groenewegen y Schellevis2018 ) y agencias, como la Unión Europea (Rijken et al., Referencia Rijken, Struckmann, van der Heide, Hujala, Barbabella, van Ginneken, Schellevis, Richardson y van Ginneken2017 ) y NIZA (Kernick et al. ,Referencia Kernick, Chew-Graham y O’Flynn2017 ), han publicado guías sobre el manejo de la multimorbilidad. Si bien muchos aspectos entre los informes y nuestra revisión pueden superponerse, el alcance de esta revisión narrativa fue proporcionar un marco y evidencia sobre cómo avanzar en el manejo de la multimorbilidad con un enfoque particular en la atención primaria, integrando así las pautas de manejo de la multimorbilidad con conceptos de PCM y el CCM. Esta integración simple proporciona un marco general para hacer avanzar el sistema de atención de la salud mediante la conexión con los procesos de planes de atención individualizados y la integración de la atención con otros proveedores, miembros de la familia y la comunidad (Figura 2 ).
También es importante tener en cuenta que múltiples problemas y dificultades surgen con la implementación de marcos para avanzar en el manejo de la multimorbilidad (Damarell et al. ,Referencia Damarell, Morgan y Tieman2020 ). En Europa, reunir todos los paquetes de atención necesarios para el manejo de la multimorbilidad en un paquete de seguro básico ha enfrentado dificultades (Rijken et al. ,Referencia Rijken, Struckmann, van der Heide, Hujala, Barbabella, van Ginneken, Schellevis, Richardson y van Ginneken2017 ). En Tailandia, encontrar fuentes sostenibles de financiación y formación de equipos de atención primaria es una preocupación importante, ya que la sostenibilidad del desarrollo de la atención primaria depende principalmente de las asociaciones, el apoyo financiero internacional y la experiencia del extranjero (Suriyawongpaisal et al. ,Referencia Suriyawongpaisal, Aekplakorn, Leerapan, Lakha, Srithamrongsawat y von Bormann2019 ). La falta de habilidades informáticas entre los profesionales de la salud y los pacientes, la infraestructura de TIC inadecuada y la financiación inadecuada para la implementación estructural y la innovación en herramientas de eSalud de apoyo también son barreras importantes al implementar sistemas electrónicos de apoyo a la toma de decisiones (Rijken et al. ,Referencia Rijken, Struckmann, van der Heide, Hujala, Barbabella, van Ginneken, Schellevis, Richardson y van Ginneken2017 , Dornan et al. ,Referencia Dornan, Pinyopornpanish, Jiraporncharoen, Hashmi, Dejkriengkraikul y Angkurawaranon2019 ). Las normas, los valores y los procesos de trabajo tradicionales pueden convertirse en una barrera para la implementación de la atención integrada centrada en el paciente debido a la falta de una visión gerencial centrada en el paciente en las organizaciones de atención (Wallace et al. ,Referencia Wallace, Salisbury, Guthrie, Lewis, Fahey y Smith2015 ; Rijken et al. ,Referencia Rijken, Struckmann, van der Heide, Hujala, Barbabella, van Ginneken, Schellevis, Richardson y van Ginneken2017 ). Para los miembros de la familia y/o cuidadores que tienen la responsabilidad de cuidar a pacientes con multimorbilidad, la literatura ha documentado que algunos tienen problemas para acceder a información útil, evaluar la calidad de los servicios, comprender qué información es necesaria para obtener los servicios y anticipar lo que será. necesario (Bookman,Libro de referencia2007 ). A medida que se documentan estas dificultades, se necesita más evidencia para compartir las lecciones aprendidas y cómo superar tales barreras para avanzar en el manejo de la multimorbilidad en la atención primaria.
Con el conocimiento del manejo de la multimorbilidad en la atención primaria en sus inicios, especialmente para los países en desarrollo, propusimos una serie de preguntas de investigación apremiantes que cruzan estos temas en las perspectivas de la ciencia clínica y las ciencias de la implementación. Estas preguntas incluyen: ¿Cómo podemos mejorar la base de evidencia para el manejo de pacientes con multimorbilidad al tiempo que incorporamos las perspectivas de los pacientes? ¿Qué función pueden desempeñar los profesionales paramédicos en la ampliación y ampliación (alcance) de la gestión de la multimorbilidad? ¿Qué capacitación y educación para (para) profesionales de la salud se necesitan para avanzar en la atención de la multimorbilidad hacia un enfoque centrado en el paciente? ¿Qué modelos de financiación sostenibles se necesitan para ofrecer mejoras en la atención de la multimorbilidad? ¿Cómo se pueden integrar las plataformas basadas en tecnología en los sistemas de salud a escala para respaldar la toma de decisiones clínicas y el manejo a largo plazo de múltiples afecciones crónicas?
Conclusión
La revisión proporciona un marco y evidencia para respaldar un marco para avanzar en el manejo de la multimorbilidad en la atención primaria. Avanzar en el manejo de la multimorbilidad en la atención primaria requiere tanto un enfoque de sistema de salud para ayudar a mejorar el acceso, la prestación y la calidad de la atención como un enfoque centrado en el paciente para que los componentes necesarios de PCM y CCM se incorporen en el manejo de pacientes con tales condiciones complejas. Con base en la revisión, también se ha propuesto una Lista de verificación de evaluación de morbilidad múltiple simple para la atención primaria para ayudar a guiar a los proveedores a brindar atención a las personas con morbilidad múltiple. Sin embargo, dado que no ha sido validado, se requieren futuros estudios sobre su utilidad clínica. Finalmente, con el manejo de la multimorbilidad en sus inicios, especialmente para la mayoría de los países en desarrollo,
Muy interesante toda la información que surge del artículo. Gracias.
Me gustaMe gusta
muchas gracias
Me gustaMe gusta
ayudame a difundirlo
Me gustaMe gusta