Tran, P.B., Kazibwe, J., Nikolaidis, G.F. et al. Costs of multimorbidity: a systematic review and meta-analyses. BMC Med 20, 234 (2022). https://doi.org/10.1186/s12916-022-02427-9
Nota del blog: La transformación del modelo de atención, desde la década pasada pone énfasis especial, en los pacientes que tienen varias patologías crónicas y estas, con su impacto en el organismo dan origen a una morbilidad, de superposición, difícil de definir, y que requiere una visión experimentada de un clínico, que establezca el recorrido asistencial del paciente, para que su experiencia dentro del sistema sea buena. El mismo debe pensar en que el paciente tiene que estar informado, alfabetizado digitalmente, debe estar comunicado con su sistema de atención, y este tenerlo en el radar, para que no le falten medicamentos, controles, estudios periódicos y dispositivos que le permitan mejorar la calidad de vida del paciente, disminuir la reinternación, que aprenda a manejar la medicación, los aerosoles, que conozca las pautas de alarma sintomáticas que cuando aparecen debe comunicarse con su sistema de atención.
Introducción:
Considerando que la asociación de patologías crónicas cada vez es más frecuente en la sociedad moderna. Esto ocurre por varios factores, el primero es el aumento de la edad media de la población. El segundo es la transformación de enfermedades potencialmente mortales en crónicas. El aumento de la carga de enfermedad en la patología mental. En una mejora en el acceso y la identificación de los pacientes. El aumento de peso de la población. Esos factores contribuyen a la multimorbilidad y a su porqué la polipatología, que exige en el abordaje identificar cuales síntomas predominan y afectan más la calidad de vida de los pacientes, cuales son los que se producen por la asociación de enfermedades, por la interacción de medicamentos, por el stress generado por el conocimiento de su enfermedad. Esto exige a los sistemas de salud de contar con nuevos dispositivos en el cuidado continuo de los pacientes, en evitar que sus enfermedades lo obliguen a consultar a una guardia de emergencia.
(1) Diabetes, (2) Condiciones cardíacas/vasculares, (3) Enfermedades respiratorias, (4) Cánceres, (5) Condiciones de salud mental e (6) Hipertensión. Las primeras cuatro y las condiciones de salud mental están clasificadas por la Organización Mundial de la Salud como las principales enfermedades no transmisibles (ENT)
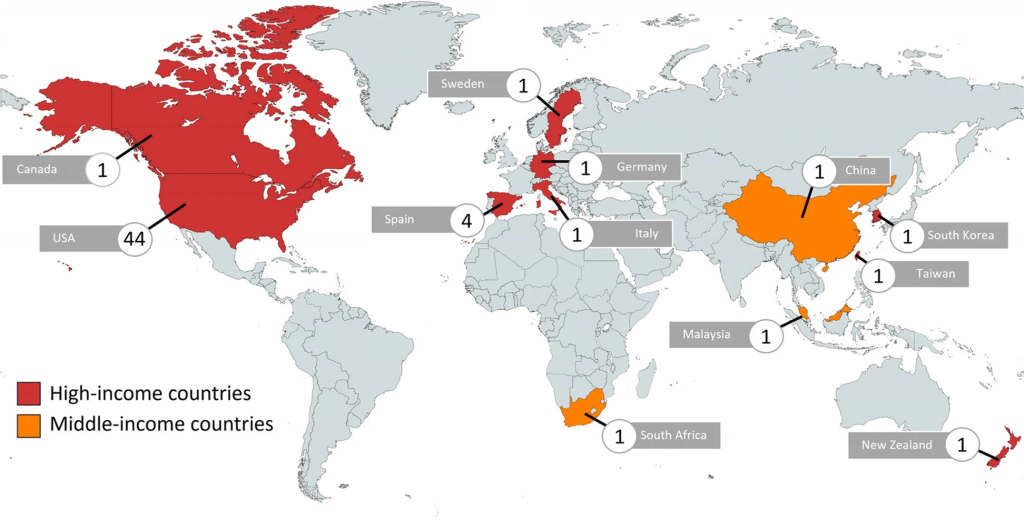
Leyenda: mapeamos los países donde se realizaron los estudios y el número respectivo de estudios identificados para cada país.
Los códigos de colores muestran los diferentes niveles de ingreso de los países, según la clasificación del Banco Mundial en 202
Los siguientes 11 grupos fueron las combinaciones informadas con mayor frecuencia:
| 1 | Cáncer + Condición de salud mental (primer año después del diagnóstico de cáncer) |
| 2 | Diabetes + Enfermedad cardíaca/vascular |
| 3 | Diabetes + Hipertensión |
| 4 | Diabetes + enfermedad renal |
| 5 | Diabetes + Condición de salud mental |
| 6 | Hipertensión + Enfermedad cardíaca/vascular |
| 7 | Hipertensión + enfermedad renal |
| 8 | Hipertensión + Trastorno musculoesquelético |
| 9 | Hipertensión + Condición respiratoria |
| 10 | Condición respiratoria + Condición cardíaca/vascular |
| 11 | Condición respiratoria + Condición de salud mental |
Nota del blog: La multimorbilidad requiere una atención centrada en la persona, priorizando lo que más le importa al individuo y a los cuidadores del individuo, asegurando una atención coordinada de manera efectiva y mínimamente perturbadora, y alineada con los valores del paciente. Es probable que las intervenciones sean complejas y multifacéticas. la hospitalización en la vejez tiene consecuencias negativas como disminución de la funcionalidad, caídas, mala salud mental, riesgo de infecciones y empeoramiento de otras condiciones crónicas que impactan en la calidad de vid
Pregunta de investigación 1: Evidencia sobre los costos de la multimorbilidad
La variación en el informe de los estudios subyacentes presentó desafíos al comparar los costos entre diferentes combinaciones de enfermedades de manera homogénea. En los 229 conjuntos de combinaciones de enfermedades, los costos por año oscilaron entre I$827 para un paciente con TB y diabetes en Malasia [ 71 ] a I$147 784 para un paciente con VIH y trastornos de la circulación pulmonar en los EE. UU. (Archivo adicional 7 : Tabla S2) [ 99 ]. Varios estudios reportaron altos costos por multimorbilidad en los últimos 6 meses de vida o los 6 meses inmediatamente posteriores al diagnóstico. Por ejemplo, el costo en los últimos 6 meses de vida para un paciente en los EE. UU. con insuficiencia cardíaca y diabetes es de I$ 51 145 [ 72 ], considerablemente más alto que el de pacientes similares anteriormente en la vida [ 33 ,60 , 90 ]. Los costos informados también son altos cuando incorporan costos directos no médicos e indirectos. En el caso de los pacientes diagnosticados de ictus y diabetes en España, el coste anual informado por paciente, que incluía costes indirectos, fue de 52.606 I$ [ 51 ]. De este total, los costos médicos directos representan solo una cuarta parte.
Nota del blog: El seguro de salud (las obras sociales y los prepagos) los debe tener registrados y monitoreados, que puedan acceder a los medicamentos y a los dispositivos. La multimorbilidad impone una gran carga económica tanto al sistema de salud como a la sociedad, sobre todo para los pacientes con cáncer y problemas de salud mental durante el primer año después del diagnóstico de cáncer. Si el costo de una combinación de enfermedades es mayor o menor que los costos aditivos de las enfermedades componentes, debe explorarse más a fondo. Los estudios de costos de morbilidad múltiple generalmente consideran solo un número limitado de combinaciones de enfermedades, y pocos se han realizado en países de ingresos bajos y medios y en Europa. La multimorbilidad es un fenómeno mundial en aumento que ejerce presión sobre la salud y las finanzas de la población de los países.
Con costos marcadamente más altos en las ventanas de 6 meses antes de la muerte y después del diagnóstico, estudios adicionales con un diseño longitudinal proporcionarían una comprensión más clara de cómo evolucionan los costos y los impulsores a lo largo de la trayectoria de la enfermedad.
Las enfermedades relacionadas con la hipertensión se encontraban entre las menos costosas de manejar. Para los pacientes con enfermedad renal, tener una comorbilidad de hipertensión cuesta menos de la mitad de tener una comorbilidad de diabetes. Del mismo modo, en el caso de pacientes con una afección cardiaca/vascular, tener hipertensión cuesta alrededor de la mitad que tener una afección respiratoria. Específicamente entre los pacientes hipertensos, el tratamiento para el trastorno musculoesquelético o la diabetes es más barato que la enfermedad renal coafección cardíaca/vascular. Un estudio encontró que, según la cantidad de episodios que ocurrieron dentro de un período y la frecuencia de la transición de la atención primaria a la especializada o de emergencia, las afecciones como la hipertensión pueden indicar una «baja gravedad del impacto en la atención médica» y afecciones como la enfermedad renal, cardíaca /enfermedad vascular y enfermedad respiratoria puede indicar «gravedad alta»; así el efecto sobre los costos. Muchas condiciones crónicas aparecen comúnmente en díadas de multimorbilidad, y si el costo de una combinación de enfermedades es mayor o menor que los costos aditivos de las enfermedades componentes debe explorarse más a fondo.
Los componentes de costo informados con mayor frecuencia identificados fueron pacientes ambulatorios, pacientes hospitalizados, atención de emergencia y medicamentos. Sin embargo, entre los estudios, ciertos componentes de costos pueden superponerse entre sí (p. ej., visitas ambulatorias y al médico de cabecera, hospitalización y servicios para pacientes hospitalizados, diagnósticos y pruebas)
Nota del blog: Tampoco sirve seguir a los pacientes en forma aislada como lo estamos haciendo hasta ahora, que los ven varios especialistas, pero que nadie ve a la persona, y esto origina dificultades en el seguimiento y el control de los pacientes. Se requieren dispositivos, que eviten internaciones y que los pacientes consulten en guardia sus episodios de complicación aguda, y vayan a sitios o dispositivos de atención inadecuados. Quien se beneficia con esta integración solo los pacientes, y en algo los financiadores, no los médicos, que cobran con la fragmentación.
La multimorbilidad impone una gran carga económica tanto al sistema de salud como a la sociedad, sobre todo para los pacientes con cáncer y problemas de salud mental durante el primer año después del diagnóstico de cáncer. Se conoce que el costo de una combinación de enfermedades es mayor o menor que los costos aditivos de las enfermedades componentes, debe explorarse más a fondo.