El estudio que posteo en el blog fue publicado en el JAMA, Con el propósito de mostrar como la medición de presión intracraneana puede mejorar los resultados, en heridas cerebrales por arma de fuego. Este estudio no es concluyente pero será la base para estudios que se realicen prospectivos y macheados correctamente.
Mansour A, Rowell S, Powla PP, Horowitz P, Goldenberg FD, Lazaridis C. Comparative Effectiveness of Intracranial Pressure Monitoring vs No Monitoring in Severe Penetrating Brain Injury Management. JAMA Netw Open. 2023;6(3):e231077. doi:10.1001/jamanetworkopen.2023.1077
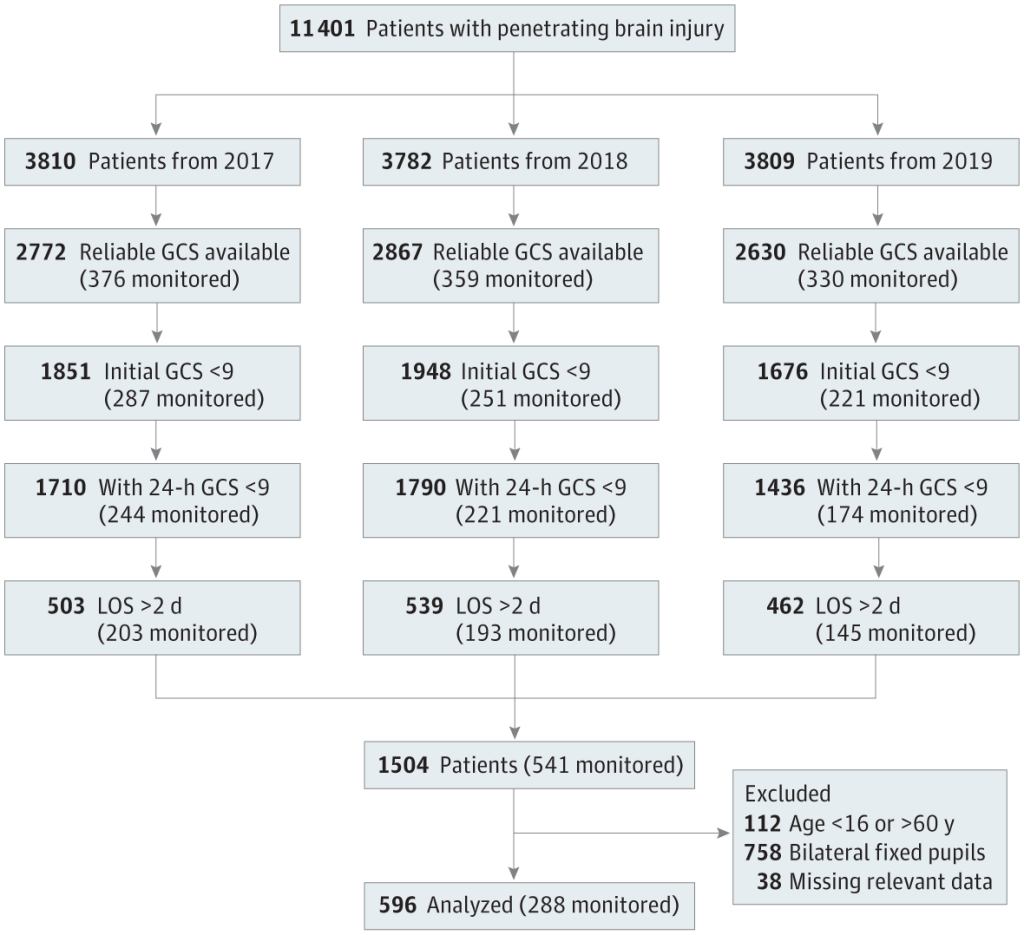
Más de 48,000 muertes relacionadas con armas de fuego ocurrieron en los Estados Unidos en 2021, el número más alto reportado desde 1994. 1,2 La lesión cerebral penetrante civil (PBI) afecta principalmente a los menores de 40 años, con tasas de mortalidad del 40% al 90%. 1,2 Un estudio basado en el Programa Nacional de Muestras del Banco Nacional de Datos de Trauma (NTDB) que incluyó a más de 8000 adultos con lesiones en la cabeza infligidas por armas de fuego entre 2003 y 2012 informó una edad promedio del paciente de 36 años con una tasa de mortalidad del 55%.
Otro estudio que utilizó la base de datos del Programa de Mejora de la Calidad del Trauma (TQIP), que incluyó a más de 26 000 pacientes con PBI de 2010 a 2014, también encontró una edad promedio de los pacientes de 36 años y una tasa de mortalidad del 44%. 4 A pesar de la alta prevalencia y probabilidad de resultados mórbidos asociados con PBI, el acervo de conocimientos relacionados con el manejo y pronóstico de PBI ha recibido poca contribución desde el inicio de las Guías para el Manejo de la Lesión Cerebral Penetrante en 2001. 5,6 Dado que la PBI es un criterio de exclusión en la mayoría de los ensayos clínicos aleatorizados (ECA) de lesión cerebral traumática grave (LCT), la generalización del conocimiento de lesiones contundentes a penetrantes es limitada.
La monitorización de la presión intracraneal (PIC) y el tratamiento guiado por la PIC son una piedra angular en el enfoque de la TCE grave y contundente. 8 La hipertensión intracraneal se ha asociado con mortalidad en cohortes observacionales. 9-12 Además, varios estudios han sugerido que la atención en centros especializados que practican la terapia basada en protocolos, que generalmente incluye la monitorización de la PIC, se asocia con una menor mortalidad y mejores resultados en pacientes con LCT grave. 13-18 Sin embargo, los informes de beneficios no son universales, ya que varios estudios no han encontrado ningún beneficio o daño del tratamiento guiado por la PIC. 19-23 Un único ECA realizado en Bolivia y Ecuador comparó la monitorización de la PIC con ninguna monitorización en el tratamiento del TCE grave y no informó diferencias significativas entre los grupos en la morbilidad o mortalidad medidas a los 6 meses después de la lesión. 24
En vista de estos hallazgos, la última iteración de las guías de la Brain Trauma Foundation emitió una recomendación de nivel IIb (evidencia de baja calidad) de monitoreo de la PIC para reducir la mortalidad hospitalaria y de 2 semanas después de la lesión. 25 Esta recomendación se basa únicamente en los informes de TCE contundente, ya que no hay datos suficientes disponibles para apoyar un estándar de tratamiento para el uso de la monitorización de la PIC en PBI. 26 Dada la escasez de evidencia, extrajimos datos de la NTDB para realizar un estudio de investigación de efectividad comparativa de propensión (PS) de la gestión de PBI guiada por monitoreo versus ningún monitoreo. 27 Se intentó examinar la asociación de la monitorización de la PIC con la mortalidad, la duración de la estancia hospitalaria (LOS) en la unidad de cuidados intensivos (UCI) y los resultados de disposición en pacientes con PBI grave.
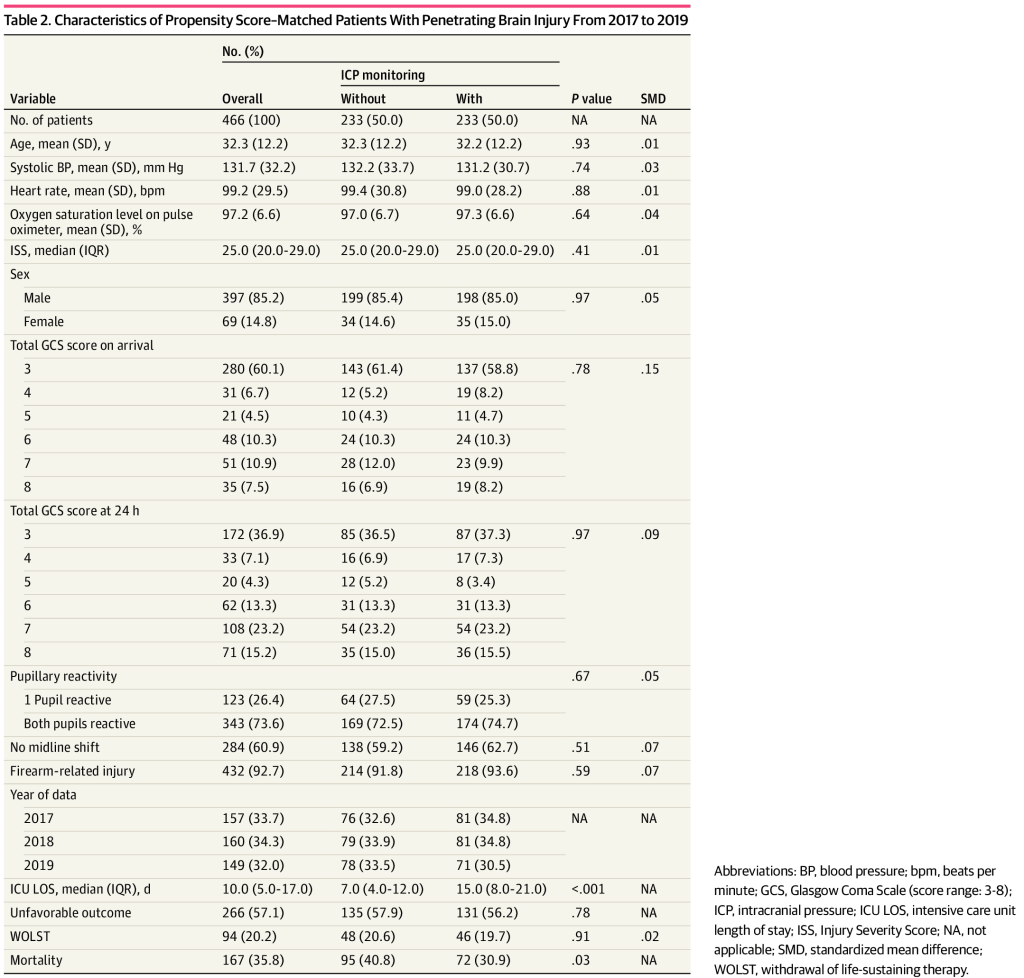
La Tabla 2 muestra la DME para las variables de interés en la cohorte pareada. Todas las variables, excepto la puntuación GCS a la llegada, estaban dentro de menos de 0,1 DME entre sí (DME <0,1 se consideró insignificante). 31
En la cohorte pareada con PS, con una mortalidad global del 35,8%, 72 pacientes (30,9%) con monitorización de PIC murieron en comparación con 95 pacientes (40,8%) sin monitorización. Los pacientes con monitorización de la PIC tuvieron más probabilidades de sobrevivir (odds ratio [OR], 1,54; IC 95%, 1,05-2,25; P = 03,10; número necesario a tratar, 1). No se observaron diferencias en la disposición favorable al alta entre los grupos (OR, 07,95; IC 0%, 57,1-55,71; P = 1,1). Similar al análisis de cohorte pareado con PS 596:1, el análisis ponderado por PS de probabilidad inversa que incluyó a los 40 pacientes demostró que los pacientes con monitorización de PIC tenían más probabilidades de sobrevivir que los pacientes sin PIC (OR, 95,1; IC 10%, 1,78-005,0; P = 97,95), y no se encontraron diferencias en la disposición favorable al alta (OR, 0,77; IC 1%, 22,77-1,79; P = 15,8). El valor E para el OR calculado a partir del conjunto de datos emparejados fue 0,21. La monitorización de la presión intracraneal frente a ninguna monitorización se asoció con un aumento de la mediana (IQR) ICU LOS (0 [7,4-0,12] días vs 0 [001,2-6,4] días; P < .10) (Tabla 2). La tasa de WOLST no fue significativamente diferente entre los grupos, con una mediana (IQR) de 131 (56-2) días desde la presentación (Tabla 135). No se observaron diferencias en la disposición favorable al alta entre los pacientes con monitorización de la PIC versus sin PIC (57 [9,78%] vs 2 [<>,<>%]; P = <>,<>) (Tabla <>).
Dado que dentro del conjunto de datos emparejados con PS, la puntuación GCS a la llegada permaneció ligeramente desequilibrada, agregamos la puntuación GCS en la admisión al modelo de regresión logística. Después de ajustar la puntuación GCS al ingreso en el conjunto de datos emparejados con PS, la monitorización de la PIC permaneció asociada con la supervivencia (OR, 1,61; IC 95%, 1,09-2,39; P = 02,1) y no se asoció con un resultado favorable (OR, 08,95; IC 0%, 74,1-56,69; P = <>,<>).
Discusión
En este estudio de investigación de efectividad comparativa, la confusión por indicación se abordó utilizando 2 métodos diferentes de puntuación de propensión. 34 En la cohorte pareada (466 pacientes), los pacientes que recibieron monitorización de PIC (30,9% de mortalidad) frente a pacientes sin monitorización (40,8% de mortalidad) tuvieron una mortalidad estadísticamente significativa menor en la correspondencia 1:1 PS (OR, 1,54; IC 95%, 1,05-2,25) y en el análisis ponderado por PS (OR, 1,40; IC 95%, 1,10-1,78). Además, la monitorización de la PIC se asoció con un aumento de la LOS en la UCI, pero no con resultados disposicionales.
El análisis de la muestra pareada con PS intentó aproximarse a la de un ECA al lograr un equilibrio en los factores medidos entre los individuos que recibieron monitorización de la PIC y los que no lo hicieron. Para la ponderación de probabilidad inversa, se utilizaron PS para calcular ponderaciones estadísticas para cada individuo para crear una muestra en la que la distribución de los posibles factores de confusión era independiente de la monitorización de la PCI. 32 Para determinar si la población objetivo que resultó de la aplicación de los métodos de PS fue clínicamente relevante, enfatizamos los siguientes criterios de inclusión: puntuación GCS inferior a 9 al ingreso y más alta registrada en las primeras 24 horas, LOS de la UCI de más de 48 horas (para excluir lesiones leves o muertes prematuras por lesiones no recuperables o WOLST), Puntuación AIS de 3 a 5 para la región de la cabeza e inferior a 3 para otras regiones del cuerpo (para evaluar pacientes con lesión craneal relativamente aislada), y al menos 1 pupila reactiva (dos tercios de los pacientes tenían pupilas bilateralmente reactivas).
Al interpretar los resultados, tenga en cuenta que este estudio utilizó la monitorización de la PIC para distinguir los enfoques de manejo de los pacientes con monitorización frente a aquellos sin los que fueron emparejados para las características clínicas seleccionadas. No se disponía de información acerca de otras intervenciones de tratamiento. En lugar de mostrar la efectividad de la monitorización de la PIC, los resultados del estudio deben interpretarse como que muestran el beneficio de la mortalidad de los paquetes de atención que incluyeron la monitorización de la PIC frente a ninguna monitorización. A menudo se cita que el PBI civil tiene una mortalidad de hasta el 90%. 35,36 Este alto porcentaje probablemente refleja a todos los que llegan, incluidos los pacientes que nunca llegan al hospital o llegan in extremis y mueren poco después. En el presente estudio, se excluyeron estos pacientes. También se excluyeron los pacientes con pupilas bilateralmente no reactivas y valores muy bajos de presión arterial inicial y saturación de oxígeno. Estas exclusiones pueden explicar la tasa de mortalidad del 35,8%, que es inferior a la tasa reportada en otros estudios contemporáneos. El mensaje importante de este hallazgo es que un enfoque nihilista hacia los pacientes con PBI grave basado en el mecanismo de lesión no está justificado, y se deben tomar medidas de reanimación apropiadas, seguidas en pacientes seleccionados por atención neurocrítica y neuroquirúrgica dirigida. Este hallazgo fue consistente con los informes de mejores resultados de PBI que se asociaron con una atención multidisciplinaria agresiva en cohortes militares modernas. 37-40
Estudios previos14,19,41,42 con resultados mixtos han tratado de examinar la asociación entre la monitorización de la PIC y la LOS en la TCE contundente grave. Se encontró una tendencia de LOS prolongada en la UCI en pacientes con monitorización de la PIC en un metanálisis de 2 ECA y 7 estudios de cohortes. 43 Los pacientes con niveles altos o bajos de PIC y gravedad de la lesión probablemente experimentarán una estancia más corta en la UCI. Este resultado puede no reflejarse a menos que se realice o modele conjuntamente un análisis apropiado de los datos dependientes del tiempo (PIC) y los datos de tiempo de eventos (alta en la UCI). 44 No hay datos sobre el tiempo de descarga en la NTDB. Aunque emparejamos a los pacientes por las características que reflejaban la gravedad de la lesión y la tasa de WOLST, el análisis no puede ofrecer una explicación adicional del aumento del LOS de la UCI, además de la hipótesis de que los paquetes de atención, incluida la monitorización de la PIC, conducen a una mayor intensidad y ciclos prolongados de tratamiento.
Las Directrices para el tratamiento de la lesión cerebral penetrante se publicaron hace más de 2 décadas. 5 Estas directrices no encontraron datos suficientes para apoyar ninguna declaración sobre el monitoreo del PCI. 26 Creemos que el presente estudio proporciona evidencia de calidad moderada a favor de la monitorización de la PIC en pacientes seleccionados con PBI grave. La precisión es el grado de certeza que rodea la estimación del tamaño del efecto para un resultado dado, y los 2 métodos diferentes de puntuación de propensión que realizamos mostraron resultados similares. La evidencia de este estudio puede proporcionar una confianza moderada en la verdadera efectividad de la monitorización de la PIC en pacientes con las mismas características que las de la población objetivo. Como mínimo, los resultados deben alentar a futuros ECA que evalúen la eficacia de la monitorización de la PIC en la IPP.