Joshua M. Pevnick, MD, MSHS1Korey Kennelty, Doctor en Farmacia, Máster en Ciencias, Doctor en Filosofía, BCGP2; An T. Nguyen, OTD, OTR/L, BCG1
JAMA Net 17 de marzo de 20262026;9 (3): e260719. doi:10.1001/jamanetworkopen.2026.0719
Puntos clave
Pregunta: Las intervenciones de transición de la atención (TOC) dirigidas por farmacéuticos en el período peri-alta reducen los eventos adversos relacionados con los medicamentos después del alta hospitalaria, pero ¿reducen también los reingresos y la utilización de otros servicios de atención médica?
Resultados Este ensayo clínico aleatorizado incluyó 6478 hospitalizaciones de pacientes adultos de 55 años o más con polifarmacia o que tomaban medicamentos de alto riesgo, asignados aleatoriamente a la atención habitual (conciliación de medicamentos al ingreso) o a una revisión de medicamentos dirigida por farmacéuticos, conciliación de medicamentos al alta y abordaje de la adherencia y seguridad de los medicamentos. No se detectaron diferencias significativas entre los grupos en la utilización de servicios de salud no planificados durante los 30 días posteriores al alta hospitalaria.
Significado: Entre los adultos mayores con polifarmacia, una intervención de TOC dirigida por farmacéuticos no redujo la utilización de servicios de salud no planificados durante los 30 días posteriores al alta hospitalaria.Abstracto
Atención al alta dirigida por farmacéuticos para reducir la utilización de servicios de salud posteriores al alta.
Resumen visual.
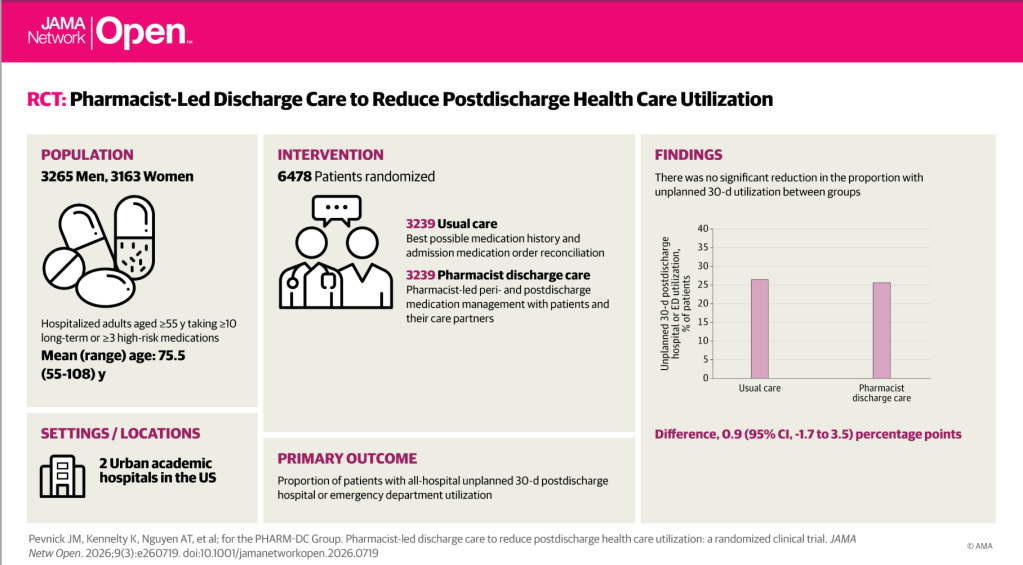
Importancia: Las intervenciones de transición de la atención (TOC) dirigidas por farmacéuticos en el período perihospitalario reducen los eventos adversos relacionados con los medicamentos tras la hospitalización. Sin embargo, las organizaciones sanitarias no suelen ver un incentivo financiero para financiar estas intervenciones.
Objetivo : Comprobar si las intervenciones de transición de la atención dirigidas por farmacéuticos podrían impulsar reducciones en la utilización de recursos sanitarios tras el alta hospitalaria.
Diseño, entorno y participantes Este ensayo clínico pragmático aleatorizado se llevó a cabo en dos hospitales universitarios urbanos de Estados Unidos. Los participantes fueron adultos hospitalizados de 55 años o más que tomaban 10 o más medicamentos recetados a largo plazo o 3 o más medicamentos de alto riesgo (definidos como anticoagulantes, antiagregantes plaquetarios o antihiperglucemiantes, incluida la insulina), reclutados entre el 23 de diciembre de 2019 y el 30 de diciembre de 2022. Los datos se analizaron desde enero de 2023 hasta junio de 2025.
La intervención farmacéutica se centró en la gestión de la medicación durante el periodo peri-alta y post-alta, en colaboración con los pacientes y sus cuidadores. Esta intervención incluyó la revisión de la medicación, la conciliación de la medicación al alta y el abordaje de la adherencia y la seguridad de la medicación. La atención habitual consistió en obtener el historial farmacológico más completo posible y realizar una conciliación de la medicación prescrita al ingreso.
Resultados y medidas principales El resultado principal fue la proporción de pacientes con utilización no planificada de servicios hospitalarios o de urgencias (SU) durante los 30 días posteriores al alta hospitalaria. Un tamaño muestral de 9776 pacientes permitiría detectar diferencias absolutas del 2,5 % con respecto a un valor basal esperado del 27,5 %. Los criterios de valoración secundarios incluyeron la utilización no planificada en el mismo hospital y varios análisis de subgrupos preespecificados para evaluar la modificación del efecto.
Resultados Se aleatorizaron un total de 6478 hospitalizaciones de pacientes y se analizaron 6428 (3215 de atención habitual y 3213 de intervención); 3265 (50,8 %) fueron entre pacientes varones. Los pacientes tenían una edad media (DE) de 75,5 (10,2) años y tomaban una mediana de 16 (RIC, 12-22) medicamentos recetados a largo plazo y 2 (RIC, 1-3) medicamentos de alto riesgo. Tres cuartas partes de los pacientes (4824 [75,0 %]) fueron dados de alta a su domicilio. El análisis por protocolo incluyó 6238 encuentros de pacientes, 4472 (71,7 %) de los cuales fueron entre pacientes que utilizaban Medicare de pago por servicio para quienes se pudieron obtener todas las reclamaciones de utilización hospitalaria; En este grupo, no se encontró una reducción significativa en la proporción con utilización no planificada de todos los servicios hospitalarios durante 30 días (593 de 2242 de atención habitual [26,4%] frente a 570 de 2230 de intervención [25,6%]; diferencia, 0,9 puntos porcentuales [pp]; IC del 95%, -1,7 a 3,5 pp). Entre todos los pacientes aleatorizados, tampoco hubo una reducción significativa en la utilización no planificada de los mismos servicios hospitalarios durante 30 días (606 de 3112 de atención habitual [19,5%] frente a 579 de 3126 de intervención [18,5%]; diferencia, 1,0 pp; IC del 95%, -1,0 a 3,0 pp). Entre los 589 pacientes con baja adherencia a la medicación y baja alfabetización, hubo una reducción absoluta de 10,4 pp (IC del 95 %, 3,4-17,4 pp) en la utilización no planificada del mismo hospital (69 de 240 atención habitual [28,8 %] frente a 64 de 349 intervención [18,3 %]; P = 0,003) ( P = 0,01 para la modificación del efecto).
Conclusiones y relevancia Entre los adultos mayores con polifarmacia, no se detectó una reducción general en la utilización no planificada de hospitales y servicios de urgencias en un plazo de 30 días tras una intervención de cambio de atención dirigida por farmacéuticos, pero sí se encontró una reducción entre los pacientes con baja adherencia a la medicación y bajo nivel de alfabetización, lo que sugiere un beneficio para este subgrupo.
Registro del ensayo clínico en ClinicalTrials.gov. Identificador: NCT04071951Introducción
La tasa de eventos adversos relacionados con medicamentos (EAM) posteriores a la hospitalización entre adultos mayores se ha estimado entre el 4% y el 37%, 1 , 2 con tasas recientes del 5% al 6% encontradas en 2 grandes ensayos clínicos de manejo de medicamentos. 3 , 4 Los EAM posteriores a la hospitalización pueden resultar en morbilidad grave o muerte. Además, son una causa frecuente de reingreso en adultos mayores. 5 , 6 Los adultos mayores experimentan desproporcionadamente EAM posteriores a la hospitalización debido a comorbilidades predisponentes como deterioro renal y cognitivo y regímenes de medicamentos onerosos en términos de polifarmacia, complejidad de la dosificación y riesgo de EAM. 7-9 Estos problemas se agravan en el período inmediatamente posterior al alta por el aumento de la morbilidad y la discontinuidad de la atención .
Investigaciones previas muestran que hasta una cuarta parte de los eventos adversos relacionados con medicamentos (EAM) posteriores al alta son prevenibles. 10, 11 Además, varios equipos demostraron que las intervenciones de transición de la atención (TOC) centradas en la farmacia tenían un potencial sustancial para reducir los EAM posteriores al alta. 3, 4, 12-16 Sin embargo , las intervenciones de TOC dirigidas por farmacéuticos siguen siendo poco utilizadas. La falta de uso puede atribuirse al tamaño de los estudios previos, que requirieron centrarse en mejoras de procesos en lugar de resultados clínicos y financieros como la utilización de la atención médica.
Para convencer a los líderes de hospitales y sistemas de salud de financiar intervenciones de transición de la atención dirigidas por farmacéuticos, buscamos evidencia de que estas intervenciones tendrían un impacto en la utilización de los servicios de salud. Por lo tanto, realizamos un ensayo pragmático con la potencia suficiente para detectar un efecto de las intervenciones de transición de la atención dirigidas por farmacéuticos en la utilización de los servicios de salud después del alta hospitalaria. 17
Métodos
Diseño del ensayo
Realizamos un ensayo clínico aleatorizado (ECA) en dos centros sobre intervenciones de TOC dirigidas por farmacéuticos. Los pacientes fueron asignados aleatoriamente en una proporción 1:1 al grupo de intervención o al grupo de atención habitual, con estratificación por centro de estudio. Incorporamos varios componentes pragmáticos, como una intervención financiada exclusivamente con fondos operativos, criterios de inclusión amplios, reclutamiento en un entorno clínico común y la consideración de los farmacéuticos para adaptar la intervención a cada paciente. Este estudio fue aprobado por el comité de ética institucional de Cedars-Sinai, que eximió del requisito de consentimiento informado debido a que la intervención se consideró de bajo riesgo y potencialmente beneficiosa. Seguimos las directrices de notificación de los Estándares Consolidados para la Notificación de Ensayos Clínicos ( CONSORT ).Configuración
Ambos centros eran centros médicos académicos urbanos de gran volumen en EE. UU., con programas de farmacia consolidados, un sólido respaldo directivo para el ensayo y farmacéuticos con experiencia en la realización de los componentes de la intervención. Uno de los centros contaba con un programa de transición de la atención (TOC) establecido que empleaba a varios farmacéuticos.Criterios de inclusión y exclusión
Los criterios de inclusión iniciales fueron (1) ingreso a una sala o servicio médico por un médico internista o de medicina familiar; (2) edad de 65 años o más; y (3) uso de 10 o más medicamentos recetados a largo plazo y/o 3 o más medicamentos de alto riesgo, definidos como anticoagulantes, agentes antiplaquetarios o antihiperglucemiantes, incluida la insulina. Estas clases de medicamentos se eligieron porque investigaciones previas demostraron que eran responsables de la mayoría de las hospitalizaciones causadas por EAM entre adultos mayores. 18 El 28 de octubre de 2020, la edad mínima se redujo a 55 años para aumentar la inscripción. Los pacientes que no inscribimos incluyeron (1) aquellos que fueron excluidos del Programa de Reducción de Reingresos Hospitalarios de Medicare (HRRP; por ejemplo, transferencia prevista a otro centro de atención aguda) para centrarse en la utilización más importante para las partes interesadas, (2) aquellos que no se esperaba que se beneficiaran plenamente de los componentes de intervención relacionados con la adherencia (por ejemplo, se esperaba que fueran dados de alta a un centro de enfermería especializada, un centro de rehabilitación, un centro psiquiátrico o un centro cerrado, donde los medicamentos son administrados por el personal del centro), (3) aquellos que se esperaba que requirieran una intervención más personalizada (por ejemplo, recibiendo cuidados paliativos, se esperaba que se sometieran a un alta autodirigida o no domiciliados), y/o (4) aquellos cuya participación no sería propicia para probar las hipótesis del estudio (por ejemplo, se esperaba que fueran dados de alta a otro estado, inscritos en el estudio en el último año, se esperaba que tuvieran el alta el mismo día antes de que se pudiera administrar la intervención, o se esperaba que recibieran intervenciones TOC dirigidas por farmacéuticos independientemente del ensayo [por ejemplo, se esperaba que fueran atendidos por un farmacéutico de trasplantes]).Selección, inscripción y aleatorización
Los pacientes fueron reclutados entre el 23 de diciembre de 2019 y el 30 de diciembre de 2022. Un informe diario automatizado identificó a los pacientes potencialmente elegibles. Tras una revisión manual de la historia clínica electrónica (HCE) para determinar si los pacientes cumplían todos los criterios, el personal del estudio los reclutó y asignó aleatoriamente a los grupos dentro de las 72 horas posteriores a su ingreso hospitalario.
La aleatorización se realizó mediante REDCap (Universidad de Vanderbilt, Nashville, Tennessee), con una secuencia aleatoria independiente para cada centro, precargada por un estadístico (GC-W.). La secuencia de asignación se mantuvo oculta para el resto del personal. Los miembros del equipo de farmacia (farmacéuticos, técnicos de farmacia y estudiantes de farmacia) fueron informados del estado de aleatorización de los pacientes según fuera necesario para proporcionar la intervención o la atención habitual mejorada.
La raza y la etnia, extraídas de las historias clínicas electrónicas de los hospitales, se incluyeron en el análisis para estudiar si todos los pacientes podrían beneficiarse por igual de la intervención PHARM-DC. Las categorías raciales fueron indígena americano o nativo de Alaska, asiático, negro o afroamericano, blanco y otros (incluidas todas las categorías no mencionadas), y las categorías étnicas fueron hispano y no hispano.Intervención
Basándose en 3 revisiones sistemáticas de revisiones sistemáticas que abordan la adherencia a la medicación, la conciliación de la medicación y la polifarmacia, 9 , 19 , 20 los autores del Grupo de Atención Farmacéutica al Alta (PHARM-DC) publicaron un conjunto de herramientas basado en la evidencia 21 y colaboraron con líderes de farmacia y miembros del equipo en ambos centros para desarrollar un conjunto de componentes de intervención recomendados (básicos) y opcionales. Los componentes básicos recomendados incluyeron 3 componentes previos al alta (revisión de la medicación, educación del paciente y conciliación de la medicación al alta) y 3 componentes posteriores al alta (comunicación con la farmacia ambulatoria, comunicación con el médico de atención primaria y una llamada telefónica de seguimiento posterior al alta al paciente). Los componentes no básicos (opcionales) incluyeron abordar la adherencia a la medicación y el acceso, el manejo de los efectos adversos, la entrevista motivacional, llamadas telefónicas adicionales posteriores al alta y el monitoreo de los niveles de medicamentos (Figura electrónica en el Suplemento 2 ). Si los cuidadores participaban en el manejo de la medicación, el personal de farmacia los involucraba. CancelRx (aviso de interrupción enviado a la farmacia dispensadora) estaba presente en ambos centros.
Investigadores y farmacéuticos de ambos centros (JMP, KK, ATN, KA, JG, AJH, MSK, EMK, DWL, YM, L. Matta, DM, L. Murray, AM, OO, ASO, EP, SW, JLS) llevaron a cabo numerosas reuniones virtuales para estandarizar, optimizar y mantener la ejecución de los componentes de la intervención por parte de los farmacéuticos. Las reuniones comenzaron quincenalmente en 2019 antes de pasar a ser mensuales y luego trimestrales. El contenido incluyó maximizar la inscripción, el seguimiento de los componentes de la intervención, discusiones sobre la calidad y la fidelidad de la intervención, y el seguimiento de los resultados del ensayo. Dado que la financiación operativa apoyó la intervención, la mayoría de los miembros del personal de farmacia que realizaban el trabajo de TOC atendieron a pacientes en ambos grupos del estudio. Antes del estudio, estos miembros del personal de farmacia estaban bien familiarizados con los diferentes componentes de la intervención y los habían administrado a algunos pacientes.
Los farmacéuticos adaptaron la intervención a cada paciente, como se describió anteriormente. 17 El análisis de tiempo y movimiento de 40 hospitalizaciones encontró que los farmacéuticos del estudio dedicaron una mediana de 67 minutos (RIC, 46-90 minutos) por hospitalización a actividades de intervención, 22 con un costo estimado de $101 por hospitalización.
Atención habitual mejorada
Para todos los pacientes del ensayo, los miembros del equipo de farmacia buscaron obtener el mejor historial de medicamentos posible, 23 , 24 para realizar la conciliación de la orden de medicamentos al ingreso y para usar un instrumento publicado previamente para evaluar la puntuación de adherencia y alfabetización en medicamentos (MedAL). 17 , 25 , 26 Los miembros del equipo de farmacia no buscaron brindar componentes de intervención adicionales a los pacientes de atención habitual, pero se les indicó que atendieran cualquier solicitud de este tipo. Un centro también utilizó llamadas telefónicas de seguimiento automatizadas después del alta para evaluar varios problemas, incluidos los relacionados con la medicación. En casos raros, esto requirió el seguimiento del farmacéutico.Resultados del ensayo
El resultado principal fue la proporción de pacientes con una rehospitalización no planificada o una visita al servicio de urgencias en cualquier hospital dentro de los 30 días posteriores al alta de la hospitalización inicial. De acuerdo con el Programa de Rehabilitación de Hospitales de Medicare (HRRP), la utilización de servicios que ocurrió después de una readmisión planificada inicial o una estancia de observación dentro del período de 30 días no se contabilizó en los resultados del ensayo. Dado que utilizamos datos de reclamaciones de Medicare para medir la utilización de servicios fuera del hospital, la medición del resultado principal se limitó a pacientes con Medicare de pago por servicio. No se hicieron distinciones entre estancias de observación e ingresos hospitalarios.
Los resultados secundarios (todos dentro de los 30 días) incluyeron (1) proporción de pacientes con alguna visita a urgencias u hospitalización en cualquier hospital (es decir, utilización de urgencias u hospital por cualquier causa entre pacientes con Medicare de pago por servicio), (2) proporción de pacientes con utilización no planificada en los hospitales del estudio (para este resultado de «mismo hospital», los médicos del estudio [autores JMP, ATN, CTB, HG, EMK y JS y el colaborador no autor AC] revisaron la historia clínica electrónica para categorizar la utilización como planificada o no planificada), (3) cada componente de la utilización por separado, y (4) mortalidad 30 días después del alta. La utilización del mismo hospital incluyó hospitales locales en cada sistema de salud.
Se asumió que la utilización de todos los servicios hospitalarios inmediatamente precedida por una visita a urgencias no era planificada. Utilizando un subconjunto de 321 estancias posteriores al alta en el mismo hospital que requirieron la revisión de la historia clínica electrónica por parte de un médico para nuestro comité de monitorización de datos y seguridad, encontramos que esta definición (presencia de una visita a urgencias inmediatamente anterior a una estancia hospitalaria) tenía una especificidad del 100 % y una sensibilidad del 89,7 % para clasificar las hospitalizaciones posteriores al alta como no planificadas.
Planificamos comparaciones a priori de los siguientes subgrupos de pacientes: aquellos con insuficiencia cardíaca, aquellos que cumplían los criterios de inclusión en el ensayo por tomar 10 o más medicamentos frente a aquellos que tomaban 3 o más medicamentos de alto riesgo, aquellos con un nivel de MedAL bajo, aquellos con un nivel socioeconómico bajo y aquellos dentro de cada centro de estudio. También consideramos la edad y el sexo. Para maximizar la potencia, el protocolo del estudio ( Suplemento 1 ) especificó el resultado de la utilización no planificada del mismo hospital para todos los análisis de subgrupos. Utilizando el mismo resultado, también realizamos análisis por protocolo para los pacientes que recibieron todos los componentes principales frente a aquellos que no los recibieron y para cada componente de intervención por separado.Recopilación de datos
Obtuvimos las características de los pacientes y los datos de utilización del mismo hospital mediante consultas a la historia clínica electrónica. Evaluamos la fidelidad de la intervención mediante la documentación estructurada del farmacéutico. Un centro aprovechó los flujos de trabajo de documentación operativa, mientras que el otro desarrolló nuevos flujos de trabajo para realizar el seguimiento de la fidelidad.
La utilización de todos los servicios hospitalarios y la mortalidad se evaluaron mediante datos de reclamaciones de Medicare y del Índice Nacional de Defunciones, obtenidos a través del Programa Data LINKAGE del Instituto Nacional sobre el Envejecimiento. Inicialmente, nuestra intención era utilizar bases de datos estatales de reclamaciones de todos los pagadores, lo que permitiría incluir a todos los pacientes en el análisis del resultado principal. Sin embargo, obstáculos regulatorios y de otra índole hicieron que este plan resultara inviable.Análisis estadístico
Analizamos el resultado primario usando una prueba z bilateral para proporciones. La modificación del efecto se evaluó usando términos de interacción en un modelo logístico multivariable de utilización no planificada del mismo hospital por intervención, subgrupo e intervención × subgrupo. Para estos análisis secundarios, usamos modelos lineales generales para agrupar por paciente para aquellos inscritos más de una vez y ajustamos por covariables comunes especificadas a priori, incluyendo edad, sexo, raza y etnia, ingreso familiar medio por área censal de EE. UU., Índice de comorbilidad de Elixhauser, puntuación MedAL y criterios de elegibilidad de medicamentos. Para tener en cuenta las pruebas de hipótesis múltiples, usamos el procedimiento de Benjamini-Hochberg. Para tener en cuenta los datos faltantes aleatoriamente, usamos imputación múltiple en los análisis secundarios. Todos los análisis se realizaron de enero de 2023 a junio de 2025, usando SAS, versión 9.4 (SAS Institute Inc). Utilizando una prueba z bilateral , con una potencia del 80 % y un nivel de significancia α de 0,05, nuestro tamaño de muestra objetivo de 9776 pacientes permitiría detectar diferencias absolutas del 2,5 % con respecto a un resultado primario basal esperado del 27,5 %. Se consideró significativo un valor de p bilateral inferior a 0,05.ResultadosInscripción, aleatorización y características basales
Evaluamos a 33 628 pacientes y reclutamos a 6264 en 6478 hospitalizaciones aleatorias (207 pacientes fueron asignados aleatoriamente dos veces y 7 tres veces, lo que representa el 3,2 % y el 0,1 % de los encuentros, respectivamente) ( Figura 1 ). Las exclusiones más comunes se debieron a la previsión de otras intervenciones farmacéuticas de TOC (principalmente para iniciativas operativas), no cumplir con los criterios de inclusión, la ocurrencia o expectativa de un alta temprana y la inscripción previa en el año anterior. La inscripción se vio limitada por la pandemia de COVID-19, la disponibilidad de farmacéuticos para realizar la intervención y la disponibilidad de pacientes elegibles. En el contexto de una baja inscripción, la expiración de la financiación, la preocupación por el tiempo que llevaría alcanzar el tamaño de muestra previsto, el recálculo de la potencia y el tamaño del efecto detectable, y la sospecha de que no existía ni existiría un efecto significativo para el resultado principal, y con la opinión del comité de control de seguridad de datos, la inscripción en el ensayo se suspendió el 30 de diciembre de 2022. Para la evaluación del resultado principal, se dispuso de datos de reclamaciones de Medicare para 2242 de 3112 encuentros de pacientes (72,0 %) en el grupo de atención habitual y 2230 de 3126 (71,3 %) en el grupo de intervención.
Figura 1. Diagrama de flujo del estudio
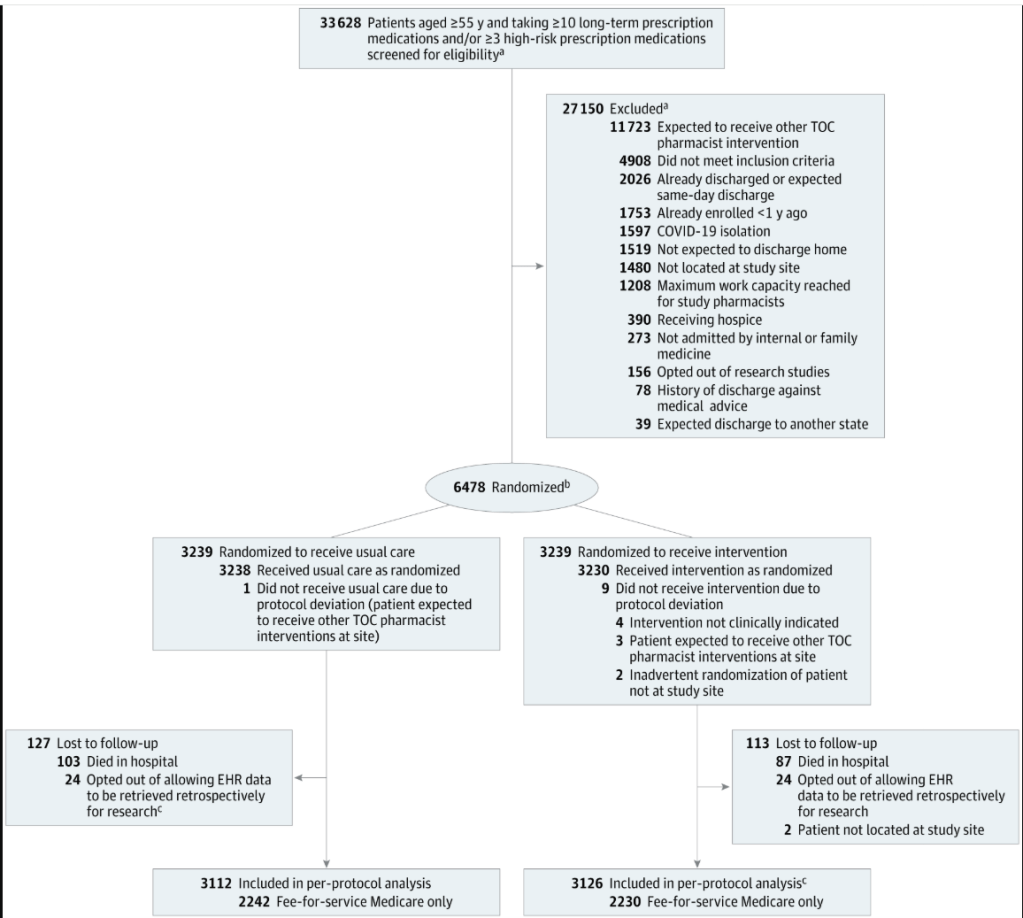
EHR significa registro electrónico de salud; TOC, transición de la atención.
Para estimar el número de pacientes evaluados para determinar su elegibilidad, calculamos el producto del número total de días laborables durante el período de estudio y el número medio de pacientes evaluados por día laborable. Este último se estimó mediante una auditoría aleatoria de la documentación del estudio durante dos días por trimestre a lo largo del período de estudio. Además, esta auditoría se utilizó para estimar la proporción de pacientes excluidos por cada motivo enumerado.
b Nueve pacientes fueron asignados aleatoriamente dos veces al estudio por error, ya que habían sido asignados aleatoriamente en el plazo de un año (un criterio de exclusión). Estos pacientes fueron incluidos en el análisis.
c) Los pacientes que habían optado por no participar en ninguna investigación al momento de la inscripción no fueron incluidos. Sin embargo, una vez finalizado el ensayo, durante el proceso de extracción de resultados, nos dimos cuenta de que algunos pacientes inscritos habían optado por no participar en la investigación después de haber sido inscritos. Dado que no se pudieron obtener los resultados, fueron excluidos de los análisis.
Los brazos estaban bien equilibrados en casi todas las características basales medidas ( Tabla 1 ). De los 6428 encuentros de pacientes que se analizaron (3215 de atención habitual y 3213 de intervención), el sitio 1 inscribió a 3829 (59,6%) y el sitio 2, a 2599 (40,4%). La edad media (DE) de los pacientes fue de 75,5 (10,2) años; 3163 (49,2%) eran mujeres y 3265 (50,8%) eran hombres. Catorce pacientes (0,2%) eran indígenas americanos o nativos de Alaska; 257 (4,0%), asiáticos; 954 (14,8%), negros o afroamericanos; 4670 (72,7%), blancos; 444 (6,9%), de otra raza; y 89 (1,4%), de raza desconocida. Un total de 601 pacientes (9,3 %) eran hispanos, 5769 (89,7 %) no eran hispanos y 58 (0,9 %) tenían etnia desconocida. Los datos de la historia clínica electrónica mostraron que se necesitó un intérprete para 1233 pacientes (19,2 %). La mayoría de los pacientes tenían Medicare de pago por servicio (4602 [71,6 %]), seguido de Medicare Advantage (820 [12,8 %]), seguro comercial (690 [10,7 %]) y Medicaid (294 [4,6 %]).Tabla 1. Datos demográficos de los pacientes y características basales clave en el momento de la aleatorización.
| Característica | Pacientes, N° (%) (N = 6428) | |
|---|---|---|
| Atención habitual (n = 3215) | Intervención (n = 3213) | |
| Lugar de estudio | ||
| 1 | 1915 (59,6) | 1914 (59,6) |
| 2 | 1300 (40.4) | 1299 (40.4) |
| Edad, y | ||
| Media (DE) | 75,6 (10,2) | 75,5 (10,2) |
| 55-64 | 466 (14,5) | 472 (14,7) |
| 65-74 | 1039 (32.3) | 1055 (32.8) |
| 75-84 | 1033 (32.1) | 1006 (31.3) |
| ≥85 | 677 (21.1) | 680 (21.2) |
| Sexo | ||
| Femenino | 1577 (49.1) | 1586 (49.4) |
| Masculino | 1638 (50,9) | 1627 (50,6) |
| Carrera | ||
| Indígena americano o nativo de Alaska | 8 (0,2) | 6 (0,2) |
| asiático | 118 (3,7) | 139 (4.3) |
| Negro o afroamericano | 475 (14.8) | 479 (14,9) |
| Blanco | 2367 (73,6) | 2303 (71.7) |
| Otro a | 201 (6.3) | 243 (7.6) |
| Desconocido | 46 (1.4) | 43 (1.3) |
| Etnicidad | ||
| hispano | 308 (9.6) | 293 (9.1) |
| no hispano | 2870 (89.3) | 2899 (90.2) |
| Desconocido | 37 (1.2) | 21 (0,7) |
| Se necesita intérprete | ||
| No | 2581 (80.3) | 2522 (78.5) |
| Sí | 590 (18.4) | 643 (20.0) |
| Desconocido | 44 (1.4) | 48 (1,5) |
| Seguro en el momento de la admisión | ||
| Comercial | 342 (10.6) | 348 (10.8) |
| Medicare de pago por servicio | 2314 (72.0) | 2288 (71.2) |
| Seguro de enfermedad | 132 (4.1) | 162 (5.0) |
| Medicare Advantage | 411 (12.8) | 409 (12.7) |
| Pago directo u otro tipo de seguro | 16 (0,5) | 6 (0,2) |
| Ingresos familiares por distrito censal de EE. UU. | ||
| Datos disponibles | 3101 (96.5) | 3059 (95.2) |
| Mediana (RIC), $ | 92 353 (65 592-119 159) | 93 360 (68 020-120 879) |
| Estancias en el mismo hospital durante los 3 años previos a la aleatorización, mediana (RIC), n.º | 1 (0-3) | 1 (0-3) |
| Duración de la estancia, mediana (RIC), días | 5.8 (3.3-9.9) | 5.8 (3.3-9.9) |
| Destino de descarga | ||
| Hogar | 2385 (74.2) | 2439 (75.9) |
| Centro de enfermería especializada | 332 (10.3) | 320 (10.0) |
| hospital de rehabilitación para pacientes internos | 223 (6.9) | 224 (7.0) |
| Fallecido | 103 (3.2) | 87 (2.7) |
| Hospicio | 86 (2.7) | 73 (2.3) |
| Otra instalación | 63 (2.0) | 45 (1.4) |
| En contra del consejo médico | 23 (0,7) | 25 (0,8) |
| Medalla | ||
| Bajo | 245 (7.6) | 357 (11.1) |
| Moderado | 598 (18,6) | 749 (23.3) |
| Alto | 984 (30,6) | 1129 (35.1) |
| No documentado | 872 (27.1) | 466 (14,5) |
| No hay intención de evaluar con MedAL b | 516 (16.0) | 512 (15.9) |
| Medicamentos recetados antes del ingreso hospitalario | ||
| Mediana (RIC), N.° | 17 (13-22) | 16 (12-22) |
| ≥10 a largo plazo | 2467 (76,7) | 2657 (82,7) |
| ≥3 Alto riesgo c | 901 (28.0) | 917 (28,5) |
| Tanto ≥10 a largo plazo como ≥3 de alto riesgo | 856 (26,6) | 854 (26,6) |
| Falta d | 497 (15,5) | 154 (4.8) |
| Índice de Elixhauser, media (DE) | 13,8 (10,0) | 13,9 (10,2) |
| Comorbilidades | ||
| Insuficiencia cardiaca | 846 (26.3) | 820 (25.5) |
| Demencia | 129 (4.0) | 113 (3.5) |
| Cáncer metastásico | 69 (2.1) | 91 (2.8) |
| Enfermedad renal grave | 200 (6.2) | 174 (5.4) |
| Diabetes | 695 (21,6) | 641 (20.0) |
| Arteriopatía coronaria | 802 (24.9) | 750 (23,3) |
Los pacientes tomaban una mediana de 16 (RIC, 12-22) medicamentos recetados a largo plazo y 2 (RIC, 1-3) medicamentos de alto riesgo. Tres cuartas partes de los pacientes (4824 [75,0%]) fueron dados de alta a su domicilio. A pesar de la intención de incluir solo a pacientes que se esperaba que fueran dados de alta a su domicilio, 652 (10,1%) fueron dados de alta a un centro de enfermería especializada y 447 (7,0%) a un hospital de rehabilitación aguda.
La falta de datos fue poco frecuente y generalmente equilibrada entre los grupos. Una excepción notable se refiere a las puntuaciones MedAL. Esto ocurrió por varias razones. Primero, un centro cambió su método de evaluación a partir del 5 de enero de 2022. Esto se debió a obligaciones operativas contrapuestas y a la preocupación por la fiabilidad entre evaluadores de las evaluaciones de alfabetización en medicamentos realizadas por técnicos de farmacia. Incluso después de excluir a los pacientes afectados por estos cambios, faltaban puntuaciones MedAL para 872 pacientes (27,1 %) en el grupo de atención habitual frente a 466 (14,5 %) en el grupo de intervención. Las tasas de datos faltantes fueron casi idénticas el día del ingreso. Por lo tanto, el aumento en la documentación de MedAL para los pacientes en el grupo de intervención se produjo más tarde durante la hospitalización, probablemente debido a una mayor interacción entre los miembros del equipo de farmacia y los pacientes del grupo de intervención.Fidelidad de la intervención y contaminación
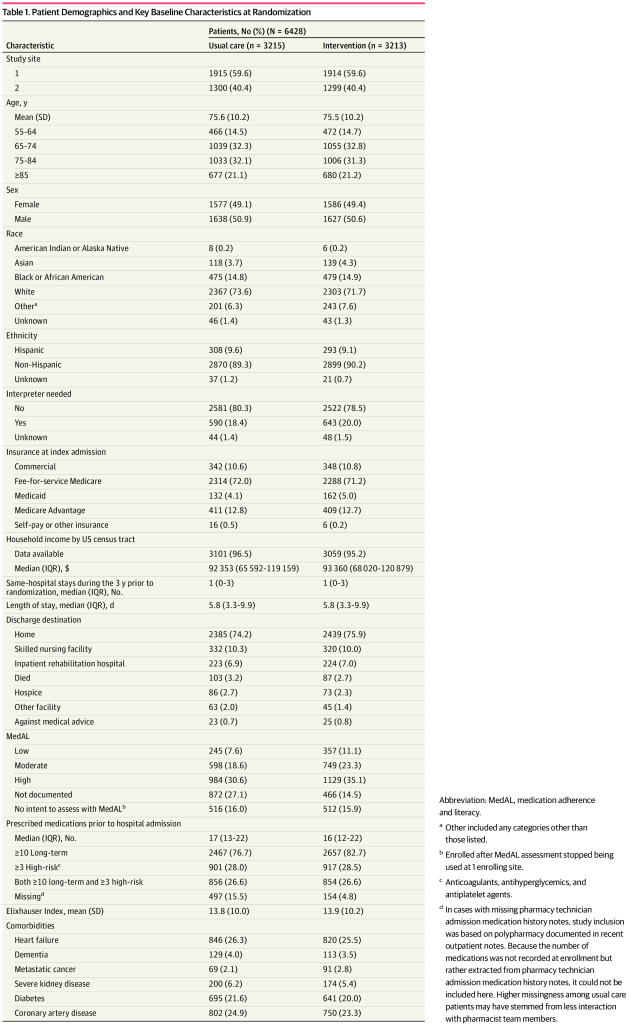
Entre los 2899 pacientes de intervención con datos completos, los farmacéuticos documentaron la recepción de los componentes centrales de la intervención que oscilaron entre 1225 pacientes (42,3 %) y 2103 (72,5 %) ( Figura 2 A). La implementación fue más alta para las llamadas telefónicas de seguimiento posteriores al alta y más baja para la comunicación con los médicos de atención primaria y las farmacias ambulatorias. La Figura 2 B muestra que la contaminación (es decir, la recepción de componentes de la intervención entre pacientes de atención habitual) ocurrió predominantemente debido a iniciativas operativas en 1 sitio y entre 2 componentes de la intervención: conciliación de medicamentos al alta (882 de 2897 pacientes [30,4 %]) y llamadas telefónicas de seguimiento posteriores al alta (198 de 2897 pacientes [6,8 %], con esfuerzos dirigidos a pacientes con MedAL bajo). La conciliación de medicamentos al ingreso, que estaba destinada a todos los pacientes, fue recibida por 2293 de 2899 pacientes (79,1 %) en el grupo de intervención. Estimamos una recepción del 73,1 % en el grupo de atención habitual, aunque esto se rastreó cuidadosamente en solo 1 sitio.Figura 2. Gráfico de barras que muestra la recepción de los componentes principales por grupo de estudio.
Se disponía de datos sobre la recepción de componentes básicos para los 3829 pacientes inscritos en el centro 1, mientras que en el centro 2, las limitaciones técnicas impidieron la recopilación de datos sobre la recepción de componentes básicos hasta septiembre de 2020. Por lo tanto, el panel A refleja un denominador de solo 5796 pacientes (2899 en el grupo de intervención y 2897 en el grupo de control), lo que representa el 90,2 % de los 6428 encuentros con pacientes analizados.Resultados primarios y relacionados
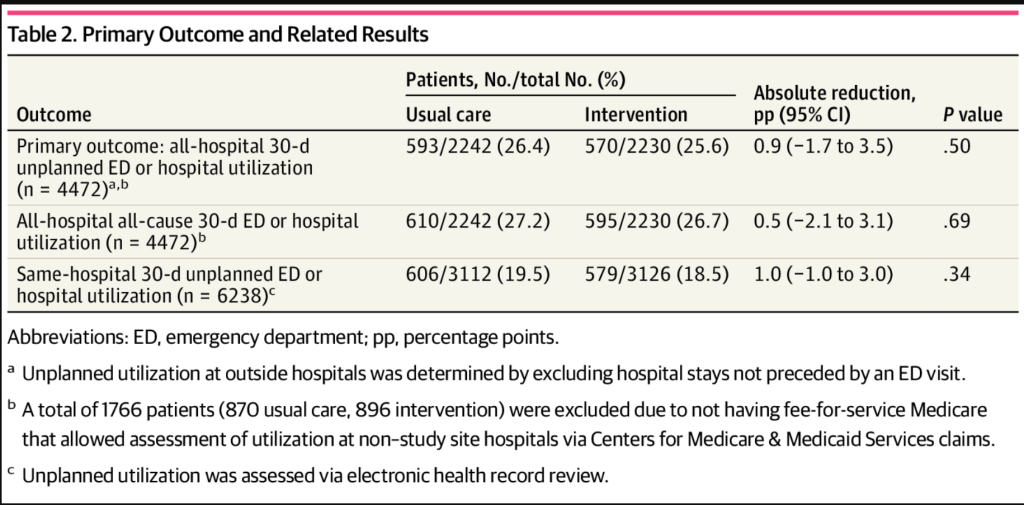
De los 6238 encuentros de pacientes en el análisis por protocolo, 4472 (71,7 %) fueron entre pacientes con Medicare de pago por servicio para quienes se disponía de todas las reclamaciones de utilización hospitalaria; de ellos, la utilización hospitalaria total no planificada ocurrió en 593 de 2242 (26,4 %) en el grupo de atención habitual frente a 570 de 2230 (25,6 %) en el grupo de intervención. La diferencia absoluta fue de 0,9 puntos porcentuales (pp) (IC del 95 %, -1,7 a 3,5 pp; razón de riesgo, 0,97; IC del 95 %, 0,88-1,07) ( Tabla 2 ).
Tabla 2.
Resultado principal y resultados relacionados.
| Resultado | Pacientes, n.º/n.º total (%) | Reducción absoluta, pp (IC del 95 %) | PAGvalor | |
|---|---|---|---|---|
| Atención habitual | Intervención | |||
| Resultado principal: utilización no planificada de servicios de urgencias u hospitalarios en todos los hospitales durante 30 días (n = 4472) a , b | 593/2242 (26.4) | 570/2230 (25.6) | 0,9 (−1,7 a 3,5) | .50 |
| Utilización hospitalaria o de urgencias por cualquier causa durante 30 días (n = 4472) b | 610/2242 (27.2) | 595/2230 (26,7) | 0,5 (−2,1 a 3,1) | 0,69 |
| Utilización no planificada de urgencias u hospitalaria en el mismo hospital durante 30 días (n = 6238) c | 606/3112 (19.5) | 579/3126 (18.5) | 1,0 (−1,0 a 3,0) | .34 |
Resultados secundarios
No hubo diferencias estadísticamente significativas en la utilización de todos los hospitales, por todas las causas (planificadas o no planificadas) a los 30 días. Tampoco hubo una diferencia significativa en los eventos de utilización no planificada a los 30 días en el mismo hospital (606 de 3112 atención habitual [19,5%] frente a 579 de 3126 intervención [18,5%]; diferencia, 1,0 pp; IC del 95%, −1,0 a 3,0 pp) ( Tabla 2 ). De manera similar, la Tabla electrónica 1 en el Suplemento 2 no muestra diferencias significativas en los resultados de utilización evaluados por separado o en la mortalidad a los 30 días posteriores al alta. Aunque el valor de P para la utilización no planificada de ED a los 30 días en el mismo hospital fue 0,03 (diferencia entre grupos, 1,3 pp; IC del 95%, 0,2-2,5 pp), esto superó el umbral de significación estadística de Benjamini-Hochberg de 0,014. Ninguna de las comparaciones por protocolo fue significativa.Análisis de subgrupos
La figura 3 muestra el efecto de la intervención en subgrupos especificados a priori. La tabla electrónica 2 en el Suplemento 2 muestra que la intervención causó una reducción absoluta de 10,4 pp (IC del 95 %, 3,4-17,4 pp; P = 0,003) en la utilización no planificada del mismo hospital entre los 589 pacientes con MedAL bajo (69 de 240 [28,8 %] atención habitual frente a 64 de 349 [18,3 %] intervención; razón de probabilidades [OR], 0,56 [IC del 95 %, 0,38-0,82]). Encontramos evidencia de modificación del efecto por MedAL bajo ( P = 0,01 para el término de interacción de brazo × MedAL bajo frente a no bajo). El procedimiento de Benjamini-Hochberg confirmó la significación estadística, incluso teniendo en cuenta las pruebas de hipótesis múltiples (tabla electrónica 3 en el Suplemento 2 ). 27 El efecto fue mayor (reducción absoluta, 13,0 pp; IC del 95 %, 3,2-22,8 pp) en el sitio con menor contaminación que en el sitio con mayor contaminación (8,2 pp; IC del 95 %, -1,7 a 18,2 pp). Aunque hubo cierta evidencia de beneficio entre los pacientes en el quintil más bajo de ingreso medio, este efecto fue menos robusto que para la puntuación MedAL y superó el umbral de Benjamini-Hochberg para la significación estadística. No encontramos otra evidencia de modificación del efecto, incluso en análisis post hoc de pacientes dados de alta a domicilio y durante períodos de tiempo asociados con aumentos repentinos de hospitalizaciones por COVID-19.Figura 3. Gráfico de bosque del efecto de la intervención sobre las probabilidades de utilización no planificada del mismo hospital (n = 6238) por subgrupo.
OR indica razón de probabilidades.
Utilizamos imputación múltiple para abordar la falta de datos de MedAL que se produjo después de que un centro dejara de utilizar las puntuaciones de MedAL, ya que estos datos faltaban aleatoriamente. Utilizando un modelo simple que solo incluía las categorías de MedAL de bajo, no bajo y otros datos faltantes (no imputados, porque no faltaban aleatoriamente), encontramos que los pacientes con MedAL bajo asignados aleatoriamente a la intervención tuvieron un OR de 0,60 (IC del 95 %, 0,40-0,88; P = 0,009) para la utilización de servicios en el mismo hospital después del alta a los 30 días en comparación con la atención habitual (Tabla electrónica 4 en el Suplemento 2 ). El ajuste por covariables relevantes produjo estimaciones similares (OR ajustado, 0,61; IC del 95 %, 0,42-0,90; P = 0,01).Discusión
En este ECA pragmático, una intervención de TOC perialta dirigida por farmacéuticos no redujo la utilización de atención aguda no planificada en todos los hospitales en 2 grandes centros académicos cuando se agregó a los programas de conciliación de medicamentos de ingreso ya existentes y robustos. La comparación más relevante es una revisión sistemática Cochrane de 2023 que analiza la revisión del régimen de medicamentos. 28 Los 17 ensayos incluidos en esta revisión fueron similares al nuestro en términos de componentes de intervención y poblaciones objetivo. Una diferencia notable fue un seguimiento medio de 6 meses en la revisión. Esto puede haber aumentado la sensibilidad para detectar el beneficio.
Un metaanálisis cuantitativo de 9561 pacientes encontró que las intervenciones probadas “probablemente redujeron” los reingresos hospitalarios por cualquier causa (cociente de riesgos, 0,93; IC del 95 %, 0,89-0,98) con “evidencia de certeza moderada”. 28 El cociente de riesgos de 0,93 fue similar al de nuestro estudio (0,97; IC del 95 %, 0,88-1,07).
Aunque la estimación puntual de 0,9 pp de nuestro ensayo podría indicar una reducción operativamente significativa en la utilización, hay 5 razones por las que nuestro ensayo puede no haber alcanzado la significación estadística detectada en el metaanálisis. 28 Estas incluyen la subinscripción (limitada aún más por la incapacidad de recopilar datos de utilización de todos los hospitales en pacientes sin seguro de Medicare de pago por servicio), de modo que la muestra no alcanzó una potencia del 80% para detectar el tamaño del efecto preespecificado; fidelidad imperfecta; contaminación; deficiencias conocidas en la utilización de la atención médica como marcador de atención de transición de alta calidad 29 ; y la recepción de un mejor historial de medicamentos posible y conciliación de medicamentos de ingreso en ambos brazos. Estudios previos demuestran la potencia de estas 2 intervenciones para mejorar la seguridad de los medicamentos. 30 , 31 Utilizando la taxonomía de conciliación de medicamentos de Baker y colegas 31 , el grupo de atención habitual en el presente estudio sería de nivel «plata», mientras que el grupo de intervención sería de nivel «diamante».
En cuanto a la población objetivo óptima, nuestro ensayo ofrece, hasta donde sabemos, la evidencia más sólida hasta la fecha de que los pacientes con un nivel bajo de MedAL podrían beneficiarse más de la gestión de la medicación tras el alta hospitalaria dirigida por farmacéuticos. Este resultado se mantuvo robusto incluso tras considerar las comparaciones múltiples. Además, el uso de la imputación múltiple para tener en cuenta los datos faltantes aleatoriamente no alteró sustancialmente el tamaño del efecto ni la significación estadística. Asimismo, dado que las llamadas telefónicas de seguimiento tras el alta, motivadas operativamente, se dirigieron a pacientes con baja adherencia a la medicación en el grupo de control en un solo centro, nuestros resultados podrían subestimar el efecto real.
Dada la complejidad del régimen farmacológico de los pacientes incluidos y que muchos componentes de la intervención buscaban mejorar la comunicación de la información sobre medicamentos, resulta lógico que los pacientes con un nivel subóptimo de alfabetización en salud (MedAL, por sus siglas en inglés) fueran los que más se beneficiarían. En otras palabras, si la barrera para la gestión de la medicación tras el alta hospitalaria es la falta de conocimiento debido a un bajo nivel de alfabetización en salud, esta brecha puede superarse con una educación, asesoramiento y seguimiento eficaces dirigidos por farmacéuticos. Al menos un análisis post hoc de una intervención similar halló una asociación entre un nivel subóptimo de alfabetización en salud y una menor utilización de los servicios sanitarios.<sup> 32</sup> Hasta donde sabemos, nuestro ensayo es el primero en demostrar un beneficio en un subgrupo predefinido. Basándonos en este resultado, el trabajo operativo y los ensayos clínicos deberían centrarse en pacientes con un bajo nivel de MedAL. Estos pacientes representaron menos del 10 % de los inscritos en nuestro ensayo. Por lo tanto, centrarse en esta población debería reducir los costes y aumentar la viabilidad. Las intervenciones dirigidas por farmacéuticos y orientadas al paciente también pueden ayudar a los hospitales a cumplir con los estándares de acreditación para la conciliación de medicamentos, un área con la que históricamente han tenido dificultades.<sup> 33 , 34</sup>Fortalezas y limitaciones
Una fortaleza de este estudio es su naturaleza pragmática, de modo que sus estimaciones de beneficio se aplican a entornos clínicos típicos. También reconocemos varias limitaciones. Primero, los 5 factores mencionados anteriormente (subinscripción, contaminación, fidelidad imperfecta, deficiencias conocidas en la utilización de la atención médica como marcador de atención de transición de alta calidad y provisión intencional de intervenciones importantes de TOC a pacientes de atención habitual) pueden haber causado un error de tipo II. Segundo, sin acceso a datos de HCE de hospitales externos, tuvimos que usar las visitas a urgencias como sustituto de la utilización no planificada para el resultado primario (pero no para el resultado de utilización del mismo hospital). Tercero, ampliamos los criterios de inscripción con el tiempo. Cuarto, los resultados pueden no ser generalizables a hospitales con un apoyo farmacéutico menos sólido; la disponibilidad limitada de farmacéuticos para inscribir pacientes y la pandemia de COVID-19 también pueden haber afectado a la población del estudio y, por lo tanto, la generalización. Quinto, los cambios en los métodos de evaluación de MedAL a lo largo del tiempo y la falta diferencial de datos debilitan la calidad de la evidencia que muestra un beneficio en el subgrupo con MedAL bajo. El trabajo operativo futuro podría beneficiarse de una mejor manera de medir la alfabetización en salud al ingreso hospitalario (por ejemplo, la herramienta de detección de alfabetización en salud BRIEF). 35 Sexto, no presentamos datos sobre deterioro cognitivo, demencia o participación del acompañante. Los estudios futuros deberían buscar identificar a los pacientes afectados y a sus acompañantes y adaptar los componentes de la intervención a ellos. Séptimo, el gran tamaño de nuestro ensayo impidió una medición más detallada de la fidelidad y la contaminación (por ejemplo, mediante observación directa). No creemos que el hecho de que los mismos farmacéuticos atendieran tanto a los pacientes de intervención como a los de control condujo a una contaminación adicional; todos estos farmacéuticos habían proporcionado estas intervenciones a algunos pacientes antes del estudio. Durante el estudio, no tuvieron tiempo de proporcionar intervenciones adicionales a los pacientes de control a menos que se les solicitara (en cuyo caso, se registró).
Conclusiones
En este ensayo clínico aleatorizado pragmático, una intervención de cambio de atención perihospitalario dirigida por farmacéuticos no logró reducir la utilización de atención aguda no planificada en todo el hospital después del alta de la hospitalización inicial en pacientes de 55 años o más con polifarmacia en dos grandes centros académicos, cuando se agregó a programas sólidos de conciliación de medicamentos existentes al ingreso. Dado que un análisis de subgrupos a priori de pacientes con un nivel bajo de acceso a medicamentos (MedAL) pareció mostrar beneficios, las organizaciones de atención médica que buscan mejorar los resultados de los pacientes y reducir la utilización evitable de atención médica después del alta hospitalaria deberían considerar la adopción de estas intervenciones para este subgrupo. Dado que los pacientes con un nivel bajo de acceso a medicamentos representaron menos del 10 % de los inscritos en dos grandes centros académicos, organizaciones similares podrían encontrar que dirigirse a esta población reduce los costos y aumenta la viabilidad.