Emily Barr ; Grace D. Brannan .
11 de enero de 2024 .
Definición/Introducción
La mejora de la calidad es fundamental en muchos sectores, incluidos los empresariales, manufactureros y de atención de la salud. Estas áreas requieren enfoques sistemáticos y estructurados para evaluar el desempeño y mejorar los estándares y los resultados de manera continua. En el ámbito empresarial, por ejemplo, la implementación de prácticas de gestión de calidad puede conducir a una mayor satisfacción del cliente, la reducción de costos y un aumento en la eficiencia operativa. En los sectores manufactureros, la calidad no solo afecta la reputación de la marca, sino que también puede influir significativamente en la seguridad del producto y la salud del consumidor. En cuanto al sector sanitario, el Instituto de Medicina define la calidad en la atención sanitaria como «el grado en que los servicios de salud para individuos y poblaciones aumentan la probabilidad de obtener los resultados de salud deseados y son coherentes con el conocimiento profesional actual». Esto implica que, al mejorar la calidad de la atención, se pueden reducir las tasas de complicaciones y aumentar la efectividad de los tratamientos. Además, es crucial que tanto los proveedores de servicios como el personal de salud se mantengan actualizados respecto a las mejores prácticas y protocolos para garantizar que la atención ofrecida sea siempre de la más alta calidad. [1]
Diaz CA. La revisión de los procesos asistenciales buscando clarificar el fin teleológico del mismo, el valor definido, en la patología a tratar, en la terapéutica elegida. Es fundamental entender cómo se genera el flujo de valor, su sentido y la secuencia a través de la cual se manifiestan cada uno de los componentes del cuidado. El manejo del dolor, del confort, de la comunicación y de la vigilancia se entrelazan de manera crucial, y esto requiere un profesionalismo que trasciende la mera entrega asistencial. Desde el inicio, es esencial realizar las actividades asistenciales correctamente, asegurando que cada paso del procedimiento se lleve a cabo con máxima eficiencia y atención. Cada procedimiento es único e importante, reflejando la individualidad del paciente que debe estar en el centro de toda decisión médica. Esta visión debe ser considerada desde una perspectiva biopatográfica, enfocándose no solo en la enfermedad, sino en el ser humano completo que la padece. La logística debe ser ejecutada justo a tiempo, optimizando así los recursos y traccionando efectivamente los procesos. Asimismo, los hand off entre los turnos se vuelven cruciales, resaltando la importancia de la continuidad en la atención, y de los servicios de post internación, que juegan un papel vital en la recuperación del paciente. Es fundamental pensar en el equipo de atención como una unidad colaborativa, donde el reconocimiento de lo que se hace correctamente y la identificación de errores se convierten en herramientas de mejora continua. Organizar la continuidad de los procesos y anticipar posibles problemas es esencial para ofrecer una atención de calidad. Esta práctica se alinea con la gestión Lean de todos los días, que busca la optimización constante, buscando la logística en pull, la perfección, el valor y la filosofía del kaizen, que promueve la mejora continua en cada aspecto de la atención al paciente.
En el ámbito sanitario, los métodos de mejora de la calidad se remontan al siglo XIX ; dos ejemplos son la promoción del lavado de manos en la atención médica por parte del obstetra Ignaz Semmelweis y la mejora de las condiciones de vida y la reducción de la elevada mortalidad de los soldados en los hospitales militares por parte de la enfermera Florence Nightingale. [1] Muchos métodos de mejora de la calidad pueden aplicarse a la atención sanitaria, tres de los cuales incluyen Planificar-Hacer-Estudiar-Actuar (PDSA), Lean y Six Sigma. Cada método tiene un resultado único orientado a objetivos que se ha aplicado a la atención sanitaria para optimizar y agilizar los procesos.
El ciclo PDSA es un método cíclico de mejora de la calidad que a menudo se compara con la aplicación del método científico, diferenciándose de la filosofía Lean por su formato iterativo. [2] El PDSA fue adaptado al sector sanitario en 1996 por el estadístico Gerald J. Langley y se basó en su origen en la industria manufacturera en 1986 por el estadístico Edwards Deming. [2] El PDSA se centra en cuatro etapas: planificar, hacer, estudiar y actuar.
La primera etapa, la planificación, comienza con la identificación de un objetivo del proyecto. La siguiente etapa, la ejecución, es una implementación a pequeña escala del plan aplicado para alcanzar dicho objetivo. El alcance o tamaño es pequeño para permitir que cualquier cambio se aborde con prontitud. La etapa de estudio compara los resultados de los datos previstos con los resultados de los datos obtenidos. La etapa de acción combina los datos de las tres etapas anteriores en un plan ejecutado mejorado. Los cuatro pasos deben ser pensados y repetidos para lograr un proceso refinado. El ciclo PDSA no es un método independiente, sino que utiliza otras herramientas de mejora de la calidad y es un componente clave del Modelo para la Mejora. [ [2] [3] [4]
Díaz CA. En el momento que en la práctica asistencial hospitalaria o de atención en general, se plantea un procedimiento, se lo planifica meticulosamente, considerando cada aspecto fundamental como la secuencia, los inputs, la evidencia que respalda el proceso, los actores institucionales implicados, los alcances, lo que se requiere, y lo que es indispensable para su correcta implementación. Además, se diseña primero una ejecución controlada, de dimensiones reducidas, que permita operar dentro de un marco controlable, evitando así factores contextuales que puedan modificarlo y desvirtuar los resultados esperados. Durante esta fase inicial, se observan las diferencias con lo planificado, se escucha nuevamente a aquellos que están directamente involucrados en la ejecución: el núcleo operativo, los mandos medios, los proveedores internos, los pacientes, y otros miembros del equipo. Es crucial medir los resultados reales y las discrepancias con respecto a lo que se planeó originalmente, ya que esta información es vital para volver a plantear el proceso y escalar su ejecución de manera efectiva. Este enfoque busca estabilizarlo, verificar diversos escenarios de implementación y adaptarlo lo mejor posible en un contexto de exigencias constantes. También es esencial abordar el proceso sin caer en conformismos, planteando y superando las expectativas de los pacientes a través de una comunicación asertiva y empatía genuina. Posteriormente, hay que comunicar de manera clara y efectiva, generando la ilusión del objetivo que se busca con el proceso. Es fundamental actuar a mayor escala, controlando y evaluando continuamente para asegurar que no se modifique la esencia del servicio ofrecido. Se pueden realizar tantos ciclos como iniciativas surjan, aprovechando nuevas tecnologías, diferente información, y el cambio en las exigencias de los pacientes, así como el contexto de los sistemas de salud y las autoridades de aplicación. La capacitación del núcleo operativo y de los mandos medios, por lo tanto, se torna fundamental para consolidar los ciclos, disminuir la variabilidad y asegurar una atención de calidad. Recordando siempre que los hospitales son, ante todo, empresas de servicio y de conocimiento, que cubren la asimetría de información de los pacientes, que se manifiestan en síntomas, permitiendo así interpretar mejor sus necesidades y resolver sus problemas o, al menos, aliviar su carga. Son, por lo tanto, instituciones del conocimiento, del conocimiento aplicado a través de procedimientos de diagnóstico, tratamiento, seguimiento, continuidad de atención, y un compromiso firme con la mejora continua. La vocación de servicio, la innovación constante y la adaptación a los requerimientos cambiantes son esenciales para garantizar un sistema de salud efectivo y centrado en el paciente.
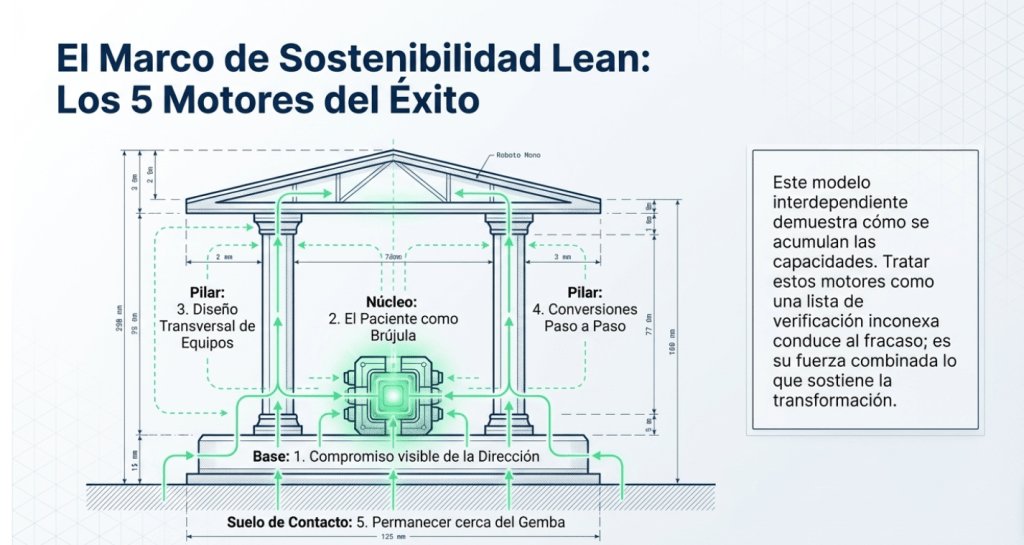
Lean se deriva del Sistema de Producción Toyota (TPS) y se centra en mejorar la calidad y la productividad mediante procesos eficientes y de valor añadido, eliminando tres elementos: desperdicio (muda), irregularidad o inconsistencia (mura) y sobrecarga o irrazonabilidad (muri). [5] [4] [6] [7] El TPS, también llamado el “método Toyota”, se atribuye al ingeniero japonés Taiichi Ohno. Su origen se remonta a la línea de montaje de Henry Ford y al sistema de producción de Toyota Motor Corporation en la década de 1950, cuando buscaban aumentar los productos o servicios de valor añadido, es decir, aquellos por los que los clientes estaban dispuestos a pagar, al tiempo que disminuían los productos o servicios superfluos. [8]
Diaz CA. La gestión Lean no es un conjunto de herramientas, sino que son acciones orientadas a un fin, estabilizar los procesos, para que se ejecuten con calidad, con la menor incidencia de fallas, respetando las personas que atienden y las que son atendidas. Es una filosofía. Este enfoque implica adoptar una mentalidad que prioriza la mejora continua y la eliminación de desperdicios en todos los niveles de la organización. Con un pensamiento de largo plazo, se establecen principios que comienzan con la selección cuidadosa de proveedores que compartan la visión de calidad y eficiencia. Además, es fundamental formar equipos multidisciplinarios que colaboren y se integren con los pacientes, garantizando que todos los involucrados estén alineados en la búsqueda de resultados óptimos. Para lograr esto, se deben evitar sobrecargas en los procesos, automatizando lo que se pueda para facilitar la fluidez del trabajo y reducir errores. La evolución en la logística just in time es crucial para satisfacer la demanda de manera eficiente, con una gestión en pull que responda a las necesidades reales sin generar exceso de inventario. Asimismo, los procesos deben contar con mecanismos de seguridad que sean redundantes, respetados y ampliamente transmitidos entre todos los actores. Esto asegura que se analicen los eventos con regularidad, se enseñen los procesos de forma clara y se ejecute adecuadamente cada tarea, creando así un ciclo virtuoso de mejora y aprendizaje que beneficiará no solo a la organización, sino también a la comunidad a la que sirve.
El Lean Healthcare es una filosofía de gestión de salud basada en el valor, un viaje interminable y apasionante hacia la calidad, eficiencia, ergonomía, disminución de la variabilidad y seguridad del paciente, que cambia en la forma como se organizan y funcionan los hospitales, como empresas de servicio, no es un conjunto de herramientas que se utilizan separadamente y en cualquier momento. Es un método, no un aplicativo. Es una filosofía que por un lado fija el propósito, piensa cual es un producto o servicio de calidad, observa el proceso, eliminar desperdicios para eliminar las mudas, y sostener la mejora continua el Kai zen, la logística en pull, orientar el flujo de pacientes hacia donde se genera valor en forma estabilizada, con eficiencia.
Mura puede corregirse mediante la estandarización para crear confiabilidad y fiabilidad. Muri enfatiza la creación de una cultura de resolución de problemas en lugar de culpar. Lean ha identificado 8 desperdicios o muda. [5] [6] Los defectos se refieren al trabajo que necesita modificación, alteración o reparación. La sobreproducción es ordenar pruebas innecesarias. [6] La espera puede ser en forma de esperar suministros, un turno para usar una máquina, ser atendido por un proveedor o los resultados de las pruebas, por nombrar algunos. El talento no utilizado se refiere a las habilidades desperdiciadas de las personas. El transporte puede incluir transportar suministros de un área a otra o trasladar pacientes de la habitación del hospital al laboratorio para pruebas. Un ejemplo de inventario es almacenar o comprar suministros médicos excesivos, especialmente si caducan antes de su uso. El movimiento innecesario puede incluir movimiento desperdiciado para proveedores, cuidadores y pacientes. [6] El procesamiento adicional denota pasos o trabajo innecesarios.
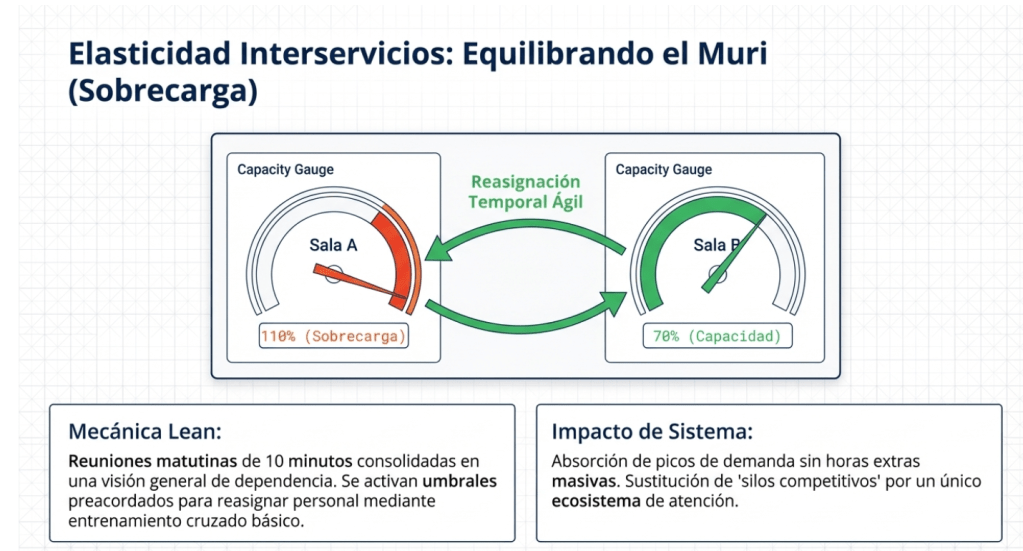
Diaz CA. En la filosofía Lean existen tres principios que se deben abordar, y verificar que no estén incidiendo en el proceso, que se conocen con su nombre en Japonés Mura, Muri o Muda. Son tres acciones que ocurren frecuentemente en nuestras instituciones, y su identificación se vuelve crucial para mejorar la eficiencia operativa. Las naturalizamos. Las damos por sentadas. La Mura es el desequilibrio, la variabilidad, que se da en las instituciones de salud, llevando a una serie de ineficiencias que perjudican la atención al paciente. Los hospitales, por déficits en la atención primaria, se ven obligados a sobrecargar la guardia de los hospitales, en un intento de satisfacer la demanda de atención médica, lo que afecta negativamente tanto a pacientes como a profesionales. La red de médicos especialistas también se ve comprometida, ya que no logran responder adecuadamente a las necesidades fluctuantes de la población. Además, los turnos en la atención programada en los hospitales son irregulares, lo que contribuye a una experiencia descoordinada para el paciente. La mura se manifiesta en la sobrecarga de los quirófanos por la mañana, y los días lunes a viernes, seleccionados por las preferencias profesionales, lo que provoca un desbalance en la programación. La mura que traen los pacientes a los hospitales se agrava por la falta de atención a los determinantes sociales, que son ignorados por los políticos que gestionan y sostienen una guardia tan desigual y precaria. Este ciclo de ineficiencia se ve acentuado por obstáculos como la falta de acceso a las inmunizaciones, lo que genera un aumento de enfermedades virales prevenibles y, en consecuencia, una demanda inesperada en los servicios de salud. Otra mura tradicional son los picos de demanda en la guardia los lunes por la mañana, donde se concentran pacientes debido a la percepción de que los lunes son el día más adecuado para buscar atención médica. Por otro lado, la sobrecarga de las enfermeras en las actividades de la mañana, con una notable disminución de las actividades por la tarde, también es un claro ejemplo de esta variabilidad. La mura que enfrentan los internistas, en particular, se ve reflejada en su interacción con los especialistas que no siempre desempeñan sus tareas adecuadamente con los pacientes, especialmente en el contexto del cuidado progresivo. La mura se expresa con los cuellos de botella en las organizaciones, resultado de no diseñar los procesos con la metodología de la ley de Little o la teoría de colas, herramientas fundamentales para optimizar flujos de trabajo. En esencia, existe Mura cada vez que se interrumpe el flujo normal del trabajo en una tarea o surge algún desequilibrio por defectos organizativos y del funcionamiento en red del sistema, creando un entorno que podría mejorarse significativamente si se reconocen y mitigan estas ineficiencias.
Díaz CA. La Muri es el desequilibrio. Es frecuente, que como jefes, sobrecarguemos a los equipos o las personas que nos responden, o que están más comprometidas. Favoreciendo a quienes no cumplen con su trabajo. O lo hacen «a reglamento». No van más allá que su «profesiograma» o el convenio. La muri más peligrosa en la gestión es la sobrecarga de guardias o la duración de las mismas, con lo que implica en la seguridad de los pacientes y el resultado de los procesos. Las horas extras de enfermería, que muchas veces son inevitables, se convierten en un factor estresante y perjudicial para el bienestar del personal, lo que a su vez repercute negativamente en la calidad de atención que pueden ofrecer. Sobrecargar los equipos tecnológicos sin realizar el mantenimiento preventivo no solo incrementa el riesgo de fallos, sino que también puede causar retrasos en la atención y generar frustración tanto en el personal como en los pacientes. Los pacientes en camillas en la guardia son un desequilibrio que habla de mala atención, de no pensar en hacer un funcionamiento en red más adecuado, lo cual podría significar una reestructuración de turnos y una mejor distribución de las cargas de trabajo. Pacientes que esperan pases mientras se guardan camas «por si cae una derivación» o para la actividad quirúrgica programada del quirófano del otro día, frecuentemente deben lidiar con la ansiedad y la incomodidad de permanecer en la espera, lo que agrava su situación y pone en entredicho la eficiencia del sistema hospitalario. Por lo tanto, es imperativo adoptar una perspectiva más integral que contemple la carga laboral del personal, el estado de los recursos disponibles y, sobre todo, la experiencia del paciente en su acceso a la atención médica.
De las mudas en la gestión de salud, hemos escrito mucho en este blog, y son los desperdicios, que deben ser minimizados en los procesos. En el claustro expreso los ocho más frecuentes, pero en la taxonomía más actualizada de la gestión Lean, en nuestra experiencia ejecutiva son doce. Implican muchos de ellos costos ocultos, costos de la ineficiencia, de la no calidad. Las «mudas» en gestión hospitalaria (según saludbydiaz) son desperdicios o actividades que no añaden valor al paciente, elevando costos y reduciendo la calidad. La metodología Lean Healthcare busca eliminarlas para mejorar la eficiencia, citando ejemplos como esperas, excesos de inventario y movimientos innecesarios. A menudo, las instituciones de salud enfrentan el desafío de identificar y clasificar estas mudas, lo que resulta esencial para implementar mejoras significativas. La concienciación sobre estas ineficiencias es crucial, ya que no solo impactan en la rentabilidad de las organizaciones, sino que también afectan directamente la experiencia del paciente. Por ello, es fundamental realizar un análisis continuo y riguroso de los procesos internos, involucrando al personal en la identificación de áreas de mejora. La colaboración entre equipos de diferentes disciplinas puede ser la clave para abordar este problema y, en última instancia, proporcionar un servicio de salud más ágil y orientado al paciente.
Desperdicios en su proceso.
- Sobreproducción.
- Espera. Tiempos de espera innecesarios.
- No respecto de las iniciativas de las personas. Talento no aprovechado
- Transporte de cosas innecesarias.
- Inventario. Stock innecesarios.
- Movimiento innecesario de personas
- Operaciones mala calidad. Defectos de producción. Procesamiento inadecuado
- Sobreproceso
Esperas: Pacientes esperando en urgencias, cirugías retrasadas por falta de camas o médicos esperando resultados de laboratorio.
Movimiento Innecesario: Enfermeras buscando equipos médicos desorganizados, traslados innecesarios de pacientes entre habitaciones o personal moviéndose largas distancias por falta de suministros cerca.
Transporte Innecesario: Traslado de muestras, medicamentos o expedientes físicos entre plantas repetidamente.
Sobreprocesamiento: Duplicidad de papeleo, pruebas diagnósticas repetidas innecesariamente o protocolos complejos que no aportan calidad al cuidado final.
Inventario Excesivo: Almacenes de suministros médicos, sábanas o fármacos saturados, lo que provoca caducidad de materiales o inmovilización de capital.
Sobreproducción: Solicitar más exámenes o informes de los necesarios, o crear informes que nadie lee.
Defectos/Errores: Errores en la medicación, reingresos hospitalarios por información incompleta o errores de identificación
No escuchar a los que ejecutan el proceso: son los que conocen la interfase de los momentos de verdad, y lo que se debe realizar, lo que espera el paciente. Es el desperdicio de no aprovechar el talento del capital intelectual de la organización.
El compromiso con el medio ambiente: consumo de energía innecesaria, el porcentaje de insumos que se desechan sin ser utilizados en la realización de una cirugía, o en la colocación de vías centrales. El uso de gases volátiles que afectan la protección atmosférica, como el desfluorano.
- Identificar el valor de un producto o servicio para el cliente, que podría ser el paciente u otro departamento del hospital.
- El mapeo del flujo de valor es un método de visualización de los procesos, materiales, el flujo de información y los recursos involucrados en la creación de un producto o servicio para identificar aquellos que agregan valor y eliminar aquellos que se desperdician. [5] [10] ]
- Crear fluidez eliminando barreras.
- Establecer un sistema de atracción basado en la demanda real del cliente en lugar de la demanda prevista.
- Establecer la perfección significa que, en cada sistema, los esfuerzos por eliminar el desperdicio sean continuos y siempre se debe procurar satisfacer o superar las necesidades y la satisfacción del cliente o del paciente.
El núcleo de Lean es Kaizen, un esfuerzo de mejora continua, rápido y centrado en el equipo, que busca implementar pequeños cambios en ciclos de mejora sistémicos y estandarizados. La comprensión de Kaizen se refleja en su etimología, derivada de las palabras japonesas «kai», que significa cambio, y «zen», que significa bien. [11] [7]
Díaz CA: El kaizen es el proceso de mejora continua, de pensar como se debe mejorar los procesos, hacerlos más eficientes, accesibles, disminuir los trámites, digitalizarlos, hacer desaparecer el papel, las placas, llegar más rápido al paciente, utilizar las herramientas, la filosofía, la mejora de procesos, los ciclos PDCA, los 5 S. la descripción A3 el spaghetti chart, la metodología kan ban, la logística en pull, utilizar la simulación háptica, para entrenar a los cirujanos. La tecnología que impulsa el desarrollo de la gestión. como la robótica en la cirugía prostática y la disminución de la impotencia. La inteligencia artificial para aprovechar más las imágenes y la anatomía patológica, para tomar decisiones con menos incertidumbres. Existen diferentes niveles de Kaizen. De acuerdo a la complejidad en su ejecución.
Lean utiliza diferentes herramientas para lograr sus objetivos. 5S se refiere a clasificar, ordenar, limpiar, estandarizar y mantener los elementos necesarios para mantener un lugar de trabajo limpio, ordenado y organizado. [10] Just-in-Time (JIT) se refiere a que los suministros estén disponibles cuando se necesiten. [12] Esto es factible si hay consistencia y uniformidad en el sistema, lo que permite la previsibilidad y el control. JIT funciona en conjunto con Kanban o el sistema de inventario, que depende de la aprobación y documentación de los suministros. A3 es una herramienta visual y estructurada que identifica problemas y soluciones utilizando una hoja de papel de tamaño A3 o de 11 x 17 pulgadas. [13]
Al igual que el pensamiento Lean, Six Sigma es una metodología centrada en optimizar el rendimiento, controlar y disminuir la variabilidad. [14] [4] Las técnicas de Six Sigma fueron desarrolladas en la década de 1980 por Motorola. [15] Six Sigma se deriva de un concepto estadístico de 6 desviaciones estándar de la media o 3,4 defectos por millón de unidades. [16] Six Sigma a menudo se centra en el análisis cuantitativo de la atención médica para refinar la eficiencia de la prestación al tiempo que aumenta la seguridad del paciente.
Six Sigma se diferencia de otras metodologías en que se centra en los resultados financieros y estadísticos y requiere apoyo de la dirección. [15] Se necesita el apoyo del liderazgo para establecer los objetivos de las iniciativas Six Sigma y capacitar o contratar personal específico en forma de «Cinturones» como parte de la estructura de gestión de calidad más formalizada. [17] Los «Cinturones» indican los niveles de capacitación y participación en proyectos y generalmente requieren certificación. [17] Un Master Black Belt es el más experimentado, capacita a los demás cinturones y es el consultor del proyecto. Los Black Belts lideran la ejecución de los proyectos Six Sigma. Los Green Belts lideran la implementación del proyecto bajo la guía de los Black Belts, y los Yellow Belts participan como miembros en los proyectos. [17]
Six Sigma emplea 2 métodos: [17] [14] [8] [4]
- DMAIC o Definir, Medir, Analizar, Mejorar y Controlar. DMAIC se utiliza para mejorar los procesos actuales.
- DMADV o Definir, Medir, Analizar, Diseñar y Verificar. DMADV se emplea en el desarrollo de nuevos procesos y productos.
En las distintas fases de DMAIC o DMADV se utilizan diversas herramientas de mejora de la calidad ampliamente conocidas. Aquí hay algunos ejemplos: [18] [19] [20] [21]
- Diseño de experimentos: Un enfoque para proyectos que utilizan un método estructurado para estudiar variables y resultados. Puede incluir aleatorización, enfoques de investigación establecidos como experimentales o cuasiexperimentales, y análisis estadístico de datos.
- Diagramas de causa y efecto, diagramas de espina de pescado o diagramas de Ishikawa: una visualización de los factores que contribuyen a un efecto determinado, como una estancia prolongada. [22]
- Gráfico de control: Un gráfico que muestra la variación de los datos en relación con un valor medio y límites superior e inferior.
- Diagrama de Pareto: Partiendo del principio de Pareto 80/20, según el cual el 20% de los factores causan el 80% de los problemas, se trata de un diagrama de barras que muestra las frecuencias de los factores en orden descendente de izquierda a derecha para identificar fácilmente los factores más importantes. [22]
- Análisis de la causa raíz (ACR): Un proceso de varios pasos para identificar problemas, razones que los originan y acciones correctivas después de que ocurra un evento adverso.
- Análisis de modos y efectos de falla (AMFE): Proceso para identificar posibles puntos de falla en un proceso como medida preventiva para abordar estas debilidades antes de que causen problemas.
A principios de la década de 2000, la corporación Xerox desarrolló Lean Six Sigma o LSS. [8] LSS combina los enfoques y herramientas de Lean y Six Sigma y se ha utilizado en diferentes sectores empresariales, incluido el de la salud. [8] [17] Las implementaciones exitosas de LSS generalmente priorizan la reducción de desperdicios antes de la optimización o la reducción de la variabilidad. El sector de la salud se beneficia de LSS debido a la reducción de desperdicios y costos, la mejora y optimización de los procesos y el aumento de la satisfacción del paciente en un esfuerzo continuo. [23] [24]
Temas de interés
Entre los desafíos comunes de la metodología Lean se incluyen la resistencia individual al cambio, la incomodidad con la colaboración interprofesional y las variaciones en los procesos organizacionales. [25] Los métodos para superar las barreras incluyen mantener un liderazgo cualificado, obtener retroalimentación y llevar a cabo proyectos factibles. [25] Una implementación adecuada por parte de la alta dirección se puede lograr asegurando que las partes interesadas clave comprendan formalmente las prácticas Lean.
La cadena de suministro JIT reduce el inventario y los costos adicionales. Sin embargo, durante la COVID-19, la escasez de suministros, especialmente de equipos de protección personal (EPP), puso en evidencia el objetivo del sector sanitario de mantener un inventario reducido mediante la dependencia del sistema JIT, lo que, durante la pandemia, puso en peligro tanto a los profesionales sanitarios como a los pacientes. [12]
El ciclo PDSA se basa en pruebas a pequeña escala ejecutadas correctamente antes de pasar a ensayos más grandes. [2] Esta creencia se fundamenta en la idea de que los proyectos a pequeña escala suelen ofrecer entornos más controlados, lo que permite realizar ajustes más ágiles al observar cambios favorables. Sin embargo, una revisión sistemática reciente indicó que menos del 20 % de los artículos utilizaron ciclos iterativos y pruebas a pequeña escala, lo que podría sugerir que las pruebas a mayor escala no eran óptimas. [2] Otro aspecto a considerar al implementar un ciclo PDSA es la búsqueda de un objetivo demasiado ambicioso y a gran escala que podría exceder el alcance del método. [3]
Un problema mayor en la implementación del ciclo PDSA es la simplificación excesiva, que da como resultado proyectos que no se adhieren completamente a los principios del PDSA. [2] Esto abre la posibilidad de una implementación incorrecta del PDSA con una movilización inadecuada de recursos y habilidades, lo que compromete el rigor científico. [2] Al aplicar los ciclos PDSA en el ámbito de la salud, el liderazgo debe garantizar que se disponga de los recursos adecuados, incluyendo personal clínico, tecnología médica, inventario, registros y financiación, para integrar los ciclos PDSA en el flujo de trabajo.
Six Sigma busca mejorar los procesos reduciendo defectos y aumentando la calidad. En el sector sanitario, esto suele traducirse en la reducción de daños al paciente, al tiempo que se incrementan la seguridad y la satisfacción del paciente. Uno de los principales retos en la implementación de Six Sigma es el coste de contratar a un gestor de proyectos a tiempo completo, un experto interno o un cinturón Six Sigma. Otro obstáculo es la cultura institucional, que requiere el compromiso de todas las partes interesadas para el éxito del proyecto. Este compromiso debe mantenerse durante toda la duración del proyecto, que puede superar los 24 meses en el caso de mejoras importantes. [26] Si bien se pueden obtener certificados Six Sigma reconocidos que ofrecen una estructura creíble, no son obligatorios para la mejora de procesos. Los programas formales de Six Sigma ofrecen cursos de formación que, combinados con la experiencia práctica, permiten obtener certificados de forma secuencial (cinturón blanco, cinturón amarillo, cinturón verde, cinturón negro, hasta cinturón negro maestro). [14] Existe preocupación por el hecho de que Six Sigma no se esté utilizando adecuadamente en todo su potencial en el sector sanitario. [27]
Mejorar la cultura de seguridad es fundamental para la mejora de la calidad a largo plazo en la atención médica, a pesar de los desafíos que presentan los ciclos PDSA, Lean y Six Sigma.
Importancia clínica
Los errores y los riesgos son conceptos reales y presentes en la atención médica. Se estima que en Estados Unidos se producen anualmente más de 250 000 muertes, según los ingresos hospitalarios de 2013, debido a errores médicos. [28] Dichos errores causan pérdidas superiores a los 20 000 millones de dólares anuales. [28] [29] Los tiempos de espera excesivos y los cuellos de botella en los procesos pueden provocar retrasos en el diagnóstico y el tratamiento, así como obstáculos para una correcta clasificación médica. [30] [31] Estos resultados pueden aumentar el estrés del paciente y tener efectos perjudiciales si la demora en la notificación coincide con la progresión de la enfermedad, lo que conlleva resultados adversos para el paciente. [30] [31]
La tecnología en medicina es fundamental para la atención al paciente, ya que permite una comunicación centralizada del equipo, una mayor participación del paciente y la digitalización de los registros. Si bien los avances tecnológicos, como los registros electrónicos de salud, han facilitado la adquisición de datos y la aplicación de funciones de mejora de la calidad, como las alertas emergentes de alergias a medicamentos, en el sector sanitario se observa un rechazo y abandono tempranos de las soluciones tecnológicas, posiblemente vinculados a la variabilidad en su aceptación por parte de los usuarios. [32]
La agencia federal de atención médica Centros de Servicios de Medicare y Medicaid (CMS) cuenta con un programa de reembolso en el sector salud que destaca la importancia clínica de los métodos de mejora de la calidad en la atención médica. [33] [34] El programa de Compras Basadas en el Valor (VBP) de Medicare utiliza indicadores financieros directos para incentivar el desempeño. [33] Estos indicadores incluyen eventos adversos, mortalidad y reducción de costos.
Esta agencia evalúa a las organizaciones según indicadores de calidad y ajusta los reembolsos en función de métricas, promoviendo la mejora de la calidad y la atención al paciente. [34] Al adoptar métricas de mejora de la calidad, las organizaciones de atención médica pueden abordar la seguridad y la satisfacción del paciente sin perder de vista los objetivos financieros y de eficiencia a largo plazo.
Intervenciones de enfermería, profesionales paramédicos y equipos interprofesionales
La mejora de la calidad es un “esfuerzo combinado e incesante de todos: profesionales de la salud, pacientes y sus familias, investigadores, pagadores, planificadores y educadores para lograr el cambio que conducirá a mejores resultados para los pacientes, un mejor desempeño del sistema y un mejor desarrollo profesional”. [35]
Los equipos interdisciplinarios, usados como sinónimo de equipos interprofesionales, representan a múltiples actores dentro del sector sanitario que trabajan en conjunto. Históricamente, el término interprofesional se ha utilizado de forma más restringida, refiriéndose a profesionales de diferentes disciplinas, mientras que el término interdisciplinario se ha utilizado tradicionalmente de forma más amplia, abarcando a distintos miembros del personal sanitario. [36] La adopción del trabajo en equipo interdisciplinario es fundamental en el sector sanitario para fomentar la colaboración y la diversidad, fortaleciendo así la cultura y los objetivos sistémicos.
Un ejemplo de métodos de mejora de la calidad e intervención de trabajo en equipo interdisciplinario se observa en el Modelo del Queso Suizo, mencionado por primera vez en 1991 y publicado en 1997 por el profesor de psicología James Reason. [37] El modelo comparaba los ojos naturales del queso suizo con los agujeros o deficiencias de los sistemas de salud. Específicamente, las deficiencias en la atención médica, sinónimo de errores, provocaban eventos adversos debido a la confluencia de múltiples agujeros o múltiples oportunidades de mejora. Cada rebanada de queso representa una barrera protectora, que incluye políticas, tecnología y trabajo en equipo. [38]
Si bien el trabajo en equipo es necesario en la atención médica, puede fallar sin una comunicación adecuada, lo cual es una de las principales causas de daño involuntario al paciente, incluyendo errores de medicación, retrasos en el tratamiento y cirugías en el lugar equivocado. [39] [40] Entre los factores que influyen en la falla de la comunicación se incluyen las diferencias de capacitación entre los campos de la salud, la jerarquía y la falta de estandarización. [39]
Sin colaboración mutua y debate basado en perspectivas únicas, las métricas de mejora de la calidad pueden fracasar. Al tener en mente objetivos finales a largo plazo, como la seguridad del paciente, el trabajo en equipo interdisciplinario puede impulsar iniciativas de mejora de la calidad. Una cultura de seguridad positiva no se centra en acciones o errores individuales, sino que abarca la responsabilidad organizacional fomentada por el trabajo en equipo. [41]
Monitoreo de enfermería, profesionales paramédicos y equipos interprofesionales
La literatura señala que la interacción colaborativa en la atención médica contribuye a mejorar los resultados médicos. [42] Una vez que una organización reconoce la importancia de las intervenciones de equipos interprofesionales, se implementa un monitoreo interprofesional adecuado mediante la observación sistemática. Un equipo de gestión de riesgos suele realizar este seguimiento, mediante un conjunto de sistemas establecidos para detectar, monitorear y prevenir daños derivados de la Ley de Mejora de la Calidad y la Seguridad del Paciente del Congreso de 2005. [43]
Un ejemplo de intervención de gestión de riesgos es un RCA. [20] La National Patient Safety Foundation recomienda un RCA que incluya a diversos miembros del equipo, desde médicos y supervisores hasta personal auxiliar y expertos en mejora de la calidad. [43] [44] Un monitoreo adecuado puede ayudar a maximizar la mejora de la calidad en la atención médica, lo que permite a las organizaciones utilizar eficazmente métodos de mejora de la calidad como LEAN, PDSA y Six Sigma.