Dr. Carlos Alberto Díaz. Profesor Carlos Alberto Díaz. Universidad ISALUD.
Cuando sientas un galope, piensa en caballos y no en cebras. Esta frase, atribuida al Dr. Theodore Woodward en los años 40, es un pilar de la medicina que enseña a priorizar diagnósticos comunes (caballos) sobre los raros (cebras), buscando lo estadísticamente probable para optimizar recursos. Sin embargo, el enfoque actual reconoce que las «cebras» (enfermedades raras) existen y merecen diagnóstico, y su identificación, aunque infrecuente, puede ser crucial para salvar vidas. Es importante que tanto médicos como residentes se mantengan alertas a estas condiciones atípicas, ya que el conocimiento médico está en constante evolución y, aunque lo común debe ser el primer filtro, no debemos desestimar lo que está fuera de lo usual. Pero la obligación que tenemos desde los hospitales universitarios es formar a profesionales que se puedan desempeñar en un mercado que tiene mucha presión sobre la relación de agencia profesional, donde se espera que los médicos actúen como guardianes de la salud pública. Los residentes deben saber que deben evitar todo gasto innecesario, que ellos pueden llegar a ser el 70% de la causa prescriptora de estos insumos o medicamentos, y es fundamental que comprendan la responsabilidad que esto conlleva. No vivir una irrealidad, porque nuestra referencia o bibliografía respaldatoria se basa en países desarrollados, y sabemos que estamos muy lejos de llevar al camino correcto. Para ello, es esencial que se fomente un entorno educativo que garantice que los futuros médicos sostengan los valores de la profesión y disfruten del aprendizaje, que puedan estudiar y entrenarse, cultivando una mentalidad crítica y analítica que les permita navegar tanto por las aguas comunes como por las inexploradas del diagnóstico médico.

Los médicos en formación en una especialidad, deben saber que hoy deben ser un poco gestores, y los gestores ser más médicos; de lo contrário, si no acercamos esas lógicas, seguiremos formando médicos para un mercado que no existe. La costo minimización es responsabilidad de los médicos y de la manera en que estos interactúan con los sistemas de salud. Estudiar medicina basada en la evidencia es crucial, pues no solo permite fundamentar las decisiones clínicas en datos concretos, sino que también posibilita evaluar el valor y la costo efectividad de lo que indican, así como la apropiabilidad de su uso en relación a lo que tiene el paciente. Esto implica que los médicos deben ser capaces de analizar no solo la calidad de los tratamientos que ofrecen, sino también su impacto económico, lo que a su vez les permitirá tomar decisiones más informadas que beneficien tanto a sus pacientes como al sistema de salud en general. Entonces deben pensar en evidencia científica: efectividad clínica, efectividad en el mundo real, costo efectividad, luego valor para el sistema y el paciente, para el ser humano, y quienes financian la salud. Finalmente si es apropiado. Muchas veces tomamos atajos, y no esperamos pacientemente seguir secuencias lógicas.
Como gestores, los residentes médicos de especialidad deben comprender que su labor trasciende la atención clínica directa, convirtiéndose en piezas clave para la eficiencia, sostenibilidad y equidad del sistema sanitario. Su función gestora se centra principalmente en la microgestión o gestión clínica, que es donde se toman las decisiones diagnósticas y terapéuticas que asignan, en promedio, el 70% de los recursos sanitarios.
Además, es crucial que estos profesionales desarrollen habilidades de liderazgo y trabajo en equipo, pues no solo se enfrentan a la gestión de casos individuales, sino que también intervienen en procesos que impactan en la calidad del servicio ofrecido y en el resto del sistema.
Por tanto, su formación debe incluir aspectos de administración, economía de la salud y análisis de datos, permitiéndoles así optimizar el uso de recursos y mejorar los resultados sanitarios de la población. La colaboración con otros actores del sistema es vital para implementar estrategias que fomenten tanto la innovación como la adaptación ante los constantes cambios en el entorno de la salud. Si los residentes no saben gestionar no estarán preparados para trabajar en los sistemas de salud actuales, con las restricciones, las exigencias por ser eficientes, por centrar la atención en la persona, ser seguros, dar prestaciones de calidad, ser precisos, personalizar, coparticipar al paciente. Los médicos deben ser profesionales que sepan administrar recursos a su cargo. Saber que trabajan en sistemas que se caracterizan por transferir riesgos. Contratos imperfectos que se diseñan para disminuir conductas oportunista y demanda inducida por la oferta.
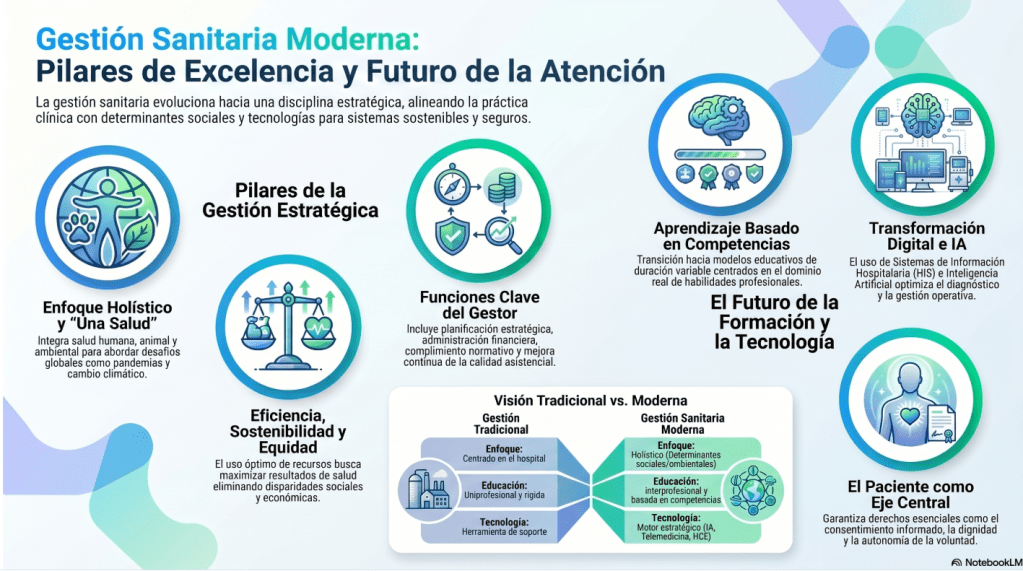
A continuación, se detallan los conocimientos y competencias que deben dominar en su rol de gestores LOS RESIDENTES MÉDICOS:
1. Gestión de Recursos y Eficiencia
- Asignación racional: Deben ser conscientes de que cada decisión clínica implica el uso de capital humano, materiales (desde insumos básicos hasta alta tecnología) y recursos financieros, los cuales deben ser gestionados de manera óptima para garantizar no solo la efectividad del tratamiento, sino también la sostenibilidad del sistema de salud en su conjunto, asegurando así que se pueda ofrecer una atención de calidad a la población.
- Optimización de procesos: La gestión clínica busca sistematizar los procesos de atención basándose en la mejor evidencia científica, asegurando que las decisiones generen eficiencia económica y no solo control del gasto, además de promover la calidad del servicio prestado, aumentando la satisfacción del paciente y optimizando el uso de recursos disponibles de manera estratégica para lograr los mejores resultados posibles en la atención sanitaria.
- Sostenibilidad: Implica la capacidad de mantener operaciones efectivas a largo plazo, minimizando el desperdicio de recursos humanos y tecnológicos.
2. Calidad y Seguridad del Paciente
- Mejora Continua (MC): El residente debe manejar herramientas de gestión como el ciclo PHEA (planificar, hacer, estudiar, actuar) para evaluar e implementar cambios que reduzcan errores, asegurando que cada fase del proceso se ejecute de manera eficaz y se realicen revisiones periódicas que permitan identificar áreas de mejora y fomentar una cultura de aprendizaje y adaptación constante en su entorno profesional.
- Cultura de reporte: Como gestores de riesgos, deben participar activa y comprometidamente en los sistemas de reporte de incidentes y en el análisis de causas raíz (ACR) para aprender de los errores, identificar patrones recurrentes y mejorar los sistemas, asegurando así que se implementen las lecciones aprendidas para prevenir la ocurrencia de futuros incidentes y fomentar un entorno organizacional más seguro y proactivo.
- Indicadores de desempeño: Es necesario conocer los indicadores de calidad (como los de la AHRQ o la Joint Commission) para medir la eficacia y seguridad de la atención brindada, lo cual permite identificar áreas de mejora, asegurar la satisfacción del paciente y contribuir a la implementación de prácticas basadas en evidencia para un enfoque más eficiente y eficaz en el cuidado de la salud.
3. Gestión de la Información y Transformación Digital
- Sistemas de Información Hospitalaria (HIS): Deben dominar el uso de estas plataformas para acceder a datos en tiempo real, lo que optimiza la toma de decisiones administrativas y clínicas, además de permitir una mejor coordinación entre los diferentes departamentos del hospital y facilitar la gestión de recursos y pacientes de manera más eficiente.
- Historia Clínica Electrónica (HCE): Como gestores de la información del paciente, deben asegurar la integridad, legibilidad y confidencialidad de los registros, evitando prácticas de riesgo como el «copiar y pegar». Esto implica también una educación continua sobre el manejo adecuado de los datos, la implementación de protocolos de seguridad robustos y el cumplimiento de regulaciones pertinentes, garantizando así que la información se mantenga protegida y accesible solo para los profesionales autorizados.
- Apoyo a la Decisión Clínica (SADC): Deben integrar algoritmos computarizados y alertas en su flujo de trabajo para reducir la variabilidad clínica y mejorar significativamente los resultados en los pacientes, asegurando así un manejo más eficiente y efectivo de la información clínica, que contribuya a la toma de decisiones fundamentadas y oportunas.
4. Liderazgo y Trabajo en Equipo
- Gestión del equipo: Especialmente en los últimos años de residencia (R3 y R4), se espera que desarrollen habilidades para distribuir tareas eficientemente, supervisar a residentes de menor jerarquía y liderar la resolución de conflictos, asegurando así que el equipo funcione de manera cohesiva y que se optimicen los recursos disponibles para el mejoramiento del aprendizaje y la atención al paciente.
- Comunicación interprofesional: La gestión eficaz requiere romper «silos» y trabajar de forma sincronizada con enfermería, técnicos y personal administrativo para garantizar la continuidad del flujo del paciente, lo que implica no solo compartir información relevante de manera oportuna, sino también fomentar un ambiente colaborativo en el que se valoren las contribuciones de cada profesional, así como asegurarnos de que todos los miembros del equipo estén alineados con los objetivos de atención al paciente y puedan tomar decisiones informadas que optimicen su experiencia.
5. Gestión Legal y Ética
- Consentimiento Informado: Es una responsabilidad de gestión asegurar que el paciente comprenda de manera clara y detallada tanto los riesgos como los beneficios antes de cualquier intervención médica o quirúrgica, respetando así su autonomía y derecho a tomar decisiones informadas sobre su salud y tratamiento.
- Marco Normativo: Deben conocer las leyes de derechos del paciente y las normas que regulan el funcionamiento de las residencias para actuar con profesionalismo y ética.
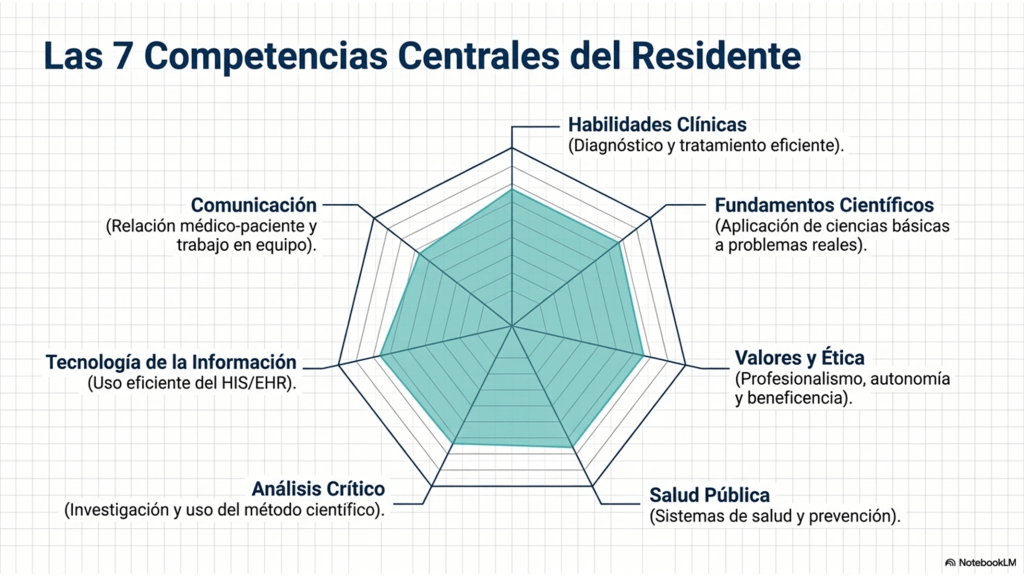
En conclusión, el residente debe evolucionar de un perfil puramente técnico a uno de gestor clínico, capaz de articular armónicamente los procesos médico-administrativos para cumplir la misión hospitalaria con eficiencia y sentido humano. Esta transformación implica no solo adquirir habilidades en la gestión de recursos y en la administración del tiempo, sino también desarrollar una sólida capacidad de liderazgo que le permita motivar y guiar a su equipo. Además, es crucial que el residente fomente una comunicación efectiva entre los distintos departamentos del hospital, promoviendo un enfoque colaborativo que garantice la atención integral del paciente. De esta manera, no solo se optimizan los procesos, sino que también se mejora la calidad del servicio y se potencia un ambiente de trabajo más humano y empático, fundamental para el bienestar tanto de los pacientes como del personal médico.
El Contrato Social del Médico Residente
La formación médica no es un sistema cerrado; debe derivar sus objetivos de las necesidades externas de la sociedad. El «Contrato Social» del residente implica que la sociedad otorga privilegios especiales a cambio de que el médico anteponga el interés público al propio, equilibrando la excelencia científica con la equidad social.
Decálogo de Gestión para la Práctica Diaria
- Reconocer la identidad profesional como un proceso de modulación continua dentro del sistema.
- Entender que la gestión es inherente al acto médico; no hay medicina de calidad sin gestión de recursos.
- Priorizar los determinantes sociales, comprendiendo que la salud se crea en la vida cotidiana.
- Garantizar la protección de menores, cumpliendo con la prioridad de asistencia legal.
- Utilizar la tecnología para humanizar, superando el diseño comercial de los sistemas digitales.
- Ejercer el liderazgo coordinador, promoviendo la resiliencia y el ánimo del equipo.
- Defender la autonomía del paciente, recordando que el Habeas Data es un derecho ante la negativa de información.
- Evitar el desperdicio diagnóstico, priorizando siempre la anamnesis y el examen físico.
- Abordar el 80% de los resultados de salud mediante la incidencia en factores sociales y ambientales.
- Cumplir el Contrato Social, utilizando la gestión sanitaria para garantizar un sistema eficiente, sostenible y equitativo.
Pedidos de laboratorio innecesarios.
Según las fuentes, los pedidos de laboratorio se consideran innecesarios cuando no están directamente vinculados a una decisión de tratamiento o cuando se solicitan a pesar de existir evidencia de que no aportarán valor clínico adicional.
A continuación, se detallan los tipos de pedidos específicos que los residentes deben evitar:
1. Pruebas solicitadas por «curiosidad» o confirmación redundante
- Satisfacción de la curiosidad: No se deben solicitar datos solo para ampliar información que no cambiará la conducta médica, ya que esto puede generar confusión y malentendidos entre el paciente y el médico, lo que podría afectar la confianza y la calidad de la atención proporcionada.
- Confirmación de diagnósticos ya establecidos: Solicitar pruebas para reconfirmar algo que ya es evidente y está documentado se considera un desperdicio de recursos, tanto financieros como de tiempo, ya que los resultados previos han sido claramente establecidos por profesionales competentes, y realizar nuevos exámenes solo retrasaría el inicio de un tratamiento adecuado que podría beneficiar al paciente.
2. Estudios de rutina diarios sin criterio clínico
- Analíticas automáticas: La práctica de solicitar laboratorios «de rutina» todos los días a pacientes estables. Se ha demostrado que la eliminación de estudios de laboratorio diarios mediante protocolos mejora la eficiencia y reduce costos sin afectar la calidad.
3. Exámenes preoperatorios en pacientes de bajo riesgo
Siguiendo las recomendaciones de la campaña «Choosing Wisely» citada en el Manual Washington:
- Pacientes sanos (ASA I o II): Son innecesarios los estudios iniciales de laboratorio (hemograma, panel metabólico o pruebas de coagulación) en pacientes sin enfermedad sistémica significativa que se someterán a cirugías de bajo riesgo donde se espera una pérdida mínima de sangre. En este contexto, se considera que la evaluación previa a la intervención puede ser realizada a través de un examen físico completo y una historia clínica detallada, lo que asegura que los pacientes estén en condiciones óptimas para el procedimiento. Adicionalmente, siempre es importante que se evalué el riesgo y los beneficios de realizar cualquier tipo de estudio adicional, teniendo en cuenta el estado de salud general del paciente y la naturaleza específica de la cirugía programada.
- Pruebas cardíacas en asintomáticos: No se deben solicitar pruebas de diagnóstico cardíaco ni de estrés en pacientes asintomáticos estables para cirugías no cardíacas de riesgo bajo o moderado, ya que estas pruebas pueden no proporcionar información adicional valiosa en la evaluación del riesgo y, a menudo, conllevan la posibilidad de falsos positivos que pueden llevar a una sobrecarga diagnóstica y a intervenciones innecesarias.
4. Pedidos bajo el «método del escopetazo» (Shotgunning)
- Solicitud simultánea de múltiples pruebas: En lugar de seguir una secuencia lógica (seleccionar la prueba más apropiada y evaluar el resultado antes de pedir la siguiente), el residente a veces solicita todo el panel por premura o incertidumbre, lo que puede conducir a la confusión y a resultados innecesarios. Esto equivale a prescribir múltiples fármacos para un mismo síntoma esperando que alguno funcione, lo que a menudo resulta en complicaciones, reacciones adversas y un alto costo emocional para el paciente. Además, esta práctica puede dificultar el diagnóstico preciso y la implementación de un tratamiento eficaz, ya que los resultados de las pruebas pueden superponerse o interferir entre sí, proporcionando una imagen clínica distorsionada.
5. Repetición de pruebas por falta de consulta del historial
- Duplicidad por desinformación: Solicitar laboratorios que ya se realizaron recientemente (en el consultorio o en otro centro) simplemente porque el médico no revisó el sistema de información o el registro médico electrónico puede llevar a confusiones innecesarias y a un aumento en los costos médicos. Este tipo de duplicidad, que a menudo es evitable, no solo afecta la eficacia del tratamiento, sino que también puede causar retrasos en el diagnóstico y complicaciones adicionales en la atención al paciente, lo que enfatiza la importancia de una comunicación clara y el uso adecuado de la tecnología disponible.
Razones por las que estos pedidos son perjudiciales
Los residentes deben saber que el exceso de pruebas no es inocuo ni mejora la calidad de la atención:
- Anemia iatrogénica: La toma frecuente de muestras puede causar o empeorar la anemia del paciente hospitalizado.
- Falsos positivos: Aumenta la probabilidad de encontrar resultados alterados que no son patológicos, lo que deriva en más pruebas y procedimientos potencialmente dañinos para «dar seguimiento» a un dato irrelevante. Este fenómeno puede generar ansiedad tanto en los pacientes como en los médicos, quienes pueden sentirse presionados a realizar intervenciones innecesarias, lo cual contribuye a un aumento en los costos médicos y un uso ineficiente de los recursos de salud.
- Impacto económico: Los médicos clínicos asignan el 70% de los recursos sanitarios a través de estas decisiones; el uso irracional compromete la sostenibilidad del sistema, lo que puede llevar a una disminución en la calidad de atención y aumentar el gasto sanitario a largo plazo, afectando así no solo a los pacientes, sino también a la estructura financiera de las instituciones de salud.
Mal manejo de las camas por los residentes médicos
El manejo inadecuado de las camas hospitalarias es una de las fallas de gestión que más impacta en la seguridad del paciente y la eficiencia institucional. Según las fuentes, aunque los residentes operan principalmente en el nivel de microgestión, sus decisiones sobre el flujo de pacientes (ingresos y altas) afectan directamente la disponibilidad de este recurso crítico. Esta problemática no solo contribuye a un aumento en los tiempos de espera para los pacientes que requieren atención, sino que también puede llevar a un deterioro en la calidad del servicio prestado, generando un ambiente estresante tanto para el personal médico como para los pacientes. Asimismo, es fundamental implementar estrategias que permitan optimizar la utilización de las camas, garantizando así que se respete el bienestar del paciente al mismo tiempo que se mejora la eficiencia en el manejo de los recursos hospitalarios.
A continuación se detallan los aspectos clave sobre el manejo inadecuado de camas y su impacto:
1. Errores de Identificación por Cambios de Ubicación
Uno de los riesgos más graves ocurre cuando se traslada a un paciente de cama sin actualizar los sistemas de información.
- Fallas en la comunicación: Las fuentes narran diversos casos donde pacientes solicitan cambios de cama por comodidad y el personal accede a estas peticiones sin notificar al servicio de Admisión. Esta falta de comunicación puede llevar a confusiones en la gestión de camas, afectando no solo la atención al paciente, sino también la coordinación entre los distintos departamentos del hospital.
- Consecuencias clínicas graves: Un error en la ubicación registrada puede llevar a que se realicen procedimientos o extracciones de sangre al paciente equivocado que ahora ocupa la cama original. Esto ha resultado en reacciones hemolíticas graves por transfusiones cruzadas. Las consecuencias de tales errores no solo comprometen la salud inmediata del paciente afectado, sino que también pueden llevar a un prolongado sufrimiento, complicaciones adicionales en su tratamiento y un aumento considerable en los costos médicos asociados. Además, esto genera desconfianza en el sistema médico y puede afectar la reputación del centro de salud involucrado, afectando así a otros pacientes que dependen de servicios seguros y confiables.
2. El Fenómeno del «Boarding» (Demora en el Ingreso)
El manejo inadecuado de las camas genera «cuellos de botella» que derivan en la saturación de los servicios de urgencias (SU).
- Definición de demora: Se considera que un paciente sufre esta demora cuando ya ha sido admitido en la institución de salud, pero permanece en el Servicio de Urgencias (SU) por falta de una cama disponible en el piso correspondiente, lo que genera una prolongación en la atención y en el proceso de tratamiento necesario para su recuperación.
- Impacto en la seguridad: Mantener a pacientes hospitalizados en pasillos o áreas de urgencias incrementa significativamente los errores de medicación, los eventos centinela y la mortalidad, lo que plantea serias preocupaciones sobre la calidad de la atención médica brindada. El personal de urgencias a menudo carece del tiempo o la formación necesaria para realizar el seguimiento continuo que requiere un paciente de piso o de UCI, lo que puede resultar en complicaciones que pudieran evitarse con un manejo más adecuado y especializado. Además, la falta de un espacio adecuado y privado para la atención de los pacientes puede afectar negativamente su bienestar emocional, añadiendo otra capa de riesgo a su experiencia hospitalaria.
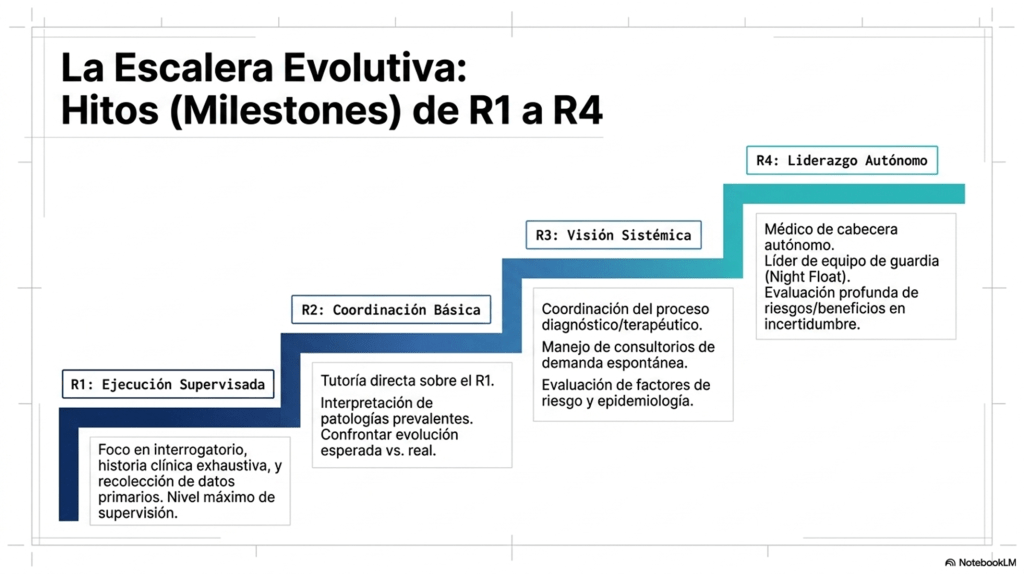
3. Responsabilidad del Residente en el Flujo de Pacientes
Los residentes de niveles avanzados (R3 y R4) tienen competencias específicas para mitigar la mala gestión de camas:
- Gestión del alta: El residente de tercer año debe evaluar con precisión los criterios de alta y derivación. Un retraso innecesario en la epicrisis o en la orden de alta impide que la cama sea utilizada por un paciente que espera en urgencias, lo que no solo afecta la eficiencia del sistema de salud, sino que también puede impactar negativamente en la atención y el bienestar de los pacientes, generando insatisfacción y complicaciones innecesarias en sus tratamientos.
- Coordinación de tareas: Se espera que el residente gestione de manera eficiente y efectiva al equipo para que la atención médica sea «en tiempo y forma», evitando que las camas se ocupen innecesariamente debido a procesos administrativos lentos que podrían ser optimizados, garantizando así una mejor atención a los pacientes y un flujo adecuado en el servicio.
4. Factores Sistémicos y Desbordamiento
No todo manejo inadecuado es culpa del profesional; a veces el sistema es intrínsecamente complejo:
- Saturación por alta complejidad: Procedimientos imprevistos o múltiples trasplantes pueden agotar rápidamente la capacidad de camas en la UCI, creando un efecto dominó que retrasa cirugías electivas y desborda las salas de recuperación.
- Falta de protocolos de sobrecarga: Muchas instituciones no aplican estrategias probadas, como trasladar pacientes de los pasillos de urgencias a los pasillos de las unidades de hospitalización, por percepciones erróneas de inseguridad administrativa.
En conclusión, el residente debe entender que la cama no es solo un mueble, sino un indicador estructural de calidad que refleja el nivel de atención y cuidado que se ofrece a los pacientes. Su manejo requiere una actualización rigurosa de los sistemas de información (HIS/RME), lo que implica una constante capacitación y adaptación a las nuevas tecnologías y procedimientos. Además, es fundamental realizar una gestión proactiva del alta, asegurando que todos los protocolos se sigan al pie de la letra para mantener el flujo adecuado en el área de hospitalización y evitar cualquier incidente que comprometa la vida del paciente. Este enfoque no solo mejora la experiência del paciente, sino que también optimiza los recursos del hospital y promueve un entorno clínico seguro y eficaz.

Toda salud es pública, algunos son prestados por privados y otros financiados por impuestos. En este sentido, es fundamental comprender que la sanidad no solo debe centrarse en el acceso a tratamientos, sino también en la prevención de enfermedades y la promoción del bienestar general de la población. La colaboración entre el sector público y privado puede enriquecer el sistema de salud, garantizando recursos adecuados y una atención de calidad para todos. Además, es preciso contar con políticas que aseguren que los fondos destinados a la salud se utilicen de manera transparente y efectiva, promoviendo así una atención equitativa y accesible para todos los ciudadanos, independientemente de su situación económica.